Лекция по неврологии по менингитам
ЛЕКЦИЯ № 10. Менингиты и энцефалиты. Нейросифилис
Менингит – воспаление мозговых оболочек. Различают серозные и гнойные менингиты. По патогенезу менингит делится на первичный и вторичный. По локализации менингиты делятся на генерализованные и ограниченные, а также базальные и конвекситальные) (на выпуклой поверхности). По течению различают молниеносный, острый, подострый и хронический менингит. По степени выраженности менингит делится на легкую, средней тяжести, тяжелую и крайне тяжелую форму. По этиологии выделяют бактериальный, вирусный, грибковый и протозойный менингит.
Различают три механизма развития менингита: в результате открытой черепно-мозговой или позвоночно-спинальной травмы, лимфогенное или периневральное распространение возбудителя, гематогенное распространение возбудителя.
Патогенез включает в себя воспаление и отек оболочек мозга, нарушение циркуляции в мозговых сосудах, задержку резорбции цереброспинальной жидкости, развитие водянки мозга, повышение внутричерепного давления, перерастяжение мозговых оболочек, корешков нервов и воздействие интоксикации.
Для менингита характерны три синдрома: общий инфекционный, оболочечный, синдром воспалительных изменений цереброспинальной жидкости.
Для уточнения диагноза производится исследование цереброспинальной жидкости при помощи бактериологических или других методов. Общий инфекционный синдром включает в себя повышение температуры тела, озноб, лейкоцитоз, повышение СОЭ, учащение пульса и частоты дыхания.
Менингиальный синдром включает головную боль, рвоту, менингиальную позу, симптомы Кернига и Брудзинского, ригидность шейных мышц. Заболевание начинается с появления головной боли в результате раздражения рецепторов мозговых оболочек воспалительным процессом и токсинами. Рвота возникает при головной боли, с приемом пищи не связана. Ригидность шейных мышц определяется при попытке пассивного сгибания головы в положении лежа и заключается в ощущении сопротивления, которое вызывает боль у больного.
Симптом Кернига заключается в появлении боли в пояснице и ноге при попытке пассивного ее разгибания в коленном суставе. Нога при этом согнута в тазобедренном суставе под прямым углом. Также отмечается повышение чувствительности к громким звукам, различным запахам. При движении глазных яблок появляется болезненность. Характерен скуловой симптом Бехтерева – локальная болезненность при поколачивании по скуловой дуге. Обязательным методом исследования является люмбальная пункция.
Менингит характеризуется повышением ликворного давления, изменением цвета ликвора, плеоцитозом, в зависимости от того, серозный менингит или гнойный, увеличивается количество лейкоцитов или лимфоцитов. Также увеличивается количество белка. Наиболее клинически выраженным является менингит бактериального происхождения.
Эпидемический цереброспинальный менингит вызывается менингококком Вейксельбаума, передается капельным и контактным путем. Инкубационный период 1–5 суток. Характеризуется острым началом: температура повышается до 40 °C, появляются сильная головные боли, рвота, сознание нарушается. Оболочечный синдром проявляется к третьему дню болезни. Ликвор мутный, ликворное давление повышено, отмечается нейтрофильный плеоцитоз, количество белка 1—16 г/л. В крови количество лейкоцитов до 30 X 10/л, СОЭ повышена. Осложнениями заболевания могут быть отек мозга и острая надпочечниковая недостаточность.
Вторичный гнойный менингит может возникать при контактном, периневральном, гематогенном или лимфогенном пути инфицирования. Характерными симптомами являются слабость, повышение температуры до 40 °C, головная боль, рвота не постоянно. Через сутки появляются оболочечные симптомы и нарушения психики. Часто поражаются черепные нервы.
Лечение гнойных менингитов включает анальгетики, противо-судорожные препараты, антибиотики, сульфаниламиды. Выбор антибиотика зависит от этиологии. При развитии гиповолемии проводят внутривенное вливание физраствора. При развитии ацидоза вводится 4–5 %-ный раствор бикарбонат натрия (до 800 мл). Для дезинтоксикации применяют гемодез.
Туберкулезный и вирусный менингит относится к серозным менингитам.
Туберкулезный менингит – вторичное заболевание. Путь распространения – гематогенный. Заболеванию предшествует продромальный период, проявляющийся слабостью, головными болями, нарушениями психики, анорексией, субфебрильной температурой.
Через 2–3 недели появляется оболочечный синдром. При обследовании отмечается повышение ликворного давления. В ликворе наблюдается плеоцитоз (600–800 X 10 /л), количество белка – 2–3 г/л. Характерным является выпадение осадка в виде фибриновой сетки.
В ликворе обнаруживаются возбудители туберкулеза. В крови – лейкоцитоз и увеличение СОЭ. Лечение включает противотуберкулезные препараты, кортикостероиды.
Данный текст является ознакомительным фрагментом.
академик РАМТН, профессор Красильников Ю. И.
ОТОГЕННЫЙ МЕНИНГИТ: ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ С ДРУГИМИ МЕНИНГИТАМИ
Студент: Савюк В.Я.
Ассистент: Шилов М. В.
Источником гнойного отогенного менингита является чаще всего
хроническое и реже острое воспаление среднего уха. Различают
лабиринтогенные и тимпанногенные менингиты. В первом случае
воспалительный процесс распространяется из среднего уха во
внутреннее, а из последнего во внутренний слуховой проход --- в
субарахноидальные пространства. Вовлечение в процесс лабиринта
клинически проявляется отсутствием слуха и калорических реакций и
требует особого внимания, так как оно часто служит предвестником
возможного менингита. Тимпаногенный путь распространения инфекции
основан на наличии щелей в tegmen tympani и antri с
учетом естественных отверстий для прохождения кровеносных сосудов.
Значительную роль играют вновь образованные сообщения между полостью
среднего уха и мозговыми оболочками вследствие разрушения
патологическим процессом костей.
Клиника отогенного менингита --- это клиника разлитого гнойного
менингита, особенность же --- в этиологии и патогенезе. Другое
название этого заболевания --- лептоменингит, т.е. воспаление мягкой
и паутинной мозговых оболочек.
Выделяют пять форм отогенных менингитов:
молниеносная --- больные погибают в течение 1--3 дней, особенностью
этой формы является быстрое появление симптомов в первые дни
возникновения воспалительного процесса в среднем ухе, видимо, в этих
ситуациях имеет место гематогенный путь распространения инфекции, что
обусловливает остроту и тяжесть течения заболевания;
отогенные менингиты, вызванные пневмококком --- тяжелая форма;
менингиты в комбинации с другими внутричерепными осложнениями;
Самым ранним и частым симптомом служит
интенсивная головная боль. Причина ее --- повышение внутричерепного
давления, растяжение твердой мозговой оболочки и раздражение
окончаний тройничного нерва. Головная боль усиливается при любом
внешнем раздражении --- тактильном, зрительном, слуховом. Поэтому
больному следует создать условия максимального покоя, исключающего
такие раздражители. Больного беспокоят тошнота и рвота, не связанные
с приемом пищи, т.е. центрального генеза. Рвота объясняется
раздражением ядер n. vagus.
Общее состояние больного очень тяжелое. В более поздних стадиях
наступает помутнение сознания, переходящее в бред. Больные чаще лежат
на боку с согнутыми ногами и запрокинутой головой (поза
, или ). Температура тела
достигает $39-40^ circ C$ и выше. Пульс учащенный.
Кардинальным для постановки диагноза служат менингеальные симптомы:
ригидность затылочных мышц, симптом Кернига, симптомы Брудзинского и
др. В периферической крови определяется нейтрофильный лейкоцитоз с
резким сдвигом влево, превышающий $(20-25) cdot 10^ 9 $/л, и
увеличенная СОЭ до 40--60 мм в час.
Большую ценность для диагностики имеет исследование спинномозговой
жидкости. Для гнойного менингита характерно повышенное давление
ликвора, который может вытекать струей (в норме она вытекает из иглы
со скоростью 60 капель в минуту, давление по манометру 150--200 мм
вод.ст.). Спинномозговая жидкость становится мутной, иногда гнойной.
Увеличивается количество клеточных элементов (в норме 3--6 клеток в
1 мкл), если клеток больше 200-300, то это менингит гнойный. При
менингите может быть большой плеоцитоз (повышенное содержание
клеточных элементов в спинномозговой жидкости), достигающее иногда
тысяч и даже десятков тысяч в 1 мкл, всегда преобладают нейтрофилы.
Повышается также содержание белка (норма до 0,66 г/л). Положительными
становятся реакции Нонне-Апельта и Панди. Содержание сахара и
хлоридов снижается (норма сахара 2,5--4,2 ммоль/л, хлоридов 118--132
Микробиологическое исследование ликвора позволяет обнаружить
возбудителя, облегчает выбор соответствующего антибиотика.
Течение и исход отогенного менингита зависят от характера процесса в
среднем ухе. При остром воспалении среднего уха заболевание протекает
тяжело и дает значительно более высокий процент летальности, чем при
хроническом воспалении среднего уха. При менингите, возникающем в
процессе обострения хронического отита, головная боль нередко
появляется задолго до воспаления оболочек. Температура у большинства
больных не бывает выше $38^ circ C$, иногда она держится на
субфебрильных цифрах, наблюдается также рвота, но при этом надо
учитывать возможность лабиринтита, который тоже протекает с рвотой.
При отогенном гнойном менингите в первую очередь поражаются оболочки
основания мозга и задней черепной ямки, поэтому ригидность мышц
затылка появляется раньше, чем симптом Кернига, и в первые дни
болезни превалирует над другими менингеальными симптомами. В клинике
отогенного менингита нередко имеют место, кроме менингеального
синдрома, и очаговые симптомы, которые объясняются сопутствующей
иногда гидроцефалией, образованием ограниченных субарахноидальных
гнойных очагов вследствие осумкования их и, наконец, переходом
воспалительного процесса на выпуклую поверхность мозга (афазии,
Диагностика отогенного менингита строится на тщательно собранном
анамнезе и обязательном оториноларингологическом обследовании каждого
больного с менингеальным синдромом. При малейшем подозрении на
воспалительный внутричерепной процесс необходимо производить
рентгенологическое исследование придаточных пазух носа даже при
отсутствии риноскопических изменений, так как синуиты часто протекают
латентно, а нелеченные синуиты и отиты могут привести к развитию
Дифференциальный диагноз отогенного разлитого гнойного менингита
проводится с туберкулезным, эпидемическим цереброспинальным
менингитом и серозным вирусным менингитом.
Туберкулезный менингит чаще встречается у детей, имеет более вялое и
медленное течение, сочетается с туберкулезным поражением других
органов. Туберкулезный менингит --- серозный. В связи с этим
спинномозговая жидкость прозрачная, количество клеток 100--500,
иногда 1000--2000 в 1 мкл, преобладают лимфоциты --- до 80 %.
Содержание сахара снижено. В 75 % случаев при
отстаивании спинномозговой жидкости в течение 24--48 часов выпадает
нежная фибриновая пленка в виде сетки, в петлях которой обнаруживают
туберкулезные палочки. Тем не менее диагностика у лиц, страдающих
одновременно туберкулезом и гнойным средним отитом, несомненно, очень
сложная. Наряду с типичной картиной туберкулезного менингита, в его
течение отмечаются значительные отклонения, которые могут быть
источником диагностических ошибок. Эти отклонения выражаются, главным
образом, в остром начале процесса, в его резко выраженных клинических
проявлениях и в преобладании нейтрофилов в спинномозговой жидкости. В
подобных случаях, если они сопровождаются хроническим средним отитом,
вполне возможны ошибки в диагностике. Такая ошибка приводит к тому,
что хирурги принимают бесполезное, а порой даже вредное для больного
Эпидемический цереброспинальный менингит обычно гнойный, он
характеризуется бурным началом и подтверждается обнаружением в
спинномозговой жидкости менингококков. Характерна петехиальная сыпь
на коже. Менингококковому менингиту часто предшествует катар верхних
дыхательных путей. Диагноз помогает поставить и учет эпидемической
Что же касается серозного менингита как осложнения при гриппе и
других инфекционных заболеваниях, то здесь следует учитывать
эпидемическую обстановку, клиническое проявление острого
респираторного вирусного заболевания и, конечно, характер
спинномозговой жидкости, в которой плеоцитоз (обычно лимфоцитарный)
не превышает 200--300 в 1 мкл, содержание сахара в норме.
Неврологическая симптоматика обычно регрессирует в относительно
Вайнштейн И. Г., Гращенков Н. И. Менингиты. М.: Медицина, 1962. Стр.
Менякин Р. П. К дифференциальной диагностике отогенного и
туберкулезного менингита. Сборник научных трудов владивостокского
медицинского института. 1965. Т. 3. Стр. 159--161.
Солдатов И. Б. Лекции по оториноларингологии: Учебн. пособие. М.:
Медицина, 1994. Стр. 92--94.
Мухамеджанов Н. З. Диагностика и лечение церебральных лептоменингитов
риносинусогенного генеза. Медицинский журнал Узбекистана. No 5,
Менингит – воспаление мозговых оболочек. Различают серозные и гнойные менингиты. По патогенезу менингит делится на первичный и вторичный. По локализации менингиты делятся на генерализованные и ограниченные, а также базальные и конвекситальные) (на выпуклой поверхности). По течению различают молниеносный, острый, подострый и хронический менингит. По степени выраженности менингит делится на легкую, средней тяжести, тяжелую и крайне тяжелую форму. По этиологии выделяют бактериальный, вирусный, грибковый и протозойный менингит.
Различают три механизма развития менингита: в результате открытой черепно-мозговой или позвоночно-спинальной травмы, лимфогенное или периневральное распространение возбудителя, гематогенное распространение возбудителя.
Патогенез включает в себя воспаление и отек оболочек мозга, нарушение циркуляции в мозговых сосудах, задержку резорбции цереброспинальной жидкости, развитие водянки мозга, повышение внутричерепного давления, перерастяжение мозговых оболочек, корешков нервов и воздействие интоксикации.
Для менингита характерны три синдрома: общий инфекционный, оболочечный, синдром воспалительных изменений цереброспинальной жидкости.
Для уточнения диагноза производится исследование цереброспинальной жидкости при помощи бактериологических или других методов. Общий инфекционный синдром включает в себя повышение температуры тела, озноб, лейкоцитоз, повышение СОЭ, учащение пульса и частоты дыхания.
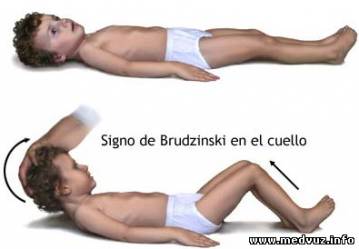
Менингиальный синдром включает головную боль, рвоту, менингиальную позу, симптомы Кернига и Брудзинского, ригидность шейных мышц. Заболевание начинается с появления головной боли в результате раздражения рецепторов мозговых оболочек воспалительным процессом и токсинами. Рвота возникает при головной боли, с приемом пищи не связана. Ригидность шейных мышц определяется при попытке пассивного сгибания головы в положении лежа и заключается в ощущении сопротивления, которое вызывает боль у больного.
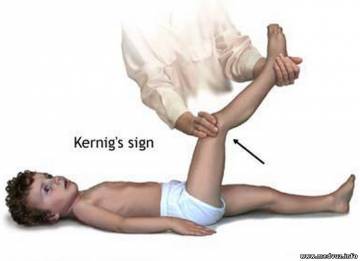
Симптом Кернига заключается в появлении боли в пояснице и ноге при попытке пассивного ее разгибания в коленном суставе. Нога при этом согнута в тазобедренном суставе под прямым углом. Также отмечается повышение чувствительности к громким звукам, различным запахам. При движении глазных яблок появляется болезненность. Характерен скуловой симптом Бехтерева – локальная болезненность при поколачивании по скуловой дуге. Обязательным методом исследования является люмбальная пункция.
Менингит характеризуется повышением ликворного давления, изменением цвета ликвора, плеоцитозом, в зависимости от того, серозный менингит или гнойный, увеличивается количество лейкоцитов или лимфоцитов. Также увеличивается количество белка. Наиболее клинически выраженным является менингит бактериального происхождения.
Эпидемический цереброспинальный менингит вызывается менингококком Вейксельбаума, передается капельным и контактным путем. Инкубационный период 1–5 суток. Характеризуется острым началом: температура повышается до 40 °C, появляются сильная головные боли, рвота, сознание нарушается. Оболочечный синдром проявляется к третьему дню болезни. Ликвор мутный, ликворное давление повышено, отмечается нейтрофильный плеоцитоз, количество белка 1—16 г/л. В крови количество лейкоцитов до 30 X 10/л, СОЭ повышена. Осложнениями заболевания могут быть отек мозга и острая надпочечниковая недостаточность.
Вторичный гнойный менингит может возникать при контактном, периневральном, гематогенном или лимфогенном пути инфицирования. Характерными симптомами являются слабость, повышение температуры до 40 °C, головная боль, рвота не постоянно. Через сутки появляются оболочечные симптомы и нарушения психики. Часто поражаются черепные нервы.
Лечение гнойных менингитов включает анальгетики, противо-судорожные препараты, антибиотики, сульфаниламиды. Выбор антибиотика зависит от этиологии. При развитии гиповолемии проводят внутривенное вливание физраствора. При развитии ацидоза вводится 4–5 %-ный раствор бикарбонат натрия (до 800 мл). Для дезинтоксикации применяют гемодез.
Туберкулезный и вирусный менингит относится к серозным менингитам.
Туберкулезный менингит – вторичное заболевание. Путь распространения – гематогенный. Заболеванию предшествует продромальный период, проявляющийся слабостью, головными болями, нарушениями психики, анорексией, субфебрильной температурой.
Через 2–3 недели появляется оболочечный синдром. При обследовании отмечается повышение ликворного давления. В ликворе наблюдается плеоцитоз (600–800 X 10 /л), количество белка – 2–3 г/л. Характерным является выпадение осадка в виде фибриновой сетки.
В ликворе обнаруживаются возбудители туберкулеза. В крови – лейкоцитоз и увеличение СОЭ. Лечение включает противотуберкулезные препараты, кортикостероиды.
❖ хронические (при сохранении симптоматики более 4 нед; основные причины — туберкулёз, сифилис, болезнь Лайма, кандидоз, аспергиллёз, токсоплазмоз, ВИЧ, системные заболевания соединительной ткани).
ДИАГНОЗ
Анамнез. Необходимо выяснить наличие: • контактов с больным менингитом
лихорадки
• светобоязни. Физикальное обследование. Необходимо обратить внимание на наличие:
лихорадки;
ригидности мышц шеи;
нарушения сознания;
светобоязни;
петехиальных высыпаний, локализующихся на туловище и нижних конечностях;
симптома Кернига;
усиления головной боли после 2—3 поворотов головы в горизонтальной плоскости;
судорожных припадков. Лабораторные исследования проводят в стационаре (широкий спектр методов исследования, включая общий анализы крови, мочи, биохимическое исследование, поясничную пункцию и др.). Дифференциальный диагноз
• Злокачественный нейролептический синдром
Бактериальный эндокардит • Гигантоклеточный артериит.
ЛЕЧЕНИЕ
Обоснованное подозрение на менингит рассматривают как показание к госпитализации в специализированный стационар или отделение интенсивной терапии. Медикаментозное лечение При возникновении подозрения на менингит необходимо немедленно назначить антибиотики".
• Предпочтительно использовать цефалоспорины III поколения*, например цефтриаксон8 по 2 г в/в каждые 12 ч в течение 7—14 дней. Альтернативные ЛС — цефотаксим (по 2 г в/в каждые 8 ч) или цефтазидим (по 2 г в/в каждые 8 ч).
. При недоступности вышеуказанных Л С и подозрении на менингококковый менингит вводят бензилпенициллин (натриевая соль) по 4 млн ЕД в/в 6 раз в день в течение 14 дней.
• У пациентов пожилого возраста0 рассматривают необходимость назначения ампициллина по 500 мг в/в (в дополнение к цефалоспоринам III поколения).
При подозрении на энцефалит, вызванный вирусом простого герпеса, необходимо назначить ацикловир в дозе 10 мг/кг в/в в течение 1 ч каждые 8 ч. Дополнительно можно назначить следующие ЛС.
Дексаметазон по 10 мг в/в 4 раза в сутки за 15 мин до введения антибиотиков в течение первых 4 дней терапии для уменьшения смертности, риска развития осложнений и предотвращения потери слуха.
Анальгетик*.
Проводят лечение бактериемии, при этом могут потребоваться0 обеспечение доступа в магистральные вены, постановка мочевого катетера и переводе отделение интенсивной терапии.
Обучение пациента. В случае ухудшения самочувствия и повторения симптомов после выписки из стационара пациенту рекомендуется срочно обратиться за медицинской помощью. Людей, проживающих вместе с пациентом, перенёсшим менингит, предупреждают о необходимости безотлагательного обращения к врачу при появлении симптомов, подозрительных на менингит. Дальнейшее ведение. При бактериальном менингите срок пребывания пациента в стационаре определяется длительностью антибиотикотерапии. При вирусном I менингите выписка пациента возможна при нормализации состояния и исключении бактериального менингита. После выписки необходимы регулярное исследование неврологического статуса и проверка остроты слуха.
Глава 11
Инфекционные заболевания нервной системы
Классификация. По характеру воспалительного процесса в мозговых оболочках и изменений в цереброспинальной жидкости различают серозный и гнойный менингиты. При серозных менингитах в цереброспинальной жидкости преобладают лимфоциты, при гнойных – преимущественно нейтрофильный плеоцитоз. По патогенезу различают первичные и вторичные менингиты. Первичный менингит развивается без предшествующей общей инфекции или инфекционного заболевания какого-либо органа, вторичный является осложнением общего или локального инфекционного заболевания. По локализации процесса бывают генерализованные и ограниченные менингиты, на основании мозга – базальные, на выпуклой поверхности – конвекситальные. В зависимости от развития и течения выделяют молниеносные, острые, подострые и хронические менингиты, а по степени выраженности – легкую, средней тяжести, тяжелую и крайне тяжелую формы. По этиологии различают бактериальные (менингококковый, пневмококковый, стафилококковый, туберкулезный и др.), вирусные (острый лимфоцитарный хориоменингит, вызванный энтеровирусами ЕСНО и Коксаки, эпидемического паротита и др.), грибковые (кандидозный, турулезный и др.) и протозойные менингиты. У новорожденных менингиты чаще вызываются стрептококками группы В, Listeria monocytogenes и Escherichia coli, в возрасте до 1 года – Haemophilus Influenzae, у более старших детей и подростков – менингококками (Neisseria meningitidis), а у пожилых людей – стрептококками (Streptococcus pneumonia).
Патогенез. Имеются три пути инфицирования менингеальных оболочек: 1) контактное распространение при открытой черепно-мозговой и позвоночно-спинальной травмах, при переломах и трещинах основания черепа, сопровождающихся ликвореей; 2) периневральное и лимфогенное распространение возбудителей на менингеальные оболочки при существующей гнойной инфекции придаточных пазух носа, среднего уха или сосцевидного отростка, глазного яблока и т.д.; 3) гематогенное распространение; иногда менингит является основным или одним из проявлений бактериемии. Входными воротами инфекции при менингите являются слизистая оболочка носоглотки, бронхов, желудочно-кишечного тракта с возникновением назофарингита, ангины, бронхита, желудочно-кишечных расстройств и последующим гематогенным или лимфогенным распространением возбудителя и попаданием его в мозговые оболочки. К патогенетическим механизмам относятся воспаление и отек мозговых оболочек и нередко прилегающей ткани мозга, дисциркуляция в мозговых и оболочечных сосудах, гиперсекреция цереброспинальной жидкости и задержка ее резорбции, что приводит к развитию водянки мозга и повышению внутричерепного давления; раздражение оболочек мозга и корешков черепных и спинальных нервов, а также общее воздействие интоксикации.
Патоморфология. При остром гнойном менингите мозговые оболочки инфицируются прямым путем или через ток крови. Инфекция быстро и диффузно распространяется во всем субарахноидальном пространстве головного и спинного мозга. Субарахноидальное пространство заполняется зелено-желтым гнойным экссудатом, который может покрывать весь мозг или располагаться только в его бороздах. При локальном инфицировании оболочек гнойное воспаление может быть ограниченным. Наблюдается отек оболочек и вещества мозга. Корковые вены переполнены кровью. Мозговые извилины уплощаются вследствие внутренней гидроцефалии. Микроскопически в мягких мозговых оболочках выявляются воспалительная инфильтрация, в начальной стадии целиком состоящая из полиморфных нуклеаров, а затем обнаруживаются лимфоциты и плазматические клетки. В полушариях изменения невелики, за исключением периваскулярной инфильтрации коры. Внутренняя гидроцефалия наиболее часто обусловлена воспалительной адгезией мозжечково-мозговой цистерны, что препятствует оттоку цереброспинальной жидкости. При серозных вирусных менингитах имеются отек оболочек и вещества мозга, расширение ликворных пространств.
В острых случаях туберкулезного менингита мозг обычно бледен и извилины несколько уплощены. Экссудат покрывает мягкие мозговые оболочки в основании черепа и распространяется вдоль латеральной борозды. Милиарные бугорки видны в мягких мозговых оболочках. Наиболее явно они наблюдаются вдоль сосудов, в основном средней мозговой артерии. Микроскопически бугорки состоят из скопления круглых клеток, в основном мононуклеаров, часто в центре имеется казеоз. Гигантские клетки выявляются редко. В мозговом веществе отмечаются проявления воспалительных реакций, выражена токсическая дегенерация нервных клеток. При лечении антибиотиками базальный экссудат становится плотным и в больших артериях, проходящих через него, может развиться артериит, в результате чего возможно возникновение инфаркта мозга. Адгезии и спайки могут вызвать гидроцефалию либо обструкцию спинального субарахноидального пространства.
Клинические проявления и диагностика. Симптоматика всех форм острых менингитов имеет много общего независимо от этиологии. Диагноз менингита устанавливается при наличии одновременно трех синдромов: 1) общеинфекционного; 2) оболочечного (менингеального); 3) изменений в цереброспинальной жидкости, характерных для воспаления. Наличие одного из них еще не дает оснований диагностировать менингит. Так, оболочечные симптомы могут быть обусловлены раздражением оболочек (менингизм). Увеличение количества клеток в цереброспинальной жидкости может быть связано с реакцией оболочек на опухоль или излившуюся кровь. Диагноз уточняется на основании исследования цереброспинальной жидкости и применения бактериологических, вирусологических и других методов диагностики инфекционных заболеваний с учетом эпидемиологической обстановки и особенностей клинических проявлений.
К общеинфекционным симптомам относятся озноб, жар, обычно повышение температуры тела, изменения в периферической крови (лейкоцитоз, увеличение СОЭ и др.), иногда кожные высыпания. Пульс в ранней стадии может быть замедленным, но по мере прогрессирования болезни учащается. Ритм дыхания может быть неправильным, частота увеличена.
Для менингеального синдрома характерны головная боль, рвота, общая гиперестезия, менингеальная поза, ригидность шейных мышц, симптомы Кернига, Брудзинского, скуловой симптом Бехтерева и др. Усиливающаяся головная боль является начальным симптомом. Она вызвана раздражением болевых рецепторов мозговых оболочек и внутримозговых сосудов вследствие воспалительного процесса, действия токсина и механического раздражения в результате повышения внутричерепного давления. Головная боль резкая, интенсивная, имеет распирающий, разрывающий характер. Она может быть диффузной или преобладать в большей степени в лобной и затылочной областях, иррадиировать в шею, спину, сопровождаться болью в позвоночнике, иногда распространяется на нижние конечности. В ранней стадии может наблюдаться рвота, не связанная с приемом пищи, возникающая во время усиления головной боли. Судороги у детей бывают часто, у взрослых редко. Возможны психомоторное возбуждение, бред и галлюцинации, однако при прогрессировании заболевания они уступают место сонливости и сопору, которые затем могут перейти в кому.
Оболочечные (менингеальные) симптомы, в основе которых лежит рефлекторное напряжение мышц, возникают в результате раздражения мозговых оболочек. Наиболее важными являются следующие признаки.
Ригидность шейных мышц наблюдается в ранней стадии почти постоянно. Ригидность определяется, если врач кладет руку под затылок больного и пытается произвести пассивное сгибание головы так, чтобы подбородок приблизился к груди. При этом ощущается сопротивление вследствие напряжения разгибательных мышц шеи, попытка преодолеть это сопротивление вызывает боль. При тяжелом течении менингита голова запрокинута, живот втянут, передняя брюшная стенка напряжена, ноги приведены к животу, наблюдается опистотонус.
Симптом Кернига встречается несколько реже. Больному, лежащему на спине, сгибают ногу под прямым углом в тазобедренном и коленном суставах; попытка произвести пассивное разгибание ноги в коленном суставе при согнутом бедре не удается вследствие напряжения задней группы мышц бедра, больной испытывает боль в пояснице и ноге. Отмечаются также тризм, скуловой симптом Бехтерева (локальная болезненность при поколачивании по скуловой дуге), болезненность глазных яблок при надавливании и их движении, гиперестезия кожи, повышенная чувствительность к шуму, громкому разговору, запахам, симптом Брудзинского (верхний и нижний). Больные предпочитают неподвижно лежать с закрытыми глазами в затемненной комнате.
На глазном дне возможны венозная гиперемия, отек диска зрительного нерва. В поздней стадии заболевания зрачки расширены. Иногда отмечаются косоглазие и диплопия. Затруднения при глотании могут наблюдаться в конечной стадии болезни. Мышечная сила в конечностях обычно сохранена, но имеются дискоординация и тремор, а также мышечная гипотония. Парезы и параличи конечностей могут возникать в терминальной стадии. Сухожильные рефлексы обычно снижены. Возможен рефлекс Бабинского. Контроль над сфинктерами тазовых органов нарушается поздно, но выраженные психические расстройства могут способствовать развитию задержки или недержания мочи.
Люмбальную пункцию следует выполнять всем больным с признаками раздражения мозговых оболочек, если причина его достоверно неизвестна. Исследуются ликворное давление, содержание белка, глюкозы, хлоридов, клеток и микроорганизмов. При менингитах ликворное давление чаще повышено. Обструкция ликворных путей, особенно в области основания черепа, обусловливает в редких случаях низкое ликворное давление. Спаечный процесс в субарахноидальном пространстве может вызвать частичный или полный его блок. В зависимости от содержания и состава клеточных элементов в цереброспинальной жидкости она бывает прозрачной или слегка опалесцирующей (при серозных менингитах) до мутной и желтовато-зеленой (при гнойных менингитах). Отмечаются увеличение количества клеток (плеоцитоз) и изменение их состава: при гнойных менингитах преобладают лейкоциты, при серозных – лимфоциты. Содержание белка также увеличивается. Для идентификации микроорганизмов используются окраска по Граму, по Цилю—Нильсену или флюоресцирующая окраска при подозрении на туберкулезный менингит), иммунологические методы, а также тесты, позволяющие отличить бактериальные менингиты от других форм (латекс-агглютинация и др.).
Менингиты бактериального происхождения обычно характеризуются острым началом, выраженными симптомами и ликворной клеточной реакцией с преобладанием полинуклеаров. Важным исключением является туберкулезный менингит, который развивается постепенно и характеризуется мононуклеарным плеоцитозом в цереброспинальной жидкости. Уровень глюкозы при большинстве бактериальных менингитов снижен, а белка – повышен. Менингиты, вызванные вирусами, спирохетами, риккетсиями, грибами и простейшими, менее ярки по своим проявлениям, чем острые бактериальные менингиты. Клинические признаки вариабельны, в цереброспинальной жидкости плеоцитоз чаше мононуклеарный и уровень глюкозы снижен не так резко.
В старческом возрасте менингиты нередко протекают атипично: головные боли незначительны или отсутствуют, симптомов Кернига и Брудзинского может не быть; часто наблюдаются дрожание конечностей и головы, психомоторное возбуждение или апатия и сонливость.
К раздражению мягкой мозговой оболочки могут приводить различные заболевания, имеющие хроническое течение. Цитоз в цереброспинальной жидкости может достигать 100 или 1000 в 1 мкл. Обычно это лимфоциты, крупные моноциты, ретикулоциты. Уровень белка может быть высоким. Клиническая картина бывает смазанной, иногда симптоматика вообще отсутствует. К этому состоянию могут приводить леченый туберкулезный менингит, сифилис, токсоплазмоз, лептоспироз, бруцеллез, возвратный менингит, болезнь Ходжкина, саркоматоз, карциноматоз мягкой мозговой оболочки, саркоидоз.
Читайте также:


