Менингит после опоясывающего лишая
17 октября 2018, 12:48 Эксперт статьи: Блинова Дарья Дмитриевна 5,736
- 1 Опасность последствий
- 2 Осложнения после болезни
- 3 Постгерпетическая невралгия
- 4 Двигательные нарушения
- 5 Слепота, нарушения слуха
- 6 Менингит
- 7 Другие возможные осложнения
- 8 Осложнения у беременных
Согласно статистическим данным ВОЗ, больше половины людей на земле являются носителями вируса герпетической группы. Что же являет собой опоясывающий лишай и какими могут быть его последствия?
Опасность последствий
Если у человека сильный иммунитет и он здоров, то болезнь сама по себе не несет серьезной опасности. После этого вида лишая больной полностью выздоравливает без тяжелых остаточных явлений. Однако если иммунитет слабый, то это заболевание станет причиной тяжелых последствий, а также оно может повториться.
Из-за слабого здоровья у пожилых людей герпес стремительно размножается в клетках спинного и головного мозга, что опасно. Ткани этих органов массово разрушаются, человек становится полностью парализованным, вплоть до нарушения дыхания.
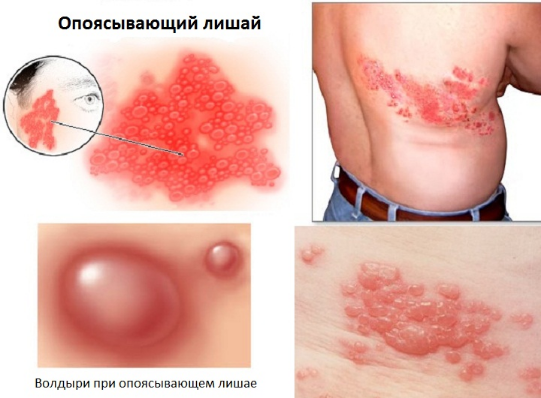
В основном при лишае поражается грудная клетка, кожа подмышками. Ни в коем случае нельзя расчесывать зудящие пятна. Нарушая таким образом целостность кожных покровов, вы рискуете заразиться инфекцией. В течение 4 недель пузырьки подсыхают, образуя корочки, которые со временем отпадут. Если пятнышко осталось, то со временем оно должно исчезнуть.
Осложнения после болезни
Самые распространенные осложнения после опоясывающего лишая:
- частичная или полная потеря слуха и зрения;
- осложнение сердечно-сосудистой системы;
- пневмония и воспаление печени;
- менингит;
- проблемы с движениями и чувствительностью;
- болезни невралгического характера.
Постгерпетическая невралгия
Это болезненные ощущения в зонах поражения заболеванием. Человек испытывает чувство жжения, резкие боли (грудь, подмышками, плечо, лопатки), подобные ударам тока, сильный постоянный зуд, непроизвольный спазм мышц.
Лечение заключается в применении таких препаратов, как “Прегабалин”, “Габапентин”, трициклические антидепрессанты. Дополнительно, если есть такая надобность, доктор пропишет вам блокады, которые устраняют даже самые сильные боли. Восстановление нервов электричеством тоже принесет положительный эффект. Реабилитация и лечение длится в основном около полугода.
Двигательные нарушения
Слепота, нарушения слуха
Если вирус распространится на глазное яблоко, человек рискует ослепнуть. Срочно обратитесь к врачу и начните лечение если у вас:
- прозрачный пузырек на роговице глаза;
- глаз зудит, вам больно, как будто в глазу что-то инородное;
- ухудшилось зрение;
- видите пятно или у вас туман в глазу.
Осложнения могут распространиться и на слух больного. Если у вас сыпь герпеса на ухе, могут иметь место и такие симптомы:
- пульсирующая болезненность внутри уха;
- сильно кружится голова и тошнит, звон в ухе;
- слух становится как слабее, так и острее;
- ранки во рту и нарушение вкусовых рецепторов;
- боль в глазу и паралич лицевой части с одной стороны;
Менингит
Передается воздушно-капельным путем. Такое опасное заболевание часто вызывает осложнения в виде нарушения чувствительности. Случается также повторное заражение.
Предшественником болезни чаще всего бывают высыпания на теле и симптомы ОРВИ. У больного опоясывающим лишаем повышается температура, появляются боли в спине, болит голова. Возникает непереносимость света, тошнота со рвотой. Появляется агрессивность, судороги, чувствительность к разным прикосновениям.
Лихорадка чаще всего проходит в два этапа: после резкого повышения температуры наступает улучшение, но потом, через 3–5 дней, она снова может подняться.
Другие возможные осложнения
Распространены еще такие осложнения опоясывающего лишая:
- на месте, где была повреждена кожа, остались рубцы и шрамы;
- большое число переболевших чувствуют локализованную болезненность на протяжении полугода и больше;
- развивается сердечно-сосудистая недостаточность, инсульт.
Осложнения у беременных
Симптомы заражения при герпесе у беременных женщин такие же, как и у остальных заболевших. Если беременная заболела лишаем, то на ранних стадиях это грозит прерыванием беременности. На более поздних сроках заражение вирусом грозит будущему ребенку неправильным развитием.
Осложнения в виде потери слуха, слепоты, нарушение функции головного мозга и нервной системы – это неполный список пороков плода, причиной которых является перенесенный будущей мамой опоясывающий лишай. Поэтому лечить заболевание нужно правильно и своевременно.
- Что такое Герпетический менингит
- Что провоцирует Герпетический менингит
- Патогенез (что происходит?) во время Герпетического менингита
- Симптомы Герпетического менингита
- Диагностика Герпетического менингита
- Лечение Герпетического менингита
- К каким докторам следует обращаться если у Вас Герпетический менингит
Что такое Герпетический менингит
Возбудителем герпетического менингита могут быть вирус простого герпеса 2-го типа (ВПГ-2) и вирус ветряной оспы и опоясывающего лишая.
ВПГ-2 - прежде всего возбудитель генитального герпеса. Асептический менингит возникает у 16 % больных на фоне первого обострения генитального герпеса. Реже менингит возникает при повторных обострениях генитального герпеса. Диагностика менингита, вызванного ВПГ-2, облегчается при выявлении везикулезных высыпаний в области половых органов, а также при наличии жалоб на затрудненное болезненное мочеиспускание, пояснично-крестцовые корешковые боли, парестезии и анестезию в аногенитальной зоне.
В организм человека возбудитель проникает преимущественно воздушно-капельным путем. В дальнейшем возбудитель пожизненно персистирует в различных нервных ганглиях с периодической реактивацией инфекционного процесса у лиц с иммунодефицитом.
Герпетический менингит нередко наблюдается на фоне первичной генитальной инфекции – у 36% женщин и 13% мужчин. У большинства больных герпетические высыпания в среднем за неделю предшествуют признакам менингита. Герпетический менингит может вызывать осложнения в виде нарушений чувствительности, корешковых болей и др. В 18–30% случаев описаны рецидивы заболевания.
Таким образом, наиболее характерным неврологическим проявлением инфекции, вызываемой ВПГ-2, является сочетание рецидивирующего менингита и пояснично-крестцового радикулита.
Герпетический серозный менингит (0,5-3% всех серозных менингитов) развивается чаще улиц с первичным генитальным герпесом. Повышается температура тела, появляется головная боль, светобоязнь, менингеальные симптомы, в цереброспинальной жидкости умеренный цитоз с преобладанием лимфоцитов.
Головная боль нарастающая, упорная, диффузная или с локализацией в лобно-височной области. Рвота многократная, не связана с приемом пищи. В начале болезни выявляются менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига и Брудзинского). Часто первым проявлениям менингита предшествуют признаки ОРВИ, везикулезные высыпания на коже и слизистых оболочках. Однако чаще заболевание протекает в виде менингоэнцефалита. На 2 4 сутки появляются симптомы отека головного мозга: нарушение сознания в виде спутанности, отсутствие ориентации во времени и пространстве. Больные нередко становятся агрессивными. Появляются зрительные, слуховые галлюцинации, локальные или генерализованные судороги; очаговые симптомы в виде моно- или гемипарезов, расстройства координации движения, статическая атаксия.
Течение менингита острое. Температура тела нормализуется в течение недели, исчезают головные боли и менингеальные симптомы. При крайне тяжелых формах менингита и менингоэнцефалита возможен летальный исход.
Герпетический менингит, вызываемый вирусом опоясывающего лишая, проявляется лихорадкой, головной болью и очень легкими менингеальными симптомами. Начало заболевания острое, температура тела иногда достигает 38-39 °С. Спутанность, сопор, кома наблюдаются крайне редко.
При исследовании ЦСЖ обычно обнаруживаются лимфоцитарный плеоцитоз (300-400 клеток в 1 мкл), увеличение уровня белка. Содержание глюкозы может быть нормальным или сниженным.
Для подтверждения менингита вирус герпеса должен быть выделен из ликвора и крови. Экспресс-методы позволяют быстро и в ранние сроки определить наличие антигена ВПГ в ликворе и крови (ИФА) или ДНК вируса (ПЦР). С целью определения специфических антител в крови и ликворе используют РН, РСК в динамике. Антитела появляются при первичном инфицировании на 2 неделе и достигают максимума на 3 неделе. В дальнейшем они могут сохраняться на протяжении всей жизни.
Ликворный синдром при герпетическом менингите, вызванного опоясывающим лишаем возникает крайне редко. Ликворный синдром характеризуется преимущественно лимфоцитарным плеоцитозом (от 25 до 150 клеток в 1 мкл). Плеоцитоз снижается от первых дней к 6-й неделе заболевания. По сравнению с другими серозными менингитами для герпетического характерны более длительные сроки санации ЦСЖ. Лимфоцитарный плеоцитоз встречается в 40-80 % случаев манифестной инфекции, вызываемой вирусом опоясывающего лишая.
При менингите, вызванном ВПГ-2 и вирусом опоясывающего лишая, показано назначение ацикловира (5 мг/кг внутривенно капельно 3 раза в день в течение 5 дней).
Группа герпес-вирусов насчитывает 80 видов. Один из главных признаков семейства - способность к пожизненной персистенции в организме хозяина. Вирус Varicella -Zoster вызывает ветрянку у детей и опоясывающий лишай у взрослых. Заболеваемость опоясывающим лишаем – 1-2%.
Асептический менингит проявляется лихорадкой, головной болью, очень легкими менингеальными знаками. Начало заболевания острое, температура тела иногда достигает 38-39°С. Спутанность, сопор, кома наблюдаются крайне редко. Менингеальные знаки едва намечены. Ликворный синдром зостерного менингита характеризуется преимущественно лимфоцитарным плеоцитозом (от 25 до 150 клеток в 1 мм). Плеоцитоз снижается от первых дней к 6-й неделе заболевания. По сравнению с другими асептическими менингитами для герпетического характерны более длительные сроки санации цереброспиальной жидкости. Лимфоцитарный плеоцитоз встречается в 40-80% случаев манифестной зостерной инфекции. Подобные данные позволяют полагать, что асимптомный менингит при опоясывающем лишае не осложнение, а едва ли не обязательный компонент заболевания. Показано назначение ацикловира.
Альтернирующий отставленный гемипарез
Среди осложнений опоясывающего лишая, к которым обычно относят поражение глазного яблока, постгерпетическую невралгию, параличи черепных нервов, миелит, менингоэнцефалит, недавно выделен новый симптомокомплекс - контралатеральный гемипарез, связанный с herpes zoster ophthalmicus (HZO).
В основе развития его лежит поражение сосудов мозга, причинно связанное с вирусной инфекцией, что верифицировано гистологическим исследованием биоптатов височной артерии. Характерная находка - некротизирующий гранулематозный ангиит менингеальных и мозговых артерий, ипсилатеральные инфаркты мозга.
Учитывая, что имеется временной промежуток между возникновением опоясывающего герпеса и двигательным дефектом, что тройничный узел (гассеров узел) близок анатомически к проксимальному отделу средней мозговой артерии и в нем есть явления ганглионита и что вирусы определяются в адвентициалыюй оболочке артерий, можно предположить распространение вируса с узла на сосуд контактным путем. Возможен ликворный и гематогенный путь.
Описано развитие инфаркта мозжечка и затылочной доли при HZO и инфаркта мозгового ствола при шейной локализации герпеса.
Описанный клинический блок именуют как синдром HZO с отставленной гемиплегией, или альтернирующий зостерный синдром. Средний возраст больных 58 лет. 75% больных старше 40 лет. Средний интервал между появлением HZO и развитием контралатерального гемипареза составляет 7,3 нед. Иногда этот промежуток сокращается до 1 нед, а в некоторых случаях возрастает до 6 мес.
У половины больных отмечается тяжелое течение заболевания: сомноленция, сопор, спутанность. Летальность достигает 20%. Развитие гемипареза чаще острое, однако возможно и медленно прогрессирующее нарастание моторного дефекта. У части пациентов заболевание протекает доброкачественно с удовлетворительным восстановлением. Чаще описывается изолированный гемипарез разной степени выраженности. Лишь в единичных случаях он дополняется гемианестезией, гемианопсией, церебеллярными знаками.
Складывается впечатление, что возникновение гемипареза не сопровождается дополнительным изменением состава цереброспинальной жидкости. Воспалительные изменения обнаруживаются у 1/3 пунктируемых больных, у 1/3 больных ЦСЖ в момент развития гемипареза нормальна.
Поможем написать любую работу на аналогичную тему


Что такое опоясывающий лишай?
Это болезненная сыпь, которая появляется после реактивации вируса герпеса. Он также вызывает ветряную оспу, поэтому риски возникновения лишая сохраняются у тех, кто перенес ветрянку в детстве. Иное название заболевания — опоясывающий герпес.
Считается, что 10−20% людей, переболевших ветряной оспой, столкнутся с опоясывающим лишаем в будущем (вероятнее всего — в пожилом возрасте).
Им можно заразиться от кошки или собаки?
Совершенно точно нет!
Лишаи домашних животных (розовый, стригущий ) — это грибковые поражения кожи.
Как распознать опоясывающий лишай?
I стадия опоясывающего лишая: продромальная
Первые признаки активизации вируса в организме похожи на симптомы любой другой генерализованной инфекции. Вы можете полагать, что просто переутомились или не выспались.
- Повышение температуры
- Озноб
- Расстройство желудка
- Головная боль
- Светочувствительность
Наиболее показательным симптомом станет боль. Она может быть жгучей, жалящей, покалывающей или колющей, зудящей, стреляющей, или вызывающей онемение. Иногда боль длится постоянно, а иногда — носит прерывистый характер.
Но практически всегда боль ощущается только с одной стороны.
Так как болевые ощущения локализованы, их легко принять за признак другого заболевания. Например, боль в нижней части спины часто списывают на ишиас или почечную колику. Боль в районе губ — на простой герпес, вокруг глаза или уха — на мигрень.
II стадия опоясывающего лишая: эруптивная
По мере развития опоясывающего лишая кожа в болезненной области становится красноватой и чувствительной к прикосновению. По мере ухудшения симптомов ощущения становятся похожи на солнечный ожог.
Очень быстро — буквально за пару часов — сыпь превращается в волдыри или пузырьки, наполненные жидкостью, причем, их размер со временем увеличивается.
Этот процесс может сопровождаться покраснением и припухлостью.
Этот процесс будет сопровождаться болью, иногда настолько сильной, что даже обычное касание одежды станет ощущаться как удар электрическим током.
Боль может долго сохраняться и после заживления сыпи, если у человека разовьется постгерпетическая невралгия.
Высыпания от этих состояний очень похожи внешне, но существует ключевое отличие.
Волдыри от ветрянки разбросаны по всему телу, а сыпь опоясывающего лишая почти всегда локальна.
Это четко очерченная полоса кожи на одной стороне тела — обычно на лице, шее или груди.
Так как причиной появления сыпи становится поражение одного-двух спинномозговых нервов, волдыри могут возникать на двух соседних участках кожи.
Возникновение сыпи в несообщающихся локациях крайне редко и обычно случается у людей с очень ослабленной иммунной системой.
Так, у людей с развитой ВИЧ-инфекцией может возникать три и более очага опоясывающего лишая, включая глаза и внутренние органы.

Опоясывающий лишай заразен для окружающих?
Да — до тех пор, пока сыпь не покроется корочкой. Если человек без иммунитета к ветряной оспе вступит в контакт с активной сыпью, он может заразиться ветрянкой.
Почему возникает опоясывающий лишай?
Кто особенно подвержен риску развития опоясывающего лишая?
- Пожилые люди, переболевшие ветрянкой в детстве
- Люди с ослабленным иммунитетом из-за ВИЧ-инфекции, химиотерапии или приема иммуносупрессоров.
- Дети, перенесшие ветряную оспу в возрасте до года, либо те, чьи матери заболели ветрянкой в третьем триместре беременности.
В целом, дети до десяти лет довольно редко сталкиваются с опоясывающем лишаем и переносят его значительно легче, чем взрослые.
Как диагностируется опоясывающий лишай?
Во время продромального периода до появления характерной сыпи болезнь легко принять за обычную вирусную инфекцию. Но после возникновения боли и волдырей, клиническая картина становится довольно очевидной.
В тех случаях, когда сыпь распространяется на за пределы одной стороны тела или не появляется вообще, врачи используют лабораторные методы исследования, включая анализ на ПЦР (полимеразную цепную реакцию).
Как лечат опоясывающий лишай?
Первым делом необходимо остановить размножение вируса ветряной оспы: чем меньше он будет воздействовать на организм, тем ниже риск развития осложнений.
Противовирусные препараты наиболее эффективны в первые 72 часа после вспышки опоясывающего лишая.
- Прием овсяных ванн.
- Ношение свободной одежды, особенно в области высыпаний.
- Здоровый образ жизни, включающий хорошее питание и долгий отдых.
- Прием обезболивающих и антигистаминных препаратов, нанесение на кожу средств с каламином.
- При возникновении постгерпетической невралгии довольно эффективны антидепрессанты и антиконвульсанты.
Как избежать возникновения опоясывающего лишая?
С этим помогут прививки.
- Для тех, кто не болел ветрянкой, рекомендуется двойная вакцина от ветряной оспы.
- Тем, кто переболел ею в детстве и уже имеет дремлющий вирус, имеет смысл сделать прививку непосредственно от опоясывающего лишая.
Избежать реактивации вируса также помогает здоровый образ жизни и снижение уровня стресса.
Какие осложнения опоясывающего лишая могут возникнуть?
Это наиболее распространенное осложнение опоясывающего лишая — оно возникает у 10−13% переболевших людей старше 60 лет.
Невралгия проявляется из-за повреждения нервных волокон и характеризуется постоянной болью на месте высыпаний.
Фактором риска для постгерпетическая невралгии является не только пожилой возраст, но и расположение сыпи на лице или торсе.
Бактериальная инфекция может привести к импетиго (чаще всего возникает у детей) и к целлюлиту.
Но на самом деле это медицинский термин, означающий воспаление подкожной клетчатки — серьезное состояние, которое без лечения может привести к заражению крови. К счастью, целлюлит отлично лечится антибиотиками.
В 10−15% случаев опоясывающий лишай поражает тройничный нерв, который отвечает за чувствительность лица.
Невропатия этого нерва, оставшаяся без лечения, может привести к головной и лицевой боли, повреждению глаза или даже потере зрения.
После перенесенного опоясывающего лишая могут возникнуть и более редкие осложнения. Среди них синдром Рамсея-Ханта (воспаление лицевого нерва вблизи уха), менингит, энцефалит, моторная нейропатия, вирусная пневмония
Когда нужно обратиться к врачу?
Сразу же, как только у вас возникли подозрения в развитии опоясывающего лишая. Это позволит раньше начать лечение и снизить риск развития осложнений.
Он нередко стает причиной инвалидности и даже гибели пациента. Именно поэтому болезнь вызывает массу вопросов: как вовремя распознать, откуда берется, можно ли обезопасить организм, и главное, как правильно лечиться?
Что это за заболевание?
Патологии в МКБ присвоен номер В00.3 (G02.0*). Герпетическим менингитом называют воспалительные процессы в участках, главным образом мягких тканей, головного и спинного мозга. Следовательно, поражаются основные отделы центральной нервной системы.
Вызваны очаги воспаления вирусом простого герпеса (ВПГ) 1 и 2 типа. ВПГ-1 является источником орального герпеса, ВПГ-2 – генитального. Не редко заболевание развивается на фоне ветряной оспы. То есть, варицелла-вирус, который является герпесвирусом человека 3 типа, также может стать причиной развития дегенеративных процессов в тканях головного и спинного мозга.
Менингит, возбудителем которого является вирус герпеса встречается чаще патологии, вызванной бактериями. Является проблемой международного масштаба, поскольку быстро выявить первопричину вирусной патологии достаточно проблематично.
Причины
Для того, чтобы человек заболел герпетическим менингитом, в его организме должны присутствовать непосредственно вирус простого герпеса. Он остается после того, как впервые попал в организм, даже, если прошло уже 10, 20 или 30 лет. ВПГ 1 и ВПГ 3 передаются воздушно-капельным путем, ВПГ 2 – половым.
Только после того, как состояние здоровья пошатнется, вирус активизируется, а поскольку его расположение – нервные ткани, именно по ним и происходит основной удар, который быстро переходит непосредственно к мозговым оболочкам. Поэтому, факторами риска, которые могут привести к такому типу заболевания, относят:
- снижение уровня иммунитета;
- стрессы, психические расстройства;
- алкоголизм;
- длительный прием иммуносупрессоров;
- переохлаждение;
- аутоиммунные патологии;
- инфекции, вирусы;
- переутомление, хроническая усталость;
- черепно-мозговые травмы;
- невриты, невралгия.
Наиболее частым предшественником появления воспалительного процесса в тканях мозга считаются нейрохирургические вмешательства в ликворную систему, наличие гнойных процессов в грудной клетке.
Неправильное питание, когда в рационе отсутствуют или присутствуют по минимуму полезные вещества для организма, также может привести к активации возбудителя.
Если в организме присутствует генитальный герпес, то провоцирующими развитие патологии могут стать несоблюдение личной гигиены, употребление антибиотиков, которые изменили микрофлору слизистой. Заражение другими болезнями, которые передаются половым путем, также может вызвать активацию возбудителя герпеса.
Важно! Этот вид воспаления мягких тканей головного мозга чаще развивается по причине первичного заражения генитальным герпесом, причем у женщин вдвое чаще, чем у мужчин.
Герпетический менингит у детей развивается реже, до 10% от общего количества заболевших. В зону риска входят в первую очередь недоношенные дети.
Как развивается патология
После того как герпесный патоген оказывается в тканях нервных волокон, зависимости от состояния здоровья человека, он может распространяться по лимфатической и гематологической системам, поражая весь организм. Ответ иммунной системы при увеличении клеток ВПГ – увеличение лимфоцитов, что и приводит к воспалительному процессу.
Возбудитель одной патологии начинает образовывать очаги воспаления, развивая другую, более серьезную. Воспалительный процесс в мягких тканях головного и спинного мозга влечет отечность и полнокровие сосудов соответствующих участков.
Патогенез сразу после пагубного воздействия на участки головного мозга возбудителя выглядит так:
- Повышение проницаемости гематоэнцефалического барьера (комплекс структур, который регулирует транспортировку и усвоение веществ между кровяным агентом и тканями мозга).
- Повреждение эндотелия капилляров.
- Нарушение микроциркуляции крови.
- Повреждение метаболитических процессов.
- Развитие гипоксии мозга.
После этого высока вероятность развития обширного отека головного мозга, отмирания большого количества нейронов. Это опасное осложнение, которое нередко приводит к инвалидности и летальному исходу.
Симптомы и течение патологии
Начало развития заболевания легко спутать с обычным ОРЗ, характеризующимся появлением у человека общего недомогания. Будущий пациент испытывает сильную усталость, раздражается по любому поводу, появляется вялость и нежелание к любой активности. После этого поднимается температура, иногда до 390. Подобные признаки держатся до 3-х дней, затем состояние здоровья ухудшается.
Заподозрить именно развитие менингита можно по таким симптомам:
- увеличение лимфатических узлов шейного отдела;
- светобоязнь;
- лихорадка;
- неприятные ощущения в суставах и мышцах;
- рези и жжение в глазах;
- головные боли и головокружения;
- нарушение координации;
- тошнота;
- рвота;
- снижение артериального давления;
- снижение аппетита;
- потеря веса;
- постоянная жажда;
- сыпь на обширных участках кожного покрова и слизистой;
- нарушение сердечного ритма;
- одышка.
На фоне таких неприятных ощущений у человека развивается чувство беспокойства за собственное здоровье, раздражительность, агрессия.
Далее начинаются проблемы, связанные именно с воспалением в мягких тканях мозга:
- слуховые или зрительные галлюцинации;
- спутанность сознания;
- ориентированность в пространстве и времени отсутствует;
- судороги, локальные и очаговые;
- эпилептические припадки;
- паралич.
Окружающие могут заметить очевидные симптомы патологии: заболевший не может подвести голову к груди, а при попытке наклонить голову в положении лежа, он подтягивает ноги к животу. Также он жалуется на резкую напряженность затылка. У него появляется увеличенная чувствительность, поэтому он чувствует мучительные боли при любом прикосновении к нему.
Симптоматика развивается на протяжении 1-1,5 недели, но если организм подвергся молниеносному герпетическому менингиту, то признаки появляются стремительно и отличаются высокой интенсивностью:
- беспричинная продолжительная рвота до 15 раз в день;
- сильные судороги;
- резкие боли в животе;
- сильная мышечная боль;
- головные боли в затылке и височной области.
Из-за перенапряжения в мышцах, заболевший принимает несвойственные позы ранее, в особенности всегда держит голову запрокинутой. Наблюдается гипертермия выше 400, паралич лицевых нервов. На кожных покровах появляются признаки кровоизлияний, черная сыпь. Моча также имеет темные оттенки.
Диагностика
Отличительными признаками нарушения нормального состояния мозговых оболочек являются симптомы Брудзинского. Врач проведет своеобразный тест, который поможет ему подтвердить наличие патологии:
- Заболевший, если пытается согнуть голову лежа на постели непроизвольно сгибает нижние конечности и поджимает их к животу.
- При надавливании на лобок ноги сгибаются и подтягиваются к зоне нажатия. Если надавить на нижнюю область щеки, заболевший непроизвольно поднимает плечи к голове и сгибает руки.
- Пациенту, который лежит на боку, сгибают ногу в тазобедренном суставе, вторая нога рефлекторно поджимается к животу.
Также еще одним помощником в предварительном определении менингита является симптом Кернига. Врач лежащему пациенту на спине сгибает одну ногу в тазобедренном и коленом суставе, затем просит пациента разогнуть конечность. При наличии воспалительного процесса в мозговых тканях, сделать этого он не сможет. Невозможность разогнуть ногу обусловлена повышением тонуса мышц.
Также подвергаются диагностике кровь, ликворная жидкость и моча пациента.
Показатели крови при развитии патологии следующие:
- высокий уровень креатинина, мочевины, СОЭ, белых кровяных телец;
- понижение уровня гемоглобина, числа эритроцитов;
- лейкоцитарная формула претерпевает изменения влево.
Количество тромбоцитов также понижается, что приводит к нарушению свертываемости крови.
- КТ;
- рентген;
- любмальная пункция.
При исследовании цереброспинальной жидкости выявляется увеличение белка и аномальное повышение лейкоцитов. Также необходимо выявить возбудителя, для этого определяют наличие антител к ВПГ или ДНК вируса в крови и ликворе.
Методы лечения
Когда диагноз подтвержден, врач выбирает оптимальную программу лечения в зависимости от течения патологии, индивидуальных особенностей организма пациента.
Наиболее эффективным методом остается медикаментозная терапия, в первую очередь назначают противовирусные препараты, чтобы ликвидировать активность вируса. Чаще применяют Ацикловир, или его аналог Зовиракс, внутривенно или перорально.
Далее прибегают к снятию мучительной симптоматики, поэтому пациенту назначают:
- противовоспалительные и обезболивающие;
- диуретики;
- спазмолитики;
Иммуноглобулины и интерфероны применяют для восстановления иммунной системы. Также для поддержки организма всегда назначают витаминные комплексы. Прием противогерпетических лекарственных средств обычно не превышает 10 суток, длительность курса других препаратов зависит от индивидуальных особенностей человека.
Вместе с медикаментозным лечением применяют в обязательном порядке оксигенотерапию, насыщение кислородом. Таким образом предотвращают кислородное голодание мозга и его отек.
После того, как риск развития осложнений сведен к нулю, назначают восстановительную терапию, обычно используют физиопроцедуры:
- электрофорез с успокоительными;
- талассотерапию;
- грязевые ванны и аппликации с грязью;
- магнитотерапию;
- УВЧ.
Корректировка питания пациента также важна. Необходимо исключить из рациона копчености, сладости, соленое и жирное. Включить овощи и фрукты, нежирное мясо, рыбу, кисломолочную продукцию с низким содержанием жирности. Лечебная физкультура и массажи помогут быстрее прийти в форму.
Важно! Народную медицину также используют в качестве вспомогательного компонента программы лечения, но врачи советуют принимать исключительно общеукрепляющие отвары и настои и только под контролем специалистов.
Последствия
При отсутствии грамотного лечения последствия критичны: в результате отмирания клеток головного мозга нарушается двигательная функция, развивается паралич локальный или частичный. Смерть в результате заболевания наступает в 35% случаев. Последствия герпесного менингита у взрослых развиваются реже, чем у детей, поскольку незрелому иммунитету сложно противостоять проблеме.
При правильно выбранном курсе терапии и ответственности самого пациента за собственное здоровье болезнь отступает без осложнений полностью за 4-6 недель.
Читайте также:


