Менингит при черепно-мозговой травме и кома
Клиническая классификация выделяет следующие осложнения ЧМТ:
I. Черепно-мозговые осложнения:
– посттравматические осложнения со стороны мягких тканей головы (нагноение ран, подкожные флегмоны, абсцессы и др.).
– посттравматические тромбозы синусов и вены;
– посттравматические отсроченные нарушения мозгового кровообращения;
– посттравматический некроз костей черепа и мягких покровов головы.
II. Внегерепные осложнения:
3. Другие осложнения со стороны внутренних органов и систем организма:
– нейрогенный отек легких;
– легочный дистресс-синдром взрослых;
– острые стресс-язвы желудочно-кишечного тракта;
– острый несахарный диабет;
– иммунологические осложнения и др.
Наиболее частым и ранним осложнением черепно-мозговой травмы является посттравматический менингит.
Посттравматический менингит
Посттравматический менингит бывает первичным и вторичным. При первичном менингите патогенная флора проникает в мозговые оболочки непосредственно в момент травмы. Вторичный менингит развивается вследствие распространения воспалительного процесса из зоны энцефалита, из поврежденных придаточных пазух носа, других источников инфекции гематогенным путем.
В крови отмечается нейтрофильный лейкоцитоз со сдвигом формулы влево, высокие показатели СОЭ. Ликвор при осмотре мутный, выявляется нейтрофильный плеоцитоз, повышенное содержание белка. Для практического врача полезна классификация менингитов в зависимости от содержания клеток в ликворе.
– серозные менингиты – содержание клеток 200 – 300 в 1 мкл;
– серозно-гнойные менингиты – 400 – 600 клеток в 1 мкл;
– гнойные менингиты – число клеток превышает 1000 в 1 мкл.
Для правильной интерпретации данных ликворологических исследований необходимо знать их норму (рис. 74).
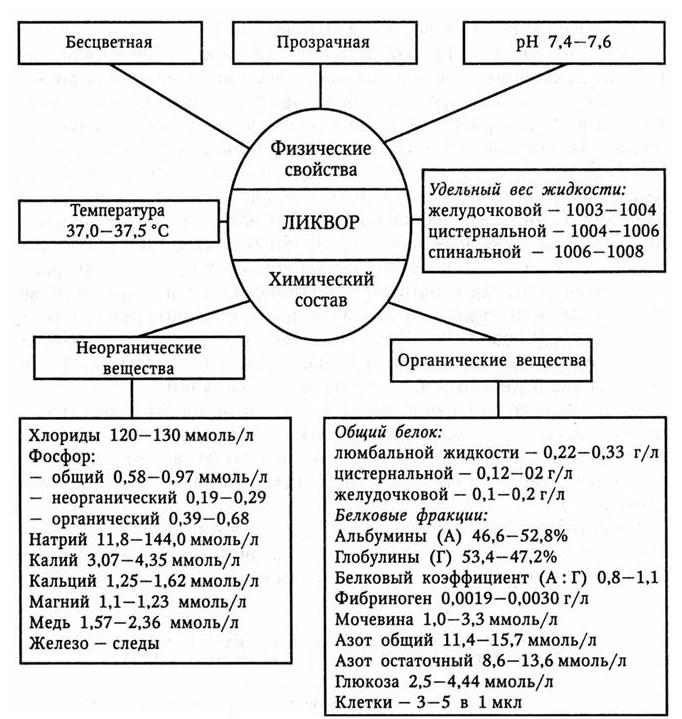
Рис. 74. Нормальные свойства и состав спинномозговой жидкости
Лечение посттравматического менингита комплексное, включающее в себя следующие основные направления:
– стимуляция собственного и создание пассивного иммунитета;
Ведущим направлением является проведение рациональной и адекватной антибактериальной терапии. При этом обязательно должны быть учтены:
1) чувствительность патогенной микрофлоры;
2) индивидуальная переносимость пациентом выбранного антибиотика;
3) возможный путь введения антибиотика;
4) фармакодинамика, фармакокинетика конкретного антибиотика для адекватного подбора кратности введения и суточной дозы.
Практика показывает, что в большинстве случаев врач не имеет возможности сразу же правильно назначить антибактериальную терапию. Антибиотикограмма, как правило, может быть получена через 2 – 3 дня после забора ликвора. Как же поступать в таких случаях? Некоторые авторы советуют начинать с внутримышечного введения больших доз пенициллина (до 30 000 000 ед. в сутки). Более целесообразно
рокого спектра, оказывающих бактерицидное действие как на грамположительную, так и на грамотрицательную флору. При этом не следует начинать сразу же с назначения антибиотиков резерва, препаратов IV – V поколения. После того как будет получена информация о чувствительности микрофлоры, следует назначать наиболее подходящие антибиотики, но опять же в сочетании.
Хотя в последнее время множество публикаций отрицают явные преимущества эндолюмбального введения антибиотиков в сравнении с внутримышечным и внутривенным, мы считаем все же оправданными ежедневные пункции с выведением ликвора и введением антибиотиков.
При пункции выводится около 10 мл ликвора (при отсутствии противопоказаний) и вводится раствор антибиотика. Важно соблюдать дозу препарата, вводимого эндолюмбально (табл. 8).
Дозы антибиотиков и способы их введения (по Б. А. Самотокину, Ю. Н. Подколзину, 1980)
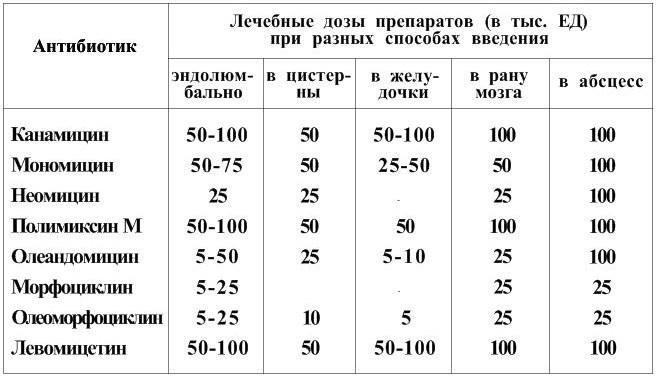
На этапе квалифицированной помощи интракаротидное и внутрижелудочковое введение антибиотиков трудновыполнимо, однако знать о таких способах лечения нужно.
В комплексной терапии менингита обязательным является применение сульфаниламидных препаратов (бисептол и др.). Длительное применение антибиотиков требует применения противогрибковых препаратов (нистатин, леворин).
Дегидратационная терапия с применением фуросемида (лазикса), осмотических диуретиков (гипертонические растворы), онкодиуретиков (одногруппная плазма, альбумин) проводится под контролем уровня ЦВД, ВЧД, осмолярности плазмы до тех пор, пока ликворное давление не будет установлено на уровне 100 – 120 мм вод. ст. Параллельно проводится внутривенное введение жидкости (глюкоза, реополиглюкин, белковые и жировые препараты, витамины) в объеме 2 – 2,5 л с положительным суточным диурезом.
У таких больных важным компонентом в лечении является иммунотерапия. С целью создания пассивного иммунитета вводится ежедневно в течение 7 сут. внутримышечно антистафилококковый гаммаглобулин по 6 – 8 доз, антистафилококковая плазма внутривенно.
Физиотерапевтическое лечение предполагает применение ультрафиолетового облучения ран головы, крови. По показаниям применяются экстракорпоральные методы детоксикации (гемосорбция, плазмосорбция, плазмоферез).
При способности пациента принимать пищу – полноценное высококалорийное питание, при наличии бульбарных расстройств или глубокого угнетения сознания – зондовое кормление.
Неинфекционные осложнения черепно-мозговой травмы в остром периоде
К неинфекционным осложнениям относятся: наружное кровотечение, кровопотеря, шок, образование ликворных свищей с истечением ликвора, отек и набухание мозга, ишемические расстройства мозга, расхождение швов, острое пролабирование головного мозга. Неинфекционные осложнения при ЧМТ наблюдаются примерно у 7 – 9 % пострадавших.
Лизис сосудистых тромбов, аррозия сосудов в ране могут привести к кровотечению как к наружному, так и внутричерепному с формированием внутричерепных гематом. При этом отмечается пропитывание раны кровью, гипохромная анемия. В результате повышения внутричерепного давления появляются признаки сдавления и дислокации мозга.
Наружное кровотечение останавливается перевязкой, коагуляцией кровоточащих сосудов. Внутричерепные гематомы удаляются, проводится тщательный гемостаз, устанавливается приливно-отливная промывная система. Операция проводится щадяще, но радикальная по объему.
Шок при изолированной черепно-мозговой травме бывает редко. Однако множественные ранения головы, сопровождающиеся кровотечением, могут вызвать шок. Следует отметить, что основную роль в возникновении шока играет кровопотеря.
При выведении больных с ЧМТ из шока используются солевые гипертонические растворы в сочетании с декстранами, восполняется кровопотеря и ОЦК. При этом обязательно назначение дегидратирующих средств.
Профилактика и лечение ранних осложнений при черепно-мозговой травме
Осложнения при ЧМТ в значительной мере отягощают течение раневого процесса, влияют на сроки и исходы лечения пострадавших. В целях профилактики и купирования ранних осложнений в мозге и его оболочках применяются различные методы лечения.
Проблема первичной хирургической обработки открытой ЧМТ сводится к решению, как правило, основных вопросов: показаниям, срокам, технике и месте первичной операции (трепанации черепа), которые предопределяют последующее течение раневого процесса и обусловливают выздоровление больного. В условиях мирного времени пострадавших необходимо доставлять в больницы, имеющие хорошую хирургическую и анестезиолого-реанимационную службы. При отсутствии нейрохирурга в больнице его необходимо вызвать.
Необоснованно повышенная хирургическая активность хирургов районных и городских больниц при отсутствии надлежащих условий в них, достаточного рентгеновского оборудования, оснащения соответствующим инструментарием, возможности длительной госпитализации и наблюдения специалистов приводит к высокому проценту ранних осложнений после первичных хирургических вмешательств, выполненных на этапах квалифицированной помощи.
Что же делать с теми больными, у которых рана нагноилась, где произошел прорыв инфекции? Попытаться ли купировать гнойный процесс или произвести обработку черепно-мозговой раны, невзирая на инфекцию в ране, чтобы убрать источник нагноения? Для этого используется постоянное промывание мозговой раны с помощью различных приливно-отливных систем из полихлорвиниловых трубок как с профилактической, так и с лечебной целью. Хорошим эффектом обладают двойные полихлорвиниловые трубки без создания вакуума, одна из которых по одноразовой системе для переливания крови промывает рану мозга, другая – выводит из раны сгустки крови, детрит и др. Охлажденная жидкость (фурацилин, физиологический раствор + антибиотики и ферменты) как биологический препарат приводит к быстрому очищению раневого канала и более гладкому послеоперационному течению.
Количество влитой и вылитой промывной жидкости должно быть одинаковым. Промывные растворы (физиологический раствор, фурацилин, антибиотики и др.) необходимо отводить в закрытые системы. Дренажные трубки целесообразно выводить не через рану, а через контрапертуры. Это предупреждает инфицирование ран по трубкам. Перфузия проводится со скоростью 4 – 6 мл/мин.
Помимо этого вводятся антибиотики внутримышечно, внутривенно, эндолюмбально в больших дозировках. Целесообразно применять антибиотики широкого спектра, а также после определения чувствительности микрофлоры. При местном лечении гнойных ран используют повязку с сорбентами (гранулированный или волокнистый уголь, альгипор, коламонг) и протеолитическими ферментами с целью физического очищения раны.
Эти препараты благодаря своей большой гигроскопичности хорошо дренируют рану, способствуют ее очищению, а в сочетании с протеолитическими ферментами и антибиотиками подавляют микрофлору раны, способствуют освобождению от некротических масс, сгустков крови и мозгового детрита. Особенно показано применение такой повязки при гнойных ранах.
В диагностике назальных и ушных ликворных свищей применяют рино– и отоскопию. Таким образом, возможна визуальная диагностика локализации наружных фистул. Для верификации внутренних фистул применяется краниография, томография, пневмоцистернография, вентрикулография. Однако это уже удел специализированных стационаров. А в остром периоде, на этапе ЦРБ, лечение ликвореи консервативное. Оно заключается в ограничении принимаемой жидкости и соли, придании голове больного возвышенного положения, дегидратации, разгрузочных люмбальных пункциях с введением по 10 – 20 мл воздуха и непременном применении антибиотиков.
Лечение ликвореи в отдаленном периоде хирургическое.
ЭПИДЕМИОЛОГИЯ
Менингит — воспалительный процесс мозговых оболочек вследствие инфицирования их патогенной микрофлорой — является тяжелым осложнением черепно-мозговой травмы, оказывающим негативное влияние на ее исходы. По данным разных авторов, посттравматический менингит отмечается в 1,3—4,8 % среди общего количества больных с черепно-мозговой травмой. Как правило, это пострадавшие с переломами основания черепа и ликвореей. Развитие энцефалита возможно как при развернутой картине менингита, так и первично, что чаще наблюдается при проникающих ранениях.
ЭТИОЛОГИЯ
В качестве возбудителя при посттравматическом менингите и менингоэнцефалите чаще выделяются грам-положительные кокки (Staphylococcus haemolyticus, Staphylococcus warneri, Staphylococcus cohnii, Staphylococcus epidermidis, Streptococcus pneumoniae), реже — грам-отрицательные бактерии (Escherichia coli, Klebsiella pneumoniae, Acinetobacter anitratus). Приблизительно в 10—15 % случаев роста культуры не отмечается (2).
ПАТОГЕНЕЗ
Существует два основных пути распространения инфекции в полость черепа при черепно-мозговой травме: прямой и гематогенный. При прямом возбудитель проникает в субарахноидальное пространство при дефектах твердой мозговой оболочки из потенциально инфицированных очагов: носоглотки, околоносовых пазух, наружного слухового прохода. Открытая черепно-мозговая травма, посттравматическая ликворея, хирургические вмешательства, установка датчиков внутричерепного давления — предрасполагающие факторы возникновения посттравматического менингита. Возбудитель может проникать в полость черепа также из ран скальпа, особенно если к ним подлежит перелом свода черепа. При этом определенную роль может играть распространение инфекции на эмиссарные вены с их тромбозом.
При гематогенном пути распространения инфекции возбудитель проникает в церебро-спинальную жидкость из крови через сосудистое сплетение или через стенку измененных вен при нарушении оттока по ним. При менингите и менигоэнцефалите нарушается церебральный кровоток и доставка к тканям кислорода, что приводит к развитию ишемии и гипоксии, являющимся вторичными повреждающими факторами.
По преимущественному распространению менингит может быть базальным или конвекситальным. Базальный менингит развивается в основном при переломах передней или средней черепной ямки. Конвекситальный менингит чаще развивается при вдавленных переломах, проникающих ранениях свода черепа.
При ушибе головного мозга отмечено двухфазное развитие отека и асептического воспаления в зоне повреждения. Первая фаза начинается сразу после травмы и продолжается до двух суток, вторая развивается в сроки 3—7 дней после травмы. Для первой фазы характерна преимущественно периваскулярная воспалительная реакция с накоплением нейтрофилов, лимфоцитов и макрофагов. При второй фазе отмечается паренхиматозная воспалительная реакция с отеком клеток. Локальные нарушения кровоснабжения и гематоэнцефалического барьера в зоне ушиба головного мозга предрасполагают к развитию инфекционного воспаления при проникновении в эту область возбудителя с развитием менингоэнцефалита.
Различают гнойный, гнойно-геморрагический, абсцедирующий менингоэнцефалит. Очаги энцефалита чаще развиваются в зоне прямого повреждения головного мозга при его ранениях, а так же в областях его ушиба при вторичном распространении инфекции.
КЛИНИКА
Типичные проявления менингита включают системные признаки инфекции с лихорадкой и лейкоцитозом, а так же головную боль, тошноту и рвоту, фотофобию, гиперакузию, нарушения сознания вплоть до развития комы. Симптомы обычно проявляются на 5—14 сутки после травмы. На начальном этапе развития осложнения характерны нарушения ментального статуса и незначительное снижение уровня сознания до оглушения. В ранние сроки появляются или усиливаются менингеальные симптомы.
Менингеальный синдром сочетается с общемозговыми проявлениями в виде головной боли, нарушения сознания, иногда возбуждения на ранних фазах процесса или в случае субарахноидального кровоизлияния. При надавливании на глазные яблоки возможно появление тонического напряжения мышц лица. Одним из первых менингеальных симптомов является ригидность затылочных мышц, позднее обнаруживаются положительные симптомы Кернига, Брудзинского.
Наличие очаговых симптомов, как правило, свидетельствует о развитии менингоэнцефалита. В зависимости от локализации очага воспаления развиваются симптомы выпадения (парезы конечностей, черепных нервов, явления афазии) и раздражения (парциальные и генерализованные эпилептические припадки). При вовлечении в процесс пери вентрикулярных областей преобладают признаки дисфункции вегетативной нервной системы с грубой подкорковой симптоматикой. Характерным является углубление расстройств сознания, появляется патологическая сонливость, чередующуюся с упорной бессонницей.
ДИАГНОСТИКА
Ведущим методом диагностики менингита является люмбальная пункция. Обычно отмечается изменение прозрачности и цвета церебро-спинальной жидкости (мутная, желтовато-белая, зеленоватая) с повышением ликворного давления. Визуальные характеристики церебро-спинальной жидкости зависят от вида возбудителя и выраженности субарахноидального кровоизлияния у пострадавшего с черепно-мозговой травмой.
При лабораторном исследовании церебро-спинальной жидкости обнаруживается нейтрофильный плеоцитоз до нескольких тысяч в 1ммЗ, снижение уровня глюкозы. Характерна выраженная клеточно-белковая диссоциация, так как повышение уровня белка незначительно. Посев церебро-спинальной жидкости позволяет определить вид возбудителя и чувствительность его к антибактериальным препаратам.
Методы нейровизуализации при инфекционных осложнениях черепно-мозговой травмы используются чаще как вспомогательные для исключения объемного процесса, требующего хирургического вмешательства. Компьютерная томография выявляет при менингите контрастирование мозговых оболочек (рис. 24-1). При менингоэнцефалите обнаруживаются гиподенсивные очаги в веществе головного мозга. МРТ также может выявить усиление сигнала от оболочек головного мозга и диффузные изменения в его веществе (рис. 24-2).
ЛЕЧЕНИЕ
Успех лечения посттравматического менингита и менингоэнцефалита зависит от целого ряда факторов и, в первую очередь, от устранения причины и правильности назначения антибактериальных средств. Устранение причины может подразумевать хирургическое лечение ликвореи при стихании воспалительного процесса, проникающих ранениях черепа и головного мозга.
При выборе антибиотиков следует помнить, что не все они хорошо проникают через гематоэнцефалический барьер (таблица 24-1).
Антибактериальная терапия должна быть начата немедленно после постановки предварительного диагноза. Важно, чтобы люмбальная пункция и забор материала для микробиологического исследования выполнялись до введения антибиотиков. Выбор антибиотика до предварительной идентификации возбудителя диктуется необходимостью перекрыть весь спектр наиболее вероятных возбудителей. Рекомендуются сочетания оксациллин + цефтазидим, ванкомицин + цефтазидим. Антимикробная терапия корректируется по результатам культурального исследования и данным по чувствительности выделенного возбудителя (таблица 24-2).
Рис.24-2. Магнитно-резонансная томограмма, Т1 режим с контрастированием. Усиление сигнала от мозговых оболочек при менингите.
Таблица 24-1. Проникновение антибактериальных препаратов через гематоэнцефалический барьер
- Раздел:Термины на М
- | E-mail |
- | Печать
Менингит посттравматический гнойный (МПГ) - воспаление оболочек головного мозга при открытой ЧМТ вследствие инфицирования различными патогенными бактериями (чаще стафилококками). Инфекция обычно распространяется контактным путем:
- из ран скальпа, особенно если им сопутствуют переломы прилежащих костей;
- при переломах основания черепа, сопровождающихся ликвореей;
- при проникающих повреждениях мозга. Кроме того, МПГ может быть ятрогенным (нарушение правил асептики при нейрохирургических манипуляциях).
Патоморфология посттравматического менингита.
При МПГ мягкие оболочки пропитаны мутной вязкой жидкостью желто-зеленого цвета. Скопление гнойного экссудата вначале может быть ограниченным, располагаясь в месте проникновения инфекции в полость черепа. Однако в дальнейшем захватывает большие территории на базальной и/или конвекситальной поверхностях мозга супра- и субтенториально. При этом гнойные инфильтраты обнаруживаются в цистернах мозга, а также сопровождают черепные нервы. При МПГ выражен отек головного мозга.
Процесс может периваскулярно распространяться на ткань мозга, вызывая энцефалит. Переход инфекции на эпендиму желудочков и сосудистые сплетения сопровождается развитием вентрикулита. Развивающаяся обтурация ликворных путей ведет к развитию окклюзионной гидроцефалии и повышению ВЧД. Отграниченное объемное скопление гноя при МПГ способствует образованию субдуральной эмпиемы.
При адекватном и своевременном лечении гнойный экссудат подвергается ферментативному распаду и резорбции, но иногда он организуется, вызывая спаечный процесс в оболочках и желудочках мозга.
Клиника посттравматического менингита.
МПГ чаще развивается в первые 2 недели после ЧМТ. Характерно быстрое проявление менингеольного (или оболочечного) синдрома: головная боль, рвота, общая гиперестезия, порой поза с запрокинутой головой, ригидность затылочных мышц, с. Кернига и Брудзинского, скуловой симптом Бехтерева, гиперакузия, светобоязнь, болезненность при движении глаз и др. Начальными признаками МПГ могут быть резкий озноб, гипертермия до 39-40,0°С в сочетании с брадикардией и изменениями психики (возбуждение или заторможенность, галлюцинации, негативизм и т. д.). В результате септического тромбоза мозговых сосудов, энцефалита могут возникать очаговые симптомы (клоно-тонические судороги, парезы конечностей и черепных нервов, афазия и др.). При распространении воспалительного процесса по эпендиму желудочков развивается гнойный вентрикулит (усиление ригидности, появление мышечных контрактур, сонливости, яркие вегетативные нарушения и т.д.). У детей раннего возраста МПГ нередко дебютирует под маской токсикоза (гипертермия, рвота, судорожный синдром, срыгивание, стойкое напряжение большого родничка).
Диагностика посттравматического менингита.
Распознавание МПГ основано на внезапном или подостром развитии менингеального синдрома у пострадавшего с открытой ЧМТ. Ведущим методом диагностики МП является люмбальная пункция. ЦСЖ обычно поступает под повышенным давлением с измененной прозрачностью и цветом (мутная, беловатая, желтовато - зеленоватая, ксантохромная — в зависимости от выраженности цитоза, вида микрофлоры и степени сопутствующего субарахноидального кровоизлияния). Плеоцитоз при гнойном менингите достигает нескольких тысяч клеток в 1 мм, преимущественно за счет нейтрофилов. Характерна клеточно-белковая диссоциация, хотя содержание белка в жидкости тоже повышается. Для уточнения состава микрофлоры и определения чувствительности к антибиотикам делают посев ликвора.
Лечение посттравматического менингита.
При МПГ назначают активную антибактериальную терапию. Способ введения антибиотиков (внутримышечно, внутривенно, эндолюмбально, интракаротидно) и их дозировки определяются тяжестью состояния больного.
До результатов посева ликвора на стерильность и определения чувствительности ликворофлоры назначают антибиотики широкого спектра действия, проникающие через гематоэнцефалический барьер (из групп пенициллинов, цефалоспоринов, аминогликозидов, тетрациклинов и др. — см. Антибиотики). Натриевую соль бензипенициллина вводят внутримышечно с интервалом в 4 часа; суточная доза может достигать 20-30 млн. ЕД. Антибактериальную терапию продолжают до санации ЦСЖ; при небольшом преимущественно лимфоидном плеоцитозе до 100 в 1 мм допустимо воздерживаться от продолжения антибиотикотерапии.
Лечение одним и тем же антибиотиком обычно не должно превышать 7 сут. Для эндолюмбального введения хорошо зарекомендовал себя антисептик диоксидин, который не вызывает раздражения мозговых оболочек. При МПГ диоксидин вводят эндолюмбально ежедневно или через день по 2 мл, тщательно перемешивая в шприце с ликвором. Одновременно при МПГ проводят дезинтоксикационную, дегидратационную и симптоматическую терапию, а также назначают противогрибковые антибиотики (нистатин, леворин и др.). При переходе острого процесса в подострый и хронический проводят иммунотерапию (тималин, Т-активин, антистафилококковая плазма, сывороточные полиглобулины, гаммаглобулин, антистафилококковые фаги и др.). При тяжелых формах МПГ, протекающих с резкой интоксикацией, показаны стероидные гормоны (гидрокортизон, дексазон, дексаметазон и др.).
Профилактика посттравматического менингита.
Ранняя и тщательная хирургическая обработка ран головы; профилактическое назначение антибиотиков при открытой ЧМТ; своевременное лечение ликвореи.
Прогноз при МПГ серьезный. В большинстве наблюдений при своевременно начатой и адекватной терапии удается сравнительно быстро улучшить состояние больного и добиться выздоровления. Однако при отягощенных ситуациях (тяжелые сочетанные повреждения, преморбидные заболевания и возрастные факторы и т. д.) распространение гнойного процесса на сосуды, вещество мозга и стенки его желудочков приводит к затяжному течению, тяжелым последствиям или летальному исходу. Следует также учитывать склонность МПГ к рецидивированию, что ухудшает прогноз.
Медицинский эксперт статьи

Мозговая кома имеет основное значение в практике нейрохирурга. Она развивается при черепно-мозговой травме (ЧМТ), а также при воспалении вещества мозга и его оболочек, т. е. при менингите и менингоэнцефалите.

[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
Мозговая кома при черепно-мозговой травмы
Нарушение функции мозга с развитием при черепно-мозговой травме может быть вызвано:
- повреждением черепа и вторичным сдавлением мозга обломками костей. Наиболее серьезным бывает перелом основания черепа, сопровождающийся крово- и ликворотечением из носа, глотки, ушей;
- ушибом мозга, т.е. контузионным повреждением вещества мозга в месте удара и в области контрудара. При ударе (сотрясении) мозг сме щается в полости черепа в направлении удара. Кроме больших полушарий, повреждение получает ствол мозга, нередко именно стволовые симптомы становятся ведущими в клинической картине мозговой комы.
В перечисленных выше случаях возможно эпи-, субдуральное, субарахноидальное, внутрижелудочковое, паренхиматозное кровотечение. Чаще наблюдаются субарахноидальные кровотечения и субдуральные гематомы, способствующие дислокации мозга и его сдавлению, развитию мозговой комы.
Циркуляторные расстройства, гиперкоагуляция, гипоксия, лактатацидоз и раздражение оболочек мозга кровью и детритом - основные причины нарушения сознания и особенностей клинической симптоматики мозговой комы.
Морфологически выявляются кровоизлияния и некроз ткани мозга, преимущественно в месте непосредственного повреждения. При нарастании отека-набухания мозга эти явления могут стать диффузными вплоть до полного асептического или септического (при открытой травме) расплавления.
Нередко черепно мозговая кома развивается постепенно (после светлого промежутка в течение нескольких часов), что связано с нарастанием внутричерепной гематомы. При этом полной потере сознания предшествуют сомноленция, оглушенность, сопор. Важнейшими клиническими признаками повышения внутричерепного давления являются головная боль и симптом рвоты, входящий в общемозговой синдром.
Общемозговые явления при мозговой коме всегда сопровождаются менингеальными и очаговыми симптомами. При ЧМТ поражаются черепные нервы, развиваются в различной степени выраженные парезы и параличи. Нарушения ритма дыхания и пульса могут быть признаком поражения ствола. Дислокация мозга сопровождается анизокорией, гипертермией, брадикардией.
Диагностика ЧМТ базируется на анамнезе, М-эхографии черепа (отклонение эхосигнала более чем на 2 мм от оси), компьютерной или ядерно-магнитной томографии. Диагностическая спинномозговая пункция должна проводиться с большой осторожностью. ЭЭГ и ангиография дополняют основные методы обследования.
Принципы лечения мозговой комы при ЧМТ:
- обеспечение витальных функций начиная с момента транспортировки больного переводят в положение лежа на боку или на спине, обязательно повернув его голову вбок (с целью профилактики аспирации рвотных масс или крови и ликвора при переломе основания черепа);
- кислородотерапия при сохранении спонтанной вентиляции или во время ИВЛ;
- восстановление ОЦК и микроциркуляции в сосудах с помощью плазмозаменителей (альбумин, реополиглюкин);
- нейровегетативная блокада;
- антибиотики широкого спектра действия (в ряде случаев дексазон - как средство, предупреждающее отек-набухание);
- нейрохирургическое вмешательство проводится экстренно при верификации гематомы, вдавленных или оскольчатых переломов костей черепа.

[8], [9], [10], [11], [12], [13], [14]
Мозговая кома вследствие воспаления
Первичное воспаление мозга у детей может быть в виде менингита (воспаление мягкой оболочки), энцефалита (паренхиматозное воспаление), менингоэнцефалита, а также менингоэнцефаломиелита.
Причины мозговой комы воспалительного характера самые разнообразные. Их возбудителями могут быть бактерии, вирусы, грибы, риккетсии. Среди бактериальной группы наиболее часто у детей наблюдаются менингококковый, пневмококковый, стафило- и стрептококковый, также туберкулезный менингит или менингоэнцефалит, менингит, вызванный гемофильной палочкой. Энтеровирусная и паротитная этиология серозных менингитов доминирует в последнее время среди вирусных менингитов.
Возбудители менингита проникают в ткани мозга в основном гематогенно, но возможно также лимфогенное и периневральное проникновение. Как правило, воспалительный процесс развивается стремительно, клинические проявления менингита чаще становятся максимальными К 3-4-му дню (кроме туберкулезного).
Основными патогенетическими факторами, обусловливающими симптоматику мозговой комы, являются отек-набухание мозга, гипоксия, токсико-гипоксическое повреждение клеток. В месте воспаления наблюдаются дистрофические и некротические изменения. Общемозговые и менингеальные симптомы возникают на фоне лихорадочной реакции, внешних проявлений конкретного инфекционного заболевания. При энцефалите (менингоэнцефалите) наблюдаются также выраженное нарушение сознания и появление очаговых симптомов. Чаще поражаются черепные нервы.
При диагностике мозговой комы, сопровождающегося поражением мозга, используется весь спектр обычных исследований, включая обязательное проведение спинномозговой пункции с микроскопией, биохимическим исследованием и посевом ликвора.
Лечится мозговая кома этой этиологии следующим образом:
- прицельная антибактериальная и противовирусная терапия, выбор которой определяется диагнозом болезни. Обычно используют внутримышечный и внутривенный способы введения препаратов. Дозу антибиотиков определяет их способность проникать через гематоэнцефалический барьер в условиях патологии. В связи с этим пенициллины, например, вводят в высоких дозах;
- борьба с отеком мозга (диуретики, плазмозаменители, ГКС) и его гипоксией (кислородотерапия, ИВЛ);
- дезинтоксикация (инфузия жидкостей в объеме 20-50 мл/кг в сутки);
- симптоматическая терапия (противосудорожные средства при наличии судорог, нейровегетативная блокада при возбуждении, жаропонижающая терапия и др.).

[15], [16], [17], [18], [19], [20], [21], [22]
Читайте также:


