Туберкулезный менингит и бцж
Более трети мирового населения инфицировано Mycobacterium tuberculosis. Туберкулезный менингит (ТБМ) остается одной из основных причин детской смертности и неврологической инвалидности в развивающихся странах. Хотя, строго говоря, это острое расстройство со средней продолжительностью без лечения около 20-30 дней, его, как правило, рассматривают как хронический процесс, поскольку практически всегда лечение проводится на какой-либо стадии.
Недавняя вспышка туберкулеза в развитых странах привела к росту туберкулезного менингита (ТБМ) среди детей, и диагноз необходимо заподозрить в каждом случае возможного риска и клиническими симптомами менингита, так как отсроченный диагноз оказывает прямое влияние на смертность и заболеваемость, с большим количеством неврологических осложнений при отсроченном лечении.
а) Патология и патогенез. Большинство случаев туберкулезного менингита (ТБМ) вызывается М. tuberculosis; 5% вызывает М. bovis, главным образом при употреблении непастеризованного молока, а некоторые случаи были связаны с атипичными микобактериями. Особые случаи отмечались после иммунизации БЦЖ при иммунодефиците, и иногда даже у нормальных детей (Tardieu et al., 1988). Началом большинства случаев является первичный очаг в легких вследствие вдыхания кислотоустойчивых бактерий.
Первичный очаг нередко протекает бессимптомно и развивается в течение недель, пока не внедрится в лимфатическую систему с распространением в регионарные лимфоузлы, после чего из лимфоузлов прорывается в кровоток, приводя к гематогенной диссеминации. Эти бациллы поселяются в веществе мозга и мозговых оболочках и провоцируют воспалительный ответ с формированием гранулемы. Инфекция может либо сдерживаться иммунной системой, либо бактерии продолжают размножаться с прорывом очагов в подпаутинное пространство и распространением микобактерий по всей СМЖ, с последующим ТБМ. Милиарный туберкулез наблюдается приблизительно в 30% случаев, когда бациллы диссеминированы по всему организму.
Менингит изредка может быть вызван диссеминацией из другого висцерального очага или распространением при позвоночном или черепном остеите. Инфекция запускает каскад воспалительных медиаторов с вторичной выработкой густого экссудата, который распространяется вдоль основания мозга. Это в свою очередь вызывает развитие васкулита с вторичным тромбозом соседних артерий и вен, приводя к эмболизации и инфарктам, особенно в малых лентикулостриарных сосудах, питающих базальные ганглии, а также в коре головного мозга, мосте и мозжечке (Poltera, 1977).
Со временем экссудат заполняет базальные цистерны, приводя к вовлечению черепных нервов и блокаде путей дренирования СМЖ с вторичной гидроцефалией (коммуникационной или обструктивной). Большие туберкулемы все еще относительно распространены в странах Азии и Африки и могут располагаться супратенториально или вовлекать ствол мозга. Туберкулезная энцфалопатия была описана в некоторых случаях туберкулезного менингита (Dastur et al., 1970). Состояние характеризуется отеком и реже периваскулярной потерей миелина с васкулитом в капиллярах и мелких сосудах. Данное состояние может возникнуть в результате аллергической реакции на белки, освобожденные из лизированных бацилл очага, у частично иммунизированных детей и может встречаться при наличии или отсутствии малых признаков менингита.
Для частично иммунизированных пациентов характерны локализованные формы, способные давать множество повреждений, включая локализованный менингит задней черепной ямки с мозжечковыми знаками и гидроцефалией, вовлечение хиазмы с нарушением зрения (Silverman et al., 1995) или повреждение ствола мозга с альтернативными синдромами.
Эффективность БЦЖ сильно варьирует (0-90%) (Fine, 1995), с демонстрацией более высокой эффективности в тех странах, где количество случаев ТБ самое низкое. Считается, что это связано с повышенным воздействием природных микобактерий на детей в развивающихся странах с самого юного возраста. Даже в этих условиях БЦЖ предположительно защищает от тяжелейших форм туберкулеза, таких как ТБМ и милиарный ТБ.
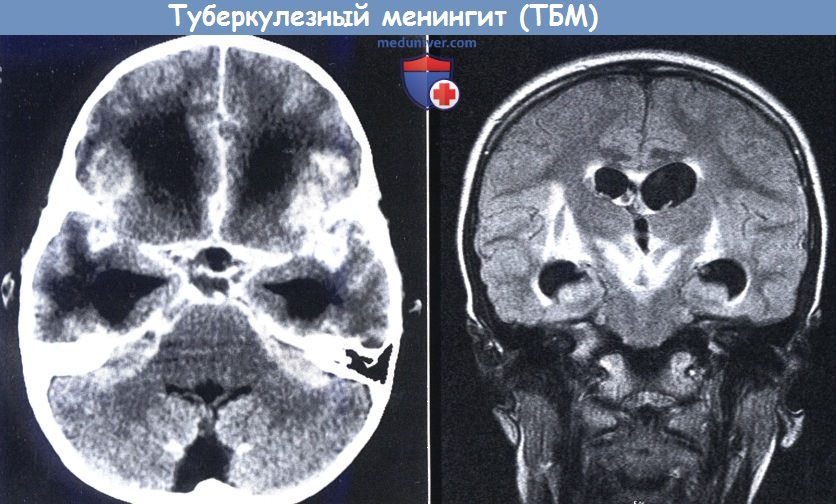
КТ с контрастированием (слева): классическая триада туберкулезного менингита (ТБМ) с утолщеннием базальной паутинной и мягкой оболочек,
сосудистыми инфарктами и обструктивной гидроцефалией (с разрешения J. Schoeman).
FLAIR-режим (справа): области отека с высоким сигналом в базальных ганглиях и субталамических очагах, гидроцефалия.
Отек развивается в результате воспаления и инфарктов.
б) Клинические проявления. Клинические проявления туберкулезного менингита (ТБМ) чрезвычайно непостоянны, поэтому выставить диагноз иногда очень трудно. Возможна практически любая неврологическая симптоматика. Большинство случаев встречается среди детей младше пяти лет, и развивается в три последовательные стадии, которые при отсутствии лечения заканчиваются смертью через 3-4 недели. Продромальная стадия присутствует в 60% случаев и обычно длится 2-3 недели. Отмечается апатия, раздражительность, расстройства сна, тошнота, абдоминальные боли и небольшое повышение температуры тела.
Неврологические проявления на этой стадии отсутствуют. Головная боль является необычной жалобой для детей в возрасте до трех лет, а абдоминальная боль присутствует в 15% случаев. По мере прогрессирования заболевания ко второй стадии появляются психические изменения, которые представлены у 80% пациентов, а очаговая неврологическая симптоматика примерно в трети случаев (Waecker и Connor, 1990; Curless и Mitchell, 1991; Davis et al., 1993). Появляются менингеальные знаки, часто присутствуют параличи III, IV, VI и VII пары черепных нервов. Часто наблюдаются гемиплегия и расстройства движений в результате вовлечения базальных ганглиев (Gelabert и Castro-Gago, 1988).
Во время третьей стадии апатия переходит в ступор и кому. Становятся явными симптомы и признаки повышения ВЧД. Зрачки фиксированы, дыхание нерегулярное и развиваются знаки децеребрации с тоническим спазмом. На этой стадии у большинства пациентов выявляется гидроцефалия. Атипичные проявления также распространены. В начале могут появляться фебрильные судороги. Во всех крупных исследованиях описаны очаговые неврологические дефициты, предшествующие классическому менингеальному раздражению, которые включают дефекты полей, афазию, гемипарезы, монопарезы и патологические движения. Могут наблюдаться высокая температура, тяжелые судороги и особенности, характерные для внутричерепных опухолей (Udani и Bhat, 1974).
Спинальная форма туберкулезного менингита (ТБМ) может проявляться лихорадкой и менингеальными знаками быстро следующими за параплегией с вторичным внутричерепным распространением. Такие случаи часто приводят к ошибочной диагностике острого вирусного менингомиелита. Туберкулезная энцефалопатия (Udani и Dastur, 1970) характеризуется конвульсиями и комой. Показатели СМЖ обычно в пределах нормы или имеется легкое повышение уровня белка и количества клеток. Диффузная энцефалопатия может развиться у детей с уже пролеченным ТБМ.
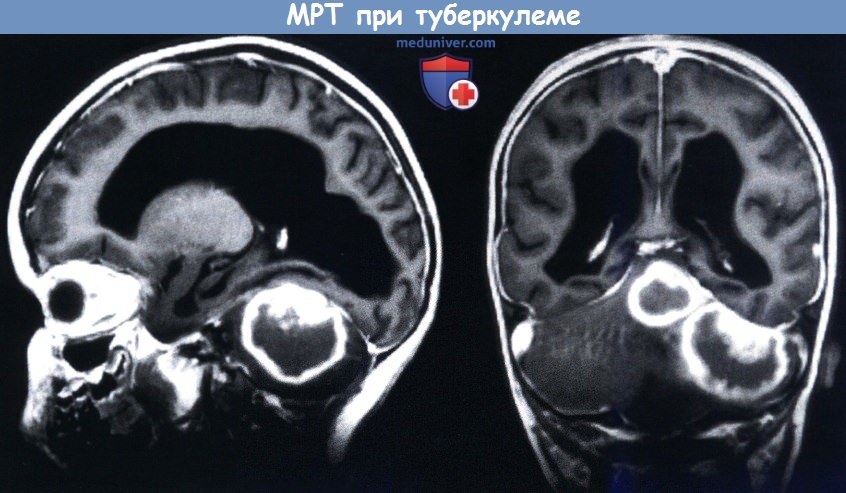
MPT—боковая (слева) и фронтальная (справа) проекции постконтрастного Т1-взвешенного изображения:
две большие туберкулемы в виде кольцевидных усилений сигнала в задней черепной ямке, вторичная обструктивная гидроцефалия.
в) Диагностика. Диагноз классически основывается на анамнезе выделения лиц с туберкулезом легких, часто бессимтомного у старшего родственника, положительной туберкулиновой кожной пробе (ТКП) в сочетании с клинической картиной, изменениях на рентгенограмме органов грудной клетки, на результатах анализа СМЖ (лимфоцитоз и повышение уровня белка) и выявлении при нейровизуализации классической триады—инфаркты, гидроцефалия и усиление базальных ядер. Однако на практике постановка диагноза чрезвычайно трудна. Часто в анамнезе нет выявлений туберкулеза, кожная анергия встречается в 10-40% случаев (Doerr et al, 1995) и слабо позитивная ТКП с трудом интерпретируются у больных, иммунизированных БЦЖ вакциной. Изменения на рентгенограмме грудной клетки наблюдаются более чем у половины пациентов, выявляя милиарную картину или первичный очаг.
Наличие ретинальных туберкулем или гепатоспленомегалии с гранулемами, видимыми при ультразвуковом исследовании органов брюшной полости, могут помочь при постановке диагноза. Исследование СМЖ дает существенные результаты, но не всегда одназначные. Жидкость может быть абсолютно прозрачной или матовой. В норме в ликворе содержится от 10 до 400 клеток/мм3, более 85% из них являются лимфоцитами. На начальных стадиях заболевания жидкость может быть ацеллюлярной или с преобладанием нейтрофилов над лимфоцитами; полиморфноядерный плеоцитоз может иногда развиваться на поздних стадиях (Teoh et al., 1986). Повторная люмбальная пункция целесообразна для выявления частично излеченных от острого бактериального менингита при ТБМ (Feigin и Shackelford, 1973). Белок СМЖ всегда имеет повышенный уровень, часто до 2 г/л и выше, а показатели глюкозы часто пониженные, в 80% случаев менее 1,5 ммоль/л (Lambert, 1994). Хлориды также обычно снижены.
Прямая визуализация кислотоустойчивых бактерий не характерна, особенно у детей с небольшим объемом ликвора. Окончательный диагноз ставится на основании выделения культуры из ликвора, которая бывает положительной приблизительно в 30% случаев, результат получают через недели, следовательно, лечение часто необходимо начинать по косвенным данным и значительная доля случаев ТБМ остается недоказанной (Traub et al., 1984). Некоторые авторы сообщали о быстрой диагностике с использованием иммуноферментного анализа (ИФА) (Sada et al., 1983), латекс-агглютинации частиц микобактериальных антигенов (Krambovitis et al., 1984), определении активности деаминазы в ликворе (Ribera et al., 1987) или разделении радиоактивного бромида между ликвором и серой (Coovadia et al., 1986). Ни один из этих методов не получил широкого распространения из-за недостаточной чувствительности и специфичности.
Диагноз при помощи ПЦР к IS6110 (Shankar et al., 1991; Lin et al., 1995; Smith et al., 1996) можно получить быстро, и этот метод наиболее перспективный, но опять-таки результаты положительны только примерно в 30% случаев и часто недоступны в местах распространения ТБМ.
Недавние исследования с использованием анализа высвобождения гамма-интерферона к микобактериальным белкам, таким как ранний секреторный антиген 6 (ESAT-6) и культуральный фильтрованный белок (CFP-10) до сих пор находятся на стадии, требующей проверки (Pai, 2005). Выводы по данным КТ зависят от стадии проведения обследования. Уплотнение мозговых оболочек (рис. 10.6) наблюдается приблизительно у 2/3 пациентов (Kingsley et al., 1987, Teoh et al., 1989). Усиление сигнала обычно сохраняется несколько месяцев даже при благоприятном течении. Ридроцефалия может присутствовать с первой стадии, но степень тяжести и частота возрастают на поздних стадиях. Инфаркты чаще возникают у детей, чем у более старших пациентов. Они особенно поражают центральное серое вещество (Teoh et al., 1989).
На КТ характерны множественные очаги гипоэхогенности в сером веществе полушарий или в бассейне передней или средней мозговой артерии. МРТ дает схожие результаты (Kumar et al., 1993), с паренхиматозным усилением при контрастировании гадолинием и признаками вовлечения ствола мозга (OfFenbacher et al., 1991). Методы нейровизуализации также диагностически значимы, так как они исключают другие состояния такие как мозговой абсцесс, который может имитировать туберкулезный менингит. Патологические исследования продемонстрировали частоту васкулита (Poltera, 1977), которую можно также обнаружить методом ангиографии. Туберкулемы можно увидеть на ранних стадиях. Туберкулемы в стволе мозга по-прежнему часто наблюдаются в развивающихся странах (Talamas et al., 1989).
На КТ и МРТ туберкулемы проявляются в виде округлых масс, иногда с некротическими, чистыми центрами (кольцевые поражения). Они могут иметь поликистозный контур и вести себя как объемные образования. Иногда могут быть слабо отграниченными и окруженными выраженным отеком. Характерна кальцификация.
Могут также обнаруживаться отек и признаки диффузной энцефалопатии (Trautmann et al., 1986). Совершенно нормальные результаты сканирования (с контрастом) у пациентов с сонливостью практически исключают диагноз ТБМ.
г) Дифференциальный диагноз. Дифференциальный диагноз туберкулезного менингита (ТБМ) включает большую часть неврологической патологии детского возраста, в частости, другие лимфоцитарные менингиты и асептический менингит. Опухолевый менингит, который встречается при метастатических образованиях, особенно при герминомах, эпендимомах, опухолях сосудистого сплетения, медуллобластомах и саркомах, может имитировать ТБМ. Ликвор в таких случаях содержит лимфоциты или выказывает смешанный плеоцитоз, имеет повышенный уровень белка и часто гипогликорахию. Диагноз обычно выставляется на данных КТ или МРТ. При цитоцентрифугировании можно обнаружить злокачественные клетки. Диагноз частично пролеченного бактериального менингита обычно может быть исключен по данным анамнеза и результатам исследования СМЖ.
Повторное исследование ликвора может решить вопрос в сомнительных случаях. Диагноз вирусного менингоэнцефалита и миелита не должен быть принят безоговорочно. При наличии сомнений необходимо начать лечение противотуберкулезными препаратами и прекратить позднее. Туберкулемы могут появляться и при отсутствии поражения мозговых оболочек, как первые проявления в ЦНС, так же как в процессе течения менингита (Dastur и Desai, 1965).
д) Другие гранулематозные или хронические менингиты. Хронический менингит — это синдром, характеризующийся разнообразными комбинациями лихорадки, головной боли, сонливости, спутанности сознания, ригидности мышц шеи и тошноты, наряду с плеоцитозом в ликворе и повышенным уровнем белка, которые не исчезают более четырех недель (Tan, 2003). Основные причины этого синдрома—инфекционные, они приведены в таблице ниже. Тщательный сбор анамнеза о путешествиях и начале проявлений болезни, так же как исследования важны для идентификации этиологического фактора.
Многие причины хронического лимфоцитарного менингита будут описаны в следующем разделе. Среди них выделяют такие серьезные состояния как болезнь Лайма, нейробруцеллез и Cryptococcus пеоformans менингит. Хронический полиморфноядерный плеоцитоз может быть вызван такими инфекционными агентами, как Nocardia, Actinomyces и Arachnid spp., а также некоторыми грибами (Peacock et al., 1984).
Редактор: Искандер Милевски. Дата публикации: 21.12.2018

Менингит – воспаление оболочек головного мозга, вызванное бактериями, грибками, вирусами. Он бывает первичный, т.е. возникающий как самостоятельный процесс, так и вторичный, на фоне другого заболевания.
Одним из вторичных воспалений является туберкулезный менингит.
Туберкулезный менингит — что это такое?
Воспалительное заболевание оболочек головного мозга, возникающее при наличии очага туберкулеза в организме, называют туберкулезным менингитом. Как правило, он является вторичным.
Существует 3 клинических типа данного заболевания:
- Туберкулезный менингоэнцефалит.
Самая тяжелая форма. Локализация воспаления происходит на оболочках основания мозга, далее переходит на его вещество, сосуды. Значительно выраженные изменения и высыпания бугорков отмечается в эпендиме желудочков мозга, на сосудистых сплетениях, в подкорковых структурах.![]()
Помимо явных менингеальных расстройств, присутствуют очаговые симптомы: парезы и параличи конечностей, гиперкинезы, судороги. Характерны расстройства черепно-мозговой иннервации, сознания, вегетативные расстройства, гидроцефалия. Изменения в составе ликвора более выражены, чем при других формах данной болезни.
Протекает заболевание тяжело, с обострениями. Стабилизация общего состояния и отсутствие менингеальных симптомов наблюдается только через 4-5 месяцев. Лечения требует длительного, 12-14 месяцев, в отдельных случаях дольше. Исход болезни не всегда благоприятен, все зависит от того, насколько быстро началось лечение. - Базилярный или базальный.
![]()
Эта форма встречается чаще всего. Локализация воспаления в основном находится на оболочках основания мозга.
Характерны мозговые и менингеальные симптомы, нарушение сухожильных рефлексов, черепно-мозговые иннервации. Болезнь протекает обычно без обострений и осложнений, исход благоприятный. - Спинальный или цереброспинальный.
Встречается редко. В начале характерна симптоматика, свойственная поражению мягких мозговых оболочек.![]()
Далее, из-за распространения воспаления на корешковые участки спинномозговых нервов, появляются опоясывающие боли в груди, позвоночнике.
При прогрессировании появляются расстройства в тазовой области: сначала задержка, а потом недержание мочи и кала. Могут наблюдаться периферические моно- и парапарезы, параличи. Симптомы в начале слабо выражены, выявляется болезнь не сразу, это осложняет лечение.
У данного заболевания делится на два этапа:
- Развитие туберкулеза после попадания возбудителя заболевания в организм.
- После развития основной болезни, инкубационный период менингита составляет от 5 до 7 дней.
Причины и группы риска
Как передается заболевание? Туберкулез способен поражать различные части и системы организма. При проникновении микобактерий этого заболевания в оболочки мозга, возникает менингит.
Наибольший риск заболеть у детей до 5 лет, подростков, пожилого населения, людей с ослабленной иммунной системой.
Симптомы туберкулезного менингита
Течение болезни разделяется на три периода:
- Продромальный. Наступает после инкубационного, длится от 2 до 6 недель.
![]()
Признаки:- утомляемость;
- раздражительность;
- ухудшение сна, аппетита;
- боль в голове, которая становится сильнее к вечеру;
- повышение температуры;
- рвота.
- Раздражения.Добавляются менингеальные симптомы:
![]()
скованность затылочных мышц – ригидность;- поражение черепного нерва – косоглазие, двоение в глазах, отсутствие четкости зрения;
- расстройство пищеварение;
- повышенное потоотделение, увеличение количества слюны;
- нестабильное артериальное давление;
- нарушения в дыхательной системе;
- светобоязнь, непереносимость шума, гиперестезия кожи;
- подъем температуры до 40 градусов.
- Терминальный или угнетения.
![]()
Характерно:- спутанность сознания;
- температура достигает 41-42 градусов или падает до 35;
- частота пульса до 200 ударов в минуту;
- параличи, парезы;
- кома.
Если болезнь перешла в период угнетения, чаще всего больного спасти уже нельзя. Человек умирает от того, что парализуются дыхательный и сосудодвигательный центры.
Дифференциальная диагностика
Лабораторно исследуют общий анализ крови и мочи, биохимический анализ крови. Далее берется люмбальная пункция, проба на туберкулез (Манту), делается КТ, МРТ.
При диагностировании прежде всего необходимо исключить другие виды менингита, которые предположительно могут быть у больного туберкулезом, менингизм, заболевания смешанных этиологий – туберкулезной и менингококковой и т.д.
Изучается анамнез, выраженность менингеальных симптомов, показатели туберкулиновых проб, наличие и сроки вакцинации БЦЖ, ревакцинации. Окончательный диагноз возможен после анализа спинномозговой жидкости, исследования глазного дна, КТ и МРТ, рентгенографии.

Количество спинномозговой жидкости при данном заболевании всегда повышена в 4-6 раз, глобулиновые реакции явно положительные, процентный уровень сахара пониженный, содержание белка повышено.
Особым признаком туберкулезной этиологии является лимфоцитарный или лимфоцитарно-нейтрофильный цитоз. Наблюдается характерное выпадение через 12-24 часа фибринозной пленки, в которой обнаруживаются туберкулезные палочки.
Подробнее про сбор ликвора читайте в этой статье.
В сосудистых сплетениях и в веществе мозга туберкулезные бугорки не всегда видны. Отмечается набухание головного мозга, его отек, расширение желудочков мозга, вентрикулит, эпендиматит, периартериит, эндартериит.
Последний располагается в виде муфт из лимфоидных и эпителиоидных клеток вокруг сосудов, в которых возможно образование тромбов. Недостаточная терапия ПТП, как и поздняя диагностика, ведут к развитию фибропластических процессов.
Лечение туберкулезного менингита
Фтизиатр совместно с неврологом проводит диагностику и назначает курс лечения этого заболевания. Оптимальным считается применение препаратов изониазида, рифампицина, пиразинамида и этамбутола. Если применение средств дает должный эффект, через 2-3 месяца дозу изониазида снижают, этамбутол и пиразинамид отменяют. Прием препаратов длится не меньше 9 месяцев. Параллельно этому необходимый комплекс лечения назначается неврологом.
- дегидратационная терапия – фуросемид, ацетазоламид, маннитол, гидрохлоротиазид;
- дезинтоксикационная – инфузии декстрана, солевых растворов;
- глютаминовая кислота;
- витамины С, группы В;
- в тяжелых состояниях – глюкокортикоидная терапия.
При наличии парезов добавляется неостигмин, АТФ, а в случае атрофии зрительного нерва – никотиновая кислота, папаверин, гепарин, пирогенал. Постельный режим продолжается около двух месяцев, к концу третьего месяца пациенту позволяют ходить. Массаж и ЛФК рекомендуются не раньше 4-5 месяца заболевания.
Туберкулезный менингит лечат строго под контролем специалистов. Народных или альтернативных средств лечения не существует, потерянное на них время способно усугубить состояние больного.
Реабилитация
Больным с парезами и параличами назначают массаж и ЛФК уже через 5 недель после снятия острых симптомов. Для восстановления нервно-мышечной проводимости внутримышечно вводят прозерин, перорально – дибазол. Также рекомендуются физиотерапевтические назначения, витаминотерапия.
После прохождения полного курса лечения, больной направляется в специализированный санаторий на 3 месяца и дольше для долечивания и реабилитации. В дальнейшем возможно придется проходить противорецидивные курсы, сроки которых зависят от рекомендаций врача.
Осложнения
С момента появления менингеальных симптомов до десятого дня важно диагностировать болезнь и начать активную терапию. В таком случае нежелательных осложнений практически не бывает.
При запоздалом лечении основными остаточными явлениями будут:
- понижение четкости зрения;
- судорожные припадки на фоне эпилептического синдрома;
- расстройства психического статуса;
- когнитивные нарушения;
- параличи и парезы;
- слепота;
- умственная неполноценность.
Профилактика

Первичная профилактика заболевания включает:
- предупреждение контактов с больными туберкулезом;
- соблюдению правил гигиены;
- вакцинацию и ревакцинацию.
Вторичная включает в себя профилактические курсы изониазида в течении 2-3 месяцев.
Заключение
Туберкулезный менингит – серьезное заболевание, которое успешно диагностируется и лечится. Начать лечение нужно своевременно, чтобы избежать нежелательных осложнений. При появлении какого-либо симптома менингита, особенно при наличии очага туберкулезной инфекции у больного, обращение в медицинское учреждение должно быть незамедлительным.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.

Туберкулезный менингит относится к тяжелейшим формам туберкулеза и часто приводит к развитию слепоты, потере слуха, формированию параличей или тяжелых психических нарушений.
Туберкулезные менингиты у детей регистрируются гораздо чаще, чем у взрослых. Максимальный риск развития заболевания наблюдается у новорожденных и детей младше пяти лет.
Эффективной мерой профилактики развития заболевания является вакцина БЦЖ. В связи с этим, в развитых странах с высокими показателями проводимой плановой вакцинации эта разновидность менингита встречается редко (у невакцинированных пациентов).
Следует отметить, что туберкулезный менингит при ВИЧ , вторичных иммунодефицитах, а также у ослабленных больных часто заканчивается летально.
Туберкулезный менингит – что это
Туберкулезный менингит – это инфекционное воспаление мягких оболочечных структур мозга, вызываемое туберкулезными микобактериями.
Заболевание, чаще всего, является вторичным, то есть развивается на фоне легочных форм туберкулез, туберкулеза костной ткани. Первичное инфицирование микобактериями мозговых оболочек встречается редко.
Код туберкулезного менингита по МКБ10 –А17.
Этот вид менингита у взрослых, практически, не встречается (исключение составляют невакцинированные от туберкулеза лица, пациенты с ВИЧ, истощенные больные со слабым иммунитетом).
По формам туберкулезный менингит разделяют на:
- базилярный (наиболее распространенная форма заболевания, составляющая около девяноста процентов от всех туберкулезных менингитов);
- менингоэнцефалитический;
- спинальный.
Справочно. Базилярные туберкулезные менингиты головного мозга встречается чаще, чем поражение спинного мозга. В большинстве случаев, ТМ поражает ткани основания головного мозга (от тканей зрительного перекреста до продолговатого мозга).
При базилярной форме клиническая картина заболевания складывается из классического менингеального синдрома (рвота, головная боль, симптомы Кернига) и симптомов поражения черепных нервов.
В некоторых случаях, базилярные менингиты могут протекать со стертой клинической картиной (слабо выраженный менингеальный синдром без признаков поражения черепных нервов).
Реже регистрируют спинальные (спинномозговые ТМ) и менингоэнцефалитические формы туберкулезного менингита. 
Менингоэнцефалитические (менинговаскулярные) формы проявляются сочетанием классической менингеальной симптоматики и признаками очаговых поражений вещества головного мозга. Отмечается нарушение восприятия речи, параличи, односторонние нарушения чувствительности.
При спинальных формах заболевания поражаются ткани, оболочки или корешки спинного мозга. Основными проявлениями являются недержание кала и мочи, а также паралич нижних конечностей.
Последствия
Важно. Туберкулезный менингит относится к наиболее тяжелым вариантам прогрессирования туберкулеза и считается основной причиной смертности от туберкулеза среди пациентов детского возраста.
Также заболевание часто приводит к тяжелой инвалидизации пациента.
Основными осложнениями туберкулезного менингита являются:
- полная либо частичная потеря зрения или слуха;
- односторонние параличи;
- грубые психические нарушения;
- развитие эпилептических припадков;
- развитие спаек в корешках спинного мозга;
- хронические головные боли или боли в спине;
- нарушение интеллекта.
Туберкулёзный менингит — воспаление мозговых оболочек вследствие их поражения микобактериями туберкулёза. Обычно болезнь развивается на фоне иммунодефицита и у не вакцинированных людей. Исход терапии зависит от стадии заболевания. При несвоевременно начатом лечении больной может умереть.

Туберкулезный менингит — что это
Туберкулёзный менингит — это внелегочная форма туберкулёза, при которой мозговые оболочки поражаются микобактериями туберкулёза. Иными словами, это менингитный туберкулез. При осложнении менингита диагностируется туберкулезный менингоэнцефалит, который часто сопровождается ВИЧ-инфекцией.
Примечание! Подобный диагноз впервые был поставлен в 1893 году.
Ранее болезнь чаще выявлялась у детей до 5 лет и подростков. В настоящее время патология обнаруживается в равной степени как у взрослых, так и у детей. Риск развития заболевания особенно высок у следующих групп людей:
- дети с ослабленным иммунным статусом, у которых фиксируется задержка психофизического развития;
- люди с зависимостью от алкоголя, наркотиков;
- пожилые люди;
- взрослые с ослабленной иммунной защитой организма.
Самой распространённой причиной патологии является ослабление иммунной системы. На развитие нарушения влияет туберкулёз в любой форме, травмы головы, инфекции, интоксикация организма.
Возбудителем патологии являются штаммы туберкулёзной палочки, которые обладают высокой устойчивостью к воздействию окружающей среды – палочка Коха, которая обладает устойчивостью к кислой среде.

Заболевание сопровождается менингеальным синдромом – ригидностью затылочных мышц, провоцирующих невыносимые головные боли. Мышечная ригидность проявляется на начальном этапе заболевания, при этом пациент постоянно запрокидывает голову назад, только тогда утихает боль. Больной также не имеет возможности наклонить голову вперёд, не может разогнуть ногу, согнутую в коленном суставе.
Туберкулёзный менингит передаётся воздушно-капельным способом при поцелуе, чихании, кашле. Существует и гематогенный путь распространения: от очага инфицирования через кровь.
Микобактерии попадают в клетки нервной системы и мозговые ткани посредством крови. Вначале бактерии поражают капилляры мягкой оболочки, затем спинальную жидкость, где формируются очаги воспаления. В последнюю очередь поражается вещество головного мозга.
Проникая в организм, штаммы провоцируют воспаление фиброзных и серозных тканевых структур, при котором формируются наросты, атрофируются капилляры головного мозга. Фиксируется рубцевание серого вещества, у детей происходит застой жидкости. Если клетки крови, фагоциты, не могут поглотить возбудителя, то начинается стремительное прогрессирование менингита. Поражаются сосуды и тканевые структуры головного мозга.
У детей заболевание обычно образуется первично либо на фоне проникновения инфекции. У малышей до года патология протекает в тяжёлой форме и может привести к летальному исходу. Это объясняется не полной сформированностью иммунного ответа и ненадёжным барьером между тканями и клетками крови. Именно поэтому педиатры рекомендуют проводить вакцинацию, которая формирует устойчивость к штаммам туберкулёза (БЦЖ), на первом месяце жизни новорождённого.
У взрослых патология развивается вторично, на фоне туберкулёза, протекает плавно. Обычно туберкулёзные штаммы первично локализуются в лёгких. При неустановленном расположении болезни диагностируется изолированный менингит. Чаще всего туберкулёзная форма развивается вследствие поражения микобактериями туберкулёза лёгких, костей, гениталий, почек, молочных желез.

В зависимости от локализации процесса и степени его развития менингит делится на базальный, серозный и цереброспинальный. При базальной форме заболевания поражаются нервы черепа. Проявляется менингеальный синдром, протекающий в тяжёлой форме. Прогноз лечения благоприятный.
Серозный менингит вызывает скопление жидкости в основании головного мозга. Симптомы патологии слабо выражены. Эта форма поддаётся лечению, не вызывая осложнений.
Цереброспинальный вид, или менингоэнцефалит, приводит к размягчению тканевой структуры мозга, кровоизлияниям. Эта форма болезни характеризуется тяжёлым течением, вызывает рецидивы. Лечение помогает лишь в 50% случаев. У тех людей, которые побороли заболевание, неизлечимыми остаются двигательные нарушения, процессы гидроцефалии, психические расстройства.
Туберкулезный менингит — симптомы
Признаки менингита проявляются по-разному, исходя из степени прогрессирования болезни:
- Продромальный этап. Длится в течение недели или двух. Человек становится раздражительным, вялым, появляется головная боль, общее недомогание. У больного незначительно повышается температура тела, развивается рвота. Поскольку симптомы общие, невозможно заподозрить туберкулёзный менингит.
- Раздражение. Продолжительность периода составляет 2 недели. Фиксируется стремительное развитие признаков болезни. Появляется высокая чувствительность к внешним раздражителям. Из-за дисфункции вегетативной системы проявляются высыпания на коже. Нарушается сознание, возникает болезненность в затылке. Состояние человека резко ухудшается.
- Терминальный период. Из-за нарушения функционирования нервных процессов появляется судорожный синдром, паралич. Нарушается сенсорная, сердечная и дыхательная деятельность. Температура тела может резко повыситься либо стать ниже нормы. При отсутствии терапии больной умирает вследствие паралича мозгового ствола.
Описанные симптомы проявляются постепенно из-за медленного повышения внутричерепного давления. Поскольку воспалительные явления возникают не сразу, менингеальный синдром развивается по прошествии недели после инфицирования.
Синдром также проявляется чрезмерным потоотделением, слюнотечением, трудностями с дыханием, скачками артериального давления. Если врач выявит менингеальный синдром, значительно облегчится постановка диагноза.

Диагностические методы
При менингите нужно обращаться к фтизиатру, неврологу, пульмонологу. Совместную диагностику проводят неврологи и фтизиатры. Врачам необходимо дифференцировать туберкулёзный менингит от обычного. Сложность в выявлении патологии заключается в отсутствии специфичных характерных симптомов.
Своевременная диагностика повышает шансы на полное излечение – выявление менингита в первые 15 дней после инфицирования.
Для постановки диагноза необходимо обследовать весь организм. Чтобы составить полную клиническую картину, врачам могут понадобиться данные флюорографии, пробы на туберкулёз, МРТ. Также оценивается состояние лимфатических узлов, проводится ультразвуковое сканирование селезёнки, печени. Люмбальная пункция является доминирующим диагностическим методом. Для исследования производится забор спинальной жидкости, которая показывает точный результат даже на начальном этапе болезни.
Читайте также:








