Болит голова и спина после кесарева сечения
На болезненные ощущения в области позвоночного столба после кесарева сечения жалуются многие роженицы. Поскольку нагрузка от постоянно увеличивающегося в утробе плода главным образом ложится на суставы и спину, женщина после родов может чувствовать ломоту в теле. Почему болит поясница, и как новоиспеченной маме справиться с этой проблемой?
Причины возникновения болей в спине после кесарева сечения
Кесарево сечение, несмотря на частоту его проведения, – сложный хирургический процесс. Исход операции и вероятность возникновения осложнений зависят от условий, при которых выполнена процедура, и индивидуальных особенностей женского организма. Дискомфорт в пояснице после такого способа родоразрешения может возникать вследствие многих причин: от естественных болей из-за хирургического вмешательства до развития патологий.
Если после кесарева сечения у женщины болит спина, это явление может быть спровоцировано естественными причинами:
- Из-за затрагивания кишечника при операции и попадания в полость брюшины амниотической жидкости может ухудшиться его перистальтика. Она проявляется скоплением газов и ощущением распирания, отдающим болью в спину.
- Для доступа к матке врач разрезает ткани брюшины и раздвигает мышцы. После рождения ребенка рана ушивается, а боль в пояснице появляется из-за натяжения тканей при движении тела.
- Позвоночник перегружен при беременности, а из-за резкого появления ребенка на свет организм не успевает привыкнуть к отсутствию нагрузки.
- Активация специальных гормонов перед родами помогает размягчить мышцы и связки будущей мамы, что провоцирует боль. При нормализации гормонального фона дискомфорт пройдет.
- Боль в области шрама или сокращающейся матки может отдавать в поясницу.
- Неприятные ощущения могут возникать из-за спинальной анестезии, при которой катетер устанавливается в позвоночник.
Если у женщины болит спина после хирургического родоразрешения, нужно обратиться к гинекологу. Дискомфорт может быть следствием патологического процесса:
- Если у женщины до зачатия был выявлен остеохондроз, то при беременности и после родов из-за большой нагрузки на позвоночник болезнь будет прогрессировать, вызывая боли. Опасным осложнением недуга является появление грыжи.
- При повышенной нагрузке на позвоночный столб и гипертонусе мышц может произойти защемление седалищного нерва.
- После кесарева сечения у женщины может развиться эндометрит – воспалительный процесс, который подлежит лечению только в условиях стационара.
- Боли внизу спины могут свидетельствовать о пиелонефрите. Заболевание чаще всего встречается у женщин с хронической формой болезни почек.
- К болям в спине могут привести образующиеся после операции спайки. Натяжение связок и тканей может произойти спустя месяц после выписки.
Как облегчить боль в спине?
Для уменьшения неприятных ощущений можно предпринять следующие меры:
- делать массаж легкими и плавными движениями, точечно воздействуя на область поясницы;
- оградить себя от работы по хозяйству;
- принимать теплые ванны с морской солью для снятия напряжения мышц (разрешены после затягивания послеоперационного рубца);
- брать малыша на руки, присаживаясь, а не наклоняясь, для переноски использовать слинг;
- принимать удобные позы при кормлении ребенка.
Чего категорически нельзя делать при возникновении боли после кесарева сечения?
Если женщину после кесарева сечения беспокоит дискомфорт в спине, необходимо обратиться к гинекологу для консультации. При болях в этой области запрещено:
- поднимать что-либо тяжелее 4 кг (понятие младенца из кроватки следует также доверять близким);
- заниматься самолечением (можно принимать только спазмолитики, назначенные врачом для облегчения самочувствия в реабилитационный период);
- выполнять упражнения со скручиваниями и сгибаниями для разминания спины;
- прикладывать к больному месту грелку;
- пользоваться согревающими мазями и компрессами.
Иногда после появления на свет малыша молодую маму могут беспокоить изменения самочувствия. Боль в спине после кесарева сечения – распространенный симптом, который возникает примерно в трети случаев. Чаще всего речь не идет о патологии, поэтому болевой синдром проходит самостоятельно. Но чтобы исключить риск развития неприятных осложнений, лучше разобраться в причинах боли в пояснице после кесарева сечения.
Почему болит поясница после кесарева сечения
В первые дни после родов женщину могут беспокоить разные соматические проявления. Главное правило, которого нужно придерживаться молодым мамам в этот период: сообщать врачу о любом недомогании и следовать его предписаниям.
Если боль возникла позже, важно исключить опасные причины ее развития и подобрать терапию, которая позволит быстро и безопасно восстановить самочувствие, чтобы наслаждать счастливым периодом материнства.
Симптомы и характер боли
Боль – способ организма сигнализировать о проблеме. По ее локализации и характеру медики могут поставить предполагаемый диагноз.
Однако после кесарева сечения причины боли и ее проявления многообразны. Они могут зависеть от конкретной патологии и индивидуальной чувствительности пациентки.
Чаще женщины жалуются, что низ спины начинает тянуть, но иногда боль может стрелять в лопатки, отдавать в конечности слева и справа или распространяться на всю спину.
Диагностика – единственный способ выявить истинную проблему и начать лечить ее целенаправленно.
Причины болевого синдрома
Кесарево сечение – это операция для родовспоможения, которая может вызывать осложнения. Большая их часть диагностируется сразу или имеет временный характер, поэтому поводов для беспокойства нет.
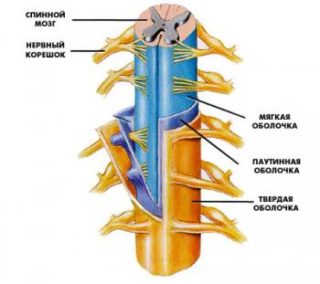
Во время КС общий наркоз применяется только при наличии серьезных показаний. Большая часть женщин справляется с операцией при помощи эпидуральной анестезии. Она имеет меньше противопоказаний и легко переносится.
Врач ставит укол в спину, в пространство между позвонками и спинным мозгом. После этого пациентка на короткий временной промежуток теряет чувствительность нижней половины тела: область от талии до кончиков пальцев на ногах она перестает ощущать, что полностью блокирует ощущения даже от тактильного контакта на время процедуры.
Статистически осложнения, связанные со спинальной анестезией, встречаются не более чем в 0,5-1% случаев. Чаще всего речь идет о локальном, точечном болевом синдроме в месте укола. Он возникает сразу после восстановления чувствительности, когда женщина начинает ходить самостоятельно. Проходит боль сама спустя сутки, максимум, нескольких дней, поэтому лечение обычно не назначается.
Если боль продолжается дольше и затрагивает поясницу, ноги, живот, речь может идти о раздражении нервных корешков при уколе. Распознать такую причину можно по характеру боли: она идет по ходу нервов. В этом случае врач обычно назначает обезболивающие препараты и рекомендует обеспечить позвоночнику покой.
При использовании эпидуралки нередко возникает психосоматическая боль. Она не представляет опасности, но может существенно влиять на качество жизни молодой мамы. Симптоматика при этом может быть любой, а причина связана с психологическим дискомфортом пациентки на фоне того, что врач делал укол в спину.
Реальные осложнения от анестезии, возникающие очень редко:
- травма во время процедуры;
- занесенная инфекция.
Для исключения этих факторов необходимо обратиться к врачу и пройти тщательное обследование.
Этиология болевого синдрома может быть связана с реальными патологиями позвоночника. Остеохондроз, который встречается у подавляющего большинства людей, может усугубиться в период вынашивания ребенка.

Беременность – существенная нагрузка на опорно-двигательный аппарат. Вес растет, плод давит на внутренние органы, поэтому мышцы, поддерживающие позвоночный столб, растягиваются.Позвоночник может деформироваться, защеплять нервные корешки и болеть.
Катализатором обострения остеохондроза может быть не только беременность, но и сами роды, например, если роженица принимает неудобную позу. Из-за анестезии она не чувствует дискомфорта, но когда действие эпидуралки проходит, может становиться больно.
Значение может иметь поведение женщины после родов. Если у нее не развит мышечный корсет и она не привыкла в физической нагрузке, ношение младенца на руках может привести к боли в спине. К тому же часто приходится сгибаться и разгибаться над детской кроваткой.
Лечение в этом случае длительное, направленное на поддержание нормального положения позвоночника и купирование симптомов.
Организм женщины помогает ей пережить роды безболезненно настолько, насколько это возможно. Чтобы плод мог пройти через родовые пути, кости таза должны раздвинуться. Для этого вырабатывается гормон релаксин, размягчающий суставные связки. Но он не может действовать локально, влияя только на область таза. Поэтому дискомфорт в позвоночнике – частый спутник молодых мам.
Когда нужно обращаться к врачу
Какой бы ни была причина боли, женщина непременно должна посетить врача. Если после родов прошел маленький временной период, можно посетить специалиста, который вел беременность. Он назначит исследования, которые исключат риск воспаления матки и придатков, так как на фоне этого процесса боль способна отдавать в спину:
- общий анализ крови и мочи;
- УЗИ органов малого таза.
Если в органах репродуктивной системы никаких отклонений не обнаружено, врач может порекомендовать обратиться к урологу. Во время беременности на почки оказывается высокая нагрузка, поэтому после родов может обостриться хронический пиелонефрит.
Для поиска причины боли в костно-мышечной системе нужно обратиться к неврологу. Магнитно-резонансная терапия и электронейромиография позволят быстро поставить точный диагноз.
Не всегда женщине приходится проходить через длинную многоступенчатую систему диагностики. В подавляющем большинстве случаев, если симптомы отчетливо говорят о конкретной патологии, достаточно прийти на прием к терапевту.
Лечение боли в поясницы после кесарева сечения
Если болит спина после кесарева сечения, терапию может назначать только врач с учетом происхождения болевого синдрома. Самолечение неэффективно и опасно, а также может маскировать истинную причину дискомфорта.
Если поясница болит из-за патологии внутренних органов, женщина должна наблюдаться у врача узкой специализации:
- гинеколога;
- уролога;
- нефролога.
Чаще речь идет об остеохондрозе и растяжении мышц, поэтому терапией занимается невролог или терапевт.
- Снять болевой синдром могут обезболивающие препараты: таблетки или уколы непосредственно в область боли. Подбор конкретного лекарства может быть затруднен из-за грудного кормления новорожденного, поэтому иногда лактацию приходится прервать на неделю.
- Болезнь может пройти самостоятельно, если полностью исключить нагрузку на спину. Для этого нужно подобрать специальный корсет и отказаться от ношения на руках ребенка и других тяжестей. Это требует постоянной помощи близких людей, зато позволяет справиться с проблемой без лекарств.
- Массаж – хороший способ устранить мышечные зажимы и помочь позвоночнику принять анатомически правильное положение. Сделать его может только квалифицированный врач курсом длительностью не менее месяца.
- Гимнастика или ЛФК – альтернатива массажу, которая устраняет боль и ее причину: слабость мышечного корсета. Получить комплекс упражнений с инструкцией можно у спортивного физиолога в поликлинике.
Существуют спорные методы терапии: физиолечение и народная терапия. Первый вариант не имеет научно доказанной эффективности, поэтому не используется нигде, кроме России и СНГ. Второй метод может быть опасен, так как отвары и настои способны приводить к интоксикации и проникать в грудное молоко.
Восстановление после родов может занимать год. В этот период важно расслабиться, сохранять позитивный настрой, правильно питаться и хорошо спать.

После проведения кесарева сечения женщин иногда беспокоят головные боли. Они могут быть связаны как с состоянием организма (наличием гормональных изменений, перенапряжения, артериальной гипертензией), так и с проведением наркоза эпидуральным или спинальным способом.
Головная боль после такого наркоза часто бывает постпункционной, то есть появившейся вследствие прокола мозговой оболочки. Нарушение ликвородинамики при этом способствует развитию головных болей определенного характера.
Для облегчения этого симптома женщине нужно соблюдать простые рекомендации по режиму в послеоперационный период, а также использовать медикаменты для купирования боли. В случае неэффективности прибегают к сильным обезболивающим.
Кормить грудью при головных болях можно, однако не рекомендуется в том случае, если женщине приходится принимать сильнодействующие препараты для купирования неприятных осложнений.
Основные причины головных болей после кесарева
Часто после кесарева сечения женщину беспокоят интенсивные головные боли по причине повышенного давления, перенапряжения, гормональных изменений. Они могут как появиться после операции, так и усилиться, если наблюдались подобные эпизоды во время беременности или до нее.
Интенсивность головных болей может достигать большой выраженности, что сильно пугает родившую женщину и также сильно нарушает ее и без того изменившуюся жизнедеятельность. Поэтому проблеме головной боли после оперативного родоразрешения уделяется большое внимание.
Часто в период беременности у женщин диагностируют артериальную гипертензию, на развитие этой патологии влияет:
- повышенная нагрузка на сердце и сосуды во время беременности;
- большое количество жидкости в организме, ее физиологическая задержка;
- повышение содержания натрия в крови;
- увеличение веса беременной;
- дискоординация высших регуляторных центров;
- гормональные изменения, способствующие росту давления;
- патологии беременности – гестозы.
Течение артериальной гипертензии во время беременности редко бывает кризовым, кроме гестозов, однако повышенные цифры давления вызывают головную боль. Если у мамы до беременности имелась гипертоническая болезнь, то при ее наступлении она ухудшает свое течение. И здесь уже возможны гипертонические кризы.
После родов давление продолжает сохраняться из-за замедленной перестройки организма, а также при сохранении некоторых изменений: жесткости сосудистой стенки, метаболических изменений, большего, чем до беременности, веса. Все это способствует артериальной гипертензии.
Головные боли являются самым частым и первым симптомом повышения давления. Боль возникает как из-за временного повышения внутричерепного давления, так и из-за недостаточной оксигенации тканей. Раздражение рецепторов в особых зонах также ведет к развитию болей из-за повышения давления. После операции такие эпизоды случаются часто из-за нефизиологичности родоразрешения и замедленного восстановления.
Также повышению давления способствуют большая нервная нагрузка и стресс во время операции и после нее.
А здесь подробнее о том, кому и как нужно проводить плановое кесарево сечение.
Эмоциональное и психическое перенапряжение после родов – это естественные спутники родившей женщины. После кесарева такое состояние развивается в несколько раз чаще. Постоянное недосыпание, боли в области раны, общий уровень тревожности за себя и ребенка истощают и без того напряженную нервную систему женщины.
Также большую роль в этом играют близкие: отсутствие понимания и заботы с их стороны усугубляет стрессовое состояние. А именно влияние стресса оказывает большое значение в развитии головной боли после операции.
После родов происходят выраженные гормональные перестройки в организме: начинает восстанавливаться уровень половых гормонов, вырабатывается окситоцин. Также постепенно приходят в норму гормоны стресса, которые массивно выделяются при травме и родах – кортизол, адреналин. Хроническое высокое содержание стрессовых гормонов может служить причиной возникновения головных болей.
Также восстанавливаются уровни инсулина, гормонов щитовидки. У беременных часто развиваются гормональные проблемы транзиторного, то есть временного характера в период беременности. После родов они часто приходят в норму. Но первое время такие изменения могут вызывать неприятные ощущения, в том числе головную боль.
Большой вклад в дисгормональные причины головных болей вносит мигрень. Часто она развивается именно у женщин и связана с перестройками в половых гормонах, с низким уровнем эстрогенов. Такая мигренозная боль достигает высокой интенсивности, не купируется обычными обезболивающими и сопровождается даже звуко- и светобоязнью. Лечение мигрени требует назначения специфических антимигренозных препаратов.
Почему появились головные боли после спинальной анестезии
Понижение давления и вызывает сильные головные боли. Они характеризуются:
- средней интенсивностью;
- появлением через 1-2 часа после процедуры;
- длительностью несколько суток;
- локализацией преимущественно в затылочной области, изредка распространяясь на виски;
- пульсирующим характером;
- усилением при поворотах головы в сторону;
- сопровождаются тошнотой, головокружением, в редких случаях рвотой.
Восстановление нормального самочувствия происходит через пару дней. Также при спинальной анестезии боли могут вызывать и сами препараты, воздействуя как на болевые рецепторы, так и внутримозговую ликвородинамику. Этот токсический эффект проявляется редко, головные боли при этом достигают слабой интенсивности. Также головным болям способствуют врожденные патологии спинного мозга и обезвоживание организма накануне оперативного вмешательства.
При проведении эпидуральной анестезии, когда прокола самой оболочки не происходит, такое осложнение, как головная боль, встречается очень редко. При этом лекарство вводится в эпидуральное пространство, а обезболивающий эффект наступает уже через полчаса. При эпидуральной анестезии возможен проколол мозговой оболочки по неосторожности, но это случается довольно редко. Такие боли называются постпункционными.
При местном наркозе обезболивается определенная область, где находятся нервы и сосуды, на которые и воздействует анестетик. Могут возникнуть различные побочные реакции, в том числе и головная боль в связи с проведением анестезии нервных соединений и стволов. Однако это осложнение редко встречается при местной анестезии. Головная боль характеризуется сжимающим, сдавливающим действием, усиливается при нагрузках, сопровождается головокружением.
Местный наркоз не используется при проведении кесарева сечения, однако может быть применен в послеоперационном периоде при определенных манипуляциях:
- исправлении дефектов наложения шва;
- болезненных диагностических процедурах эндоскопического характера;
- хирургической обработке осложнений в ране;
- разрезах и сшивании наружных половых органов.
После эпидуральной анестезии иногда болит спина и голова, что связано с травмой наружных кожных покровов, а также в редких случаях с повреждением мозговой оболочки при неаккуратном введении иглы. В этом случае возникнет классическая постпункционная головная боль.
Также может быть введено большое количество препарата, что повлияет на структуры спинного мозга и вызовет болевые ощущения. Патологии позвоночника и спинного мозга также будут способствовать развитию болей в спине.
При повреждении оболочки могут быть занесены микроорганизмы, что в очень редких случаях вызывает септический менингит. Тогда головные боли приобретут высокую интенсивность, разовьются менингеальные знаки. Это состояние встречается очень редко, но угрожает жизни пациентки.
Редко после наркоза возникают неприятные ощущения не только в области головы, но и шеи, что может быть связано с:
- остеохондрозом;
- патологиями позвоночного столба;
- повышением внутричерепного давления;
- спазмом внутричерепных сосудов;
- развитием выраженной головной боли.
Напряжение мышц шеи развивается рефлекторно на спастические явления в сосудистом русле, а также выраженную болевую стимуляцию по поводу изменения внутричерепного давления. Дискомфорт в этой области иногда присоединяется после неудобной позы в течении ночного сна или дневного покоя. Поскольку при наркозе также происходит воздействие и на мышечный тонус, то такое осложнение вполне может развиться, если женщина приняла неудобную позу после процедуры.
Постпункционная головная боль после спинальной анестезии
Основной вариант развития боли после спинальной анестезии – это постпункционная головная боль, она связана с изменением реологии ликвора в спинном и головном мозге вследствие проведения прокола при введении анестетика. Об этом осложнении спинномозговой анестезии указывалось еще в далеком 1867 году, когда после анестезии у пациента развилась сильная головная боль и неукротимая рвота.
Нередко при эпидуральной анестезии возникает непреднамеренное прокалывание мозговой оболочки, в ней образуется отверстие и начинается истечение спинномозговой жидкости. Потеря жидкости может продолжаться и после извлечения иглы, потому что в оболочке продолжает существовать отверстие, которое сразу не закрывается.
Особенно этот эффект усиливается в вертикальном положении. Меняется давление, кровенаполнение, возникает головная боль за счет раздражения болевых рецепторов, рецепторов давления и других механических изменений в головном мозге. Продукция ликвора в сутки при таком повреждении не сразу компенсирует недостаточное его содержание, поэтому головная боль может беспокоить несколько дней.
Однако в последующих исследованиях было выяснено, что далеко не во всех случаях после операции развивалась постпункционная головная боль вследствие наличия дефекта в оболочке. На ее возникновение также влияют и другие факторы.
Смотрите в этом видео о причинах головокружения после спинальной и эпидуральной анестезии:
Различные факторы влияют на возникновение постпункционной боли, что описано в таблице.
Беременность сопряжена со многими изменениями в теле женщины. Основная нагрузка при вынашивании ложится на суставы и позвоночник. Растущий в утробе малыш постепенно растягивает и ослабляет брюшные мышцы. Часто, даже после рождения ребёнка ломит суставы и болит спина в области поясницы.
Если у женщины были проблемы с позвоночником во время вынашивания, они не исчезнут сами по себе. Осанка подстраивается под смещённый центр тяжести.
Нужно время, чтобы мышцы живота укрепились и снова стали выполнять свою функцию. Если роды проводились методом кесарева сечения, шрам должен хорошо зажить.
Возможные причины боли в пояснице
Боль в спине ‒ очень частый и вполне естественный симптом. Женщина просто не успевает восстановиться после беременности. Сразу после родов она начинает ухаживать за ребёнком, поднимает его из кроватки, носит на руках и кормит грудью. Если брюшные мышцы недостаточно сильные для такой нагрузки, это компенсируют мышцы спины. При этом нарушается баланс и начинает болеть поясница.

Также дискомфорт могут провоцировать:
- гормоны, которые расслабили суставы и связки для родов;
- травма позвоночника во время вынашивания и потуг;
- восстановление после эпидуральной анестезии и кесарева сечения.
Молодые мамы часто спрашивают, как долго будут ощущаться эти симптомы и что делать когда болит спина. Восстановление после родов может занять от двух месяцев до года. Поясница будет беспокоить до тех пор, пока нужно поднимать ребёнка, чей вес увеличивается с каждым днём. Врачи дают рекомендации в зависимости от самочувствия женщины и способа, которым её малыш появился на свет.
Естественные роды
Рожая ребёнка, женщина несколько часов находится в акушерском кресле. В таком положении травмируется копчик, выгибается поясница. Роженица напрягает группы мышц, которые обычно не задействованы. Вполне закономерно, что у 80% женщин после родов болит спина.
Во время беременности гормоны постепенно размягчают связки и суставы, чтобы ребёнок мог безопасно пройти через кости таза. До того, как гормональный баланс восстановится, женщина испытывает боль при долгом сидении или стоянии. Ей может быть трудно сохранять равновесие.
- Молодым мамам советуют сбросить лишний вес и беречь суставы, которые всё ещё находятся под воздействием гормона релаксина.
- Искривлённая осанка требует коррекции при помощи упражнений, массажа и физиотерапевтических процедур.
- Чтобы поднять ребёнка на руки, лучше присесть, а не наклоняться к нему.
- Во время кормления грудью рекомендуют постоянно менять стороны, чтобы разгружать плечи. Ноги должны упираться в пол. Под поясницу можно подложить небольшую подушечку.
- Женщине нельзя поднимать ничего крупнее младенца. Коляску и другие тяжёлые вещи лучше доверить родственникам.
- Для ношения ребёнка советуют использовать слинги ‒ специальные приспособления по принципу рюкзака, которые освобождают руки и распределяют нагрузку на спину.
- В этот период нужно обращать внимание на все симптомы и сообщать о них врачу, чтобы вовремя заметить нарушения.

Эпидуральная анестезия
Эпидуральную анестезию делают для обезболивания нижней части тела во время естественных родов или кесарева сечения. Лекарство вводится через катетер в мембрану с жидкостью, которая окружает позвоночник. В отличие от общей анестезии, женщина остаётся в сознании.
Несколько дней после процедуры роженица чувствует саднящую боль в месте прокола. Но прямой взаимосвязи между эпидуральной анестезией и хронической болью в спине не выявили. По результатам клинических исследований, лишь треть женщин после местной анестезии испытывали неприятные ощущения дольше двух недель.
Есть популярное мнение, что анестезия вредит позвоночнику и может стать причиной хронических болей в пояснице. Нужно ли избегать местного обезболивания при родах?
Возможные боли от эпидуральной анестезии совпадают с общим дискомфорт после родов. Во время потуг роженица плохо контролирует лишённое чувствительности тело. Она может получить травму копчика или растяжение. Последствия ощущаются, только когда анестезия проходит.
После естественных родов с применением эпидуральной анестезии можно следовать общим рекомендациям для молодых мам. Даже если ощущается слабость и болит спина, полезно делать растяжку и укреплять мышцы живота.
- Лучше начинать с малых нагрузок. Например, ходьбы на короткие расстояния.
- Осанка должна оставаться ровной.
- Во время кормления нужно прижимать ребёнка к груди, а не наклоняться к нему.
- Когда врач разрешит, можно делать упражнения для спины и пресса.
- Занятия йогой и пилатесом помогают улучшить растяжку мышц всего тела. Нужно прислушиваться к ощущениям и выполнять те упражнения, которые не доставляют дискомфорта.
Кесарево сечение
Боль в спине после кесарева сечения ‒ лишь один из симптомов в период восстановления. Эту хирургическую процедуру назначают, когда естественные роды могут навредить ребёнку или роженице.
Для кесарева сечения делают местное обезболивание при помощи эпидуральной анестезии. Ребёнка извлекают через небольшой надрез в брюшной полости и матке.
Последствия операции могут провоцировать боль в пояснице.
- После заживления на месте разреза образуется шрам. Когда рубцовая ткань натягивается при наклонах и резких движениях, в нижнем отделе позвоночника ощущается боль.
- Ещё одной причиной, из-за которой болит спина, может стать укорачивание брюшных мышц. После кесарева сечения ткани срастаются неравномерно. В теле смещается точка равновесия и вся нагрузка переходит на поясницу.
- Боль усугубляется, когда женщина держит ребёнка на руках и сутулится во время грудного вскармливания, потому что заживающий шрам не позволяет ей выпрямить спину.
- Болезненные ощущения в пояснице могут быть отражением боли в брюшной полости.
Это сложное хирургическое вмешательство. Если роженица испытывает сильную боль после кесарева сечения, нужно обратиться к врачу для дополнительного обследования.

Есть несколько способов облегчить боль в домашних условиях.
- Прикладывание холодных или горячих компрессов. Можно использовать электрическую грелку или пакет со льдом.
- Тёплая ванная с морской солью ‒ хороший способ убрать напряжение и боль в спине.
- Матрас должен быть ровным и упругим. Можно выбрать ортопедический матрас, который запоминает форму тела.
- После заживления разреза полезно заняться йогой или пилатесом для укрепления брюшных мышц.
- Уменьшить боль помогают сеансы акупунктуры и посещение хиропрактика.
- После кесарева сечения назначают обезболивающие медикаменты. Но если женщина кормит грудью, дозу нужно обсудить с наблюдающим врачом.
Читайте также:


