Невралгия лопаточного нерва симптомы лечение
Невралгия лопаточного нерва – патология нервного отростка, которая проявляется на фоне сдавливания его мышечными структурами, связками, межпозвонковым диском, воздействия других факторов. Опасность патологического процесса не возникает до тех пор, пока не произошло повреждение нерва. В противном случае развивается неврит, который влечет за собой нарушение функционирования прилегающего сустава.
Причины патологии
Невралгия – боль в области лопатки с иррадиацией в плечо или нижнюю часть спины – возникает на фоне следующих заболеваний:
- нарушения работы спинного мозга или периферических нервов;
- выпячивания стенки межпозвонкового диска (протрузии) и защемления нервного корешка, который распространяется в лопатку;
- межпозвоночной грыжи;
- воспалительного процесса в мышцах шеи, грудного или спинного отдела;
- патологии, протекающей в органах дыхательных путей, почках, печени, поджелудочной железе, желчном пузыре, желудке, 12-перстной кишке, сердце;
- опоясывающего лишая;
- формирования доброкачественной или злокачественной опухоли в позвоночнике.
Причиной возникновения симптома в надлопаточном или подлопаточном районе выступает травма позвоночника или грудного отдела. На развитие боли влияет и психосоматика.
Лопаточная невралгия слева или справа – симптом переохлаждения, злоупотребления повышенными физическими нагрузками или наоборот – малоподвижным образом жизни.
Клиническая картина
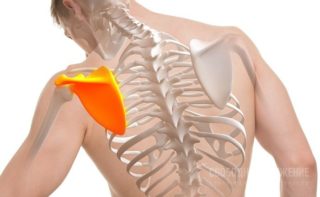
Для определения источника невралгии под правой или левой лопаткой важным этапом диагностики выступает исследование характера и периодичности неприятных ощущений. Межлопаточная невралгия протекает с внезапными прострелами, иррадиирующими в рядом расположенные отделы: конечности, поясницу, шею, подмышки. Усиливается дискомфорт на вдохах, при повороте туловища.
Клиническая картина отличается в зависимости от первичного процесса:
- Нарушена работа печени, почек, желчного пузыря. Спазмы и воспалительные процессы сопровождаются острой, режущей симптоматикой. При закупорке протоков желчного пузыря болеть может в межреберном пространстве справа, лопаточном отделе, правой половине шеи.
- Развивается ишемическая болезнь сердца, нарушено состояние позвоночного столба, спинного мозга, органов пищеварительной системы. В таких случаях синдром возникает приступообразно только в левой или только в правой стороне. Боль иррадиирует в лопатку, поясницу, дополняется онемением, покалыванием. При патологиях ЖКТ интенсивность симптома может зависеть от еды, иметь сезонный характер, когда присутствует хроническое воспаление.
- Имеется травма в анамнезе. Характерный признак – усиление интенсивности приступа при движении туловищем. В области травмы появляется отек, припухлость, возможно нарушение целостности кожного покрова.
- Причина боли в лопатке – психологический фактор. Дискомфорт имеет острый или тупой характер, распространяется в поясницу, конечности, шейный отдел. Дополняется боль апатией или раздражительностью, усилением потоотделения, тревогой.
- Развивается опоясывающий лишай. Болевая симптоматика проявляется по окружности, охватывая лопатки и грудной отдел (ребра). Усиливается интенсивность дискомфорта ночью.
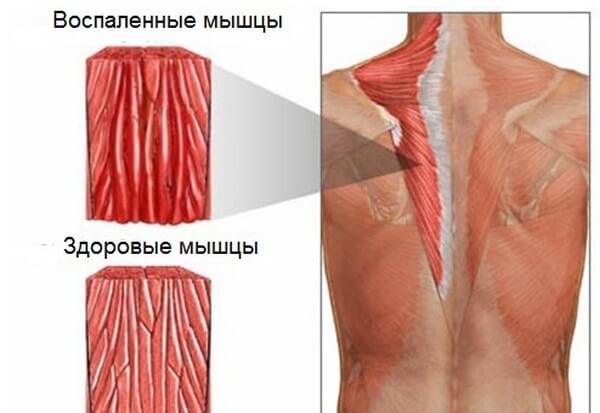
- Воспалились мышцы. Миозит сопровождается болью в лопаточном отделе, иррадиируя в переднюю грудную зону, руку, шею, поясницу. Усиливается дискомфорт при вдохах.
Определить причину, по которой стало больно в области лопатки, можно по результатам комплексной диагностики.
Выявление причины

В первую очередь врач пальпирует больную область, выявляя участки с повышенной болезненностью, наличием неестественных новообразований. Исследуют анамнез: предшествующие симптому травмы, сопутствующие заболевания, возможные провоцирующие факторы.
Для подтверждения диагноза и выявления причины боли проводятся инструментальные и лабораторные исследования:
- Магнитно-резонансная и компьютерная томография. МРТ позволяет выявить опухолевидные новообразования, признаки разрушения нервной оболочки. По результатам КТ исследуют участки с прохождением нервов. Перед исследованиями нужно снять все изделия из металла для исключения искажения картины на мониторе.
- Электрокардиография. Диагностическое мероприятие позволяет изучить электрическую активность сердца. Назначают при наличии подозрений на межреберную невралгию, напоминающую стенокардию.
- Рентгенологическое исследование. Метод используют для осмотра органов дыхательной системы, лопаточной кости на предмет опухолевидных и другой этиологии новообразований, осложнений после травмы.
- Лабораторные анализы. По результатам диагностики можно выявить признаки воспалительного процесса, протекающего в организме: повышение скорости оседания эритроцитов, увеличение объема лейкоцитов, эритроцитов и т.д.
Если необходимо, назначают консультации других специалистов: онколога, инфекциониста, кардиолога, пульмонолога, гастроэнтеролога и др.
Как лечить невралгию
Главное условие для успешного лечения – его начало на 1 этапе развития заболевания.
Медикаментозные средства назначают в индивидуальном порядке, исходя из источника поражения нерва: противовоспалительные, хондропротекторы, противоопухолевые и т.д. Лечить болевую симптоматику можно с помощью обезболивающих средств в форме мазей, гелей, таблеток. Быстро облегчают боль препараты с диклофенаком и кетопрофеном в составе.
Чтобы снизить мышечный тонус, рекомендуется прием миорелаксантов. Для укрепления защитной функции организма и ускорения выздоровления назначают витаминные комплексы с кальцием и витаминами группы В.
В реабилитационный период после прохождения основного лечения назначают мероприятия, позволяющие восстановить работу нервов:
- сеансы физиотерапевтических процедур (воздействие лазером и др.);
- кинезитерапию;
- массаж;
- лечебные упражнения.
В домашних условиях снизить интенсивность болевого синдрома можно с помощью народных средств. Это мера первой помощи, которая действует симптоматически и не избавляет от причины невралгии.
Готовят составы из природных компонентов: листьев лопуха, черной редьки, семян льна, трав, пчелиного или змеиного яда, эфирных масел. Их используют для приема внутрь или растирания больной области.
Профилактические меры

Чтобы не тратить время и средства на лечение невралгии, рекомендуется заранее позаботиться о профилактике:
- исключить местное и общее переохлаждение;
- не злоупотреблять повышенными физическими нагрузками;
- своевременно лечить нарушения осанки;
- не вести малоподвижный образ жизни;
- соблюдать правильное питание.
Если работа обязывает находиться в сидячем положении на протяжении длительного времени, нужно периодически делать разминку в виде легких упражнений: поворотов корпусом, наклонов, вращательных движений и др. Полезны занятия в бассейне, конные прогулки, что позволяет укрепить суставно-мышечный аппарат и позвоночник.
Если боль в лопатке возникает не в первый раз, долго не проходит, присоединяются другие признаки (трудно дышать, делать движения корпусом и др.), нужно пройти комплексную диагностику. Назначить лечение симптомов невралгии под лопаткой слева и справа сможет только врач. Самотерапия редко приводит к выздоровлению и чаще наоборот – вызывает дополнительные проблемы со здоровьем.
Невралгия под лопаткой — не самостоятельное заболевание, а симптом определенного патологического процесса в организме. Неприятное состояние возникает из-за спазма мускулатуры, поражения или защемления периферических нервов.

В большинстве случаев это происходит по причине травм, пассивного образа жизни или заболеваний внутренних органов. Боль присутствует в дневное и ночное время, ограничивает физическую активность больного. Обследование у специалиста и комплексный подход к лечению помогут избавиться от невралгии.
Причины возникновения
Боль в области лопаток свидетельствует о нарушениях в организме. Болезни органов и систем организма приводят к возникновению приступообразных болей под лопаткой.
В более зрелом возрасте частой причиной болезненных ощущений в области спины является остеохондроз.
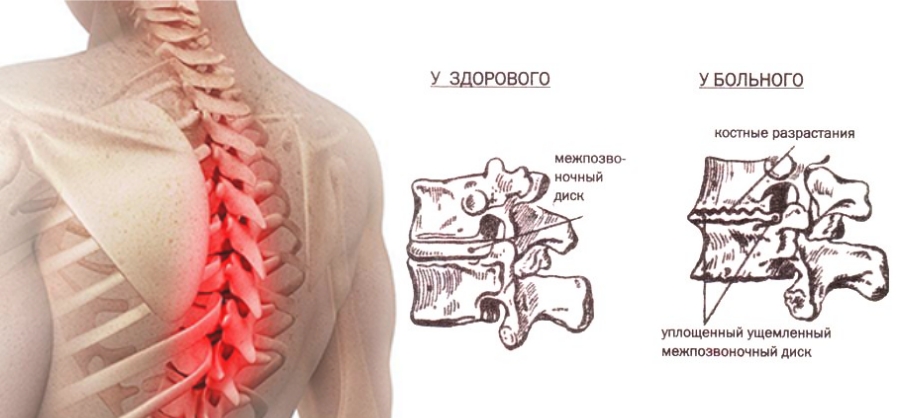
Существует много причин, которые вызывают неприятные ощущения в области лопаток:
- поражение спинного мозга или периферических нервов;
- выпячивание стенки межпозвонкового диска (протрузия);
- межпозвоночная грыжа;
- травмы позвоночника или грудной части;
- воспаление шейных, грудных или спинных мышц (миозит);
- заболевания дыхательной системы (туберкулез, пневмония, плеврит);
- болезни печени, почек, поджелудочной железы (панкреатит);
- холецистит (воспаление желчного пузыря);
- нарушения работы желудочно-кишечного тракта (язвенная болезнь желудка и двенадцатиперстной кишки);
- опоясывающий лишай;
- ишемическая болезнь сердца;
- доброкачественные или злокачественные образования в области позвоночника;
- психологические проблемы.

Невралгия под лопаткой может свидетельствовать о воспалении лопаточного нерва. Кроме того, симптом часто указывает на малоподвижный образ жизни, неправильное питание или переохлаждение.
Характер болей

Чтобы определить по какой причине возникает боль между лопаток нужно оценить характеристику и периодичность ощущений. Для межлопаточной невралгии характерны внезапные стреляющие боли, которые отдают в область лопаток или над ними. При наполнении грудной клетки воздухом боль появляется внезапно и ощущается сильнее, чем на выдохе. Можно выделить другие особенности болевых ощущений в зависимости от заболевания:
- Желчный пузырь, печень и почки. При спазме или воспалительных процессах в данных органах боль возникает острая, режущая и раздирающая. В случае закупорки желчного пузыря неприятное чувство отдает в правое подреберье, лопатку, область шеи, глаз и челюсти. Воспаление почек характеризуется постоянной болью в области поясницы.
- Ишемическая болезнь сердца, заболевания позвоночника, спинного мозга и болезни ЖКТ. Боль носит приступообразный характер. Чаще ощущения возникают с одной стороны лопатки. При заболеваниях желудочно-кишечного тракта характерна сезонность и нарастающая боль. Межреберная невралгия и ишемическая болезнь сердца сопровождаются покалыванием и возникновением онемения.
- Травмы. Болевые ощущения усиливаются во время движений. Необходимо учитывать травмы, которые произошли на протяжении последних 7 дней. Травмы сопровождаются отеком и припухлостью.
- Психологические проблемы. Ощущения в области лопаток могут быть острыми или приглушенными. Боль может распространяться на низ живота, ключицу, шею или руку.
- Опоясывающий лишай. Появляется болевой синдром в области лопаток, ребер. Мучительная боль усиливается в ночное время.
- Миозит. Болевые ощущения распространяются на участки шейных мышц, плеч и лопаток. Может отдавать слева в лопатку или грудину. Не удается вдохнуть полноценно грудью.
Если неприятный симптом возникает по центру грудной клетки, значит патология связана с позвонками в грудном отделе. При патологии поджелудочной железы боль присутствует в области живота и отдает под лопатку. Ощущения усиливаются с каждым днем.
Особенности лечения
В зависимости от патологии врач обязан подобрать правильное лечение. Оно направлено на устранение основной причины, назначение соответствующих лекарственных препаратов. Дополнительно назначают нестероидные противовоспалительные препараты, чтобы снять болевой синдром. В качестве местного обезболивающего средства используют мазь с диклофенаком или кетопрофеном.
Чтобы укрепить организм назначают кальций и витамины группы B. Снизить мышечный спазм в области лопаток помогут средства, которые ослабят тонус мышц (миорелаксанты). Проводят курс реабилитации для устранения невралгии:
- физиотерапевтические процедуры;
- лечение движением (кинезитерапия);
- применение лазера;
- иглоукалывание;
- массаж.
Применение народных средств поможет ослабить неприятные ощущения. В некоторых случаях удается устранить навсегда невралгические боли. Применяют компрессы из листьев лопуха, сока черной редьки, семян льна. Используют мази на основе пчелиного или змеиного яда. Эффективны ванны с эфирными маслами, настоем шалфея, отваром корней валерианы.

Профилактические меры
Чтобы предупредить невралгию под лопаткой важно научиться прислушиваться к сигналам организма. В целях профилактики рекомендуется придерживаться определенных правил:
- избегать переохлаждения;
- давать умеренную нагрузку на мышцы;
- следить за осанкой в любом положении;
- регулярно заниматься гимнастикой;
- наладить свой рацион.
Разминку можно проводить утром и вечером по 20–30 минут. Подойдет для этих целей плаванье. Тем, кто привык к большим физическим нагрузкам нужно научиться прерываться на отдых. Это поможет избежать защемления нервных окончаний и воспаления мышц.
Довольно мучительное заболевание, основной признак которого — выраженный болевой синдром руки, называется невралгией плечевого нерва, ее симптомы, лечение зависят от вызвавшей причины. Чаще всего, фоном для резких болей в плече и руке выступают длительные физические нагрузки, перенесенные инфекции, остеохондроз. Непосредственная причина невралгии — компрессия (сдавливания) нерва спастически сжатыми и воспаленными мышцами, сухожилиями или деформированным межпозвонковыми дисками.
Клинические проявления

Факторами, запускающими патологический процесс, выступают:
- напряженная физическая нагрузка;
- травма — сильный ушиб, растяжение, вывих;
- сильная интоксикация — отравление или алкоголизм;
- резкое снижение иммунитета, например, из-за ОРВИ или тяжёлого стресса;
- системные нарушения здоровья при эндокринных нарушениях — диабете, болезни щитовидной железы, гипофиза;
- патологии сосудистой системы.
В большинстве случаев поражается рабочая рука — правая, и левая у левшей. Характер невралгии зависит от того, какие корешки нервных сегментов защемлены. Могут отмечаться внезапные приступообразные жгучие или пронзающие боли, иррадирующие в спину, бок, грудную клетку, периодически нарастающие и временным исчезновением, либо постоянные мучительные ноющие ощущения почти без светлых промежутков. При глубокой локализации поражения симптоматика может быть настолько тревожной, что вызывает предположение о развивающемся инфаркте или язве желудка.
Часто боль сопровождается местным отеком тканей, повышенным отделением пота, скованностью в области плеча, нарушением подвижности, непроизвольными подергиваниями или тремором. Тяжело поднимать руку вверх или отводить в сторону. Кожа на пораженном участке краснеет. Любое, даже самое легкое прикосновение к больному месту вызывает резкий дискомфорт.
В периоды затишья приступов вероятны парестезии — чувство бегающих мурашек, дрожи, покалываний, лёгкого онемения, слабости в пораженной руке и других невралгических симптомов.
Отмечается резкая болезненность при нажатии пальцем в области подмышки или на границу бицепса и трицепса в середине плеча — в так называемых точках Валле.
Различают первичную и вторичную невралгию плечевого сустава. В первом случае патология ограничена болевым синдромом, местным воспалением, может сопровождаться лихорадкой, повышением температуры, не осложнена отеком и достаточно легко обратима, ее причиной часто является банальное переохлаждение. Само по себе такое состояние доставляет больше физических мучений, чем серьезной опасности для здоровья.
Вторичная невралгия плечевого сплетения выступает симптомом других, более серьезных нарушений в организме, например, остеохондроза, и не может быть полностью излечена без терапии основного заболевания.
Диагностика и лечение
Лечение невралгии плечевого нерва нужно проводить при первых признаках болезни, и не только потому, что она вызывает сильный дискомфорт. Длительное отсутствие терапии усугубляет состояние ущемленного нерва, усиливая болевые приступы, провоцируя дальнейшее развитие полиартрита или неврита — серьезного поражения с нарушением функций плечевого сустава вплоть до паралича.
Диагностика затруднена схожестью симптомов с рядом других заболеваний и требует дифференциации от проявлений шейного остеохондроза, неврита.
Кроме сбора анамнеза используются инструментальные методы:
- ультразвуковое исследование;
- рентгенография;
- магнитно-резонансная и компьютерная томография.
Лечение невралгии плечевого нерва преследует несколько целей: избавить человека от физических мучений, вернуть конечности нормальную подвижность, устранить первопричины, вызвавшие заболевание.
Применяется комплексная терапия:
- Болевой синдром купируется нестероидными противовоспалительными средствами. Используются препараты с содержанием ибупрофена и анальгетики: Ибуклин, Нурофен, Диклофенак, Кетанов, Некст, Солпадеин. Таблетированные анальгетики действенны при болях слабой и средней интенсивности, но при выраженных острых приступах могут оказаться недостаточно эффективными. К тому же длительное применение обезболивающих негативно влияет на состояние печени и почек, провоцируя нарушение их функций.
- Для обеспечения стойкого терапевтического эффекта оральный приём анальгетиков сочетают с местным лечение противовоспалительными и согревающими мазями и гелями — препаратами Финалгон, Випросал, Капсикам. В случаях упорных нестерпимых болей применяют новокаиновую блокаду.
- Так как невралгия плечевого сустава причиняет длительные сильные физические страдания больному, что неизбежно отражается на психоэмоциональном фоне и настроении, лечение сопровождается приемом лёгких антидепрессантов.
- В составе комплексной терапии назначают инъекции витаминов группы В, необходимых для стимулирования внутриклеточного обмена в тканях.
- Обязательное место в лечении невралгии плечевого сустава занимают физиотерапия. Иглоукалывание, лечение ультразвуком, электрофорез, терапия лазером оказывают обезболивающее и направленное восстановительное действие, помогают устранить застойные явления в пораженном участке, снять отечность, что позволяет сократить приём анальгетиков. Первичная невралгия после прохождения курса физиотерапии может быть излечена полностью.
- Лечебная физкультура необходима для укрепления мышечного и связочного аппарата, восстановления подвижности сустава. Упражнения ЛФК назначаются врачам, после нескольких тренировок в амбулаторных условиях их можно выполнять в домашних условиях. С целью облегчения нагрузки на больной сустав, могут применяться фиксирующие руку повязки и бандажи.
- С одобрения врача можно дополнять лечение средствами народной медицины: растираниями на основе жгучего перца, горчицы, пчелиного яда, лекарственных трав.
Самая тщательная терапия вторичной невралгии плечевого сустава не будет иметь должного эффекта, если не заняться лечением основного заболевания, её вызвавшего. Самостоятельное установление диагноза на основании одних симптомов также недопустимо: легко запустить тяжёлое поражение нерва. Все лечебные мероприятия должны назначаться врачам и проходить под медицинским контролем.

Неврит плечевого нерва считается одной из самых неприятных воспалительных болезней. С ней могут столкнуться люди любого возраста. Симптоматика создает серьезные неудобства для повседневной жизни и сочетается с сильной болью. Заболевание требует обязательного лечения, которое рекомендуется дополнять иными процедурами, способствующими ускоренному восстановлению.
Особенности
Под плечевым невритом, также называющимся плекситом, понимают воспалительный процесс, который затрагивает нервные волокна в области плеча. Это сплетение отличается особенно сложным строением, что создает определенные трудности при его любых патологиях. Именно плечевые нервы отвечают за движение рук и чувствительность кожи на них.
Воспаление плечевого нервного сплетения может затронуть отдельные нервы либо сразу все. От этого зависит, насколько тяжело будет восприниматься проблема больным и какие симптомы будут иметь место. Проявления заболевания возникают обычно постепенно в течение нескольких дней. Чем раньше начинать лечение, тем больше шансов быстро выздороветь. Чаще всего на это уходит 2-4 недели.
По МКБ заболевание имеет код G54.0 и относится к поражениям плечевого сплетения. Также иногда врачи ставят в диагноз M79.2. Под этим кодом скрыты невралгия и неврит неуточненного характера. Он используется для предварительного диагноза либо в случаях нехватки информации о воспалении.

Отличие невралгии от неврита в том, что первая отражает лишь реакцию организма на воспалительный процесс. Зачастую она проявляется при передавливании нервов, что позднее приводит к воспалению.
Более распространенными типами неврита считаются межреберный и лицевой. Они возникают при воспалении нервов между ребер или лица.
Причины
Невралгия плечевого сплетения может развиваться по множеству причин. Некоторые факторы могут воздействовать на человека постоянно, не вызывая развития болезни, а другие способны спровоцировать ее практически моментально. Больше всего рискуют столкнуться с воспалением люди пожилого возраста, больные с гормональными нарушениями, а также диабетики.
- длительное воздействие холода;
- инфекционные или вирусные заболевания;
- физическое переутомление;
- ошибки при наложении жгута или гипса;
- остеохондроз в шейном отделе;
- растяжение связок;
- новообразования в области шеи или плеч;
- получение травм.
Последняя причина требует особого внимания. Травматический неврит считается одним из самых серьезных по симптомам и сложнее поддается лечению. Обычно он возникает при разных ранениях, операциях, неправильных инъекциях, ударах, переломах, вывихах и ожогах. Часто он развивается у новорожденных при ушибах, кровоизлияниях или растяжениях нервов, что связано с тяжелыми родами или получением травм в первые дни жизни.
Симптомы
Чаще всего невралгия представляет собой односторонний правый процесс. Слева симптоматика проявляется намного реже. Главным признаком болезни считаются мышечные спазмы с болью – подергивания рукой либо одним плечом. Они бывают периодическими или частыми. В некоторых случаях могут проявляться многократно на протяжении нескольких минут подряд.
Постепенно воспаление начинает развиваться, что приводит к отеку мышц. Он сдавливает еще больше нервов. Результатом становятся боли. Они бывают острыми, ноющими, тупыми, острыми или жгучими. Легкие боли обычно проявляются постоянно, а сильные носят приступообразный характер. Если поначалу симптоматике можно не придавать значения, то с ее усилением повседневная жизнь становится тяжелой.

Болевые ощущения распространяются по всей руке, затрагивая предплечья и кисти. Возможно их появление в лопаточной или грудной области. Так как боль смещается на лопатки и грудь, порой врач даже не подозревает о настоящем диагнозе, начиная искать проблему там, где ее нет.
Вместе с появлением спазмов и боли могут возникать другие неприятные ощущения. Многие испытывают онемение, покалывания или чувство бегающих мурашек. При воспалении на отдельных участках человек частично теряет чувствительность. Если поражено все сплетение, то возникает парез, выражающийся в слабости мышц, из-за чего больной не может управлять своими руками. Болезнь также может лишать сухожильных рефлексов.
Часто при неврите плечевого нерва симптомы дополняются трофическими нарушениями. К ним относятся проблемы с внешним видом: шелушение кожи, облысение, ломкость ногтей, появление язв. Больные могут становиться бледными, они потеют даже при отсутствии особой физической активности. Возможны неврозы и нервные срывы.
Если болезнь связана с переохлаждением или инфекцией, то она будет острой. Особенно это касается таких заболеваний, как опоясывающий герпес. В первые же дни течение неврит вызывает лихорадку и сильную слабость во всем теле.
Посттравматический неврит может возникать спустя несколько месяцев после получения травмы.
Особенности болезни при беременности
Невралгия во время беременности – довольно частое явление. Обычно будущих мам настигает воспаление лицевых нервов, но часто оно возникает и в плечевых сплетениях. Такое явление связано с общей ослабленностью организма в период вынашивания ребенка.
- температурные изменения или переохлаждение;
- инфекционные или вирусные болезни;
- излишняя нагрузка на позвоночник;
- снижение физической активности;
- смещение центра тяжести из-за плода;
- развитие новообразований.
Очень часто прямой причиной неврита становится банальное неправильное использование бандажа. Если он излишне давит на плечо, то это приводит к нарушению кровообращения. При наличии дополнительных негативных факторов результатом передавливания становится развитие воспаления.
По симптоматике неврит у беременных ничем не отличается. Но заниматься его лечением гораздо тяжелее, так как многие лекарства просто запрещены. Поэтому порой симптомы приходится буквально терпеть.

Диагностика
Чтобы назначить лечение, врач должен точно определить, что у пациента именно воспаление. Для этого потребуется осмотреть больного и провести опрос, чтобы выяснить соответствуют ли симптомы невралгии плечевого нерва. Дополнительно врач проведет функциональные тесты:
- больной стоит с опущенными руками, затем разворачивает кисти ладонями кверху и отводит большой палец в сторону;
- пациент кладет руку на стол, повернув кисть тыльной стороной вверх, затем прижимает пальцы к поверхности так, чтобы основная часть кисти не приподнималась;
- больной кладет кисть на стол, затем поднимает средний палец и прикрывает им указательный или безымянный;
- больной скрепляет руки ладонями, затем разводит пальцы на обеих руках в разные стороны.
Вместе с тестами больному могут назначить прохождение УЗИ, ЭНМГ, рентгена и МРТ плеча. По результатам диагностики станет понятно, воспалены ли плечевые нервы и насколько. После этого можно будет назначать терапию.
Лечение
Начинать лечение воспаления нужно сразу после постановки диагноза. Чем быстрее это сделать, тем больше шансов на благоприятный исход. Неврит обычно вылечивается за несколько недель, но от пациента требуется строгое выполнение всех предписаний врача и прием всех лекарств по расписанию. Поэтому самый сложный период больные обычно проводят в клинике.
Вся терапия направлена на:
- устранение болевого синдрома;
- снятие воспаления;
- воздействие на первопричину болезни;
- укрепление организма в целом.
После снятия болевого синдрома врачи определяют первопричину неврита. Если она требует отдельного лечения, то его начинают незамедлительно. При этом на протяжении всего курса рука должна всегда находиться в удобном положении, из-за чего многим пациентам ставят бандажи.

В качестве дополнения к медикаментозным средствам пациентам рекомендуют прием витаминов. Обычно они вводятся путем уколов. В редких случаях также прописывают прием антидепрессантов или снотворных.
При крайне тяжелых болях, против которых не помогают обычные препараты, пациентам назначают новокаиновую блокаду.
Дополнительные процедуры
Когда боли будут сняты, а воспаление хотя бы частично спадет, потребуется заняться восстановлением кровообращения и работы мышц. Для этого тоже необходим прием таблеток, но он хорошо дополняется иными процедурами. Они нормализуют движение крови, улучшают обменные процессы, избавляют от остаточных болей и восстанавливают работу мышц в руке.
- лазеротерапия – воздействие на пораженный нерв с помощью световой энергии от лазерного излучателя;
- криотерапия – охлаждение нервного сплетения с помощью специального медицинского аппарата;
- электрофорез – введение лекарств сквозь кожу с помощью передачи к телу электрического тока;
- магнитотерапия – использование магнитного поля для стимуляции обменных процессов и кровообращения;
- иглорефлексотерапия – классическое иглоукалывание, вставленные на 3-15 мм иглы оставляют в коже над пораженным нервом на полчаса;
- гирудотерапия – применение для лечения живых медицинских пиявок, результатом становится обезболивание и снятие воспаления.
Также зачастую при невралгии плечевого нерва рекомендуются посещения лечебных и грязевых ванн, выполнение парафиновых аппликаций, воздействие диадинамических токов, УВЧ или электромиостимуляция. Особую популярность имеет простой массаж. Он помогает вернуть чувствительность кожи и нормализует подвижность рук. Нужно лишь регулярно массировать шею, верх спины и руку. Во время выполнения процедуры следует избегать чрезмерного надавливания на область над пораженным нервом. Массаж можно делать даже дома, но помощь другого человека все же потребуется.
Гимнастика
Важной частью восстановления после неврита считается специальная гимнастика. Она помогает вернуть работоспособность рук и нормализовать кровообращение во всех ближайших тканях. Важно понимать, что до снятия боли и воспаления выполнение упражнений строго противопоказано.

- Свести лопатки вместе на несколько секунд, затем вернуть назад в исходное положение. Обязательно держать спину прямой.
- Согнуть руку, поднять так, чтобы плечо было параллельным земле. Затем выпрямить ее и отвести назад.
- Приподнимать плечи вверх, пытаясь дотянуться ими до ушей, затем опускать вниз и повторять снова. Допускается поочередное выполнение сначала левым плечом, а потом правым.
- Отвести согнутую руку вбок, кисть должна касаться плеча. Выполнять круговые движения, сохраняя руку в таком виде. Сначала покрутить в одну сторону, потом – в другую.
- Выпрямить и вытянуть руку вперед, поворачивать кистью так, чтобы ладонь смотрела то на лицо, то от него.
- Опустить прямую руку, выполнять ею махи вперед и назад. Движения должны быть осторожными без излишней резкости.
- Вытянуть прямые руки, выполнять перекрестные махи перед лицом, отодвигая их назад. Следует постараться достичь максимальной амплитуды.
Эти упражнения легко выполняются в домашних условиях. Заниматься ими следует несколько раз в день. Каждое из них рекомендуется выполнять одним подходом по 10-20 повторений. Если какое-то из них кажется тяжелым, то следует его упростить или вообще исключить из списка.
На начальных этапах стоит ограничиваться выполнением обычных повседневных движений, включая хватательные.
Народные средства
Невралгия плечевого сустава хорошо лечится и народными средствами. Они помогают снять боль, устранить воспаление и восстановить кровообращение. Перед их применением стоит посоветоваться с лечащим врачом, а при появлении неприятных ощущений их использование следует прекратить.

Эффективные народные рецепты:
- Завернуть в лоскуток из льна несколько листьев герани, привязать его к пораженному участку на три часа.
- Натереть свежий корень хрена, обернуть льняной тканью, приложить к плечу примерно на один час.
- Сварить куриное яйцо, почистить и разрезать на две части. Пока оно горячее, приложить внутренней стороной к плечу.
- Измельчить черную редьку и выжать из нее жидкость либо воспользоваться соковыжималкой. Втирать сок каждый вечер на место неврита.
- Залить кипятком 10 г коры ивы, дать напитку немного настояться. Пить четыре раза в день по одной ложке.
- Сварить сиреневые почки, чтобы они имели кашеобразную форму, перемешать со свиным жиром и дать немного остыть. Использовать смесь в качестве мази.
- Кинуть горсточку березовых почек в 500 мл водки, оставить на несколько часов. Втирать в плечо каждый вечер.
- Залить 200 мл кипятка 5 ложек шалфея, оставить на 20 минут. Добавить смесь в теплую ванну с морской солью. Лежать в ней не менее 15 минут, погрузив плечо под воду.
- Смешать чесночное масло с коньяком в пропорции 1 к 1. Натирать жидкостью виски и лоб дважды за день.
- Залить кипятком высушенные листья мяты, оставить на всю ночь под крышкой. Пить утром и вечером по 100 мл.
Высокую эффективность также показывают компрессы из измельченного подорожника. Вместе с этим рекомендуется заваривать зеленый чай с мелиссой и пить без сахара пару раз за день. Он оказывает легкий обезболивающий эффект и нормализует работу нервной системы.
Невралгия плеча может возникнуть у любого человека, создав ему серьезные трудности. В такой ситуации очень важно своевременно начать лечение, чтобы подавить все возникшие симптомы как можно скорее. Вернуться к привычному состоянию удастся за один месяц, но после этого потребуется походить на дополнительные процедуры и позаниматься гимнастикой, чтобы полностью восстановить работу рук.
Читайте также:


