Что за капельницы капают при рассеянном склерозе

Лечение обострений при рассеянном склерозе является чуть ли не главным аспектом при заболевании. Жизнь с рассеянным склерозом сводится к тому, что больному необходимо делать все возможное с целью избежать обострения. Начало обострений может варьироваться от еле заметного, до ощутимого изменения в теле. Чтобы предпринимать какие-то действия для лечения обострений, неоходимо установить рецидив.
Как распознать обострение рассеянного склероза
Обострение при РС — это появление одного или нескольких новых симптомов, либо ухудшение уже имеющегося. Возникает обострение как правило после стабильного состояния больного. Так называемый период стойкой ремиссии (безсимптомное состояние, которое длится долгое время), должно продлиться не менее одного месяца. Ключевой особенностью является тот факт, что распознать рецидив при РС должен непосредственно ваш лечащий врач. Хотя, кое что понятно становится и без наблюдения специалиста. Если этот новый симптом длится более 24 часов, необходимо исключить какое либо инфекционное заболевание, которое могло его вызвать. Учитывая это, плюс ваше личные особенности организма, если конечно они вам известны, с большой вероятностью можно узнать обострение.
По личному опыту, сказать можно что после 24 часов симптомы при обострении не только сохраняются, но и возникают новые. Например, если произошла потеря чувствительности в пальце, то через 24 часа потеря может быть во всех пальцах или руке, потом в ноге, потом головокружение и т.д. Часто симптомы проявляются по одной стороне тела.
Для проведения динамического обострения обычно опираются на шкалу EDSS. По этой шкале определяется уровень инвалидизации. Вписываются данные функций и считается результат.
Проведение МРТ будет являться дополнительным методом диагностики обострения рассеянного склероза. Таким образом подтверждается активность процессов.
Все больные РС при наличии обострения получают терапию глюкокортикостероидами. Обычно терапия проводится до 12 часов дня.
Наиболее результативным является внутривенное применение метилпреднизолона. Применения этого гормонального препарата используется при лечении обострений и ретробульбарного неврита. Пульс-терапия проводится обычно в течение 5 дней. Во время терапии проводится регулярная диагностика побочных реакций. При наличии нарушений доза уменьшается. Также, помимо метилпреднизолона могут использовать препарат солу-медрол. Он относится к той же фармакологичсекой группе глюкокортикостероидов с активным веществом метилпреднизолоном.
При тяжелых обострениях после назначенного курса пульс-терапии могут назначить метипред внутрь.
Метилпреднизолон из Германии не вызвал побочных реакций(заказывали оттуда). Реакции же метипреда другого производства, как и солу-медрола, проявились в виде фантомных болей, нарушениях в работе кишечника, изменениях в работе мочевого пузыря и психологической нестабильности.
Все лечение должно проводиться при госпитализации в стационаре под надзором врачей и по назначению вашего невролога!
В случае когда нет возможности получить пульс-терапию внутривенного введения для лечения обострений применяется преднизолон внутрь при дозировке 1мг на 1кг массы тела. Прием рекомендован также в утренние или дневные часы. Продолжительность такой терапии составляет 14 дней. Затем доза уменьшается на 5мг каждые 2 дня. Следует помнить, что маленькие дозы глюкокортикостероидов опасны целым рядом причин, а слишко вбольшие дозы могут вызвать стероидную зависимость.
Во время терапий пациентам назначают лекарственные препараты чтобы защитить слизистую желудка (омез), а также калий и для кровообращения мозга — мексидол.
После проведения пульс-терапии ведутся работы по восстановлению утраченных в ходе обострения способносте (напр. ходьбы), назначаются массаж, физиотерапия и др. Назначаются дополнительные наблюдения и консультации у врачей.
После 3-4 недель при нормализации состояния, пациента выписывают.
Это всегда приятный момент, но про рассеянный склероз забывать не стоит. Более того, сейчас наступает тот самый момент, когда ему стоит уделить внимание. Теперь жизнь после больницы сводится к тому, чтобы не допустить новое обострение. Уделить внимание стоит:
- стрессу
- сну
- еде
- изменить распорядок дня
- ПИТРС
О том, как жить с рассеянным склерозом мы описали в этой статье. Придерживаясь простых правил, можно добиться оптимального состояния и как можно дольше пребывать в ремиссии.
- Лечение рассеянного склероза. Снятие обострений при РС и ПИТРС.
- Обострение рассеянного склероза что делать. Как предотвратить обострение.
- Что нельзя при рассеянном склерозе. Противопоказания при диагнозе РС.
- МРТ при рассеянном склерозе. Виден ли РС на магнитно-резонансной томографии.
У меня по МРТ нет новых очагов и активных тоже нет , но вот уже второй день я валяюсь как тряпка. Сильная слабость, усталость, не ем 2 дня нет аппетита это можно назвать обострением?
Капельницы для сосудов – метод интенсивной терапии сердечно-сосудистых патологий, заключающийся во введении лекарственных препаратов непосредственно в системный кровоток. Использование капельниц позволяет быстро добиться необходимого результата, при этом вероятность побочных эффектов будет значительно ниже, чем при использовании таблеток и уколов. Преимуществом капельниц является и возможность проходить лечение без госпитализации в стационар, но вливание любых препаратов, даже если это витаминные смеси и коктейли, должно проводиться под врачебным контролем.
Эффективность метода
За счет оптимальной скорости доставки лекарств при внутривенном капельном вливании капельницы являются одним из методов интенсивной и поддерживающей терапии при острых состояниях и тяжелых формах сосудистых и кардиопатологий (включая состояния после перенесенного инфаркта миокарда и инсульта головного мозга).
Для чего нужна диета?
Диета нужна в первую очередь для того, чтобы в организм не поступали транс-жиры, которые преимущественно превращаются в плохой холестерин.
В этой сфере диетологии за последний год произошли приятные для многих изменения. Согласно данным многолетних исследований, нет смысла полностью исключать весь жир из рациона. Так, например, опровергнуто мнение, что яичный желток повышает холестерин или что жирные молочные продукты вредны для здоровья.
Но основное, на что упирают диетологи, липидологи и эндокринологи по всем миру — это необходимость исключить из рациона питания транс-жиры. Вредность их воздействия на организм, все-таки, опровергнуть не получилось.
Преимущества и недостатки
Как и другие методы лечения болезней сердца и сосудов, капельницы имеют преимущества и недостатки, которые необходимо учитывать при составлении плана лечения.
Метод имеет важные преимущества по сравнению с другими способами очищения сосудов:
- капельная подача препаратов не вызывает негативных реакций (за исключением побочных эффектов, обусловленных фармакологическими свойствами действующего вещества и обозначенных в инструкции) и не утяжеляет состояние больного;
- активные компоненты раствора сразу попадают в кровеносное русло (при приеме таблеток около 20-30 минут уходит на всасывание препарата из желудочно-кишечного тракта);
- не происходит раздражения слизистых оболочек органов пищеварения, что особенно важно для пациентов с хроническими патологиями ЖКТ в анамнезе;
- процесс подачи лекарств контролируется инструментальными методами для предупреждения неконтролируемых сдвигов гомеостаза;
- отсутствует дополнительная нагрузка на сердце;
- при использовании инфузионных систем (капельниц) существует возможность для одновременного введения сразу нескольких лекарственных препаратов, например, растворов для восстановления водно-электролитного баланса, витаминно-минеральных смесей или средств для дезинтоксикации.
При частых и длительных вливаниях для подачи раствора используются специальные внутривенные катетеры, конструкция которых позволяет избежать травмирующего действия на кожу и появления синяков и кровоподтеков.
Один из главных недостатков капельниц – невозможность постоянного и профилактического использования: инфузионная терапия используется в качестве экстренной и меры до стабилизации состояния больного, а также в качестве поддерживающего метода при сосудистых патологиях в стадиях легкой и умеренной декомпенсации (когда отсутствует клинически значимый эффект от применения других методов лечения, например, таблеток).
К другим недостаткам метода можно отнести:
- длительность процедуры (в некоторых случаях вливание раствора может продолжаться до 1,5-2 часов);
- невозможность применения у лиц с трипанофобией (боязнью игл и шприцов);
- достаточно высокая вероятность травмирования расположенных рядом капиллярных сосудов;
- риск занесения инфекции при использовании нестерильных шприцов и инструментов или несоблюдении правил асептики в процедурном кабинете.
При необходимости введения сразу нескольких препаратов при помощи капельницы необходимо обязательно учитывать аллергологический анамнез больного и наличие у него аутоиммунных заболеваний.
При внутривенном вливании лекарств всегда существует вероятность развития воздушной эмболии (попадание пузырьков воздуха в вену), поэтому на протяжении всего времени введения пациент должен находиться под контролем специалиста.
Виды препаратов
Перечень препаратов, которые используют для очищения и лечения сосудов, достаточно большой, и для достижения стабильного терапевтического эффекта врач может использовать их комбинации. Самостоятельно применять подобные средства не рекомендуется, так как почти все из них имеют противопоказания, а некоторые при взаимодействии друг с другом могут вызвать негативные последствия.
Препарат является сосудорасширяющим средством и действует как общий стимулятор деятельности центральной нервной системы, поэтому активно используется не только в сосудистой хирургии, но и в неврологии для лечения вестибулярных нарушений сосудистого характера.
- селективно ингибирует ферменты головного мозга, гидролизующие фосфодиэфирную связь;
- улучшает обмен веществ и транспорт молекул кислорода в тканях головного мозга;
- усиливает кровоснабжение ишемизированных участков;
- улучшает реологические показатели крови (текучесть, вязкость) у пациентов с хронической цереброваскулярной недостаточностью.
Препарат показан при остром церебральном инфаркте, а также состояниях, сопровождающихся спазмом гладкомышечной мускулатуры сосудов головного мозга.
Лекарства на основе винпоцетина улучшают утилизацию глюкозы клетками головного мозга, поэтому их назначение целесообразно при сосудистой деменции, постконтузионном синдроме, а также преходящей ретинальной артериальной окклюзии.
Препараты на основе никотиновой кислоты взаимодействуют с аденозиновыми рецепторами, расширяют сосуды, способствуют расслаблению гладкой мускулатуры сосудистых стенок. Никотиновая кислота стимулирует доставку кислорода к клеткам головного мозга, улучшает микроциркуляцию, облегчает кровоток.
Препараты для капельниц для чистки сосудов, их цены и аналоги
Блокаторы кальциевых канальцев
Данные лекарства — одни из самых популярных среди назначений неврологов и терапевтов. Благодаря уменьшению количества кальция в клеточных мембранах сосудистые стенки расслабляются, просвет их расширяется, кровоток усиливается. Количество питательных веществ и кислорода, поступающих к мозгу, тоже возрастает. Тонус вен при этом не меняется, что важно для сохранения нормального венозного оттока. Существует ряд проверенных лекарств, а также препаратов нового поколения. Какие лучше выбрать? Список самых популярных приведен в таблице.
| Поколение | Название лекарства | Группа |
| Первое | Верапамил | Производные фенилалкиламина |
| Первое | Нифедипин | Производные дигидропиридина |
| Первое | Диазем | Производные бензотиазепина |
| Второе | Исрадипин | Производные бензофуразанила |
| Второе | Плендил | Производные дигидропиридина |
Правила применения
Перед введением иглы или установкой катетера место прокола тщательно обрабатывается медицинским спиртом 70%. Иглы и катетеры должны извлекаться из упаковки непосредственно перед использованием, при этом важно проверить, чтобы целостность упаковки, в которой они хранились, была не нарушена.
Для предотвращения закупорки сосудов воздухом перед вливанием медсестра должна убедиться в отсутствии пузырьков газа в растворе, при необходимости – удалить их. Для наполнения вены кровью руку перевязывают жгутом, а пациент в это время совершает активные движения ладонью (после установки иглы жгут удаляют).
Длительность вливания зависит от заданной скорости и может составлять от 20 минут до 2 часов. В течение этого времени пациент не должен совершать резких движений, вставать с кушетки или кровати, принимать пищу и напитки. После капельницы рекомендуется посидеть в течение 5-10 минут и только после этого вставать.
Почему сосуды засоряются?
Причин, по которым могут засоряться сосуды, много. Условно их можно разделить на два вида: возникающие из-за наследственности и приобретенные в течении жизни.
Ко вторым можно отнести следующее:
- неправильное питание, злоупотребление жирной пищей;
- в рационе питания преобладают продукты животного происхождения, а также пища, приготовленная путем жарки;
- режим питания нарушен;
- злоупотребление вредными привычками, курение и спиртные напитки;
- употребление малого количества жидкости;
- малоподвижный образ жизни;
- депрессии, стрессы и прочее.
При ведении такого образа жизни может ухудшиться состояние даже самого здорового организма, в результате чего и возникает острая необходимость чистить сосуды.
Противопоказания к капельницам
Капельницы для очищения сосудов противопоказаны беременным и кормящим женщинам: данной категории пациентов допустимо проводить внутривенное вливание перечисленных препаратов только по экстренным показаниям. Пациентам с острой сердечно-сосудистой недостаточностью и признаками инфекционных кожных патологий в месте предполагаемого прокола процедура назначается только после купирования острого процесса. В некоторых случаях может потребоваться консультация сосудистого хирурга или флеболога, чтобы исключить воспалительные заболевания вен.
Запомните!
- Капельницы для очищения сосудов – временная мера, необходимая для быстрого купирования патологических изменений при атеросклерозе и других сосудистых патологиях. Их нельзя использовать дольше 10-20 дней, а также применять с целью профилактики.
- Беременным женщинам при отсутствии экстренных показаний назначать инфузионную терапию необходимо после родов и завершения лактации.
- Капельницы помогают быстро улучшить кровообращение в сосудах, но для поддержания эффекта больному необходимо придерживаться правил здорового питания, достаточно двигаться, отказаться от курения и спиртных напитков.
Лекарства от атеросклероза
Если у человека диагностирован атеросклероз, далеко не всегда достаточно лечения народными средствами, проведения так называемых чисток сосудов. Атеросклероз церебральных сосудов — очень серьезное заболевание, без терапии оно приводит к инсульту.
Улучшить кровообращение при данной патологии помогут:
-
Статины — Розувастатин, Аторвастатин, Ловастатин. Принимать эти лекарства многим приходится по нескольку лет, они нормализуют уровень холестерина и не дают ему откладываться в сосудах. К сожалению, статины плохо влияют на печень, другие внутренние органы и могут вызывать ряд побочных действий.
В легких случаях атеросклероза бывает достаточно приема Омега-3 кислот, которые укрепляют стенки сосудов и не дают прогрессировать заболеванию.
Фармацевтические средства поступают в организм перорально, внутримышечно, внутривенно. Инфузионная терапия предполагает введение непосредственно в кровоток растворов, которые регулируют деятельность органов и систем. Капельницы для улучшения мозгового кровообращения и состояния сосудов назначают, когда необходимо быстро достичь терапевтического эффекта.
Мозг чувствителен к дефициту кислорода, который возникает по причине ОНМК – острого нарушения мозгового кровообращения. Капельное вливание препаратов быстро улучшает самочувствие пациента, способствует восстановлению функций мозга, предотвращает развитие инсульта. Инфузионная терапия уменьшает неврологический дефицит, устраняя расстройства, связанные с дисфункцией отделов мозга.
Преимущества и недостатки использования капельниц
При внутривенном введении скорость всасывания лекарства зависит от состояния капиллярного кровотока. Основные преимущества применения капельниц для улучшения структуры стенок и нормализации тонуса сосудов головного мозга:
- Быстро достигается максимальная концентрация лекарственного средства в крови и наступает лечебный эффект.
- Возможность лечения препаратами, которые разрушаются, изменяют состав и свойства при других формах введения, к примеру, вступают в реакцию с желудочным соком, ферментами при пероральном приеме.
- Возможность рассчитать итоговую точную концентрацию в плазме крови.
- Возможность вливания лекарственных средств, которые провоцируют отеки и некроз тканей при внутримышечном или подкожном введении.
В числе недостатков инфузионной терапии стоит отметить болезненность процедуры, высокий риск инфицирования, необходимость участия квалифицированного медицинского персонала. Возможно развитие эмболии – закупорки элементов системы кровотока инородными частицами, пузырьками газа. Вероятность эмболии повышается при вливании маслянистых растворов, эмульсий и взвесей.
Виды препаратов для капельниц
Капельницы устанавливают в условиях стационара. Капельные инфузии показаны при необходимости вливания жидкости в большом объеме. Система капельного внутривенного ведения представляет собой совокупность полых трубок и переходных механизмов, при помощи которых регулируется скорость поступления лекарства в кровоток. Катетер помещается в периферическую или полую вену. Насколько полезны капельницы для сосудов головного мозга, зависит от вида вводимых лекарств. Основные причины ухудшения кровоснабжения:
- Спазмы гладкой мускулатуры сосудистой стенки.
- Атеросклеротические изменения структуры сосудов.
- Образование кровяных сгустков.
Спровоцировать подобные нарушения могут инфекции мозга, хронические и острые интоксикации, черепно-мозговые травмы. Действие фармацевтических препаратов для капельного вливания преимущественно направлено на расширение сосудистого просвета и увеличения объема поступающей крови к мозговым структурам.
Перечень препаратов улучшающих кровообращение
При ОНМК назначают средства для расширения сосудов головного мозга, ноотропные, нейропротекторные, антигипергликемические и другие лекарства для капельницы. Проводится реанимационная терапия:
- Стабилизация уровня глюкозы.
- Постепенное понижение артериального давления.
- Коррекция метаболических процессов.
- Профилактика осложнений тромбоэмболической и инфекционной этиологии.
Препараты для капельницы для расширения сосудов, находящихся в головном мозге, понижения артериального давления и экстренной помощи при ишемическом инсульте включают:
- Лабеталол (неселективный β-адреноблокатор). Для капельного введения инъекционный раствор Лабеталола (1%) разводят натрием хлоридом (изотонический раствор) или глюкозой пока концентрация активного вещества не достигнет значения 1 мг/мл. Скорость введения 2 мл/мин. Доза равна 50-200 мг/сутки. Распространенные побочные эффекты: головокружение, кожный зуд, ощущение усталости, тошнота. Противопоказания: сердечная недостаточность, протекающая в острой форме, атриовентрикулярная блокада.
- Никардипин. Дигидропиридиновый блокатор кальциевых каналов. Доза при внутривенном капельном вливании равна 5-15 мг/сутки. Капельницы с Никардипином показаны при спазме сосудов, пролегающих в головном мозге.
- Актилизе. Тромболитическое средство, активатор плазминогена, гликопротеин, преобразующий плазминоген в плазмин, что приводит к растворению кровяного (фибринового) сгустка. Доза равна 0,9 мг/кг, не больше 90 мг. Противопоказания: внутричерепное кровоизлияние, инсульт или черепно-мозговая травма в анамнезе в предшествующие 3 месяца. Препарат не назначают, если предварительно проводилась гепаринотерапия, и пациентам в возрасте старше 80 лет.
- Пентоксифиллин. Улучшает реологические показатели крови, угнетая агрегацию тромбоцитов. При капельном вливании доза равна 2-3 мг/кг/сутки.
Показаны альфа-адреноблокаторы, которые не только расширяют сосудистый просвет, но также восстанавливают периферическое кровообращение. Раствор глюкозы (10-20%) для инфузионного введения назначают, если гипогликемия (критическое понижение уровня глюкозы в крови) проявляется, как острый ишемический инсульт, в том числе артериальной гипертензией и неврологическим дефицитом.
В этом случае глюкоза применяется для стабилизации давления и общего состояния пациента, что способствует улучшению мозгового кровообращения. Обычно раствор вводят через центральный венозный катетер. Перечень названий препаратов для капельницы для повышения тонуса сосудов, пролегающих в головном мозге, и нормализации мозгового кровообращения, включает нейропротекторы.
Параллельно с фармацевтическими средствами, улучшающими тонус сосудов, находящихся в головном мозге, назначают капельницы для защиты нейронов с разным составом. Какие капельницы ставят при нарушении мозгового кровообращения для защиты нейронов (первичная и вторичная нейропротекция):
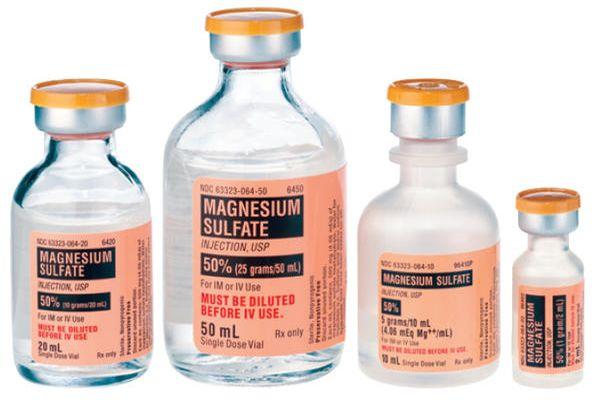
- Сульфат магния. Тормозит развитие оксидантного стресса (угнетает высвобождение глутамата – медиатора, участвующего в реакции), предотвращая масштабные поражения нейронов. Доза равна 20 мл/сутки. Для капельного медленного вливания используют раствор (25%). Параллельно проводится мониторинг артериального давления.
- Пирацетам (Ноотропил). Инфузионное введение болюса (разжиженная фармацевтическая субстанция) в дозировке до 12 г/сутки. Курс парентеральной терапии – 7-10 дней. При затянувшемся течении патологии терапию продолжают в объеме 130-150 мг/кг/сутки перорально, разделив общую дозу на 3-4 приема.
- Цито-Мак (Цитохром C). Улучшает клеточный метаболизм, стимулирует процессы регенерации. Устраняет последствия гипоксии (кислородного голодания) тканей мозгового вещества. Доза равна 0,25-0,5 мг/кг/сутки.
- Реамберин (препарат на основе янтарной кислоты). Оказывает антиоксидантное действие, нормализует уровень серотонина и гистамина в мозге, восстанавливает активность фермента цитохромоксидазы. Используют раствор (4,5%) для инфузионного введения. Рекомендуется капельное вливание со скоростью 90 кап/мин. Доза равна до 800 мл/сутки. Курс парентеральной терапии – 3-5 дней.
- Цитофлавин. Метаболический комбинированный препарат с антигипоксическим действием, состоящий из Рибоксина, янтарной кислоты, витаминов B2 и PP. Показано медленное капельное введение. Длительность инфузии – 60 минут. Доза равна 10-20 мл/сутки. Курс терапии – 10 дней.
Что прокапать при повреждениях сосудов и кровеносной системы головного мозга, для защиты нейронов, предотвращения последствий ишемии и инсульта, подскажет врач-невролог. Индивидуальная консультация невролога необходима для подбора программы лечения с учетом сопутствующих соматических заболеваний, противопоказаний, возраста пациента и других факторов.
Кавинтон – корректор нарушений, возникающих в системе мозгового кровообращения. Обладает антигипоксическим, антиагрегационным, нейропротекторным действием, расширяет сосуды, стимулирует кровоток в тканях мозга. Средняя суточная доза – 50 мг вещества, разведенного в 500 мл инфузионного раствора. Для разведения обычно используют физиологический раствор. Скорость вливания – 80 кап/мин. Курс терапии – 10-14 дней.
Ксантинол никотинат представляет собой ангиопротектор, который улучшает микроциркуляцию крови. Действие Ксантинола никотината основано на блокировании фосфодиэстеразы, понижении содержания кальция в гладкой мускулатуре сосудистой стенки, взаимодействии с рецепторами аденозина.

Ускоряет доставку кислорода к нейронам, улучшает питание тканей мозга, угнетает процесс агрегации тромбоцитов, стимулирует коллатеральное кровообращение. При острых нарушениях мозгового кровотока рекомендовано внутривенное капельное вливание 10 мл раствора (15%), разведенного 200 мл хлорида натрия (изотонический раствор). Скорость введения 40-50 кап/мин. Курс терапии – 5-10 дней.
Эуфиллин показан для лечения нарушений мозгового кровообращения, протекающего в острой и хронической форме. Применяется в составе комбинированной терапии. Является ингибитором фосфодиэстеразы, блокирует рецепторы аденозина, угнетает транспортировку ионов кальция, препятствуя его проникновению сквозь клеточные мембраны.
Расширяет сосуды, устраняет спазмы гладкой мускулатуры сосудистой стенки, замедляет агрегацию тромбоцитов, стимулирует деятельность сердечной мышцы. При неотложных состояниях выполняется капельное введение в дозировке 5-10 мл в виде раствора с 10-20 мл хлорида натрия (0,9%).
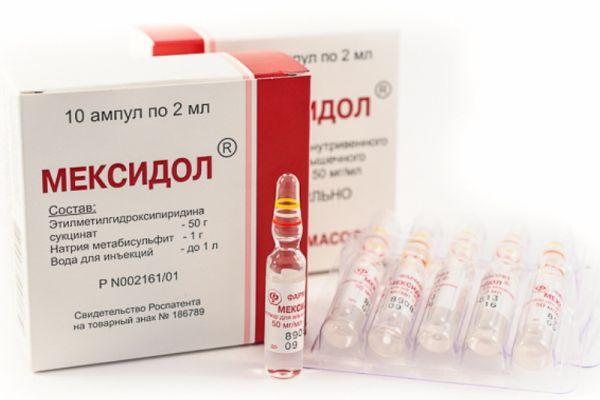
Мексидол содержит структурный аналог витамина B6 (Эмоксипин) и янтарную кислоту. Назначают 100-1000 мг/сутки для капельного вливания. Мексидол, улучшающий клеточное дыхание, при этом влияет на механизмы возникновения окислительно стресса, тормозя его развитие. Обладает противосудорожным действием, защищает клеточные мембраны от повреждений. Противопоказания: печеночная, почечная недостаточность, состояние беременности или лактации, детский возраст.
Противопоказания
Общими противопоказаниями к назначению капельниц для очистки и лечения сосудов, пролегающих в головном мозге, являются следующие патологии и состояния:
- Повреждения кожных покровов и подкожно-жировой клетчатки в зоне установки катетера.
- Атрофические изменения в тканях мышц.
- Флебит элементов кровотока, в которые планируется капельное вливание препарата.
Запрещено капельное вливание лекарств, которые провоцируют свертываемость белков и гемолиз (разрушение) эритроцитов. Нередко возникают осложнения в виде гематомы в месте установки иглы или катетера.
Капельницы для лечения острых и хронических нарушений кровообращения в мозге – эффективный метод, который позволяет значительно улучшать самочувствие больного в короткие сроки. При внутривенном введении быстро достигается максимальная доза лечебного вещества в крови, быстрее наступает терапевтическое действие.
М.Л.Демина, Н.Ф.Попова
Московский городской центр рассеянного склероза; кафедра неврологии и нейрохирургии (зав. – акад. РАМН проф. Е.И.Гусев) РГМУ, Москва
Своевременное и адекватное назначение симптоматической терапии при рассеянном склерозе (PC) имеет не менее важное значение, чем патогенетическое лечение. Основными задачами симптоматической терапии являются: уменьшение выраженности остаточных неврологических симптомов при различных типах течения PC или полная компенсация этих симптомов, иными словами — уменьшение инвалидизации; предупреждение осложнений (пролежни, вторичные инфекции, образование контрактур, вегетативно-трофических нарушений); максимально долгое сохранение способности больного к профессиональной деятельности или самообслуживанию в быту, к социальной активности, привычному образу жизни.
Симптоматическая терапия является одним из разделов комплексной медицинской реабилитации больных PC — медикаментозная реабилитация. Главными принципами СТ являются, на наш взгляд, во-первых, индивидуальный подход (выбор лекарственного препарата, дозы, схемы введения); во-вторых, комплексность (сочетание симптоматических препаратов с немедикаментозными методами реабилитации); в-третьих, обеспечение обязательного необходимого контроля за проводимым лечением (клинические, инструментальные и лабораторные методы).
Симптоматическая терапия назначается при выявлении у больного неврологических или других симптомов, оказывающих существенное негативное влияние на повседневную жизнь больного или могущих принести вред здоровью больного в будущем. Наиболее часто требуют коррекции следующие симптомы:
1. Нарушение двигательных функций (параличи, спастичность, тремор, атаксия и др.).
2. Нарушение поверхностной и глубокой чувствительности. Боль.
3. Нарушение функций тазовых органов и сексуальные расстройства.
4. Пароксизмальные состояния.
6. Нарушения высших психических функций, расстройства эмоционально-волевой сферы.
7. Синдром хронической усталости.
8. Нарушение эндокринных функций. Остеопороз.
9. Болезни внутренних органов и крови.
10. Артрозы, контрактуры.
11. Вегетативно-трофические нарушения.
В данной статье мы остановимся на основных, наиболее изученных и часто встречающихся синдромах нарушения функций нервной системы, требующих коррекции у больных РС.
Симптоматическое лечение нарушений двигательных функций
Симптоматическое лечение нарушений двигательных функций (парезов, спастичности, атаксии) включает комплекс медикаментозных и физических средств. Проведение курсов патогенетической терапии, включающей сосудистые и метаболические препараты, способствует улучшению проведения нервных импульсов по демиелинизированным волокнам и уменьшению двигательных нарушений. Эти препараты хорошо известны: пирацетам, пиритинол, церебролизин, отдельные аминокислоты (глютаминовая кислота, митионин, глицин). При этом очень важны адекватные суточные курсовые дозы. Назначают также ангиопротекторы и антиагреганты, ингибиторы протеолиза. В последние годы стал широко применяться препарат корнитина хлорид 10 мл внутривенно капельно в 200 мл физиологического раствора 1 раз в день. Всего проводится 2 курса по 10 капельниц с интервалом между курсами в 2 нед. Положительный эффект оказывают курсы антиксидантных препаратов, таких как препараты альфа-липоевой кислоты, витамина Е и др.
В комплекс лечения включаются средства, стимулирующие процессы тканевого обмена, – витамины группы В, аскорбиновая кислота, фолиевая кислота, бета-каротин, поливитамины, биогенные стимуляторы (солкосерил).
Имеются публикации, в которых показано уменьшение выраженности двигательных нарушений при использовании блокаторов кальциевых каналов: 4-аминопиридина и 3,4-диаминопиридина, но одновременно отмечается высокий процент побочных эффектов (головокружение, атаксия).
Положительное влияние на двигательные пирамидные расстройства оказывает даларгин (синтетический аналог лейэнкефалина) в дозе 1 мг 2 раза в сутки в течение 10 дней, однако он усиливает мозжечковые дисфункции.
Тяжелым ослабленным больным с нарушением функций дыхания и глотания, с выраженной гипотрофией мышц возможно назначение анаболических стероидов: ретаболил 1,0 мл 5% раствора (50 мг) 1 раз в 2 нед, на курс 8–10 инъекций. Этой же категории больных при отсутствии выраженной спастичности и гиперкинезов можно назначать прозерин и другие антихолинэстеразные препараты (амбенония хлорид) внутрь или подкожно в небольших дозах: прозерин внутрь 10 мг 2 раза в день или 0,5 мл 0,05% раствора подкожно.
Всем больным РС независимо от глубины неврологического дефицита и длительности заболевания необходимы занятия лечебной физкультурой. Комплекс упражнений и число процедур в день подбираются индивидуально с учетом степени инвалидизации больных.
Спастичность
О лечении спастичности при РС написано много, но, к сожалению, в арсенале врача остается до настоящего времени ограниченное число препаратов:
- толперизон – миорелаксант центрального действия в таблетках или внутримышечно;
- тизанидина гидрохлорид – агонист альфа2-адренорецепторов;
- баклофен – структурный аналог GABA – медиатора ЦНС ингибиторного действия.
Больным РС с повышенным по спастическому типу мышечным тонусом назначается один из указанных препаратов в индивидуальной дозе. Подбор дозы осуществляется в течение 2–3 нед, начиная с наименьшей (1/2 часть суточной дозы), с постепенным увеличением до появления клинического эффекта, т.е. когда мышечный тонус снижается, но при этом не нарастает слабость в паретичных мышцах.
При отсутствии эффекта от максимальных суточных доз можно сочетать миорелаксанты с препаратами других фармакологическх групп: транквилизаторами, препаратами бензодиазепинового ряда (обязательно уточнять совместимость препаратов!). В нетяжелых случаях последнюю группу можно применять самостоятельно. И, напротив, у тяжелых, обездвиженных больных с высоким мышечным тонусом возможно применение препаратов периферического мышечного действия, таких как, например, дантролен в индивидуальной дозе, варьирующей от 50 до 300–400 мг в сутки.
С 1985 г. применяется токсин ботулизма типа А. Он является блокатором высвобождения ацетилхолина из пресинаптической мембраны холинергических синапсов: при внутримышечном (в спазмированную мышцу) введении препарат блокирует нервно-мышечную передачу, оказывая локальное миорелаксирующее действие. Основными показаниями к его применению являются гемифасциальный спазм и фокальные дистонии (блефароспазм, цервикальная дистония – спастическая кривошея, писчий спазм и др.). В настоящее время показания к применению ботокса расширены и спастичность при РС является одним из них.
Сегодня проходит III стадия клинических испытаний двойным слепым плацебо-контролируемым методом ботулотоксин А для лечения спастичности приводящих мышц бедра у больных РС.
И, безусловно, каждому больному РС со спастичностью назначается лечебная физкультура. Упражения должны быть направлены на расслабление и растяжение мышц.
Нарушение поверхностной и глубокой чувствительности у больных РС
Нарушение поверхностной или глубокой чувствительности больных РС встречаются в 65–92% случаев, которые могут носить самый разнообразный характер, быть постоянными и непостоянными. Нарушения поверхностной чувствительности возможны по типу гипестезий, гиперестезий, дизестезий. Очень часто больные не могут правильно описать свои ощущения и нарушения чувствительности обозначают словом "онемение", а при детальном анализе выясняется, что под этим термином подразумеваются такие состояния, как дизестезии в стопах и конечных фалангах пальцев рук либо гиперестезии по типу "стягивания", "покалываний", а тактильную гипестезию обозначают следующим образом: "ощущение, будто рука в перчатке или покрыта тонкой бумагой". Значительно реже выявляются истинные выпадения поверхностной чувствительности.
Боль – нередкий синдром при PC. Чаще больные жалуются на боль в различных отделах позвоночника, что может быть связано с остеохондрозом, темпы прогрессирования которого нарастают при нарушении и перераспределении тонуса мышц осевого скелета на фоне параличей и спастики. Болезненными ощущениями в мышцах и суставах может сопровождаться спастичность, а также приступы унилатеральных тонических спазмов. Таким образом, при жалобах больного на боль, в каждом случае необходимо уточнить генез этого синдрома.
Нарушения глубокой чувствительности проявляются снижением суставно-мышечного чувства в подавляющем большинстве случаев в нижних конечностях, редко – в верхних, а также снижением вибрационной чувствительности.
Какого-либо специфического лечения чувствительных нарушений в настоящее время нет. Однажды возникнув, этот симптом может сохраняться длительное время, и больные постепенно к нему адаптируются; в других случаях нарушения чувствительности носят приходящий характер и могут полностью регрессировать под влиянием патогенетического лечения. Нарушения поверхностной чувствительности существенно уменьшаются на фоне курсов сосудисто-метаболической терапии. Имеются работы, в которых показан регрес симптомов нарушения поверхностной чувствительности (гипо- и гиперестезии) в результате применения тиоктовой кислоты 600 мг в сутки внутривенно капельно в течение 20 дней.
Пароксизмальные состояния при рассеянном склерозе
Пароксизмальные состояния при PC встречаются, по данным различных авторов, у 5–17% больных. Условно их разделяют на пароксизмальные состояния эпилептического и неэпилептического генеза. Подобное разделение на эти группы связано с морфологией поражения мозга. Большинство исследователей этого вопроса считают, что эпилептические пароксизмы у больных PC возникают при близком расположении бляшки к коре головного мозга и ее влиянии на кору. Неэпилептические пароксизмы – при нарушении функционального состояния осевого цилиндра демиелинизированного нервного волокна.
Клиническая картина пароксизмальных состояний при РС характеризуется следующими симптомами:
- унилатеральные тонические болезненные спазмы;
- гемифасциальные спазмы и лицевые миоклонии;
- острые эпизоды дизартрии с атаксией;
- пароксизмальная потеря слуха;
- острые сенсорные пароксизмы;
- хореоартетоз при движении;
- нарколепсия;
- пароксизмальный кашель;
- пароксизмы, зуды, дизестезии, парестезии;
- невралгия тройничного нерва;
- пароксизмальный конвергенционный спазм;
- нетипические невралгические боли;
- эпилептические припадки.
Провоцирующим моментом этих состояний могут быть эмоциональное и двигательное напряжение. Общим для этих симптомов является их кратковременность. У большинства больных каждый пароксизм продолжается от 30 с до 1–2 мин с последующим полным восстановлением возникшего симптома. Как правило, пароксизмальные состояния неэпилептического генеза наблюдаются у больных с неглубокой выраженностью неврологического дефицита в виде умеренной мозжечковой или пирамидной недостаточности. Пароксизмальные состояния эпилептического генеза по клинической картине идентичны генерализованным или парциальным судорожным эпилептическим припадкам. У части больных припадки диагностируются до развития клинической картины и постановки диагноза РС. В других случаях припадки появляются у больных с достоверным РС в различные сроки от начала заболевания.
Болезненные тонические спазмы клинически проявляются как кратковременные тонические сокращения мышц конечностей, сопровождающиеся интенсивной болью. При этом происходит сгибание в локтевом и лучезапястном суставах и приведение руки к туловищу и разгибание в бедренном и коленном суставах ноги. Иногда вовлекается лицевая мускулатура. Изолированные тонические спазмы мышц лица обозначаются как гемифасциальные спазмы и лицевые миоклонии. Как правило, тонический спазм бывает односторонним, реже – с двух сторон.
Острая пароксизмальная дизартрия с атаксией – это приступ кратковременной потери речи по типу мозжечковой дизартрии, сопровождающийся статической или динамической атаксией.
Пароксизмальный конвергенционный спазм – тоническое сокращение глазодвигательных мышц с установкой глазных яблок по типу сходящегося косоглазия. Остальные неэпилептические пароксизмальные состояния связаны с дисфункцией органов чувств: потеря слуха, острые сенсорные пароксизмы, кашель, зуд, дизестензии, парестезии и др.
До сегодняшнего дня остается дискутабельным вопрос, расценивать ли невралгию тройничного нерва у больных PC как синдром PC или как самостоятельное сопутствующее заболевание. По своей сути это – пароксизмальное состояние, поэтому мы посчитали возможным упомянуть его в данном разделе симптоматической терапии PC.
Для лечения пароксизмальных состояний успешно применяются противосудорожные препараты, чаще других – карбамазепин 0,2–0,4 г 1–2 раза в день. Обычно этого бывает достаточно и через 6–8 нед лечения приступы не возобновляются, однако части больным приходится принимать препарат более длительно.
При неэффективности данной терапии можно применять другие противосудорожные препараты.
Эпилептические пароксизмальные состояния при PC лечатся как эпилепсия. Больной должен наблюдаться у эпилептолога, доза антиконвульсантов подбирается индивидуально с учетом вида и частоты возникновения припадков.
Остеопороз
Больные PC относятся к группе риска развития остеопороза по нескольким причинам: преобладание женского пола, ограничение двигательной активности, частые падения и, что наиболее важно, частое использование кортикостероидных гормонов.
При PC остеопороз изучен недостаточно. Имеется лишь несколько отдельных сообщений, посвященных этому вопросу. Известно также, что одним из факторов развития остеопороза является дефицит витамина D3. Сам витамин D3 является биологически инертной молекулой. В процессе его гидроксилирования в печени, а затем в почках он превращается в активный гормон 1,25-дигидроксивитамин D3. Процесс преобразования неактивного витамина D3 в активный гормон связан с кальцием и фосфором. Исследования уровня гормонов 25-гидроксивитамина D3 и 1,25-дигидроксивитамина D3 у женщин, больных РС, выявило дефицит витамина D3 у 1/3 больных (
Читайте также:


