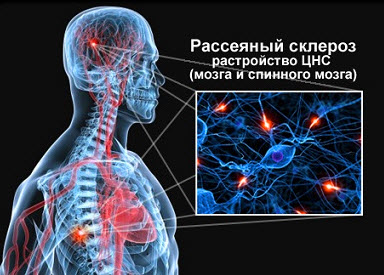
Рассеянный склероз при опухолях головного мозга

Рассеянный склероз поражение. Что такое поражение мозга
Поражение – это повреждение участка ткани вследствие ушиба или болезни. Таким образом, поражение головного мозга – это повреждённый участок мозга. Хотя определение звучит весьма просто, понимание сути этого словосочетания может оказаться сложным. Дело в том, что существует множество различных типов поражения мозга. Они могут варьироваться от небольших до более значительных, от нескольких по количеству до многочисленных, от тех, которые можно считать относительно безвредными, до опасных для жизни.
Обычно причинами поражений мозга являются различного рода травмы, инфекции, возможное влияние некоторых химических веществ, проблемы с иммунной системой и т.д.
Проявления этой патологии варьируются в зависимости от типа, локализации и размера поражённого участка. При рассеянном склерозе спинного и головного мозга поражения проявляются не сразу. Обострения при РС, после которых и появляются поражения головного и спинного мозга, происходят, как правило, с определенной периодичностью. Но общие симптомы разных видов поражений включают следующие:
- Головные боли
- Боль в шее или скованность
- Тошнота, рвота и отсутствие аппетита
- Изменения зрения или боль в глазах
- Смена настроения, качеств характера, поведения, умственных способностей и концентрации
- Потеря памяти или спутанность сознания
- Припадки
- Жар
- Затруднение движения
Хотя они носят общее определение – травмы или повреждения тканей в мозге значительно отличаются. Далее приводятся некоторые из них:
Абсцессы: инфицированные участки с гноем и воспалённые ткани. Подобное встречается не слишком часто, однако является серьёзной угрозой для жизни. Абсцессы головного мозга часто появляются после инфекций, обычно в близких участках, в связи с воспалениями ушей, синуситами или зубной инфекции. Также подобное заболевание может появиться вследствие повреждения или хирургического вмешательства.
Артериовенозная мальформация: тип поражения головного мозга, который появляется на раннем этапе развития. Артерии и вены в мозгу переплетаются и связываются, образуя структуры в виде тубы, называемые фистулами. Эти артерии не такие прочные, как нормальные. Вены чаще всего увеличены из-за постоянного притока крови из артерий через фистулы. Эти хрупкие сосуды могут разорваться, из-за чего кровь попадёт в мозг. Вдобавок ко всему, ткани мозга не могут нормально функционировать, так как не получают достаточного количества крови. Повреждение мозга может вызвать припадки. Это одни из первых симптомов заболевания.
Ишемический церебральный инсульт: омертвение тканей. Инсульт – это поражение мозга, при котором группа клеток головного мозга отмирает из-за недостаточного притока крови.
Детский церебральный паралич (ДЦП): этот тип поражения появляется, когда ребёнок находится в утробе матери. Это заболевание не прогрессирует со временем. Такое поражения мозга оказывает действие на способность двигаться, что также затрудняет общение и выполнение некоторых действий. Хотя, умственные способности многих детей, страдающих ДЦП, абсолютно нормальны.
Рассеянный склероз: При этом хроническом заболевании иммунная система атакует и повреждает оболочку нервных волокон (миелин), а также головной и спиной мозг. Эти поражения затрудняют передачу нервных импульсов от мозга ко всему организму. Предугадать следующее локальное место повреждений нервных волокон, на сегодняшний день не представляется возможным. Отсюда и непредсказуемость болезни. Абсолютно разные течения заболевания рассеянного склероза. Поражения при РС могут носить как временный так и нарастающий характер. Очень важно при таком повреждении головного или спинного мозга иметь непосредственный контакт с лечащим врачом для немедленной терапии.
Опухоли: аномальный рост клеток. Некоторые опухоли мозга доброкачественные. Другие – раковые. Они могут образовываться непосредственно в тканях мозга либо попадать из других частей тела из-за метастазов. Иногда они растут быстро, в других случаях – остаются неизменными.
Методы, используемые для поиска и диагностирования поражений мозга, зависят от симптомов. Во многих случаях компьютерная и магнитно-резонансная томография помогают точно определить локализацию, размер и характеристику поражения. Возможно, для определения признаков инфекции также понадобится анализ крови или другие лабораторные тесты. Признаки рассеянного склероза на МРТ головного мозга — это сигналы в белом веществе головного мозга. На снимках они выглядят как белые пятна или червячки размером до 2см. Это уже является весомым поводом навестить невролога и предпринять первые шаги на пути диагностирования рассеянного склероза. Подробно можно прочитать в статье МРТ при рассеянном склерозе.
Лечение зависит от типов поражений. Цели терапии могут заключаться в лечении, облегчении симптомов или улучшении качества и продолжительности жизни. Обычные методы лечения поражения головного мозга включают следующие:
Такие повреждения принимают различные формы, поэтому при диагностировании и лечении могут возникать сложности. Поэтому важно обговорить индивидуальные вопросы с вашим доктором. Вместе вы сможете определить лучший способ проведения диагностики, лечения, а также обсудите особенности дальнейшей жизни с учётом заболевания.
Рассеянный склероз (РС) - это тяжелое заболевание, с которым сложно справиться и трудно жить. Норвежские учёные провели тщательное исследование, где обнаружили, что он может также повысить риск заболевания раком.
Вероятность заболеть определенными видами рака у людей с этой болезнью на 50 % выше. К ним относятся: рак головного мозга, спинного мозга, зрительного нерва, органов дыхания и мочеполовой системы.
Результаты вызвали беспокойство не только у болеющих РС. Выяснилось также, что у близких родственников людей с РС риск развития рака крови (лейкемия), увеличивается примерно на 80%.
По мнению исследователей, заболевание раком крови среди родственников людей с РС может быть обусловлено не только общими генами, но также воздействием окружающей среды.
Брюс Бебо, вице-президент Национального сообщества людей с РС, поясняет: "Это исследование обращает внимание на потенциальную коморбидность РС (наличие нескольких заболеваний), но вероятность развития рака остается незначительной".
Бебо также отмечает, что другие исследования дали неоднозначные результаты. Некоторые указывали на рост риска заболевания раком, а другие - нет. Однако нельзя забывать о своём здоровье и регулярно проходить диспансеризацию.
Доктор Роберт Лисак, невролог медицинского центра в Детройте, добавил, что связь прослеживается только между раком и РС, причинно-следственной закономерности не выявлено.
Рассеянный склероз и курение
Рассеянный склероз является одним из аутоиммунных заболеваний. Это значит, что клетки, обычно защищающие организм, атакуют свои же органы и ткани. Поэтому любое постороннее вмешательство в иммунитет человека провоцирует развитие болезни. Курение способствует прогрессированию не только РС, но и некоторых видов рака.
"Благодаря последним научно-медицинским работам, мы знаем, что курение является фактором риска для развития РС. Не курите, а если курите – бросайте", - настоятельно рекомендует Р. Лисак.
Нельзя сказать, каким именно образом курение влияет на РС, так как вопрос их связи не изучен до конца. Есть несколько гипотез.
Известно, что в сигаретном дыме находится большое количество канцерогенов и других ядовитых веществ, которые заставляют иммунную систему работать активнее. Помимо этого, если в организм регулярно поступают вредные вещества, начинаются сбои в его защитной функции. Это и приводит к аутоиммунным заболеваниям.
Также микроэлементы табачного дыма повреждают некоторые участки ДНК. Если этих повреждений достаточно много, они остаются в генах. Отсюда появляется наследственный фактор заболеваемости.
Рассеянный склероз и алкоголь
В отличие от курения, среди факторов риска РС нет алкоголя. Несомненно, спиртные напитки негативно влияют на здоровье, однако умеренные дозы оказывают противовоспалительное действие. При этом вопрос совместимости алкоголя с медикаментами остаётся открытым.
Однако известно, что употребление алкоголя плохо влияет на микрофлору кишечника, провоцируя тяжелое воспалительное заболевание - а это уже потенциальный риск по рассеянному склерозу.
Рассеянный склероз: статистика по России
По статистике в России число больных РС составляет 200 тысяч человек. Примечательно, что географическое положение здесь играет роль. Рост заболеваемости наблюдается от южной части страны к северной и от восточной к западной. Причины доподлинно неизвестны.
Обычно РС диагностируется у людей от 30 лет, но за последние годы всё чаще встречаются случаи заболеваемости детей.
Склероз – понятие, объединяющие болезни головного мозга и его сосудов, при которых нормальная ткань заменяется соединительной. Ниже представлены заболевания центральной нервной системы, сопровождающиеся склерозом:
- Склероз сосудов головного мозга.
- Рассеянный склероз головного мозга.
- Туберозный склероз головного мозга.
Атеросклероз – это хроническое заболевание, сопровождающееся нарушением обмена липида и белков, отложением холестерина, в результате чего повреждается эластичная и мышечная стенка артерий. Из-за склероза сосудов уменьшается просвет артерии, снижается минутный объем циркулирующей крови, отчего головной мозг страдает от ишемии и гипоксии.
Рассеянный склероз – хроническое заболевание, сопровождающееся разрушением миелиновых оболочек на нервных волокнах, ведущее к нарушению неврологических и психических функций.
Туберозный склероз – генетическая патология, при которой в головном мозгу образуются мелкие доброкачественные опухоли, а белое вещество заменяется гигантскими глиальными клетками.
Причины
Склероз сосудов, или атеросклероз, возникает в результате таких причин:
- Теория липопротеидного накопления: в стенке сосудов в избыточном количестве накапливаются липопротеиды низкой и очень низкой плотности.
- Теория нарушения эндотелия: из-за повреждения внутреннего слоя сосудистой стенки нарушается защита артерии или вены.
- Аутоиммунные факторы: из-за сбоев иммунитета защитные клетки расценивают сосудистую стенку как вражеский агент. Лейкоциты и макрофаги оседают на эндотелии и склерозируют его.
Факторы, приводящие к атеросклерозу:
- курение;
- малоподвижный образ жизни;
- питание мучным, жирным;
- сахарный диабет;
- гипертоническая болезнь.
Причины развития рассеянного склероза:
- Генетические факторы. Это не наследственное заболевание, но предрасположенность повышает риск болезни.
- Факторы, повышающие вероятность развития рассеянного склероза: стресс, курение, географические территории с пониженным годовым освещением солнца, сниженный уровень мочевой кислоты.
- Психологические факторы. В исследовании 2002 года утверждается, что риск развития рассеянного склероза повышается у людей с нарушенной привязанностью.
Туберозный склероз мозга развивается из-за большого количества спонтанных мутаций и генных аберраций у родителей. Генетические изменения снижают уровень белков гамартина и туберина. В норме они выступают как защитные факторы от опухоли, но при сниженном количестве гамартин и туберин не тормозят рост новообразований.

Симптомы
Признаки склероза сосудов головного мозга обуславливаются сужением просвета артерии, из-за чего в мозг поступает меньше крови. Степень сужения определяет тяжесть нарушений. Хронически сниженный объем циркуляции приводит к дисциркуляторной энцефалопатии, которая имеет такую клиническую картину:
- Уменьшение объема кратко- и долговременной памяти, рассеянность внимания, замедленный темп мышления.
- Частая смена настроения, вспышки ярости, раздражительность.
- Снижение интереса к миру, потеря хобби, безынициативность, утрата мотивации.
- Повышение мышечного тонуса, нарушение глотания и артикуляции, гнусавость, сиплость голоса.
- Нарушение координации, неустойчивая ходьба.
- Головокружение, тошнота и рвота, частая смена артериального давления.
Сниженный объем циркулирующей крови мозга, если оно сочетается с функциональным спазмом артерий при волнении, страхе или приеме лекарств, приводит к ишемическому инсульту. Клиническая картина острого нарушения мозгового кровообращения зависит от участка мозга, в котором остановился кровоток. Например, при ишемии средней мозговой артерии расстраивается речь и слух. Ишемический инсульт всегда сопровождается общими признаками:
- Нарушение сознания. Больной заторможен, сонлив, отвечает на вопросы после 5-10 секундной паузы. Может падать в обморок.
- Невнятная, медленная речь.
- Головная боль, головокружение, тошнота и рвота.
- Редко – судорожные припадки.
Клиническая картина рассеянного склероза зависит от локализации, где разрушились миелиновые оболочки нервов:
- Поражение пирамидного пути: повышение сухожильных рефлексов, появление патологических рефлексов, паралич или частичное снижение мышечной силы, гемиплегия или тетраплегия.
- Поражение мозжечка. Проявляется нарушением согласованности движений, дрожью конечностей, нарушение понимания мер расстояния. Атаксия варьируется от легкой до тяжелой, при которой даже простые двигательные акты, как мытье посуды, невозможны.
- Поражение черепно-мозговых нервов. Проявляется дисфонией, нарушением глотания, снижением чувствительности языка, снижением мимики лица, асимметрией носогубной складки, невнятностью речи.
Рассеянный склероз сопровождается нарушением работы органов таза. Возникают императивные позывы, частое мочеиспускание, задержка стула, метеоризм. Глубокая демиелинизация сопровождается недержанием мочи и кала, также нарушением эрекции.
У 60% больных снижается глубокая и поверхностная чувствительность. Так, снижается ощущение боли, движения конечностями и тактильная чувствительность, преимущественно в пальцах рук.
Рассеянный склероз характеризуется нейропсихологическими и невротическими расстройствами. У больных снижается интеллект, поведение становится развязанным, нарушаются функции высшей нервной деятельности. К неврозоподобным расстройствам относятся депрессия, астенический синдром, истерическое расстройство.
У некоторых больных могут возникать судорожные припадки или отдельные тонико-клонические судороги. Клиническая картина при рассеянном склерозе бывает постоянной, так и периодической, когда атаксия, снижение
чувствительности, судороги и нарушения движений проявляются эпизодически.
Клиническая картина туберозного склероза чаще всего проявляется судорожными припадками, с них и начинается развитие болезни. Характерны абсансы (отключение сознания на несколько секунд) и судорожные приступы в отдельных частях тела. Из-за частых припадков нарушается психомоторное развитие ребенка.
Диагностика и лечение
Атеросклероз диагностируется при помощи биохимического анализа крови и допплерографии. Биохимия крови показывает уровень холестерина, липопротеидов низкой и очень низкой плотности, допплерография – проходимость сосудов и циркуляцию крови в мозге.
Рассеянный склероз диагностируется при помощи объективного осмотра и инструментальных методов. Рассеянный склероз на МРТ выглядит как прослойка воды между слоями миелина. МРТ мозга при рассеянном склерозе визуализирует очаги патологического процесса.
Туберозный склероз диагностируется при помощи электроэнцефалографии, электрокардиографии и нейросонографии у детей. Очаги кальцинации визуализируются при помощи магнитно-резонансной томографии.
Атеросклероз сосудов лечится средствами, которые снижают уровень липидов в плазме крови. Препараты для лечения: аторвастатин, ловастатин, тиоктовая кислота. Лечение рассеянного склероза заключается в нормализации иммунной системы человека, предотвращении эпизодических обострений клинической картины и устранении воспаления. Туберозный склероз лечится препаратами, которые снижают эпилептическую активность мозга, мелкие доброкачественные новообразования лечатся хирургически. Народными средствами склероз мозга не лечится.
Содержание:
Рассеянный склероз (множественный склероз) – неврологическое аутоиммунное заболевание, носящее хроническое прогрессирующее течение, характеризующееся поражением белого вещества головного, спинного мозга, миелиновой оболочки нервных волокон, появлением очагов демиелинизации и присоединением прочих симптомов. Болезни присуща вариабельность признаков на разных этапах развития.
Заболевание появляется, преимущественно, в молодом возрасте (16-40 лет). Зафиксированы случаи рассеянного склероза у детей до 1 года, а также у пожилых людей (70 лет и старше). Среди женщин болезнь возникает в 2 раза чаще. Общая статистика заболеваемости: около 50 человек на 100 тыс. населения.
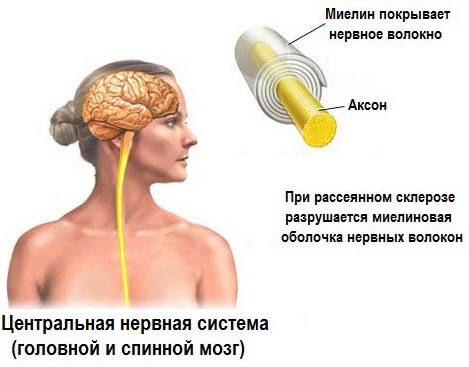
Основные патоморфологические изменения наблюдаются в нервных волокнах головного, спинного мозга. Они сводятся к распаду миелиновых оболочек молодых нервных структур в том или ином отделе, чаще всего – в боковом или заднем столбе спинного мозга, в мозжечке, зрительных нервах.
Процессы сопровождаются отеком нервных волокон, нарушением проводимости импульсов, а позже – образованием множественных склеротических рубцов, бляшек, состоящих из соединительной ткани. Самовосстановление участков миелиновой оболочки приводит к временной ремиссии в состоянии человека.
Согласно исследованиям, заболевание мультифакторно. Все же, причины рассеянного склероза носят гипотетический характер.
По наследству болезнь не передается, но родственники человека имеют более высокие риски развития склероза. У многих больных было выявлено наличие определенного антигена, что подтверждает теорию о дефектах в генотипе и подверженности появлению рассеянного склероза.
При сочетании вышеперечисленных условий для развития болезни необходим определяющий фактор – сбой в иммунной системе, вызывающий неадекватную реакцию собственных иммунных клеток, повреждающих миелиновую оболочку.
Способствуют возникновению склероза следующие состояния:
- Проживание в холодных широтах (нехватка витамина Д).
- Гормональные сбои, прочие аутоиммунные заболевания.
- Воздействие радиации.
- Нерациональное питание.
- Стрессы.
- Вакцинация против гепатита В.
- Снижение уровня уратов в организме ниже нормы.
Существует несколько форм рассеянного склероза, зависящих от области преобладания поражений нервных клеток:
- Спинально-мозжечковая.
- Стволовая.
- Цереброспинальная (наиболее распространенная).
- Оптическая, или болезнь Девика (поражение зрительного нерва и спинного мозга).
По типу течения выделяют 4 разновидности заболевания:
- Ремитирующе-рецидивирующая (обострение склероза сменяется частичной ремиссией, между эпизодами не наблюдается прогрессирования).
- Первично-прогрессирующая (состояние больного постепенно, но неуклонно ухудшается).
- Вторично-прогрессирующая (после длительного ремитирующего течения происходит прогрессирование болезни).

Клиническая картина заболевания у больных может сильно различаться, что обусловлено зоной локализации очагов демиелинизации.
Наиболее часто рассеянный склероз проявляется следующими симптомами:
- слабость нижних конечностей, частичный паралич;
- парез руки и ноги с правой или левой стороны тела;
- усиление сухожильных, снижение подошвенных, брюшных рефлексов;
- нарушения походки (покачивание, неустойчивость, шарканье ступнями);
- снижение болевой чувствительности;
- тяжесть в ногах, быстрая утомляемость;
- дрожание рук;
- жжение в пальцах конечностей;
- невозможность удержания головы прямо, тремор шеи;
- атрофия мышц, боли в области суставов;
- нарушение координации;
- головная боль, дискомфорт в позвоночнике, в области ребер;
- субфебрильная температура тела.
При поражении зрительного нерва может развиваться полная или частичная потеря зрения, боли и помутнения в глазах, двоение предметов, нистагм (невозможность полноценного движения глазного яблока).
Мозжечковый склероз приводит к затруднению дыхания, нарушениям речи (отрывистость слов), задержке мочи, недержанию кала, импотенции, отсутствию полового влечения.
Бляшки, локализующиеся на внутричерепных нервах, вызывают отек и атрофию, невриты зрительного и лицевого нервов, изменение поля зрении, онемение лица, боли в области лба, скул, головокружения, потемнения в глазах. Поражение периферических спинномозговых нервов характеризуется снижением интеллекта и памяти, самокритики, концентрации внимания, развитием психических расстройств (депрессий, эйфорий, апатии, злобы, истерий, а иногда и – фобий, маниакальных припадков), судорог.
Заболеванию присуще длительное течение с временной обратимостью симптомокомплекса. В запущенных случаях ремиссии наблюдаются все реже, признаки болезни стойки и выражены. Чаще всего рассеянный склероз неуклонно прогрессирует, нередко из более легкой формы перетекая в тяжелую. Рецидивы, как правило, протекают сложнее, приводя к появлению новых симптомов.
Поздние стадии склероза при отсутствии мер терапии вызывают серьезные нарушения движений тела, иногда – неспособность выполнить простейшие из них.
Такие больные полностью зависимы от окружающих. Инвалидность может наступить через 2-30 лет после появления первых симптомов. Причиной летального исхода чаще становятся осложнения и сопутствующие заболевания, вызванные неадекватной работой тех или иных органов: уро-сепсис, пневмония, почечная недостаточность, пиелонефриты. Большую опасность представляет собой формирование склеротических бляшек на блуждающем нерве и его ответвлениях, а также тяжелое поражение спинномозговых нервов с остро прогрессирующим течением склероза, что может вызвать смерть больного.
Сколько живут с рассеянным склерозом?
Прогноз на выживаемость: около четверти больных погибает в течение 25 лет с момента начала болезни. До 50% людей длительно сохраняют трудоспособность, до 70% – возможность передвижения без посторонней помощи. Во время ремиссий больные ведут нормальную жизнь.
Непредсказуемость течения болезни может осложнить период вынашивания плода. Все же, рассеянный склероз – не противопоказание к беременности.
Доказано, что заболевание ослабляет свою выраженность при гестации, его прогрессирование замедляется. Наоборот, первые 3 месяца после родов – время наибольшего риска обострения, поэтому будущая мама еще перед зачатием должна оценить возможность помощи со стороны близких по уходу за ребенком, а также выяснить методы профилактики рецидивов при беременности, влияние лекарственных препаратов от склероза на плод. Чаще всего, медикаментозную терапию заболевания отменяют еще за 6 месяцев до зачатия.
Обследование и постановка диагноза осуществляется неврологом.
Из лабораторных методов исследований применяются:
- пункция цереброспинальной жидкости;
- анализ крови на содержание общего иммуноглобулина.
Инструментальная диагностика рассеянного склероза включает:
- измерение зрительных и слуховых потенциалов;
- КТ или МРТ головного мозга.
Дифференцируют болезнь с опухолями мозга, инфекционными поражениями нервной системы, болезнью Бехчета, адренолейкодистрофией, системной красной волчанкой, васкулитами, нехваткой витамина В12, саркоидозом, инфарктом мозга.

При обострениях больного помещают в стационар. В остальное время человек лечится амбулаторно.
Специфическая терапия рассеянного склероза применяется не во всех лечебных учреждениях и не оказывает влияния на первично-прогрессирующее течение заболевания. Существуют препараты, способны повлиять на замедление нарушения функций нервных волокон: бета-интерфероны (авонекс, бетаферон), аминокислотные полимеры (копаксон), моноклональные антитела (тисабри), цитостатики (митоксантрон). Все лекарства имеют множество побочных эффектов и отличаются высокой стоимостью, поэтому не нашли широкого применения в лечении склероза. Интерфероны могут назначаться в профилактических дозировках.
Симптоматическая терапия подбирается индивидуально, направлена на снижение выраженности клинической картины, а также на лечение осложнений и включает:
- Подавление механизмов аутоаллергии во время обострения: иммуносупрессоры – кортикостероидные препараты (преднизолон, дексаметазон), цитостатики (циклофосфан, азатиоприн, метотрексат). При тяжелом течении – пульс-терапия метилпреднизолоном.
- Антигистаминные средства (тавегил, супрастин, пипольфен, димедрол).
- Препараты для активации метаболизма и нейропротекторы (церебролизин, актовегин, пиридитол, витамины группы В, глицин, никотиновая кислота, метионин, линетол, левокарнитин).
- Средства для улучшения состояния сосудов (пентоксифиллин, циннаризин, рутин, витамин С, кальция хлорид).
- При выраженных психических расстройствах – психотропные средства, транквилизаторы, антидепрессанты.
- Для снятия спазма и повышенного тонуса мышц – миорелаксанты (баклофен, листенон, акатинол, мидокалм, сирдалуд).
- С целью уменьшения болей – НПВП (кеторолак, ибупрофен, диклофенак, имипрамин).
- При нарушениях мочеиспускания – катетеризация, препараты – пропантелин, оксибутинин, адреноблокаторы.
- При сильной утомляемости – нейромидин, амантадин.
- В период ремиссии – иммуномодуляторы (амиксин, циклоферон).
- Из физиотерапевтических мер применяют аппликации озокерита, индуктотермию, электросон, миостимуляцию мышц, массаж.
- Положительно зарекомендовали себя процедуры по переливанию крови, плазмафарез, введение аутовакцин и аутосывороток.
- При неэффективности медикаментозного лечения и развития паралича обоих конечностей применяют оперативное вмешательство – ризотомию (перерезка передних нервных корешков). При этом могут сохраняться частичные параличи, но функция органов таза и мышц улучшается.
Экспериментальные методики терапии рассеянного склероза направлены на использование высоких доз иммуносупрессоров с последующей пересадкой стволовых клеток.
Все больные рассеянным склерозом должны проходить медицинское обследование, включая МРТ головы и спинного мозга, иммунограмму, электромиографию, 1 раз в год, а осмотр у окулиста и уролога – 2-3 раза в год.
В качестве мер реабилитации необходимо выполнять физические упражнения с легкой нагрузкой, массаж мышц спины, конечностей, регулярно проходить курсы рефлексотерапии, общеукрепляющее санаторно-курортное лечение, питаться рационально с потреблением большого количества витаминной пищи.
Близкие больного должны обеспечить ему эмоциональную поддержку, помочь с социальной адаптацией. Должный уход за лежачими больными может значительно продлить им жизнь.

Народные рецепты помогут улучшить память, повысить двигательную активность, снизить болевые ощущения:
- Заполнить соцветиями красного клевера банку (1л.) Залить бутылкой водки, настоять 2 недели. Пить перед сном по 1 ложке, курс – 3 месяца.
- Настойку прополиса принимать таким образом: за 30 мин. до еды, по 20 капель. Ежедневно нужно пить средство по 3 раза, курс терапии – до 4-х месяцев.
- В таком же режиме, что и в предыдущем рецепте, потребляют смесь 10 капель маточного молочка с 1 ч.л. меда. Через 10 дней делается перерыв (на 2 недели), далее курс повторяют.
- Полезным будет пить настой листьев гинкго билоба (по 1 л. на стакан воды) в течение месяца.
- Для восстановления мышц принимают ванны с настоем хвои ели, лиственницы, кедра.
Специфических мер профилактики не разработано. Людям с предрасположенностью к аллергиям, слабым иммунитетом рекомендуется:
- Избегать стрессов, переутомлений (умственных, физических).
- Предотвращать инфекционные заболевания.
- Не перегреваться и не переохлаждаться.
- Вести здоровый, активный образ жизни.
- Исключать травмы головы, спины.
- Правильно питаться, укреплять иммунитет.
Прошло уже 8лет но до сих пор не подтвержден у меня диагноз,я думаю это точно рассеянный склероз…все мне говорят что я с ума сошла.после каждого рецидива мне ставят ишемический инсульт неуточненной этиологии.что мне делать ?помогите.
Сделайте МРТ головного мозга с контрастом, это поможет диагностировать заболевание.
Плохая статья. Абсолютно некомпетентная.
где можно найти компетентную статью ? спасибо.
У меня тоже рассеянный склероз мне 27 лет болею уже 4 года у меня маленькая дочь ей пол года подскажите пожалуйста мне может быть хуже
Здравствуйте! А миопатию Эрба Рота можно спутать с рассеивающим склерозом?
Читайте также:


