Дцп после гипоксии в родах
Гипоксия в переводе с греческого звучит как: ὑπό — под, внизу + οξογόνο — кислород, иначе говоря – кислородное голодание. Безусловно, кислородное голодание врядли может пойти на пользу любому и в любом возрасте. Внутриутробная гипоксия плода — тема нашего сегодняшнего разговора.
Чем же опасна гипоксия и как её распознать
Главная опасность гипоксии в том, что еще несформированные органы плода не получают достаточного количества кислорода для формирования, а если они уже сформированы – то для нормального функционирования. Особенно опасна гипоксия для мозга, т.к. в условиях кислородного голодания мозг развивается с отклонениями, в худшем случае гибнет, частично или полностью.
Различают два вида гипоксии – хроническая и острая
Хроническая гипоксия (т.е. длительное кислородное голодание) нередкий спутник будущих мам жительниц мегаполисов. Качество воздуха, которым дышат жители больших городов и количество кислорода в нем оставляют желать много большего. Поэтому так важно будущей маме чаще бывать на природе, гулять в больших парках и скверах.
Кроме того, хроническую гипоксию могут вызвать вредные привычки, такие как курение. Если вы ждете появления ребенка и продолжаете курить – бросьте это занятие немедленно! Помните, какой может быть цена вашего пристрастия.
Иногда причинами хронической гипоксии могут стать заболевания дыхательной системы мамы, например бронхиальная астма. Фетоплацентарная недостаточность, когда через плаценту в кровоток к ребенку попадает недостаточное количество кислорода, железодефицитная анемия, тяжелый и длительный токсикоз, многоводная и многоплодная беременности, перенашивание и т.п.
Степень опасности хронической гипоксии зависит от срока её давности и адекватности мер предпринятых для её устранения. На поздних сроках беременности эта патология зачастую становится причиной поражения центральной нервной системы.
Но хроническая гипоксия не так страшна как острая
Острая гипоксия может развиться внезапно и привести не только к гибели клеток мозга, но и самого ребенка. Развиться острая гипоксия может на различных сроках беременности и в момент родов. Причиной её чаще всего бывают: тугое обвитие (многократное) пуповиной, узлы на пуповине, отслойка плаценты и др. Обычно при острой гипоксии принимается решение о кесаревом сечении.
Диагностика гипоксии
Хроническая гипоксия диагностируется довольно легко несколькими методами. При прослушивании сердцебиения плода, если сердечный ритм меньше нормы. При помощи ультразвукового исследования, если развитие плода отстает от нормы. С помощью допплерографии, когда исследуется кровоток в маточных артериях.
Кроме того, будущая мама может сама оценить состояние будущего ребенка. С того момента, когда ребенок начинает шевелиться, нормой считается 10 шевелений в сутки. Считать их нужно циклами. Например, ребенок шевелился в течение 1 минуты, потом затих – это одно шевеление. Через некоторое время (1 час или 10 минут не имеет значения) вы опять чувствуете разнообразные шевеления, толчки и т.п. — это второе шевеление и так до 10 циклов. Если шевелений больше это не так страшно, т.к. причинами того могут быть и неудобная, для ребенка, поза, которую приняла мама, и яркий свет, и резкий звук и т.п. А вот меньшее количество шевелений говорит именно о нехватке кислорода и является поводом для немедленного обращения к врачу.
Коварство гипоксии заключается в том, что при равных условиях она может привести как к незначительным нарушениям развития ребенка, с которыми он если не в первые месяцы, то в первые годы жизни справится, так и к более серьезным, с которыми возможно придется жить всю жизнь.
Что касается опасности развития ДЦП, то гипоксия, как и все остальные причины, по сути, является лишь фактором риска. Истинная причина развития ДЦП на сегодняшний день не ясна.
Гипоксически-ишемическое поражение центральной нервной системы перинатального генеза – это очень частый диагноз, с которым обращаются родители со своими детьми. 75-85% заболеваний нервной системы у детей своими истоками уходят в ранние сроки внутриутробного развития или проблемы в родах. Внутриматочная гипоксия и гипоксия в родах обуславливают нарушения маточно-плацентарного кровообращения, что может сопровождаться недостатком кислорода у плода. Гипоксические нарушения у детей часто связаны с функциональным дисбалансом, ограничением кровотока и движения ликвора. Остеопатия нормализует движения в теле и способствует питанию мозга, исправлению негативных послествий перенесенной гипоксии.
Гипоксия и асфиксия, происходящие в родах и в период новорожденности, не проходят бесследно и могут оказать негативное воздействие на развивающийся мозг. Исходом может стать значительная потеря нейронов, дистрофические изменения нервных клеток в коре головного мозга и в подкорковых структурах и желудочках головного мозга.
В клинической картине могут быть такие симптомы:
- снижение или отсутствие сосательного рефлекса
- поражение нервной системы
- срыгивания
- детский церебральный паралич
- пирамидная недостаточность
- гидроцефалия
При дефиците кислорода нарушается ауторегуляция мозгового кровообращения, изменяется проницаемость нейронов, нарушается обмен веществ в нервных клетках, скапливаются вредные аминокислоты и свободные радикалы. В результате токсических действий этих веществ наступает гибель нейронов, возникает запрограммированная смерть нервных клеток. С учетом прогрессирования деформации нейронов, клинические симптомы могут проявиться позже, через несколько лет. Это говорит о том, что дети после перенесенной гипоксии должны наблюдаться неврологом и остеопатом.

Диагностика гипоксии
Дети с диагнозом перинатальное постгипоксическое поражение ЦНС наблюдаются неврологом в течение 2 лет. По истечении этого срока диагноз снимается, либо меняется на более сложный (ДЦП, гидроцефалия и тд).
- УЗИ головного мозга показывает анатомию нервной системы
- электроэнцефалограмма (ЭЭГ) характеризует функцию нейронов
- допплерография сосудов головного мозга характеризует функции сосудов мозга, с какой скоростью и симметричностью они работают и насколько качественно доставляют кислород мозгу.
- МРТ крайне редко делается детям в первые 2 года, так как требуется наркоз для проведения этого исследования.
- Кисты (появляются уже после 10-14 дня после гипоксии).
- Деформация извилин и борозд головного мозга.
- Перивентрикулярная лейкомаляция – некроз клеток мозга вокруг желудочков мозга, является в плане прогноза крайне неприятным симптомом, часто заканчивается гидроцефалией и ДЦП.
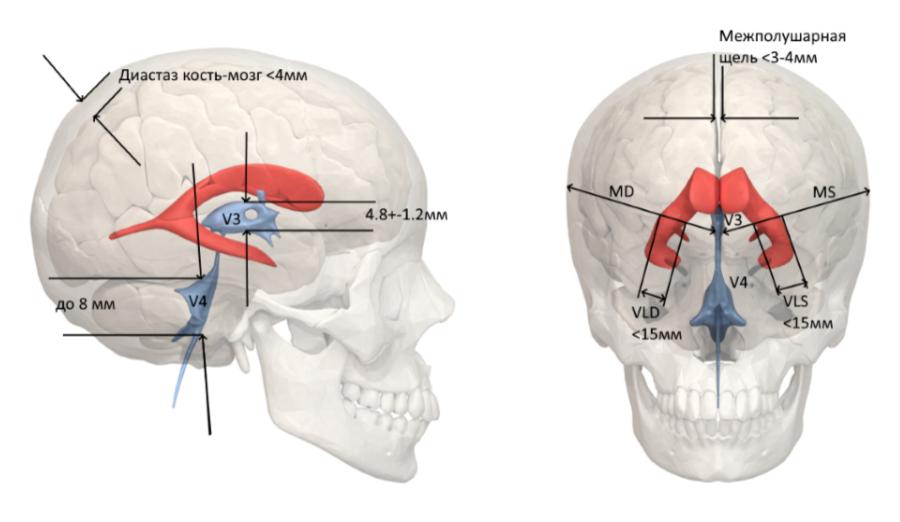
- Увеличение размеров желудочков мозга, межполушарной щели и других ликворосодержащих пространств.
Периодичность проведения исследований у детей, перенесших гипоксию, 1 раз в 3 месяца до года и 1 раз в 6 мес. на втором году жизни.
Оценка по шкале Апгар не единственный критерий перенесенной гипоксии. Например, у плода, в ответ на недостаток кислорода, открывается сфинктер прямой кишки и меконий выходит в околоплодные воды, из-за чего они становятся зелеными. О кислородном голодании может свидетельствовать также состояние плаценты (преждевременное старение, аномалия развития сосудов, и т.д.). Иногда такие дети рождаются с высокой оценкой по шкале Апгар, но гипоксия все-таки имела место.
Мозг детей в первые 2 года жизни очень пластичный и с удовольствием принимает все методы лечения, быстро откликается и выдаёт прекрасные результаты. В последнее время остеопатическое лечение занимает заслуженное место в программе лечения детей, перенесших гипоксию.
Последствия гипоксии
Ранее мы рассматривали причины и диагностику постгипоксических состояний и договорились о том, что дети, родившиеся с оценкой 7 баллов по Апгар и ниже, рассматриваются как перенесшие гипоксию. К этой группе также относятся дети, имевшие обвитие пуповиной, недоношенные дети и т.д.
Крайне важно регулярно проводить осмотры таких детей в динамике в определенные возрастные периоды: 1 мес., 3 мес., 6 мес., 9 мес., 1 год. Целью осмотра и наблюдения является профилактика и уменьшение хронических заболеваний и снижение степени отдаленных последствий. Около 83% детей, перенесших гипоксию, имеют поражения ЦНС в различных проявлениях и сочетаниях.
- острый период до 1 мес.
- восстановительный период с 2 мес. до 2 лет
- исход заболевания — после 2 лет.
- Синдром повышенной нервно-рефлекторной возбудимости.
- Ребенок очень беспокойный, негативный к осмотру, отмечаются нарушения сна, нарушения мышечного тонуса и т.д.
- Гипертензионно-гидроцефальный синдром.
- Из-за увеличения количества жидкости в пространствах головного мозга повышается внутричерепное давление. Характеризуется быстрым темпом прироста окружности головы, большим родничком, беспокойным поведением, частыми срыгиваниями.
- Вегето-висцеральный синдром.
- Нарушение функций ЖКТ, частые срыгивания, частый стул или запоры, вздутие живота. Нарушение регуляции тонуса сосудов, которое проявляется как неравномерность окраски кожи (мраморность). Нарушение ритма дыхания и сердечных сокращений.
- Синдром угнетения ЦНС.
- Снижение двигательной активности, снижение тонуса мышц, ослабление рефлексов сосания и глотания.
- Пирамидный синдром.
Выражается гипертнусом икроножных мышц, тугоподвижностью в голеностопных суставах, хождением на цыпочках, задержкой темпов речевого развития, а также двигательного.
При наличии данных симптомов не стоит дожидаться планового осмотра, лучше сразу обратиться к неврологу и остеопату для ранней диагностики и лечения.
Лечение гипоксии
Постгипоксическое поражение ЦНС требует этапного лечения после проведения реанимационных мероприятий (если они были необходимы) начинается восстановительный период, применяется:
- ЛФК
- массаж
- физиотерапевтическое лечение
- медикаментозная терапия (ноотропные препараты, сосудистые препараты, витамины)
- гидрокинезотерапия (плавание)
- все активнее применяются такие методы, как бобат-терапия, войта-терапия, которые особенно полезны для детей с нарушением мышечного тонуса
- остеопатия.
Остеопатическое лечение гипоксии в родах
Остеопатическое лечение по праву занимает одно из ведущих мест в реабилитации детей, перенесших гипоксию. Балансировка костей черепа позволяет снять напряжение с твердой мозговой оболочки и с полушарий головного мозга, тем самым обеспечивая максимально полноценное функционирование ЦНС.
Остеопатические методики позволяют осуществить дренаж венозных синусов, в результате чего налаживается резорбция ликвора и нормализуется внутричерепное давление. Освобождение шейного отдела позвоночника, устранение кривошеи способствует адекватному кровоснабжению головного мозга.
Раннее проведение остеопатического лечения на первом году жизни позволяет детям не только не отставать в развитии от своих сверстников, но иногда даже развиваться с опережением. Очень важно проводить это лечение с первых месяцев жизни, так как это поможет избавиться от отдаленных клинических патологических симптомов. Сеансы остеопатии детям проводятся начиная с первого месяца жизни. Остеопатическое лечение, создавая оптимальное функционирование ЦНС останавливает процесс постгипоксических изменений в нейронах, тем самым как-бы перепрограммирует мозг на полноценное развитие.
Не нужно бояться гипоксии, нужно предпринять весь комплекс мер для реабилитации после неё. Тем более, что современная медицина даёт нам множество инструментов для этого.
Преимущества лечения последствий гипоксии родов в нашем медицинском центре Неонатус Санус

Мы умеем и любим работать с маленькими детьми!
В нашей клинике работают опытные врачи-остеопаты, неврологи. Каждому малышу уделяется много внимания, чтобы понять ребенка, точно оценить его состояние, дать рекомендации родителям и при необходимости провести эффективное остеопатическое лечение.
В нашем центре вы можете получить лучшее обследование, лечение и рекомендации от ведущих специалистов Санкт-Петербурга.
Стоимость лечения кривошеи в Санкт-Петербурге
| Программа ведения детей первого года жизни (Подробнее) | 25000 руб. |
| Лечение детей до 18 лет | 4500 руб. |
| Лечение детей до 18 лет главным врачом | 6000 руб. |
| Консультация врача остеопата | 2500 руб. |
| Консультация главного врача | 4000 руб. |
Клинический пример лечения последствий гипоксии в нашем остеопатическом центре
Отзыв наших пациентов о лечении гипоксии
Катюша родилась от первой беременности на сроке 40 недель. Состояние после рождения было тяжелым за счёт асфиксии. Оценка по шкале Апгар 1/4 балла. Через 3 часа в связи с дыхательной недостаточностью и судорогами была переведена на реанимационное отделение. Проводилась искусственная вентиляция легких, гипотермия мозга.
Результатом тяжелой гипоксии мозга явился диагноз: Детский Церебральный Паралич, правосторонний спастический гемипарез. В возрасте 1 года 6 месяцев она впервые появилась в нашем центре. Основной жалобой была задержка двигательного развития, ходьба самостоятельная появилась только в 1год и 4 месяца. При ходьбе испытывала большие проблемы в связи с высоким гипертонусом мышц по всей правой стороне, отмечалось косоглазие и беспокойное поведение.
После проведённого лечения у девочки практически нормализовался мышечный тонус, походка максимально приблизилась к физиологической, у девочки прекрасное речевое развитие, она с удовольствием ходит в детский сад и общается со сверстниками.
Благодарим родителей за предоставленный видеоматериал.

Гипоксия или кислородное голодание ребенка во время родов – очень распространенное явление. Рекомендуем будущим мамам ознакомиться с этой темой глубоко и подробно, чтобы избежать гипоксии у малыша во время беременности и родов, предупредить ее опасные последствия. Знание - сила! А знание в сочетании с материнской любовью – особая сила, способная сотворить чудо. Здоровье и развитие вашего малыша полностью зависит от ваших ежедневных действий во время беременности и в первые три месяца после родов.
Что такое гипоксия в родах?
- хроническая или перинатальная – когда малышу не хватает кислорода, поступающего с кровью мамы через плаценту во время беременности
- острая или родовая гипоксия – когда малыш испытывает давление во время родов, сосуды сжимаются, и кровь не поступает к органам и тканям ребенка.
В чем опасность гипоксии в родах?
После родов в организме ребенка автоматически запускается апоптоз – генетически запрограммированный процесс избавления от неработающих и поврежденных клеток. В течении первых трех месяцев жизни ребенка апоптоз уничтожает спящие клетки безвозвратно. Но методы естественного развивающего ухода пробуждают спящие клетки, восстанавливают поврежденные соединения и ткани.
Человек обладает колоссальным потенциалом восстановления после родовых травм. Но этот потенциал у каждого ребенка разный. Кроме того, основной запас здоровья и жизненной силы закладывается еще во время беременности. Поэтому сразу после родов ни один врач не сможет спрогнозировать последствия гипоксии для конкретного ребенка. Некоторые малыши получают значительные родовые травмы, от которых к году не остается и следа. А есть детки, которые во время родов пострадали незначительно, но к году они получают диагноз ДЦП (Детский церебральный паралич) из-за внутриутробных проблем, на которые наложилась гипоксия и отсутствие реабилитации в первые 3 месяца жизни.
Минимальная мозговая дисфункция (МДМ) – одно из распространенных последствий гипоксии плода при родах. Сюда же относят гиперактивность и дефицит внимания (СДВГ), синдром школьной дезадаптации и т.д. Все это - легкие нарушения поведения и обучения, которые развиваются вследствие страдания нервной системы в раннем возрасте. Корректировать эти состояния сложно, требуется помощь специалистов. Гораздо проще предупредить профилактикой гипоксии во время беременности и правильным уходом сразу после родов.
Причины гипоксии ребенка в родах
Во время родов гипоксию у малыша вызывают нарушения естественного родового процесса: слишком слабые схватки, проблемы с кровяным давлением у мамы. Эти нарушения в свою очередь могут быть вызваны необоснованными пугающими мамочку медицинскими вмешательствами. Поэтому очень важно заранее всесторонне подготовиться к родам. Подготовиться организационно: выбрать роддом, продумать, подготовить и согласовать с врачом и акушерками план родов. И подготовиться самой маме: натренировать родовую доминанту, чтобы во время родов оставаться сосредоточенной на своих ощущениях и не обращать внимания на то, что происходит вокруг и может помешать.
Роды на самом деле не столь травматичны, как принято думать. Остеопаты считают, что 99% проблем в родах – это проблемы, которые возникли во время беременности. И повреждения, которые малыш может получить в родах, опытный врач-остеопат поправит в течении 3х недель. А вот эмбриональные проблемы часто требуют внимания всю жизнь.
Гипоксия в родах тоже обычно возникает как следствие проблем во время беременности. Поэтому будущей маме нужно сделать все, чтобы избежать хронической внутриутробной гипоксии, а также все, что улучшает эластичность соединительной ткани малыша. Самый простой, полезный и надежный способ профилактики гипоксии – соблюдать рекомендации оздоровительной Программы. Это значит регулярно заниматься остеопатической гимнастикой, адаптационной гимнастикой, тренировать диафрагмальное дыхание. Для развития соединительной ткани малыша и повышения его устойчивости к гипоксии необходимы релаксация, детоксикация, экологическая защита, длительные ежедневные прогулки и так далее. Кроме того, всю беременность надо тренировать синхронное дыхание с помощником в родах. Ваш партнер в родах поможет в самый ответственный момент не забыть, как дышать правильно, чтобы снабдить малыша достаточным количеством кислорода. Дети, мамы которых занимались по оздоровительной программе во время беременности, показывают поразительную устойчивость даже во время тяжелых родов.
Как узнать, была ли гипоксия, нужен ли усиленный развивающий уход для реабилитации ребенка?
Что делать, если у ребенка была гипоксия?
Если Вы хотите цитировать какой-либо фрагмент материалов, получите, пожалуйста, разрешение авторов и обязательно укажите источник.
Данная статья, ее содержание и описываемые в ней методики, являются разработками авторского коллектива "Оздоровительной Программы" и защищены законом об авторском праве."
ДЦП -- это ОДНОЗНАЧНО родовая травма, в редких случаях пренатальная, но именно травматизация, а не порок развития.
Это:
-- гипоксия во время Б.
-- гипоксия в родах (особенно на фоне окситоцина)
-- асфиксия (удушение)
-- остановка сердца, вызывающая соответственно гипоксию т.к. к мозгу не поступает кровь
-- отслойка плаценты (тоже кровь не поступает)
-- механическая травма (прохождение через узкий таз, выдавливание, щипцы)
-- ядерная желтуха (высокий билирубин, чаще при резус-конфликте)
-- акушерская травма, акушерский парез (повредили при "доставании", применили акушерское пособие криво, дистоция плечиков)
ДЦП при КС также бывает, например:
-- если была внутриутробная гипоксия до родов (плохая плацента, истинный узел пуповины)
-- если было ЭКС, вызванное перечисленными выше причинами, т.е. гипоксия, остановка сердца, отслойка и потом ЭКС
-- если КС сделали когда ребёнок уже вошёл головой в малый таз -- в этом случае родить его естественным путём в любом случае уже предпочтительнее, чем выскребать из костей
-- если (бывает) врач при извлечении повредит например шею ребёнку.
не факт. мне первого простимулировали- 5 лет занимались реабилитацией, а нахрен стимулировали- так объяснить и не смогли (потому что не орала- значит слабая родовая деятельность, а заглянуть внутрь ума не хватало 12 часов стимулировали, а пузырь не проколот, т.е. еще не время было, подтекли чуть-чуть воды, а нахрен наблюдать- стимульнуть и прекрасно). А что у ребенка потом гидроцефалия, гипотоксия, мертворождение. это хорошо.
А когда пошла дочку рожать- сразу сказала, чтобы ко мне со своими уколами капельницами и кривыми руками вообще не подходили- смотрели со стороны. При 9-ти месячном постоянном кровотечении, токсикозе, таблетках и уколах во время беременности- у ребенка из-за идеальных родов вообще никаких проблем. Ждали по невролгии зверских проблем- но ничего такого нет.
И только один случай в/у инфицирования, цитомегаловирус.
Случаи с заболеванием меннингитом и др. инфекциями до 2-х лет и развитием ДЦП -- ИСКЛЮЧИТЕЛЬНО редки, просто ИСКЛЮЧИТЕЛЬНО.
А ваши рассуждения о прогнозах как минимум смешны, задача врача как раз в том, чтобы у ребёнка из группы риска выявить нарушения в 6, в 7, в 9 месяцев, словом до года, но Божеупаси не в 1,5 лет (поздно!), -- тогда многое можно снять почти совсем грамотной реабилитацией. Но для этого маме надо работать, а не слушать на Еве, пардон за мой хранцусский, пестёш о том, что "мой в год перевернулся и ничего", "мой в полтора пошёл и ничего".
Что касается не сидящих в 4 года, то пример не показателен, и тем не менее мой очень близкий друг как раз в 4 года вааапче голову не держал и был официально признан безнадёжным и не жильцом самой Ксенией свет Александровной Семёновой, а вот поди ж ты -- ходит, даже в коляске не сидел, образование получил, свой бизнес, руководитель общественной организации.
Также знаю девушку, научившуюся ходить в 13 лет. Очень хотела.

Гипоксия, или нехватка кислорода — распространенное явление, встречающееся в среднем у 5% младенцев. Это не отдельная болезнь, а острое или хроническое состояние, вызывающее серьезные проблемы в развитии ребенка. Каковы симптомы и последствия гипоксии у новорожденных, как проходит лечение, что советуют специалисты в области педиатрии?
Гипоксия у новорожденных: последствия и симптомы
Кислородное голодание нарушает деятельность детского мозга. Это ведет к отмиранию клеточных структур, что может повлечь за собой неврологические нарушения. Гипоксия негативно влияет не только на мозг, но и на сердечно-сосудистую систему, органы дыхания, рефлекторную функцию.
Кислородное голодание бывает острым и хроническим. В первом случае проблема возникает непосредственно при родоразрешении. Хроническая форма подразумевает систематическую нехватку кислорода в гестационном периоде.
Врачи оценивают выраженность гипоксии непосредственно после родов. С этой целью показано применение шкалы Апгар, итоговые баллы зависят от рефлексов новорожденного, его дыхания, функционирования сердца и возбуждения нервных центров мышечной ткани. Если сразу после рождения полученное значение составляет всего 3-4 балла, а через 15 минут — до 7 баллов, педиатры прогнозируют полное восстановление. При ухудшении показателей малыша существует риск неблагоприятного исхода.
Выделяют 3 степени гипоксии:
- Легкая (6-7 баллов). Ребенок впервые вдыхает воздух в течение минуты, у него слабое дыхание и синеватая кожа, понижен мышечный тонус. Реанимационные мероприятия не требуются.
- Средняя (около 5 баллов). Малыш впервые делает вдох на протяжении первой минуты жизни, у него сбивчивое и слабое дыхание. Он негромко кричит, пуповина сильно пульсирует. Тонус мышц снижен, руки, ножки и лицо синюшные. Если с ребенком работают профессиональные врачи с большим опытом, состояние новорожденного нормализуется за несколько суток.
- Тяжелая (до 3 баллов). Эта степень означает удушье. Дыхание нечастое, иногда с хрипотцой, пуповина без пульсации, новорожденный молчит. Кожные покровы бледные. При тяжелой форме у малышей диагностируют надпочечниковую недостаточность. Показана срочная помощь реаниматологов.

Признаки недостатка кислорода:
- слабое дыхание или его полное отсутствие;
- нарушения сердцебиения;
- шумы в сердце;
- посинение кожных покровов;
- недостаточная двигательная активность или ее отсутствие;
- зеленоватые плодные воды;
- подкожные кровоизлияния.
В некоторых случаях диагностировать патологию сразу в родильном зале не получается.
На наличие проблемы могут указывать поздние проявления, такие как:
- постоянная сонливость малыша;
- бессонница и подергивания во сне;
- мраморный цвет лица и тела;
- ребенок мерзнет во время купания и при смене подгузников, его ручки и ножки надолго остаются ледяными;
- у новорожденного наблюдается подрагивание лицевых мышц и спокойном состоянии, и при сильной истерике.
Последствия кислородного голодания могут быть очень серьезными или, наоборот, незначительными. Степень выраженности осложнений зависит от продолжительности нехватки кислорода.
В первую очередь гипоксия сказывается на мозговой деятельности:
- замедляются процессы обмена;
- стенки сосудов становятся более проницаемыми;
- нарушается проходимость крови по сосудам.
В результате происходит отек тканей, повреждаются нервные клетки, возникают неврологические нарушения. Чем дольше длится кислородное голодание, тем больше поражается мозг и тем серьезнее необратимые изменения.
Последствия гипоксии зависят не только от ее степени, но и от индивидуальных особенностей детского организма. В дальнейшем у ребенка возможны такие проявления, как гиперактивность, раздражительность, задержка речевого развития, нарушения слуха. Кислородное голодание нередко вызывает детский церебральный паралич (ДЦП).
Лечение гипоксии направлено на восстановление дыхания и кровообращения. Терапевтическая тактика зависит от степени нехватки кислорода и внешних проявлений.
- отсасывание околоплодных вод из носоглотки и ротовой полости малыша;
- согревание тела маленького человека;
- интубация и очищение верхних дыхательных путей (при необходимости).
Детский организм не может самостоятельно справиться с терморегуляцией, переохлаждение может привести к судорожным сокращениям мышц органов дыхания. После проведения реанимационных мероприятий детей согревают, помещая под источник инфракрасных лучей. Если проведенные врачебные манипуляции, направленные на восстановление дыхательной функции, не принесли никакого результата, используется кислородная маска.
Дети с легкой и средней формой патологического процесса выписываются из роддома. Такие малыши должны находиться под ежемесячным контролем невропатолога, им показан регулярный массаж, лечебные ванны и другие процедуры.
Новорожденные с тяжелой степенью нехватки кислорода и удушьем долго лечатся в пренатальном центре. Впоследствии проводятся повторные терапевтические курсы, кроме лекарств показана лечебная физкультура, физиотерапия и иные методы. Родители должны создать дома умиротворенную обстановку, можно делать фито- или ароматические ванночки. Любовь и забота близких помогут справиться с последствиями гипоксии.
Врач-педиатр Ольга Сазонова утверждает, что в первую очередь неврологи занимаются диагностикой гипоксии с применением таких инструментальных методов, как:
- электроэнцефалография;
- нейросонография;
- УЗИ;
- исследование глазного дна.
Лечение покажет эффективность, если проблема диагностирована на самых ранних стадиях. При своевременном назначении качественной терапии и постоянном контроле врачей возможно полное излечение детей даже с осложненными формами гипоксического состояния.
Автор-эксперт: София Эдуардовна Мизенштейн,
врач анестезиолог-реаниматолог
Катя, 31 год, Харьков:
«Родила сына на 34-й неделе с зелеными водами. Роды были сложными, во время потуг врачи выдавливали ребенка. Он закричал не сразу и как-то тихо, был синий, его сразу унесли. Несколько суток пролежал в отделении реанимации в кювезе, мне не разрешали кормить грудью, сказали ждать. Через несколько дней ребенка принесли в мою палату и сказали, что он родился доношенным, но из-за гипоксии (поставлена средняя степень, 5/6 по шкале Апгар) обнаружены шумы в сердце, надо наблюдать. Кардиолог сказала, что эти шумы неопасные, поэтому я могу спокойно заботиться о малыше. Выписали нас из роддома на 7 сутки и началось активное восстановление сына.
Симптоматика и последствия гипоксии новорожденных зависят от степени кислородного голодания и индивидуальных особенностей ребенка. Патология поддается лечению, малыш может полностью восстановиться, если врачи вовремя диагностировали это состояние и назначили качественную терапию.
А теперь давайте пройдём интересный опрос!
Читайте также:


