Физический терапевт для детей с дцп
Физическая терапия фокусируется на функции, движении и оптимальном использовании потенциала ребенка. Она использует физические подходы для улучшения, закрепления и восстановления физического, психологического и социального благополучия ребенка в окружающей среде, включая дом, школу, места отдыха и проживания.
Крупные моторные навыки, функциональная мобильность, работа с двигательными нарушениями, позиционирование, сидение, переход из положения сидя в положение стоя, ходьба с использованием технических средств реабилитации и ортезов и без них, использование инвалидной коляски и перемещения – вот области, над которыми работают физические терапевты. Для того, чтобы развить функциональные способности ребенка, специалисты используют широкий набор физиотерапевтических методов, которые будут рассмотрены в рамках данного обзора.
Подходы в терапии
По данным Patel (2005), при лечении детей с ДЦП используется целый ряд терапевтических вмешательств. Однако пока что доказательная медицина не может подтвердить эффективность каждого из них. Так, существуют доказательства в поддержку использования нейромышечной электростимуляции, в то время как доказательства, однозначно подтверждающие эффективность нейроразвивающей терапии, пока что отсутствуют. Также клинические исследования не готовы подтвердить эффективность многих других вмешательств при лечении ДЦП, среди которых сенсорная интеграция, тренировка на тредмиле с поддержкой тела, кондуктивная педагогика, тренировка с принудительным выполнением движений и гипербарическая кислородная терапия.
В данной статье мы рассмотрим наиболее значимые аспекты популярных подходов и вмешательств, используемых при работе с ДЦП. Antilla H. в своем систематическом обзоре 2008 года перечисляет целый ряд реабилитационных техник. Выбор той или иной техники зависит как от самого врача, так и от страны, где он работает, подчеркивает автор статьи. Ниже представлен список наиболее популярных методов физической терапии при работе с ДЦП, появившихся за последние несколько десятилетий.
Терапевтические подходы в работе с детьми с ДЦП:
Одна из самых популярных методик работы с детьми с ДЦП – Бобат-терапия, также известная как нейроразвивающая терапия. Она была разработана Бертой и Карлом Бобат в 40-х годах прошлого столетия и основывалась на их личных наблюдениях при работе с детьми с церебральным параличом. Данный подход базируется на следующей идее: двигательные нарушения у детей с ДЦП связаны с проблемами с двигательным контролем и рефлексами, которые, в свою очередь, обусловлены нарушениями центральной нервной системы.
Этот подход направлен на стимулирование типичного двигательного развития и функционирования, а также на предотвращение развития вторичных нарушений, обусловленных мышечными контрактурами, деформациями суставов и конечностей. Хотя эффективность Бобат-терапии при церебральном параличе была поставлена под сомнение в некоторых опубликованных обзорах, существует ряд исследований, подтверждающих его эффективность.
Концепция паттернинга основывается на теориях, которые сформулировали в 50-е и 60-е годы прошлого столетия нейрохирург Темпл Фэй, специалист по возрастной психологии Карл Делакато и физический терапевт Гленн Доман. Данный подход основывается на следующем принципе: типичное развитие младенцев и детей проходит через четкие и заранее определенные стадии. И если на одной из этих стадий возникает ошибка, то дальнейшее развитие будет либо приостановлено, либо идти с нарушениями. Основываясь на этом принципе, они предположили, что развитие двигательных навыков у ребенка с ДЦП может быть запущено, если пассивно провести его через все стадии типичного развития. Данный процесс они назвали паттернингом. Родителей и других лиц, осуществляющих уход за ребенком, учат выполнять эту технику на дому, однако это требует очень много времени и сил, так как необходимо выполнять по несколько сессий каждый день.
Несмотря на то, что паттернинг используется уже много лет, его применение сейчас считается спорным и его эффективность не была научно доказана. Данный подход – очень пассивная терапия, где практически нет места, чтобы поощрять ребенка к собственному активному участию, поэтому его использование у детей с ДЦП не рекомендуется.
Терапевтические вмешательства
Это растяжка мышц, находящихся в спастике, выполняемая мануально. Ее цель – снять напряженность мягких тканей. Мануальный стречинг может увеличить амплитуду движений, уменьшить спастику или улучшить эффективность ходьбы у детей со спастикой. В ходе неврологической реабилитации такая растяжка может выполняться различными способами для достижения определенных эффектов. Существуют следующие типы стречинга:
- Быстрый.
- Пролонгированный.
- Поддерживающий.
Быстрая растяжка используется для фасилитации. С ее помощью создается относительно непродолжительное сокращение мышц-агонистов и такое же короткое расслабление мышц-антагонистов, что, в свою очередь, облегчает мышечное сокращение. Эффект при такой растяжке достигается за счет стимуляции первичных окончаний мышечного веретена, результатом которой является рефлекторная мышечная фасилитация через моносинаптическую рефлекторную дугу.
Повышенный мышечный тонус может в перспективе привести к контрактуре сустава и изменить длину мышцы. Для нормализации тонуса и поддержки длины мягких тканей подойдет медленная, пролонгированная растяжка. С ее помощью возможно поддерживать амплитуду движений и не дать ей снизиться. Несмотря на то, что эффекты такой растяжки не вполне ясны, пролонгированный стречинг тормозит мышечные реакции, что влечет за собой снижении гипертонуса, как, к примеру при Бобат-терапии, ингибиционном шинировании или гипсовании. По всей видимости, данная растяжка влияет как на невральный компонент мышц через сухожильный орган Гольджи и нервно-мышечное веретено, так и в отдаленной перспективе на структурные компоненты через количество и длину саркомеров.
Обездвиженная мышца в укороченном положении = сокрашение саркомеров и возросшая ригидность за счет увеличения соединительной ткани
Обездвиженная мышца в растянутом состоянии = увеличение саркомеров
Исследования на мышах показывают, что ежедневная растяжка в течение 30 минут предотвращает потерю саркомеров в соединительной ткани обездвиженной мышцы. Впрочем, указанные временные рамки могут напрямую не соотноситься с физиологией человека.
Пассивная растяжка может выполняться с помощью целого набора техник, среди которых:
Пролонигрованную растяжку можно выполнить вручную, используя вес тела и гравитацию, или механически, с помощью аппарата или тутора. Растяжка должна проводиться с определенной силой, чтобы преодолеть гипертонус и пассивно удлинить мышцу. Маловероятно обеспечить достаточную растяжку, чтобы каким-то образом повлиять на сустав, который уже имеет контрактуру.
Сообщалось, что весовая нагрузка снижала контрактуру в нижних конечностях при использовании ортостатического стола (Тилт-стола) и вертикализатора через пролонгированное растяжение. Угол наклона критически важен для того, чтобы колени оставались разогнутыми во время пролонгированной растяжки, поскольку сила, действующая на колени, может быть достаточно высокой. Некоторые исследования также ставят под вопрос предположение о преимуществах длительного стоячего положения.
Шины и лонгеты – внешние устройства, предназначенные для контролируемого приложения, распределения или снятия сил, действующих на тело. Цель их использования – выполнение одной или нескольких базовых функций контроля движения тела, в также модификация форм ткани тела и предотвращение травматизма.
Шины могут использоваться для создания длительного растяжения низкой силы, хотя данных, доказывающих этот эффект, пока не достаточно. Большое разнообразие шин используется, чтобы воздействовать на отек, статичную позу, спастику, активный и пассивный объем движений.
Этапное гипсование – это распространенная техника, которая используется при лечении спастики, обусловленной контрактурой. С ее помощью можно добиться увеличения объема движения в суставах. Процесс этапного гипсования представляет собой иммобилизацию одного или нескольких суставов с помощью полужесткой и хорошо пропитанной гипсом повязкой. По мере улучшения объема движения гипсование повторяют, в среднем через 1-2 недели.
Пока что не удалось установить оптимальную продолжительность растяжения, которая необходима как для снижения спастики, так и для предотвращения контрактуры. Требуется больше исследований, чтобы определить оптимальную технику и продолжительность для достижения этой цели.
Статические упражнения с утяжелением, в которых используются ортостатические столы или вертикализаторы, помогают предотвратить вывих бедра, снизить спастику и улучшить минеральную плотность костей. Кроме того, они стимулируют антигравитационную силу мышц, а также добавляют уверенности в своих силах и улучшают моторные функции.
Упражнения, направленные на развитие силы, укрепляют слабые мышцы-антагонисты и соответствующие им мышцы-агонисты, находящиеся в спастике. Таким образом достигаются функциональные улучшения у детей с ДЦП.
Как было доказано, тренировки, связанные со специфическими функциональными видами деятельности, сочетающие аэробную и анаэробную нагрузку и силовой тренинг, значительно улучшают общую физическую форму, интенсивность занятий и качество жизни у детей с ДЦП, которые находятся на амбулаторном лечении. Тренировки на статических велосипедах или тредмилах улучшают походку и крупную моторику, однако никак не сказываются на спастике или ненормальных двигательных паттернах.
Шаговые движения, обусловленные шаговым рефлексом, в норме имеются у новорожденных и младенцев и пропадают к моменту, когда ребенок начинает стоять и ходить.
Тренировка на тредмиле с поддержкой тела происходит следующим образом: тело ребенка фиксируют в положении стоя с помощью жгутов, таким образом ограничивая общий вес. Беговая дорожка начинает двигаться на небольшой скорости, что заставляет ребенка рефлекторно шагать. Тренировка на тредмиле, таким образом, позволяет развить шаговые движения, что является важнейшим компонентом способности передвигаться. Исследования, в которых пациент занимался 3-4 раза в неделю в течение 3-4 месяцев, показали улучшения в движениях нижней конечности и паттернах ходьбы у детей с ДЦП.
Цель электростимуляции – увеличить силу мышц и улучшить двигательную функцию. Данная процедура выполняется с помощью аппарата для чрескожной стимуляции нервов (TENS), портативного и неинвазивного прибора, который, в том числе может использоваться в домашних условиях родителями или пациентом.
При электромышечной стимуляции через кожу пациенту проходит электрический ток, что приводит к сокращению мышц. Предполагают, что это приводит к росту мышечной силы за счет увеличения площади поперечного сечения мышцы и рекрутинга мышечных волокон второго типа.
Функциональная электрическая стимуляция (ФЭС) применяется при выполнении пациентом определенного упражнения или вида деятельности, т.е. тогда, когда мышца, на которую направлено воздействие тока, сокращается. Patel (2005) показал, что есть определенные доказательства в пользу использования и эффективности ФЭС у детей с ДЦП. Однако им же было обнаружено, что многие исследования ограничены из-за наличия искажающих факторов, включая сочетанное применение других видов терапии, большой вариативности способов применения, гетерогенности субъектов исследования, трудности в измерении функциональных результатов и недостатка пациентов в контрольной группе.
Mintaze (2009) предлагает использовать нейромышечную и пороговую электростимуляцию для укрепления четырехглавой мышцы бедра у детей с такой формой ДЦП как спастическая диплегия. По мнению Mintaze, такое воздействие может быть показано детям, испытывающим трудности со специфической резистивной силовой тренировкой.
Было показано, что терапевтическая верховая езда способна улучшить общую моторику, включая такие ее составляющие как мышечный тонус, объем движения, баланс, координацию и постуральный контроль у детей с ДЦП. Это, в свою очередь, может снизить степень двигательной инвалидности. Кроме того, занятие конным спортом способно дарить ребенку радость и доставляет удовольствие, настраивает на социальное взаимодействие, способствует когнитивному и психологическому развитию ребенка. Sharan и соавт. (2005) обнаружили убедительные результаты использования иппотерапии в Бангалоре, особенно при послеоперационной реабилитации. Два малодостоверных исследования, посвященных верховой езде в седле, показали отсутствие различий в мышечной симметрии и других критериях эффективности в контрольной и экспериментальной группах. Единственное отличие было связано с подпунктом, касающимся умения хватать.
Степень доказательности
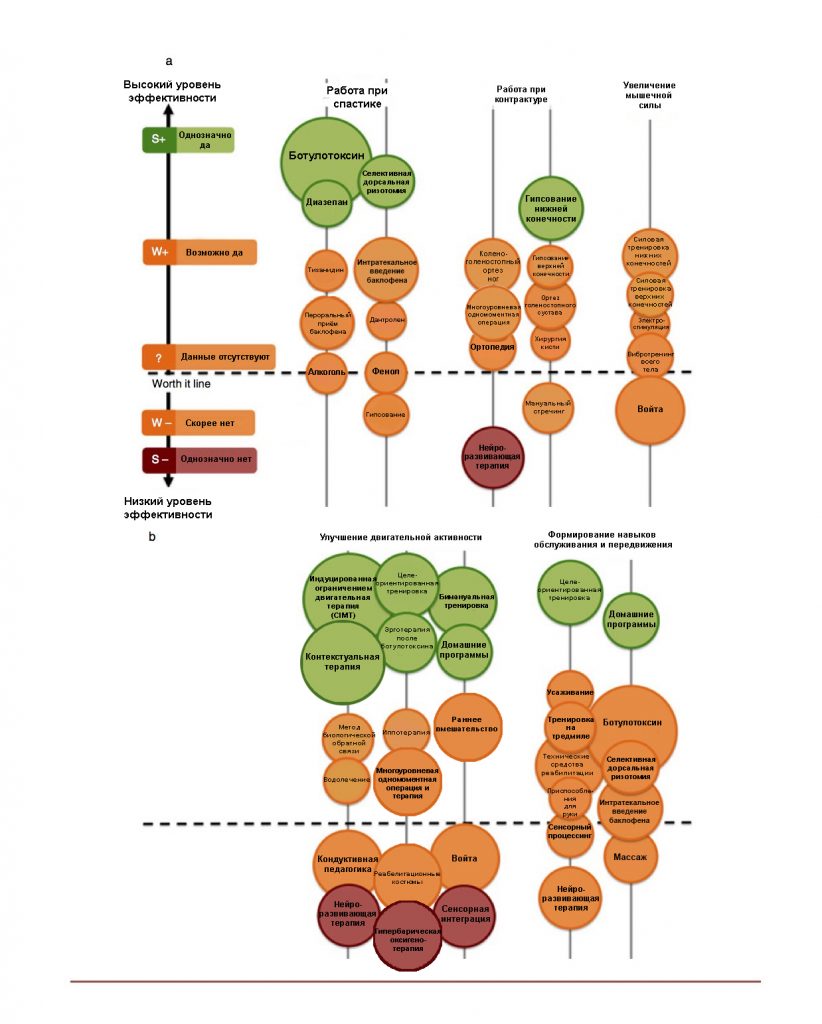
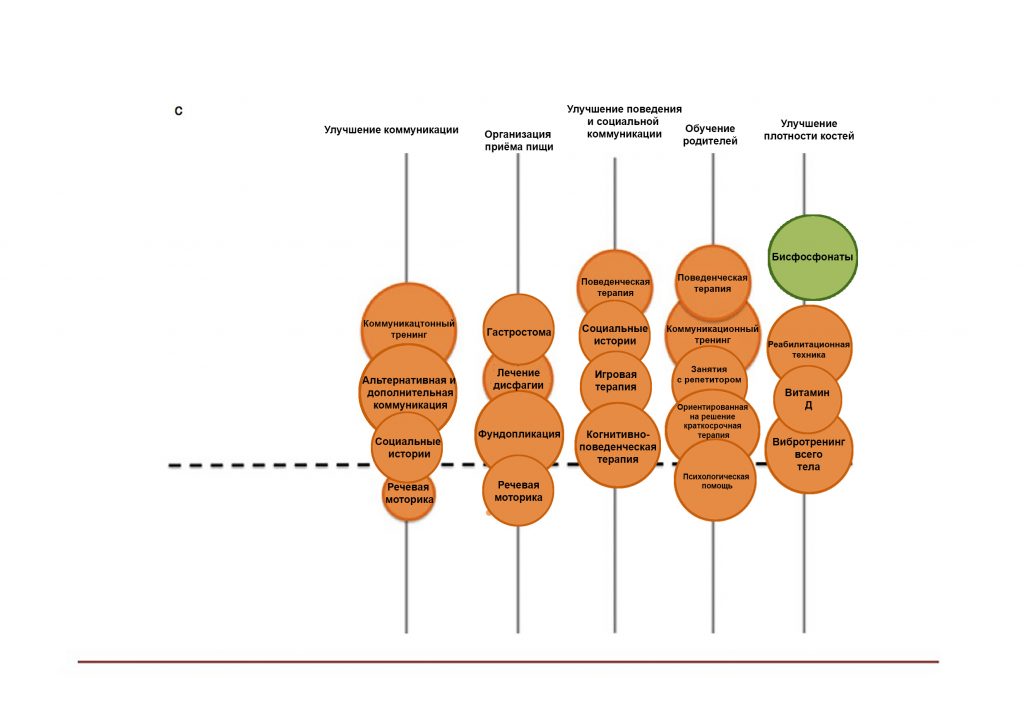
В 2013 г. Novak и соавт., основываясь на своем систематическом обзоре, разработали схему, отражающую оценку различных методов, применяемых при работе с детьми с ДЦП, с позиции доказательной медицины. Цель их работы – облегчить выбор варианта вмешательства для достижения определенного результата. Они обозначили методы терапии, используя пузырьковую диаграмму, причем размер кружка коррелировал с объемом опубликованных данных.
Размер круга определялся следующими критериями:
- Количество опубликованных работ по теме.
- Общий балл за уровень доказательности (рассчитывается обратным кодированием Оксфордских уровней доказательности, т.е. экспертное заключение = 1 балл, рандомизированное контролируемое исследование = 5 баллов).
- Расположение окружности на оси Y-графика соответствует системе оценок рейтинга.
- Цвет круга соотносится со степенью эффективности метода (рис. 1 и рис. 2).
Причины ДЦП, симпмтомы и лечение. ДЦП: когда хирургическое вмешательство возможно?
Такие заболевания, как ДЦП, гидроцефалия, спинномозговая грыжа, принято считать неизлечимыми. Однако сегодня нейрохирурги лечат самые сложные случаи, которые ещё десять лет назад считались приговором. Для родителей, столкнувшихся с тяжелым диагнозом, а также для персонала Домов ребенка, куда попадают дети с нейрохирургическими заболеваниями, общественная благотворительная организация "Ты ему нужен" составила полезную памятку с кратким объяснением сути заболеваний и полезными контактами врачей, фондов и реабилитационных центров. Публикуем главу из памятки, посвященную детскому церебральному параличу (ДЦП).

ДЦП — это группа не прогрессирующих нарушений двигательных функций головного мозга, обусловленных его недоразвитием или повреждением, как правило, в перинатальном периоде. ДЦП рассматривают как следствие ряда расстройств и нарушений, как вторичное заболевание.
Какие причины приводят к ДЦП
- Генетический фактор (на момент рождения головной мозг недоразвит, неполноценен)
- Ишемия (нарушение кровоснабжения) или гипоксия (кислородное голодание) головного мозга, как правило, во время беременности или в период родов
- Инфекционные заболевания матери в период беременности (краснуха и др.)
- Инфекционные заболевания ребенка (менингит, энцефалит, менингоэнцефалит, арахноидит)
- Патология беременности
- Механический фактор (травма во время родов или перед ними, или вскоре после них)
- Гемолитическая болезнь новорожденных (несовместимость крови матери и плода).
Опасные симптомы, которые позволяют заподозрить ДЦП у детей первых месяцев жизни:
- Ребенок быстро устает во время кормления
- Отсутствие движений или наоборот лишние движения
- Не осваивает двигательные навыки согласно возрасту (не держит голову, не переворачивается, не сидит и прочее)
- Судороги
- Не произносит звуков
- Конечности сильно напряжены или, наоборот, вялые.
- Двигает конечностями только с одной стороны (например, только правой рукой)
Первичные признаки ДЦП:
- Нарушение мышечного тонуса (спастичность, ригидность, гипотония, дистония)
- Ограничение или невозможность произвольных движений (парезы, параличи)
- Нарушение равновесия
- Речевые нарушения
- Нарушения координации (падает без причины, кивает головой, выполняет неконтролируемые движения руками или ногами)
Основные проблемы, которые испытывают дети с ДЦП:
- Нарушение постурального контроля — невозможность контролировать собственную позу. Сюда относится:
- возможность поддерживать симметричность тела,
- возможность переносить вес тела во всех направлениях и возвращаться в стартовую позу,
- возможность удерживать прямую позу относительно силы тяжести, возможность двигаться без излишних усилий
- в некоторых случаях — спастичность (непроизвольное болезненное сокращение мышц), некотролируемые движения руками или ногами
- Мышечная слабость
- Контрактуры (ограниченность движений в суставе)
- Постуральные деформации (деформации, вызванные неправильным положением тела)
- Эпилепсия
- Нарушения речи
- Болевой синдром
- Проблемы с кормлением
- Нарушение зрения
- Нарушение слуха
- Психические расстройства
Наблюдение, лечение и реабилитация при ДЦП
В связи с тем, что ДЦП имеет несколько форм, которые могут принципиально отличаться по симптомам, лечение и реабилитацию подбирает врач или группа врачей индивидуально под каждого ребенка в зависимости от формы, степени тяжести заболевания и возраста ребенка.
Основная задача родителей — научиться выполнению необходимых техник, чтобы ежедневно самостоятельно заниматься в домашних условиях. Врач расписывает план, а мама ему следует. Нужно стремиться максимально научить ребенка самообслуживанию.
Реабилитация должна быть индивидуальная, ежедневная, комплексная, с двигательными целями (ставим цель научить держать ложку, достигаем и ставим новую цель).
Если у ребенка сильная спастика или болевой синдром — сначала снимаем симптомы, а потом проводим гимнастику и прочие процедуры. Если они вызывают обратно тяжелые состоянии — отменяем это процедуры.
Какие врачи и как часто должны наблюдать ребенка с ДЦП
- Наблюдения: ортопед, невропатолог (возможны отставания в умственном развитии), логопед, психиатр, диетолог, эндокринолог, физиотерапевт, реабилитолог.
- Обследование тазобедренных суставов — рентген (1 раз в год до 8 лет при 2-5 степени, далее по клиническим показаниям).
- Клиническое обследование (оценка спастичности 2 раза в год до 9 лет, далее 1 р в год).
Основные акценты в реабилитации
- Развитие дополнительной и/или альтернативной коммуникации (например, с помощью жестов, картинок). Таким детям нужно повышенное общение.
- Лечебная гимнастика: в основном направлена на растяжение мышц, развитие реакции на равновесие, на координацию, на правильное позиционирование (преодоление и торможение неправильных поз и положения тела).
- Иппотерапия (стимулирует движение, работает много мышц, заставляет концентрироваться, благоприятно влияет на психику ребенка).
- Плавание, гидромассаж (в воде ребенок расслабляется). Некоторые дети начинают первые шаги делать в воде, поскольку именно в воде могут расслабиться мышцы.
Чем отличается лечение ДЦП у детей
- Направлено на предупреждение развития осложнений — неправильное развитие мышц и суставов.
- Перед лечением необходимо определить уровень двигательного развития и коммуникативных функций ребенка в зависимости от возраста (есть шведская программа, куда загружают данные ребенка, и она показывает, какие методы лечения и реабилитации подходят). После чего определяется прогноз заболевания и потенциал ребенка, и уже потом выстраивается схема лечения и комплекс реабилитации.
- Должно быть ранним, индивидуальным, комплексным, длительным.
- Раннее лечение — своевременное создание базиса для выработки нормальных реакций, позы, реакции равновесия, адекватную стимуляцию сенсорной и моторной деятельности ребенка.
- Индивидуальный подход к лечению предполагает учет характера и степени поражения нервной и нервно-мышечной систем, а также общего соматического состояния ребенка.
- Комплексное лечение включает ортопедические мероприятия, физиотерапию, лечебную физкультуру, занятия с логопедом, медикаментозную терапию.
- Медикаментозная терапия назначается с целью стимуляции мозга и улучшения его метаболизма, коррекции нарушений мышечного тонуса, обменных процессов в мышечной ткани, снижения внутричерепного давления, нервно-рефлекторной возбудимости.

В каких случаях при ДЦП возможно хирургическое вмешательство
Оперативные методы лечения применяются при определенных стандартизированных доказательных критериях — при формировании контрактур и деформаций опорно-двигательного аппарата.
При контрактурах применяется "тенотомия" — рассечение сухожилия. После операции обязательно нужны ортезы — иначе операция бессмысленна. Позаботьтесь, чтобы ортез был сделан к тому времени, как снимут гипс, продумайте это заранее, можно сделать по квоте. (Для ортеза нужен слепок с ноги. Снимают половину гипса, делают слепок и обратно надевают лангетку, ребенок 2 недели ждет ортез в лангетке.)
При спастике возможны следующие виды нейрохирургических операций:
- Селективная (спинальная) ризотомия — это двухстороннее иссечение корешков спинного мозга. После операции мышечный тонус частично восстанавливается, боли уходят, и ребенок чувствует гораздо меньшее напряжение.
Селективная невротомия проводится при деформациях стоп, мышечной дистонии и частичных спастических парезах. Для начала определяется та мышечная группа, которая имеет повышенный тонус. Врач осуществляет доступ к периферическому нерву, выявляет нейроны, провоцирующие напряжение, и пересекает их.
- Имплантация баклофеновой помпы. Помпа представляет собой круглый металлический диск 2-3 см толщиной и около 7 см в диаметре. Помпа имплантируется под кожу в области живота и после этого программируется при помощи пульта дистанционного управления. Заправляется баклафеном, снимающим спастику, который поступает непосредственно в спинномозговую жидкость постоянными дозами. Из плюсов — эффективное снижение спастичности мышц, позволяющее вести более активный образ жизни. Из минусов — необходимость заправки баклафена по мере его использования в условиях стационара примерно каждые 3 мес.
- Установка (имплантация) нейростимулятора. Нейростимулятор состоит из батареи и электроники. Он имплантируется подкожно и вырабатывает электрические импульсы, необходимые для стимуляции спинного мозга, что ведет к уменьшению спастики.
Куда обращаться, если у ребенка ДЦП
Клиники, отделения нейрохирургии
Федеральное государственное автономное учреждение "Национальный медицинский исследовательский центр нейрохирургии имени академика Н. Н. Бурденко" Министерства здравоохранения Российской Федерации.
Москва, 4-я Тверская-Ямская, д.16
www.nsi.ru
ФГБУ "Федеральный центр нейрохирургии" Минздрава России
г. Новосибирск, ул. Немировича-Данченко, д. 132/1
www.neuronsk.ru
ФГБУ Федеральный центр нейрохирургии Министерства здравоохранения Российской Федерации
г. Тюмень, ул. 4 км Червишевского тракта, д. 5
www.fcn-tmn.ru
Научно-исследовательский клинический институт педиатрии имени академика Ю.Е. Вельтищева ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава
Москва, ул. Талдомская, д. 2
www.pedklin.ru
Фонды, у которых есть программы по оплате реабилитации при ДЦП:
- Мир счастья
- Созидание
- Милосердие (фонд создан в 2006 году для помощи детям-сиротам и детям-инвалидам с тяжелыми заболеваниями, которые находятся на воспитании в детских домах, школах-интернатах, приютах, домах ребенка):
- Галчонок
- Артемка
- Росспас
- Предание
- Помоги.орг
- Русфонд
- Правмир
- Дети Земли
- Мир помощи
- Добросердие
- Счастливый мир
- Бумажный журавлик
- Димина мечта
- Адели
- Помоги спасти жизнь
- Клуб добряков
- Гольфстрим
– Скажите, Екатерина, как происходит выбор средств и методов работы с ребенком, получившим диагноз детский церебральный паралич?
– К сожалению, не всегда так, как хотелось бы. В основе успешной реабилитации лежит, во-первых, правильный и точный диагноз, во-вторых, информированность родителей, ведь именно они принимают решение о том, как и где реабилитировать ребенка. Часто они руководствуются мифами, один из которых заключается в том, что необходимо успеть реабилитировать малыша до 3-х лет, а иначе все у него будет плохо.
Представьте себе, в каком стрессе находятся родители, особенно, если учесть, что у нас в стране в достаточном количестве отсутствуют центры физической реабилитации за пределами Москвы и Санкт-Петербурга, а уж центры раннего вмешательства можно пересчитать по пальцам. Но даже если им удается попасть в один из таких центров, срабатывает второй миф: реабилитация при ДЦП тем эффективнее, чем больше часов в день, дней в неделю и недель в году ребенок проводит на занятиях массажем и лечебной физкультурой.
Это очень опасный миф, потому что интенсивность занятий, особенно при отсутствии точного понимания того, в чем специфика нарушений именно этого больного, приводит к напряжению, боли, усталости у самого ребенка и повышает уровень стресса у родителей, а желаемого результата не дает.
Часто родители рассказывают о том, что во время массажа ребенок плачет и кричит, то же самое – во время занятий Бобат-терапией. Но никакие занятия через боль и крик не приведут к стабильному улучшению состояния больного. При Бобат-терапии физический терапевт должен включить своего пациента в совместную деятельность, ребенок должен осознанно выполнять то или иное действие, что исключает с его стороны негативную реакцию. Если же она есть, действия терапевта изначально неверны и не могут привести ни к каким улучшениям. К сожалению, грамотных физических терапевтов у нас единицы.
– Значит, не зря родители стремятся найти деньги и повезти своего ребенка на курс реабилитации за границу? Популярность Китая имеет серьезные основания?
– К сожалению, эти основания тоже вполне мифические. Что и откуда родители знают о Китае? В основном, от других родителей. Слышали, например, что в Китае вообще нет детского церебрального паралича. Это, кстати, близко к правде, но не потому, что там всех реабилитируют, а потому, что дети недоношенные либо травмированные в перинатальный период – то есть группа риска по ДЦП – просто не выживают. На интернет-форумах мамы, побывавшие в Китае на реабилитации, пишут, что занятия интенсивные, по 6 часов в день, и это само по себе вдохновляет читающих это сообщение родителей, ведь для них интенсивность означает эффективность. А это, как я уже сказала, заблуждение.
Что касается оценки результатов, то мама больного – не самый объективный судья, особенно если поездка в Китай проходила на деньги благотворителей. Разве можно не поблагодарить и не сообщить об успехе? И на самом деле может оказаться, что после курса лечения ребенок стал, например, тверже опираться на ручку или на ножку, но вот случилось с ребенком ОРВИ, и после него – откат назад. Результат не был стабильным.
Мы, специалисты, всегда хотим видеть подробный отчет о реабилитации: оценку изначального состояния ребенка в соответствии с диагностическими критериями, постановку целей и задач реабилитации, выбор терапий с обоснованием их полезности при специфических проблемах данного пациента, ход работы с пациентом, оценка его состояния по окончании курса.
Подобного рода выписки я ни разу не видела у родителей, вернувшихся после прохождения курса в Китае. Получается, увы, что деньги российских родителей и благотворителей уходят в Китай на развитие сервиса, эффективность которого пока не имеет научных доказательств, в то время как российский сервис для детей с ДЦП по-прежнему оставляет желать лучшего.
– Но тогда, может быть, стоит ездить на реабилитацию в европейские страны? Вы принимали участие во многих совместных проектах с медицинскими учреждениями Великобритании и других стран Западной Европы, что вы скажете на этот счет?
– В Европе все происходит совершенно иначе, прежде всего потому, что терапевты, работающие с пациентом, выстраивают свое вмешательство на основе подробной и тщательной оценки его состояния, слабых и сильных сторон, потенциальных возможностей, на которые можно опереться в работе с ним. Все фиксируется в подробных отчетах, как я описала это выше.
Я убеждена, что упор должен делаться на создание доступного сервиса в нашей стране. Нет ничего плохого в том, что родители свозили ребенка позаниматься в Бобат-центре в Германии, но по возвращении домой за отсутствием специалистов реабилитация обрывается. Кроме того, маленькому ребенку для того, чтобы использовать ресурсы организма на реабилитацию, умственное и физическое развитие, необходима стабильность. Он не должен проводить 5-6 месяцев в году неизвестно где, в чужом доме, в походных условиях. Это слишком большая нагрузка на нервную систему даже взрослого человека, не говоря уже о ребенке, у которого к тому же она уже пострадала.
Необходимо определить, какая именно форма ДЦП у конкретного пациента. Мне приходилось иметь дело с детьми, которым в течение первых лет жизни трижды меняли диагноз, ставили, например, сначала спастическую форму, потом гиперкинетическую, а затем – гемипарез. И каждый раз родители кидались лечить ребенка в соответствии с вновь обозначенным заболеванием, а ведь каждое из них требует своего подхода в реабилитации.
И самое главное заключается вот в чем. Как только новорожденный ребенок отнесен в группу риска по церебральному параличу, в европейских клиниках начинается работа команды специалистов. Нередко такой младенец после рождения оказывается в реанимации, и в европейских клиниках прямо сюда, в реанимацию, к его матери приходят физический терапевт, логопед и эрготерапевт. Пока невролог обследует малыша со всех сторон, исключает генетические заболевания, назначает МРТ для выявления пораженных участков мозга, терапевты начинают оценку состояния пациента, его дефицитов и возможностей, и тут же начинают работу с этими конкретными дефицитами. Например, логопед должен помочь научить ребенка сосать и глотать, если у него затруднения с этим. Отчеты терапевтов направляются неврологу, и на основании того, как пациент реагирует на вмешательства, он, в свою очередь может уточнить диагноз.
У команды специалистов есть еще одна важная задача: успокоить родителей, подробно ознакомить их с особенностями диагноза, с индивидуальным профилем их малыша, рассказать о том, какие есть методы реабилитации, как организовать жизнь ребенка, создать для него развивающую среду, как заниматься с ним дома.
Отлаженный алгоритм диагностики, хорошо поставленная просветительская работа с родителями и наличие грамотных физических терапевтов и других специалистов-реабилитологов – вот условия, которые позволят каждому ребенку с церебральным параличом реализовать в полной мере свой потенциал и достигнуть оптимального для себя качества жизни.
Читайте также:


