Как исправить походку при дцп
Ходьба на носочках – это болезненное проявление ДЦП, при котором голеностопный сустав находится в согнутом состоянии. Ходьба на носочках вызывается повышенным тонусом трехглавой мышцы голени и является одним из самых часто встречающихся симптомов ДЦП. В тяжелых случаях ребенок не только стоит на носочках, но даже перекрещивает ноги. В результате появляется так называемая походка косаря.
Данное нарушение двигательного аппарата является по большей части результатом неполноценного развития мозга. Выявлять и корректировать патологическую ходьбу на носочках необходимо как можно раньше.
Следует, однако, понимать, что существуют два детской типа ходьбы на носочках: физиологический, который является нормой, и патологический, являющийся отклонением.
Физиологический тип ходьбы на носочках
Ходьба на носочках физиологического типа должна пристальным наблюдаться родителями и участковым педиатром. Если наблюдаемое сопротивление голеностопного сустава в пассивном движении относительно большое и мышцы голени твердеют, родителям ребенка необходимо как можно раньше обратиться за консультацией к реабилитологу.
Проверка реакции опоры

Ходьба на носочках как вредная привычка
Различают и условно патологический тип ходьбы на носочках. Такая привычка может развиться у детей с синдромом гиперактивности и другими патологиями поведения. Неразвитость вестибулярного аппарата нередко проявляет себя хождением на носочках.
У таких детей при измерении мышечного напряжения (выражающегося через амплитуду пассивных движений) голеностопного сустава патологических отклонений не выявляется. В подобных случаях обычно достаточно коррекции поведения и сенсорной интеграционной терапии, одним из инструментов которой является ходьба на пятках по коврику с размеченными шагами.

Патологический тип ходьбы на носочках
Поскольку именно патологическая ходьба на носочках часто является первым зримым указанием на отклонение в развитии мозга, при появлении нижеперечисленных признаков родителям следует обратить на данное нарушение особое внимание и безотлагательно обратиться к реабилитологу за осмотром и консультацией.
Итак, паталогическая ходьба на носочках:
- появляется в возрасте до четырех месяцев;
- наблюдается на протяжении длительного времени и не проходит в положенный (к восьмимесячному возрасту) срок;
- сочетается с отставанием в развитии двигательных навыков;
- сопровождается другими нарушениями работы опорно-двигательного аппарата;
- наблюдается у ребенка с пониженной чувствительностью слуха и зрения;
- происходит на фоне заметной деформации нижних конечностей.
Методы коррекции патологической ходьбы на носочках
В больницах Юньчена используются различные методы коррекции патологической ходьбы на носочках у детей с ДЦП. В мировой практике наиболее эффективными и часто применяемыми являются (в порядке распространенности):
- растяжка мышц приложением усилия извне;
- тренировки на коррекционной подставке для ног;
- коррекция с использованием кинезиотейпирования;
- продолжительная пассивная разработка суставов (СРМ-терапия);
- инъекции ботокса типа А;
- улучшенный метод Понсети (с использованием полимерного бандажа);
- коррекция с использованием низкотемпературного голеностопного ортеза (AFO).
Остальные методы коррекции патологической ходьбы на носочках мало распространены, характеризуются недоказанной эффективностью либо требуют использования радикальных мер лечения.
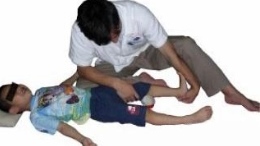
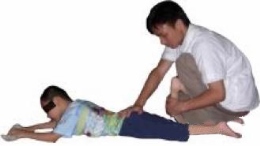
Улучшенный метод Понсети (проводимый с использованием полимерного бандажа) может применяться для коррекции контрактуры (спазма) голеностопного сустава, спазма трехглавой мышцы голени тяжелой степени, клонуса голеностопного сустава и других типов нарушений, при которых длительное применение метода растяжки мышц вручную не эффективно.
Детям, которые могут ходить, не рекомендуется применение метода коррекции с использованием низкотемпературного голеностопного ортеза (AFO). В особенно тяжелых случаях возможно применение в ночное время.
Растяжка мышц вручную – наиболее распространенный метод коррекции
Растягиваются икроножная и камбаловидная мышцы в двух положениях ног: с вытянутыми ногами и с согнутыми коленями. Для усиления проприоцептивных ощущений к собственно растягиванию можно добавить вибрационный массаж (постукивание) внутреннего и наружного края стопы.
Сразу после растягивания полезно проводить тренировку активного сгибания голеностопного сустава в различных позах и с использованием вспомогательных приспособлений.



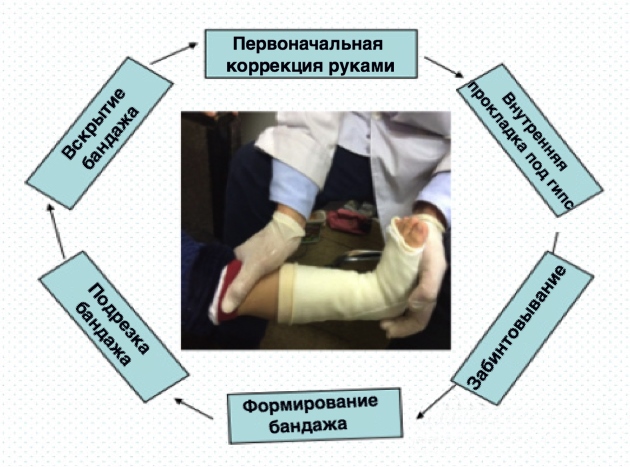
Полимерный бандаж как дополнение к методу Понсети
Обычно один курс лечения хождения на носочках при ДЦП составляется из шести-восьми процедур. Угол коррекции сгиба ноги в голеностопном суставе за одну процедуру составляет приблизительно шести градусов. К завершению курса угол сгибания стопы должен достичь 60-70 градусов.
После наложения бандажа ребенок может ходить почти сразу, что позволяет продолжать реабилитационные тренировки в обычном режиме. Этот метод характеризуется значительной протяженностью лечебного воздействия: благодаря фиксации ног, длящейся круглые сутки в течение нескольких дней и даже недель, увеличивается пластичность мышечных волокон.
Если в период ношения фиксирующего бандажа больному церебральным параличом дается надлежащая нагрузка и с ним проводятся целенаправленные тренировки, его двигательная модель заметно меняется к лучшему. Позитивный эффект сохраняется на протяжении двух лет.
Благодаря фиксации голеностопного сустава ребенок при ходьбе ставит ногу сначала на пятку, и лишь потом перемещает вес на всю стопу – хотя прежде, до бандажирования, контакт с поверхностью начинался с носка.
Подобное изменение в двигательном цикле позволяет мозгу научиться правильной последовательности действий.
Кроме того, оказывается корректирующий эффект на такие нарушения как:
- переразгибание колена (рекурвация);
- антеверсия (смещение кверху) таза;
- гиперлордоз поясничного отдела (выпячивание живота вперед);
- утиная походка, при которой ягодицы смещаются выдаются назад и вверх во время шагового движения.
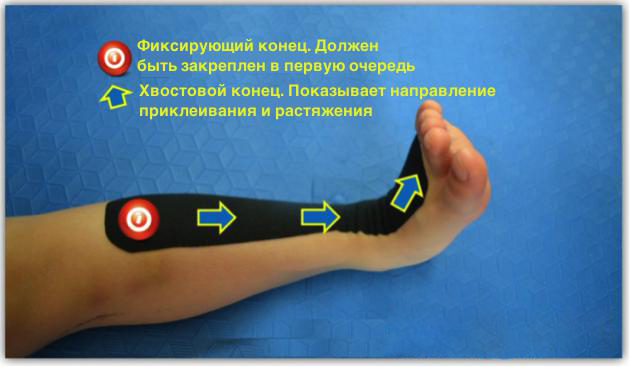
Метод кинезиотейпирования в лечении ходьбы на носочках
Кинезиотейпирование способствует расслаблению трехглавой мышцы голени, помогает тыльному сгибанию стопы, облегчает коррекцию положения лодыжки. Схема тейпирования при лечении ходьбы на носочках у детей с ДЦП включает в себя решение двуединой задачи:
- тейпирование для расслабления трехглавой мышц голени;
- тейпирование для стимуляции сокращения передней большеберцовой мышцы.
Нога фиксируется в естественном положение или с небольшим сгибанием назад. Фиксирующий конец тейп-ленты прочно закрепляется на верхней третьей части латерального края большеберцовой кости и растягивается на внутреннюю и наружную лодыжку. При этом хвостовой конец должен находиться на тыльной стороне стопы.
Поскольку необходимо по возможности избежать подворачивания стопы внутрь под действием передней большеберцовой мышцы, хвостовой конец не должен полностью располагаться в конечной точке крепления тейпа.

Инъекции ботулина типа А в лечении ДЦП
ходьба на носочках, вызванная мышечным спазмом, весьма эффективно поддается коррекции инъекциями ботулина типа А. Введение препаратов ботулотоксина с целью длительной миорелаксации широко распространено в международной практике. При назначении препарата необходимо обязательно четко знать показания к применению и сочетать инъекции с реабилитационной терапией.
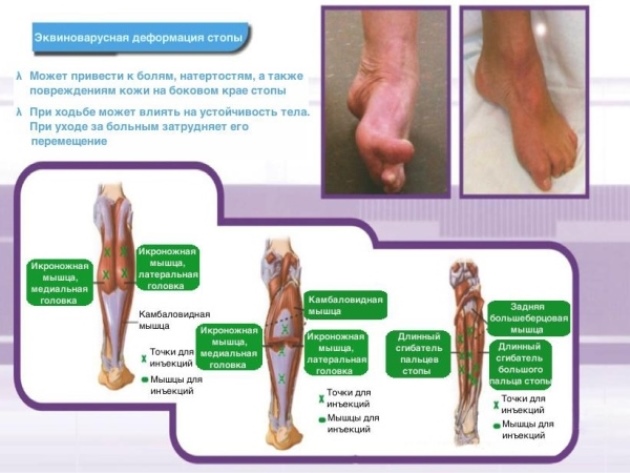
Срок действия инъекции 3-6 месяцев. Детям, прибывающим в Юньчен на лечение ДЦП, рекомендуется получать инъекции ботулина А за несколько недель до прохождения реабилитационного курса.
Методы устранения контрактуры ахиллова сухожилия
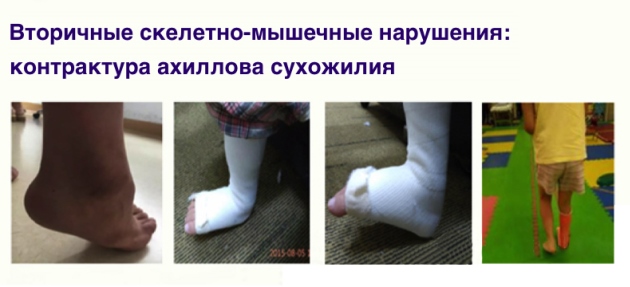
Применяется улучшенный метод Понсети: пошаговое приспособление голеностопного сустава к положению под нормальным углом, снижение мышечного напряжения голеностопного сустава. Через пять минут после проведения процедуры ребенок может начинать ходить, что позволяет обучить мозг нормальной ходьбе.
Данный метод в настоящее время является наилучшим для коррекции контрактуры ахиллова сухожилия, тяжелых спазмов и деформации суставов легкой степени, вызванных длительной ходьбой на носочках. Этот метод эффективен и может применяться на протяжении долгого времени.
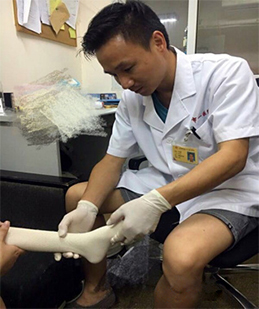
Для фиксации ноги используется голеностопный ортез из низкотемпературного термопластика или эластичный ортез – но исключительно для ночного времени! Ходить в ортезе запрещено, активные игровые нагрузки не допускаются! Применяется в качестве закрепительной терапии после применения метода Понсети
Коррекция статическим положением (внешняя фиксация, регулируемый угол, ходьба ограничена): применяется при анкилозе и для послеоперационной фиксации.

Однако у изделия достаточно высокая цена, кроме того, пациенту невозможно или затруднительно ходить во время применения.
Система классификации крупных моторных функций (GMFCS): III и более степень, амплитуда пассивных движений (PROM): мышечное напряжение II/III.
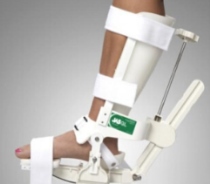
Голеностопный ортез, позволяющий двигаться, рекомендуется детям со спазмами тяжелой степени, которые ходят дома и на улице. Движения лодыжки фиксируются в пределах 90 градусов.

Однако наилучшим способом является ходьба с ортопедическими стельками после снятия спазма по методу Понсети.
Система классификации крупных моторных функций (GMFCS): III и более степень, амплитуда пассивных движений (PROM): мышечное напряжение I
Детям со спазмами голеностопного сустава легкой степени, которые ходят дома и на улице, достаточно применения биомеханических ортопедических стелек. Поднятие щиколотки вынуждает пятку касаться земли, а также улучшает проприоцептивное ощущение пятки.
Применение голеностопного ортеза для детей с такой степенью отклонений может принести больше вреда, чем пользы, так как ортез ограничивает движение голеностопных суставов, что часто влечет появление других нарушениям походки, а также оказывает негативное влияние на развитие голени и стопы.
Система классификации крупных моторных функций (GMFCS): ниже III степени, амплитуда пассивных движений (PROM): мышечное напряжение II/III
Детям со спазмами тяжелой степени, которые не могут ходить или для которых способность ходить и стоять не является целью на данный момент, рекомендуется применять статический голеностопный ортез.

Статический голеностопный ортез надевается на ночь и в остальное время, когда ребенок не проходит реабилитационную терапию, чтобы контролировать позу на протяжении 24 часов в день.
Система классификации крупных моторных функций (GMFCS): ниже III степени, амплитуда пассивных движений (PROM): мышечное напряжение I
Детям со спазмами легкой степени, которые не могут ходить или для которых способность ходить и стоять не является целью на данный момент, рекомендуется применять статический голеностопный ортез из низкотемпературного термопластика.

Относительная прочность пластика низкотемпературной формовки достаточно низка. Ортез из этого материла нельзя нагружать, однако доступность цены приспособления является важным фактором выбора. Данный ортез надевается на ночь и в остальное время, когда ребенок не проходит реабилитационную терапию, чтобы контролировать геометрию нижней конечности на протяжении 24 часов в день.
Важно знать!
По различным причинам голеностопный ортез назначается к использованию чересчур часто. Многие пациенты, у которых присутствует спазм легкой степени, но могущие ходить самостоятельно; и даже некоторые пациенты, не имеющие деформаций стопы, приводящих к ходьбе на носочках, а всего лишь имеющие нестабильный голеностопный сустав, на протяжении долгого времени применяют ортезы.
В краткосрочной перспективе применение ортезов у таких детей в некоторой степени помогает улучшить стабильность голеностопного сустава, но поскольку функции сустава замещаются ортезом, ношение приспособления приводит к отсутствию достаточной тренировки функций самого сустава.
Голеностопный сустав является одним из трех главных регулирующих механизмов динамического равновесия тела в положения стоя. Он также является наиболее часто используемым видом механизма реагирования, регулирующим равновесие в положении стоя.
Кроме того, в положении стоя в покое каждая пяточная кость несет нагрузку половину веса тела, а во время ходьбы эта нагрузка становится равной четырехкратному весу тела. В подавляющем большинстве случаев применение ортезов у детей с дефектом, вызывающем ходьбу на носочках, приводит к тому, что пятка не касается земли, в результате чего связки и фасции в области пятки и голеностопного сустава не получают необходимой механической и проприоцептивной стимуляции, что, в конечном итоге, негативно влияет на развитие пятки.
Обычно у детей, которые на протяжении долгого времени носят ортезы, пятка маленькая, голеностопный сустав неустойчив, тонус подошвенной фасции снижен, а свод стопы оседает вниз.
Детский церебральный паралич (ДЦП) или Cerebral palsy (CP) одно из часто встречающихся хронических заболеваний детей и взрослых, характеризующееся прогрессирующим ухудшением общего состояния здоровья, увеличением спазмов и спастики.
Термин ДЦП используется только на территории России. В мировой практике используют определение Cerebral palsy (CP).
В России только по официальной статистике более 120 000 человек имеют диагноз детский церебральный паралич. Распространённость детского церебрального паралича в России среди новорождённых составляет 2 на 1000 родившихся.
Считается, что первопричиной ДЦП является поражение одного или нескольких участков головного мозга, в результате чего развиваются прогрессирующие нарушения работы всего организма.
Менее распространённый тип церебрального паралича - это приобретённый ДЦП или Cerebral palsy (CP), где первопричиной часто является черепно-мозговая травма, перелом шеи или позвоночника, инфекции мозга (менингит и пр.), инсульт, длительная высокая температура, перенесённые тяжёлые инфекционные заболевания и пр.
Очень редко в качестве первопричины возникновения ДЦП рассматриваются психосоматические и соматопсихические факторы. Часто именно они приводят к нарушениям респираторного и клеточного дыхания, возникновению спазмов и спастики в соединительной ткани, что в свою очередь, приводит к следующим сопутствующим нарушениям:
- двигательной и мышечной активности;
- работы внутренних органов и систем;
Чёткого и полного комплекса данных о причинах возникновения ДЦП пока нет. В мировой профессиональной среде ежегодно появляются новые версии и теории о причинах возникновения этого заболевания.
На данный момент основными причинами врачи называют нарушения, возникающие в процессе развития беременности, роды и первый год жизни ребёнка. В частности, в качестве причин и основных факторов риска сегодня считают:
· Резус-фактор или групповая несовместимость плода и матери.
· Внутриутробная инфекция во время беременности.
· Вирусное или инфекционное заболевание, перенесённое женщиной во время беременности.
· Преждевременная отслойка плаценты приводит к множественным нарушениям здоровья матери и плода, а также к преждевременному оперативному родоразрешению.
· Неправильное предлежание плода на последнем сроке беременности часто приводит к травматизации младенца в процессе родов.
· Обвитие пуповиной, провоцирующее возникновение острой гипоксии, которая резко ограничивает поступления кислорода в головной мозг ребёнка, что приводит к гибели клеток головного мозга и кровоизлияниям.
· Анатомически и клинически узкий таз роженицы.
· Дискинезия головного мозга плода.
· Низкий вес при рождении.
· Рождение крупного плода.
· Длительные, осложнённые роды.
· Травмы, полученные младенцем в процессе родов.
· Травмы в период первого года жизни.
· Перенесённые инфекционные заболевания в период младенчества, в том числе осложнение после прививок.
В качестве фактора риска возникновения ДЦП можно смело называть проблему исчезновения культуры выхаживания и выпестования младенца, которая гарантировала рождение и развитие здорового младенца.
Подробнее вы можете узнать информацию в видео ДЦП: причины и методы оздоровления.
Сегодня мало кто из специалистов учитывает стрессовое состояние роженицы и младенца, а также особенности реакции соединительнотканной системы человека на стресс. Практически никто не учитывает влияния психосоматических и соматопсихических факторов на развитие у младенца ДЦП.
Психоэмоциональные, психосоматические и соматопсихические состояния человека всегда сопровождаются реакциями соединительнотканной системы и всего организма в целом, что в свою очередь, приводит к нарушению респираторного дыхания, дыхания на клеточном уровне, спазмам, сети спазмов и далее к спастике, которая сохраняется в теле всю жизнь. Одновременно этот процесс сопровождается специфическими биохимическими и физиологическими процессами.
Более полное объяснение вы можете посмотреть на бесплатном вебинаре " От понимания причин к корректной реабилитации по методу Н. Лоскутовой БФМ". Для просмотра требуется обязательная регистрация!

Метод Надежды Лоскутовой БФМ учитывает все вышеуказанные факторы, и при условии ежедневной, системной и последовательной работы позволяет:
- полностью восстановить респираторное дыхание и дыхание на всех уровнях организма;
- восстановить волновую линейную и нелинейную биодинамику тела;
- гармонизировать внутренние биодинамические ритмы опорно-двигательного аппарата, всех органов и систем организма;
- освободить от спазмов и спастики всю соединительнотканную систему организма и восстановить полную свободную амплитуду микро и макродвижений;
- освободить от спастики соединительнотканную систему и восстановить свободную циркуляцию всех жидкостей в организме, в том числе восстановить питание клеток;
- восстановить питание мозга и когнитивную функцию.


Рассказывает Дарья Павловна Минисиярова,
По мере роста ребенка, особенно с момента первых шагов и развития способности ходить самостоятельно, родители могут обнаружить, что не все с походкой ребенка выглядит благополучно. На самом деле, в большинстве случаев родители могут тревожиться напрасно: походка ребенка в возрасте от одного года до трех совсем не похожа на взрослую.
Ребенок ставит ноги более широко, делает быстрые и короткие шаги, использует руки как балансиры — это является нормой. Ставить пятку на землю при ходьбе дети начинают с возраста 15-18 месяцев. Бегать ребенок начинает с 16-ти месячного возраста, а менять направления при беге, начиная с возраста 2 лет. Подниматься по ступенькам ребенок может примерно с двух лет, а ходить по ступенькам – с 3-х лет. Способность прыгать на одной ножке ребенок получает в возрасте 3 года. У ребенка школьного возраста длина шага увеличивается, а частота шага уменьшается. Походку и осанку взрослого человека ребенок обретает в возрасте около 8 лет.
Какие варианты походки могут насторожить родителей, но являться вариантом нормы?
Родители часто обращаются к ортопедам, когда считают следующие варианты детской походки патологической. Однако большинство из нижеперечисленных вариантов являются нормой для определенного возрастного периода, и разрешается с возрастом:
Если эти ортопедические отклонения сохраняются за пределами ожидаемого возрастного диапазона, являются прогрессивными или асимметричными, или если они сопровождаются развитием болевого синдрома, либо функциональными ограничениями или признаками неврологического заболевания – в этом случае необходимо получить консультацию у детского ортопеда и невролога. Также лечение требуется при деформации костей ног и коленных суставов на фоне гипофосфатемического рахита у детей. Рахит, проблема роста костей, обычно вызванная недостатком витамина D или кальция в организме, вызывает сильное искривление ног, а также может вызывать мышечные боли и увеличение селезенки и печени. Рахит сегодня встречается гораздо реже, чем в прошлом. Рахит почти всегда корректируются путем добавления в рацион витамина D и кальция. Однако некоторые виды рахита связаны с генетическим состоянием и могут потребовать специализированного лечения у эндокринолога.
Какие варианты походки у детей свидетельствуют о развитии необратимого патологического процесса и требуют проведения лечения?
Ниже приведен список патологических вариантов нарушений походки, которые могут наблюдаться у детей:
Как можно проверить походку у ребенка?
Сначала понаблюдайте за входящим в комнату ребенком — скорость, шаг, баланс. Попросите ребенка пройти через комнату, повернуться и вернуться. Попросите его пройти по прямой линии, ставя ноги по пятку к носку. Попросите ребенка пройти на пятках и на носочках по прямой линии. Попросите ребенка присесть на каждую из ног. Попросите согнуть колено на весу, попрыгать на одной ноге и двух ногах, ударить ногой по мячу. Предложите ребенку подняться со стула и пройти через комнату, повернуться и вернуться на стул. Для оценки функций мозжечка можно предложить ребенку встать со сдвинутыми вместе стопами, с закрытыми глазами и вытянутыми прямо перед собой руками – затем предложите коснуться указательными пальцами каждой руки носа с закрытыми глазами.
При выявлении отклонений в любом из тестов, необходимо показать ребенка детскому ортопеду.

Беседу ведут профессор, доктор медицинских наук, нейрореабилитолог В.А. Исанова и врач-невролог высшей категории, кандидат медицинских наук Сергеева Р.А.
С удовольствием ответят на вопросы о неврологическом дефиците, нарушениях двигательных и когнитивных функциях.
В.А. Исанова - автор уникальных методик,которая изучала организацию реабилитационной помощи, нейрофизиологические свойства и технику зарубежных методов реабилитации в Германии, Великобритании.



Я уже на форуме создавала тему,поэтому скопирую её:
Как откорректировать походку ( спастическая диплегия)и возможно ли улучшить?
Что-то кажется мне,что с возрастом уже тяжелее что-то исправляется.Не смотря на то,что мы и так много достигли(и иногда даже невозможного),всё равно хочется большего.
Сейчас продумываю вопрос о летнем отдыхе,хочется включить в него максимально полезные для этой цели методики,программы,процедуры и прочее,что ещё нам может помочь как-то.Пройдя много всего от Евпатории до Израиля(жаль до Домана так и не добрались),поняла,что в данный момент кроме массажей-ЛФК-плавания-остальное всё как-то малоэффективно уже..Да и от этого вроде уже сильных изменений нет,просто как поддерживающая терапия..(Может,не права.Что посоветует знающая публика?На что сделать акцент?Может,что-то где-то новенькое сейчас появилось,какие-нибудь специалисты,нано-методики и т.п.?Или со своего опыта что-то?Рассмотрю любые варианты,как в денежном,так и в географическом измерении.
Видео снимали 1,5 месяца назад,и вот такая у нас летящая походка..На месте стоим с трудом,ветер подует-падаем))
Парню 6 лет,скоро в школу,хочется подготовиться как-то.

По видио и из ваших слов можно предположить что у мальчика доминирует атонико-астатическая форма ДЦП для которой характерна походка "моряка" - с широкой базой опоры и сниженный (не обязательно) мышечный тонус. Из публикаций и собственного опыта - это самая благоприятная форма ДЦП. Сразу оговорюсь что не ставьте ребенку целью жесткие временные рамки - в школу только в семь, ну пойдет в 8, ничего страшного не случится. Вы абсолютно правы что нет ни волшебных пилюль и уколов и никакие операции не смогут восстановить нарушения движения, только упорный труд. но этот труд можно сделать значительно эффективнее и привлекательнее если применять методы способствующие усилению импульса от периферии (мышцы, суставы, связки) к центру управления "полетом" - головному мозгу. С этой целью и был разработан костюм Атлант, он усиливает сигналы и тем самым помогает мозгу "найти" те мышцы, суставы, связки которые утратили связь с мозгом вследствие его повреждения. С ними-то все в порядке, проблема в том что погибли нервные клетки, от которых идут команды. поэтому сохранные клетки должны их "найти" и взять на себя руководство. В РЦ Атлант готовы вам помочь,12дневный курс лечения покажет вам как можно эффективно тренироваться и восстанавливаться.
Невролог высшей категории, Рената Александровна Сергеева

Формирование навыков прямостояния и ходьбы у ребенка с ДЦП
В ряде случаев у детей с церебральным параличом двигательная недостаточность проявляется в нарушениях равновесия и координации движений. При некоторых формах заболевания затруднено выполнение всех произвольных движений главным образом из-за насильственных, непроизвольных движений – гиперкинезов. До поступления ребенка в школу важно сформировать у него возможно более правильную и устойчивую походку. Если ребенок при ходьбе судорожно сгибает руки, опускает голову, втягивая ее в плечи, то его необходимо водить, стоя сзади с поддержкой за разогнутые назад руки. В такой позе он должен развернуть плечи и поднять голову. Иногда приходится с силой разгибать руки в локтевых суставах и фиксировать. При дальнейших упражнениях в ходьбе руки, отведенные назад, следует расслаблять, потряхивая, покачивая из стороны в сторону и вперед-назад, и привносить, таким образом, правильные координационные соотношения в движениях рук и ног. У детей с церебральным параличом основные трудности в сформированной ходьбе зависят от ряда причин. Существуют конкретные приемы для их устранения или ослабления.
1. Нарушение опороспособности ног. У некоторых детей задерживается подошвенный рефлекс. Он проявляется даже в старшем возрасте настолько сильно, что любое прикосновение к стопе вызывает сильное и длительное сгибание пальцев. Преодолевать это нужно следующими приемами:
а) Ребенок лежит на кушетке. Взрослый сгибает его ногу в коленном и тазобедренном суставах правой рукой, а левую подносит к стопе, мягко нажимая на нее и препятствуя сгибанию пальцев.
б) Самостоятельно сгибая ногу и затем разгибая, нажать стопой на ладонь взрослого, стараясь не сгибать пальцы (взрослый проводит мягким движением руки по пальцам ноги ребенка).
в) Сгибать ноги и ставить на кушетку, не сгибая пальцев (если не получается, взрослый помогает ребенку разогнуть пальцы ног).
г) Взять детский стульчик, сесть и выполнить следующие упражнения:
потопать (в определенном ритме приподнимать по очереди стопы над полом и резко их опускать);
постучать (приподнимать и опускать поочередно переднюю часть стопы, опираясь на неподвижную пятку);
погладить коврик стопой (слегка сгибая и разгибая ногу в коленном суставе, плавно водить ногой по коврику);
прокатывать канат (опустив ноги на канат, касаться пола поочередно пальцами и пятками).
д) Опороспособность нарушается из-за слабости мышц, расположенных на тыльной поверхности стопы. Слабость мышц, особенно с наружного края (приподнимающих наружный край стопы), является причиной отвисания вниз наружного края стопы или всей стопы. Проверить это можно так: положить ребенка на спину и попросить его спокойно полежать с выпрямленными ногами. Если часть стопы со стороны мизинца опущена и как бы повернута внутрь, то тогда ребенку будет трудно приподнимать ее над полом во время ходьбы, она как бы “тянет” ногу.
Для укрепления опороспособности рекомендуется ежедневно проводить массаж стопы (тыльной поверхности) и движения стопой.
В положении лежа на спине с прямыми ногами, разведенными на расстояние до 10-15 см (под головой высокая подушка, чтобы ребенок мог видеть свои ноги), глядя на стопы, производить сгибание и разгибание пальцев (стопы в исходной позиции тыльно согнуты, т. е. Приподняты кверху, к себе). Если ребенок не может удерживать ноги в данном положении, нужно ему помочь, подкладывая под стопы мягкий валик, поддерживая рукой. Следует проделать упражнения:
тыльно согнуть ногу и удержать 2-3 с. Свободно и равномерно опускать стопу, затем вновь приподнять к себе и удерживать 2-3 с;
тыльно сгибая стопу, коснуться мизинцем ноги игрушки, подвешенной сбоку;
тыльно сгибать стопу к игрушке, преодолевая сопротивление, которое оказывает взрослый мягким нажатием на ее поверхность;
сидя на стуле, с полной опорой ступней о пол, приподнимать пальцем переднюю часть стопы (опора на пятку) и опускать до полной опоры о пол;
сидя на стуле, приподнять стопы до опоры на пятку, развести в стороны, опустить, скольжением по полу довести до передней линии и вновь приподнять;
сидя на стуле, приподнять стопу, дотронуться до подвешенного на веревке мяча, подтолкнуть его вверх.
е) Рекомендуется ходьба по наклонной плоскости; ходьба с перешагиванием через положенные на полу предметы (высота 10 см от пола); ходьба вверх по лестнице; лазанье по гимнастической стенке.
2. Часто слабость мышц, приподнимающих стопу над полом, сочетается с повышением тонуса в подошвенных сгибателях стоп. В таком случае ребенок ходит, опираясь больше на переднюю часть стопы, иногда совсем не опускается на пятку. Чтобы укрепить мышцы стопы, целесообразно проводить занятия на фоне медикаментозного лечения, а также физиотерапевтические процедуры, горячие укутывания. В более стойких случаях можно применять гипсовые повязки. Все виды лечения назначает лечащий врач в зависимости от состояния ребенка.
Упражнения для занятий по развитию и нормализации движений необходимо подбирать по совету врача.
3. При повышении тонуса мышц, приводящих бедро к средней линии, трудно выносить ногу вперед. Происходит легкое сгибание опорной ноги, сопровождаемое коротким пришаркиванием при пересечении вертикальной линии маховой ногой (той, которая в данный момент выносится вперед для шага); шаг укорачивается. При этом характерно стаптывание средней части ботинка и каблука.
4. Затруднения в ходьбе и при выполнении других движений могут быть вызваны нарушением или недоразвитием функции равновесия. Затруднения в сохранении равновесия задерживают начало самостоятельной ходьбы, обусловливают неустойчивость опоры на одной ноге. Ребенок передвигается, почти не отрывая ног от пола, при этом страдает не только походка: заметно изменяется точность, темп, ритмичность движений, связанных с быстрой сменой исходных положений, играми с бросанием и ловлей мячей, с любыми предметными действиями при перемещении в пространстве. Упражнения, направленные на совершенствование функции равновесия – это прежде всего тренировки в сохранении поз при быстрых изменениях положения:
из положения лежа на спине перевернуться на живот, встать на колени, на стопы (сначала можно с опорой на стул, диван). Плавно повторить движения в обратном порядке;
из положения сидя на низком (высоком) стуле встать, сохраняя равновесие. Выполнить это упражнение с преодолением сопротивления, которое взрослый оказывает давлением на плечи ребенка.
Проводятся упражнения для тренировки равновесия при сохранении определенной позы:
в положении лежа (на спине, на животе, на боку) пытаться сохранить исходное положение общим напряжением мышц, сопротивляясь толчкам взрослого в бок, в плечо (вначале взрослый производит легкое подталкивание, которое постепенно усиливается);
сидя на стуле, попытаться сохранить исходное положение, сопротивляясь подталкиваниям взрослого за плечи, туловища и наклонам;
сохранять исходное положение, стоя на коленях, стоя на четвереньках, сопротивляясь подталкиваниям взрослого;
стоя на полу, ноги параллельны и слегка разведены, сохранять это положение, сопротивляясь подталкиваниям взрослого.
Равновесие тренируется в том случае, когда уменьшается или повышается площадь опоры. Для тренировки можно проделать следующие упражнения: ходьба вдоль веревочного круга по начерченному коридору, по наклонной доске, по скамейке; ходьба с перешагиванием через положенные на полу кубики, кегли, бруски; ходьба с перешагиванием через натянутую над полом веревочку, положенные на полу предметы; ходьба по разному грунту: траве, песку, щебню. Перед поступлением в школу нужно тренировать детей в устойчивости при ходьбе по лестнице вверх и вниз, при поворотах, наклонах.
Читайте также:



