Может ли дцп быть родовой травмой
Дорогие читатели, тема сегодняшнего разговора — родовая травма, и почему она является одной из причин развития ДЦП. Большинство медицинских источников утверждает, что травма в родах сама по себе лишь в ничтожно малых случаях может привести к ДЦП. Таким образом, осложненные роды, в результате которых происходит травмирование плода, могут только усугубить патологию ребенка полученную ранее внутриутробно.
Однако, как показывает действительность, очень сомнительное утверждение, покрывающее порой чью-то некомпетентность и халатность, порой ошибочный подход к родовспоможению. Получается, что виноваты сами родители, одни вели неправильный образ жизни, другие нахватались инфекций и заразили ими свое будущее дитя, третьи не прислушивались к рекомендациям врачей, у четвертых экология виновата и т.д. Отчасти возможно, что и так. Но, как быть с теми случаями, когда ребенок с ДЦП рождается у совершенно здоровых и благополучных родителей? И процент их достаточно велик.
Немного истории
Давайте разберемся во всем по порядку. В последние 50-60 лет число детей с диагнозом ДЦП возросло в разы. И хотя официальной статистики последних лет по данной патологии нет – факт роста ДЦП очевиден. Если еще в 60-е годы прошлого столетия о ДЦП знали только узкие специалисты, то сегодня нет практически ни одного человека, которого напрямую или косвенно не коснулась бы эта беда. Если не в собственной семье, то обязательно в семьях родственников, знакомых, друзей, сотрудников есть ребенок с диагнозом ДЦП. Что происходит? Почему в век нанотехнологий, искусственных интеллектов и прочих признаков развития цивилизации растет число детей с ДЦП?
Роды — естественный физиологический процесс, генетически заложенный в природу человека, в котором все учтено и взаимосвязано до мелочей и нет второстепенных или не нужных этапов. Процесс естественный, но не простой. Именно поэтому профессия – акушер, впоследствии, а ранее – повивальная бабка или повитуха, известна человечеству еще с библейских времен. Истины ради нужно заметить, что долгое время роль повитух сводилась скорее к психологической помощи роженице, нежели к медицинской, и помощи новорожденному – принять, перерезать пуповину, обмыть, завернуть и т.п.
Дальнейшее развитие акушерства бесценно. Благодаря медицинской акушерской помощи стал снижаться процент смертности рожениц и гибели новорожденных. Однако в какой-то момент, что-то пошло не так и как следствие стали расти случаи травмирования младенца в родах.
Что же случилось? Все просто – на смену помощи в родах пришло ВМЕШАТЕЛЬСТВО в процесс родов. И особенно опасна в этом вмешательстве – родостимуляция.
- Прокалывание плодного пузыря. Если это сделано преждевременно, то велика вероятность травмирования головы ребенка о кости таза матери. Пока голова ребенка готовится к прохождению по родовым путям, плодный пузырь играет роль амортизатора. К стати, косвенным, но все же подтверждением того, что именно родовая травма зачастую становится причиной ДЦП, является тот факт, что ДЦП у мальчиков встречается в 1.3 раза чаще чем у девочек. Почему? Да потому, что статистически у мальчиков голова больше по размерам чем у девочек и весят они больше – следовательно вероятность получить родовую травму у мальчиков выше.
- Стимулирование схваток. Во время естественных схваток замедляется или совсем прекращается кровообращение в плаценте. А если они стимулированные? Значит чрезмерные по силе и продолжительности, результат – острая гипоксия, от которой страдает, прежде всего, мозг.
- Использование окситоцина и ему подобных препаратов. Даже без схваток, под действием окситоцина нарушается кровообращение в плаценте, ребенок испытывает гипоксию, нарушается мозговой кровоток, понижается артериальное давление, повышается венозное давление. Чем все это может закончиться? Ответ очевиден — гипоксически-ишемическим поражением центральной нервной системы.
Безусловно, бывают случаи когда без вышеперечисленных манипуляций не обойтись, но к принятию решения о подобном родовспоможении относиться нужно с высочайшей ответственностью, а не ставить их на поток.
О кесаревом сечении
Считается, что кесарево сечение наиболее щадящий для ребенка способ родовспоможения. Что сомнительно уже хотя бы потому, что во время естественных родов идет плавная подготовка ребенка к самостоятельному дыханию и плавное изменение давления в сосудах, а при кесаревом сечении этой подготовки нет, давление изменяется резко, скачком. Все системы и органы ребенка переживают сильнейший стресс. В результате возможно ишемическое поражение мозга. Кроме того, при кесаревом сечении часты случаи травмирования шейного отдела позвоночника ребенка, что опять же приводит к нарушению кровообращения и кровоснабжения мозга.
Родовая травма — причины и виды
И так – подытожим.
К нарушению естественного течения родов могут привести:
- Узкий таз матери и несоразмерность его с головой ребенка или его неправильное строение
- Затяжные или наоборот стремительные роды
- Слабая родовая деятельность
- Тугое обвитие пуповиной
- Неправильное положение плода
- Многоплодная беременность
Родовая травма делится на:
- Спонтанную – возникает при осложнённых родах
- Акушерскую – вызывается физическими действиями акушера (наложение щипцов, вакуум-экстракция, пособия, тракции, давление на дно матки и др. манипуляции)
Акушерская травма стала расти по причине неадекватного и зачастую необоснованного вмешательства в процесс естественных родов. Помощь в родах сменилась агрессивным вмешательством в роды и как следствие привела к снижению качества родовспоможения.
Вы можете задать резонный вопрос: возможно ли избежать подобных травм и их последствий? Можно! Родовая травма может быть предотвращена. Современные методы диагностики позволяют своевременно увидеть возможные причины осложненных родов – обвитие пуповиной, неправильное положение плода, узкий таз и другие. К счастью и грамотных акушеров-гинекологов найти можно. Главное не пускать процесс подготовки к родам и сами роды на самотек. Собственное ответственное отношение к деторождению – залог благополучного рождения здорового малыша. Береженого, Бог бережет!
А если худшее все же и уже случилось. Собственно именно этому и посвящен данный сайт, потому что жизнь продолжается!
Родовые травмы и их лечение
По международной классификации болезней выделяют десятки родовых травм. Перечислять их можно достаточно долго, выделим основные.

Насторожить должен монотонный крик либо, наоборот, заторможенность, угнетенное дыхание. У таких деток нередко возникают проблемы с сердечным ритмом, давлением, работой внутренних органов. Конечно же, при подобной травме высок риск летального исхода. Тяжесть состояния ребенка зависит от количества поврежденных нервных клеток и сопутствующих расстройств. У малыша могут развиться гидроцефалия, эпилепсия, появиться двигательные нарушения, тормозиться психомоторное и речевое развитие. У некоторых детей возникает ДЦП.
Первая помощь в случае поражения центральной нервной системы состоит в восстановлении дыхания, нормализации работы сердца и коррекции обменных нарушений. Таким новорожденным необходим так называемый охранительный режим (тишина, щадящие осмотр и пеленание, внутривенное питание) и лекарственная терапия. Восстановление тяжелых пациентов нередко оказывается очень сложным и не всегда может быть полным при органических поражениях центральной нервной системы.
Чаще всего у детей травмируется плечевое сплетение. Травма может привести к параличу плеча, локтевого сустава, кисти. В некоторых случаях во время родов может пострадать шейный отдел. Если произошел перелом или смещение шейных позвонков, ребенок может стать глубоким инвалидом или погибнуть.

Чаще всего возникают переломы ключицы — по статистике, у 1 из 100 новорожденных. Постановка диагноза не вызывает никаких трудностей. У ребенка возникает отек, а двигательная активность в местах перелома снижается. После наложения гипса кости быстро срастаются и в будущем о переломе ничего не напоминает.
Родовая опухоль (отек на затылке, лбе, половых органах, ягодицах) практически безобидна: она не требует лечения и исчезает через несколько дней после рождения малыша.
Кефалогематома (внешне выглядит так же, как родовая опухоль) через пару дней после появления начинает увеличиваться в размерах. Рассасывается она долго, через 6-8 недель после рождения ребенка, в некоторых случаях (из-за большого количества крови под надкостницей) требует хирургического вмешательства.
Обычно возникает у новорожденных, имевших внутриутробно кисты брюшной полости (например, кисты яичника). Во время прохождения через родовые пути матери они могут лопнуть. Именно поэтому очень важно ультразвуковое наблюдение на этапе беременности. Чтобы избежать негативного сценария, женщине нужен специализированный роддом и понимание, что врачи в ее случае могут принять решение о необходимости кесарева сечения.

Можно ли предвидеть?
Существуют факторы риска, о которых знает каждый врач. Среди них:
Акушерская ошибка
Главный враг в родах — неумелое вмешательство и спешка. К родовой травме могут привести: стимуляция родов, использование метода Кристеллера (выдавливание плода), неправильное выведение плечиков младенца. Также опасно в родах использование щипцов. Сейчас их практически не применяют, на смену им пришел вакуум. Он более безопасен и во многом благодаря ему статистика по родовым травмам значительно улучшилась.
ДЦП -- это ОДНОЗНАЧНО родовая травма, в редких случаях пренатальная, но именно травматизация, а не порок развития.
Это:
-- гипоксия во время Б.
-- гипоксия в родах (особенно на фоне окситоцина)
-- асфиксия (удушение)
-- остановка сердца, вызывающая соответственно гипоксию т.к. к мозгу не поступает кровь
-- отслойка плаценты (тоже кровь не поступает)
-- механическая травма (прохождение через узкий таз, выдавливание, щипцы)
-- ядерная желтуха (высокий билирубин, чаще при резус-конфликте)
-- акушерская травма, акушерский парез (повредили при "доставании", применили акушерское пособие криво, дистоция плечиков)
ДЦП при КС также бывает, например:
-- если была внутриутробная гипоксия до родов (плохая плацента, истинный узел пуповины)
-- если было ЭКС, вызванное перечисленными выше причинами, т.е. гипоксия, остановка сердца, отслойка и потом ЭКС
-- если КС сделали когда ребёнок уже вошёл головой в малый таз -- в этом случае родить его естественным путём в любом случае уже предпочтительнее, чем выскребать из костей
-- если (бывает) врач при извлечении повредит например шею ребёнку.
не факт. мне первого простимулировали- 5 лет занимались реабилитацией, а нахрен стимулировали- так объяснить и не смогли (потому что не орала- значит слабая родовая деятельность, а заглянуть внутрь ума не хватало 12 часов стимулировали, а пузырь не проколот, т.е. еще не время было, подтекли чуть-чуть воды, а нахрен наблюдать- стимульнуть и прекрасно). А что у ребенка потом гидроцефалия, гипотоксия, мертворождение. это хорошо.
А когда пошла дочку рожать- сразу сказала, чтобы ко мне со своими уколами капельницами и кривыми руками вообще не подходили- смотрели со стороны. При 9-ти месячном постоянном кровотечении, токсикозе, таблетках и уколах во время беременности- у ребенка из-за идеальных родов вообще никаких проблем. Ждали по невролгии зверских проблем- но ничего такого нет.
И только один случай в/у инфицирования, цитомегаловирус.
Случаи с заболеванием меннингитом и др. инфекциями до 2-х лет и развитием ДЦП -- ИСКЛЮЧИТЕЛЬНО редки, просто ИСКЛЮЧИТЕЛЬНО.
А ваши рассуждения о прогнозах как минимум смешны, задача врача как раз в том, чтобы у ребёнка из группы риска выявить нарушения в 6, в 7, в 9 месяцев, словом до года, но Божеупаси не в 1,5 лет (поздно!), -- тогда многое можно снять почти совсем грамотной реабилитацией. Но для этого маме надо работать, а не слушать на Еве, пардон за мой хранцусский, пестёш о том, что "мой в год перевернулся и ничего", "мой в полтора пошёл и ничего".
Что касается не сидящих в 4 года, то пример не показателен, и тем не менее мой очень близкий друг как раз в 4 года вааапче голову не держал и был официально признан безнадёжным и не жильцом самой Ксенией свет Александровной Семёновой, а вот поди ж ты -- ходит, даже в коляске не сидел, образование получил, свой бизнес, руководитель общественной организации.
Также знаю девушку, научившуюся ходить в 13 лет. Очень хотела.
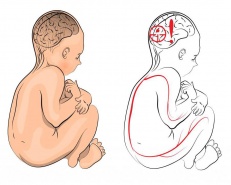
Детский церебральный паралич (ДЦП) - заболевание, причиной дцп является поражение мозга, перенесенного в перинатальный период развития или в период новорожденности.
Причины ДЦП - негативные факторы, влияющими на организм матери и ребенка во время беременности и родов и в течение первых месяцев жизни малыша. ДЦП детский церебральный паралич не является наследственным заболеванием.
Наиболее распространены следующие причины ДЦП или детского церебрального паралича:
• асфиксия новорожденного при родах (нарушение дыхания и обусловленная этим кислородная недостаточность);
• трудные не физиологические роды;
• травматические повреждения головного и спинного мозга;
• нейро инфекции послеродового периода.
• несовместимость крови матери и плода;
• внутриутробные инфекции;
• отравление токсическими веществами;
• хронические заболевания матери (сахарный диабет, ожирение, пиелонефрит и др.);
Для профилактики причин ДЦП детского церебрального паралича важно следить за здоровьем матери и ребенка (особенно, если они входят в группы риска) с самого начала беременности, проводить своевременное лечение заболеваний, которые могут послужить причиной возникновения ДЦП.
Причины детского церебрального паралича (ДЦП) многочисленны и в каждом конкретном случае индивидуальны. Врачи говорят об основных факторах, которые могут стать причиной (ДЦП) - в настоящее время самого распространенного заболевания нервной системы в детском возрасте во всем мире. ДЦПтяжело инвалидизирует ребенка, в ряде случаев вызывая не только двигательную системы, но речь и интеллект.
Причины ДЦП, приводящие к поражению нервной системы в 80% случаев начинаются еще внутри утробно и осложняются в процессе родов из-за механической травмы мозга, кровоизлияния или асфиксией. Тяжелые роды и родовая травма лишь в некоторых случаях являются самостоятельными причинами возникновения ДЦП, возникая в результате акушерской патологии: обвития пуповиной, неправильного предлежания ребенка, узкий таз или неправильное его строение.
Однако до сих пор не остается не ясно, почему в одних случаях, значительное смещение мозга в результате деформации головки ребенка не становится причиной дцп и повреждения нервной системы. Механическая деформация таким образом не может рассматриваться как причина детского церебрального паралича (ДЦП). Механическая травма головки при родах приводит в большинстве случаев к кровоизлиянию. Если повреждены относительно мелкие сосуды мозга - это может стать причиной различных форм ДЦП детских церебральных параличей.
К сожалению, кровоизлияние может наступить не только из-за механической травмы, но и в результате асфиксии, начавшейся в родах, хронической гипоксии в дородовой период. Асфиксия в родах сегодня это более частая причина возникновения ДЦП, и ей придают в патогенезе детского церебрального паралича не меньшее, а часто большее значение, чем кровоизлиянию в мозг.
Существует еще ряд причин ДЦП - помимо поражения мозга в результате механической травмы, кровоизлияния и асфиксии в родах, приводящих к детским церебральным параличам (ДЦП).
Эти факторы - причины ДЦП - начинают воздействовать на мозг на разных стадиях эмбрионального развития плода, непосредственно поражают мозг ребенка и его сосудистую систему,. Эти факторы приводят к вторичным асфиксиям, кровоизлияниям и развивающейся церебральной патологии.
Причины ДЦП, влияющие на плод опосредованно.
1. Патология плаценты, как причина ДЦП.
К причинам дцп в данном случае относятся все факторы, влияющие на плаценту, в результате которых нарушается дыхательная и питательная функция плаценты. Эти патологические процессы нарушают проницательность плаценты, снижают интенсивность в ней обменных процессов, необходимых для поддержания нормальной жизнедеятельности плода.
В результате, когда во время родов требуется максимальное напряжение всех обменных процессов в организме ребенка, с связи с их недостатком, развивается асфиксия, которая переходит в асфиксию в родах.
Причины, вызывающие нарушение плаценты - это инфекции, респираторные и вирусные заболевания различной этиологии. Согласно медицинским исследованиям в изучении плаценты, дети рождаются в асфиксии и угрозой кровоизлияния в 3 раза чаще в болевших во время беременности женщин.
2. Ранний или поздний токсикоз - еще одни из опосредованных причин ДЦП.
В истории болезней матерей, дети которых оказались больны ДЦП,в 75% случаев имеются указания на ранний или поздний токсикоз беременных. При токсикозах плацента и плод страдают не меньше, чем при инфекциях. При поздних токсикозах может иметь место разрастание соединительной ткани, тромбоз и другие проблемы с плацентой.
Среди многих медицинский теорий о взаимосвязях токсикоза, плаценты и ДЦП, очевиден тот факт, что токсикоз связан с нарушением сложнейшего взаимодействия между плодным яйцом, маткой и материнским организмом в целом. Из плодного яйца в организм матери могут поступать продукты распада клеток и обмена в них, элементы крови плода. Это дает основание для возможности видеть в токсикозе отношения типа антиген-антитело, хотя в этих отношениях нет ряда важных компонентов, характерных для них в чистой виде.
Врачи все чаще обращают внимание, что патологические влияния от плодного яйца оказывают воздействие на нервную систему матери, в дальнейшем приводящее к нейротоксикозу у женщин.
Причины ДЦП, непосредственно влияющие на плод.
1. Инфекция, поражающая плод, как причины ДЦП.
В настоящее время стало очевидно, что инфекция может переходить из крови матери в кровь плода при определенных нарушениях плаценты или в силу особенностей инфекционного процесса. Гриппозная инфекция особенно опасна для будущего ребенка. Также на ранних стадиях беременности может переходить и стафилококк. Хронические же инфекции матери всегда оказывают патологическое влияние сначала на плаценту, а через поврежденную плаценту и на плод, приводя к внутриутробной асфиксии и воспалительным процессам у плода.
Ученые установили, что инфекция всегда проникает за плаценту, последствия же для ребенка зависят от того, на какой стадии произошло заражение и воздействие на мозг вируса или микробной инфекции.
Говоря о причинах ДЦП, необходимо учесть, что воспалительные процессы у плода протекают иначе, чем у взрослого человека. Вначале процесса у плода нет истинных воспалительных изменении в ответ на инфекцию. На все нарушения плод отвечает нарушением процессов развития, кислородного обмена, но без полной картины воспаления.
По мнению ученых это связано с особенностями развития плода во время беременности и неспособностью только что зародившегося организма прямо ответить инфекции. Этим и объясняется тяжелая патология ДЦП плода при инфицировании и болезни матери, особенно на ранних стадиях беременности. Будущий ребенок оказывается просто беззащитным перед влиянием инфекции.
Исследования мозга детей, больных ДЦП, показывают не только воспалительные изменения, но и микрогирию ( аномалия развития головного мозга, характеризующаяся малыми размерами мозговых извилин при увеличенном их числе, объясняется остановкой развития мозга на 6-7 месяце внутриутробной жизни, обычно отмечается интеллектуальное недоразвитие), различные виды дисплазии, агирию (дефект развития в виде слабой выраженности извилин коры головного мозга).
Опасными причинам ДЦП для плода являются не только острые, но и латентно (бессимптомно) проходящие инфекции матери. Инфекция, не оказывающая на мать никакого очевидного влияния, для плода может стать роковой, приводя к дефектной нервной системе, воспалительным процессам в головном мозге, асфиксии, родовой травме в следствие нарушения нормального течения родов.
2. Токсикозы, влияющие на плод, как причины ДЦП.
Столь же тяжелые последствия ДЦП может вызвать и токсикоз беременности, в результате извращения или задержки внутриутробного развития. При позднем токсикозе в 50-70% детей врачи наблюдают кровоизлияния на глазном дне.
Тяжелые роды, вследствие перенесенных инфекции, токсикоза, внутриутробной асфиксии, гипоксии плода, могут привести к тому, что ребенок не будет иметь достаточно сил и кислорода, чтобы выполнять стоящую перед ним не простую задачу. У него будет недостаточно сил, чтобы участвовать в самом акте родов. Слабость родовой деятельности приводит в свою очередь в асфиксии в родах.
Поясним этот момент, неизбежно возникающая в родах нормальная асфиксия у здорового ребенка приводит к возбуждению у него определенных структур мозга, что вызывает импульсы к сокращению дыхательных мышц и первому вздоху. Для правильного рождения это возбуждение мозга должно совпадать с моментом рождения.
3. Патологический первых "вдох", как причины ДЦП.
Если в результате той или иной патологии этого совпадения нет, ребенок делает "первый вздох" еще когда проходит по родовым путям или с самом тяжелом случае - еще в матке. В результате он захлебывается амниотической жидкостью и возникает аспирационная асфиксия, то есть самого акта входа нет, так как нет воздуха, ребенок захлебывается внутри организма матери. При условии уже существующей патологии, асфиксия только усилит ее.
Если же мать здорова, такие случаи асфиксии также возможны, но при нормально развитом мозге ребенка, это не оказывает на него такого разрушающего действия, как на ребенка, пораженного инфекцией материнского организма.
Таким образом, очевидно, что существует ряд вредностей, которые воздействуют на мать незначительно, и считаются чуть ли не "нормой" в беременности, тем или иным путем могут поражать плаценту и через нее плод и его нервную систему. Эти осложнения и невозможность плода в силу своего развития полноценно ответить на воспаления, приводит к нарушениям родовой деятельности, заканчивающегося механической родовой травмой и асфиксией в родах. Для инфицированного в утробе матери ребенка эти последние проблемы часто оказываются роковыми, так как значительно усугубляют первичное поражение мозга.
Медицина стремится к тому, чтобы научиться определять до родов церебральную патологию плода, так как это поможет выбрать наиболее щадящий режим родоразрешения и предотвратить механические травмы и асфиксию в родах, а также значительно снизить вероятность возникновения ДЦП, особенно его тяжелых форм, в результате кровоизлияния в мозг у ребенка.
Причины травматизма во время родов могут быть спонтанными или акушерскими. К
последним относятся:
- травмирующие акушерские приемы (например, акушерский поворот, давление
на дно матки), - неправильное наложение акушерских щипцов,
- вакуум-экстракция плода,
- а также искусственная стимуляция родовой деятельности.
Спонтанные травмы чаще всего связаны с патологическими состояниями во время
родов, среди которых наиболее распространены:
- тазовое предлежание,
- несоразмерность размера головки ребенка и родовых путей мамы,
- неправильное вставление головки малыша,
- а также аномальный период родов (роды могут проходить или слишком
стремительно, или, наоборот, квалифицироваться как затяжные).
Почему перечисленные выше случаи травмоопасны?
Например, при искусственно вызванных схватках, стимулированных родах голова
(череп) ребенка не успевает естественным образом подготовиться к резкому
стремительному сдавливанию, которому он подвергается за время прохождения
родовых путей. Стимуляция родовой деятельности с помощью окситоцина в разы
увеличивает давление на голову малыша в период схваток. Такие неестественные
нагрузки вызывают резкое повышение внутричерепного давления, приводят к
дисбалансу венозного и артериального кровотока, а в результате возникает высокая
вероятность наступления ишемии, кровоизлияния, отека головного мозга. Сильное
смещение костей черепа приводит к смещениям твердой мозговой оболочки, что
становится причиной нарушения мозговой деятельности.
Эпидуральная анестезия действует расслабляюще на мышцы таза, которые в этот
момент должны, наоборот, быть в тонусе, чтобы обеспечить головке малыша
необходимую опору. Это в свою очередь приводит к усложнению родового пути. И в
результате очень часто головка разворачивается затылком – крайне опасное
положение для малыша во время родов.
Кесарево сечение, как ни странно на первый, непросвещенный, взгляд, – также
является весьма травматичным способом появления крохи на свет. Ведь организм
малыша в таком случае лишен возможности плавного перехода из привычной водной
среды в воздушное пространство, ему сложно привыкнуть к резкому перепаду
давлений, подстроиться под земное притяжение.
Причина спонтанной травмы – тазовое предлежание – выводит в зону риска
поясничный отдел позвоночника. А наиболее уязвимая и травмоопасная зона
позвоночника – первый и второй позвонки шейного отдела.
На ранних сроках у малыша могут быть диагностированы, например, кривошея,
асимметрия головы, косолапость, мышечный гипертонус. Детский
церебральный паралич (ДЦП) – последствие наиболее серьезных родовых травм.
С чем это связано?
С тем, что психика ребенка развивается поэтапно уже после его рождения, и до
проявления многих нарушений – когда они становятся очевидными – малышу
требуется дорасти.
В этом отложенном во времени режиме и заключается опасность таких травм. Они
могут проявиться серьезными последствиями. Такими, например, как: умственная
отсталость, аутизм, расстройства аутистического спектра (РАС), эпилепсия и
эписиндром, гиперкинезы. Или обернуться менее тяжелыми, но при этом ни чуть ни
менее значительными диагнозами – такими как: задержки речевого развития или
задержки психоречевого развития, различные нарушения речи (алалия, дизартрия,
логоневроз), проблемы, связанные с обучением (дислексия, дисграфия), и
поведением (синдром дефицита внимания и гиперактивность (СДВГ).
Родовая травма очень часто представляет из себя крайне незначительное нарушение,
неочевидное без применения специальной аппаратуры. Речь идет о всего на всего
небольших смещениях (на доли мм), микроскопических трещинах. Казалось бы. А
между тем смещенная, неправильно расположенная кость черепа теряет
подвижность, и происходит нарушение полноценного мозгового кровообращения. И
таких повреждений, по разным оценкам, получает до 80 с лишним % детей.
Когда родовая травма начинает давать о себе знать (то есть проявляться целым рядом
симптомов), ребенок попадает под юрисдикцию целого ряда врачей (в первую
очередь, неврологов).
Сначала, до года, доктора лечат кроху от:
- чрезмерных срыгиваний,
- кишечных колик,
- дефицита веса,
- беспокойного поведения,
- постоянного плача и нарушений сна,
- гипервозбудимости,
- задержки моторного развития.
В период младшего дошкольного возраста анамнез ребенка начинает пополняться
такими диагнозами и жалобами, как:
- нервная возбудимость,
- задержки речи и нарушения речи различных этиологий,
- задержки развития,
- энурез,
- тики,
- косоглазие.
В старшем дошкольном и школьном возрасте список заболеваний продолжает расти,
и в медкарте ребенка появляются записи о:
- нарушении поведения, гиперактивности,
- нарушениях внимания, мышления, памяти,
- трудностях в обучении,
- сколиозе,
- частых головных болях,
- слабом иммунитете,
- повышенной утомляемости.
Список огромный. Но все это лишь последствия родовых травм – причины, лежащей в
основе всех этих и многих других проблем и диагнозов.
Ребенку 10 мес., получил родовую травму.. В результате ДЦП пока под вопросом. Можно ли получить денежную компенсацию?
Да, если виновный установлен, можно.
1.1. Обратитесь в прокуратуру по месту нахождения роддома и попросите провести проверку. Истории болезни в мед учреждениях хранятся много лет и они смогут истребовать Ваши документы в роддоме и с учетом медицинских документов ребенка будет выяснена причина заболевания.
2.1. Сейчас будет сложно что-то доказать, непонятно, почему Вы сразу не обратились? Удачи Вам и всего хорошего!
2.2. Если экспертизой медицинской доказано, что В результате родовой травмы у ребенка ДЦП ему 12 лет, и есть заключение письменное, то можете судиться.
3.1. Ищу толкового адвоката на 6 декабря.. родовая травма-не инвалидизация ребенка при ДЦП и пр.-не дорогого опытного адвоката с документами (
Опытный толковый адвокат не может быть НЕДОРОГИМ.
3.2. Мария, надо для начала понять, о чём вообще речь, изучить документы, оценить перспективы. Нормальный юрист не будет браться "за что угодно".
- Родовая травма
- Была родовая травма
- У меня родовая травма
- Родовые травмы в роддоме
- Инвалид детства родовая травма
4.1. Можете обратиться с жалобой в страховую компанию, прокуратуру. При установлении вины, виновных лиц можно будет привлечь к ответственности.
Данная категория дел сложна, поэтому для помощи обратитесь к юристу, специализирующемуся в данной категории дел.
5.1. Обжалуйте отказ в порядке Постановления Правительства РФ № 95:
42. Гражданин (его законный представитель) может обжаловать решение бюро в главное бюро в месячный срок на основании письменного заявления, подаваемого в бюро, проводившее медико-социальную экспертизу, либо в главное бюро.
Бюро, проводившее медико-социальную экспертизу гражданина, в 3-дневный срок со дня получения заявления направляет его со всеми имеющимися документами в главное бюро.
43. Главное бюро не позднее 1 месяца со дня поступления заявления гражданина проводит его медико-социальную экспертизу и на основании полученных результатов выносит соответствующее решение.
44. В случае обжалования гражданином решения главного бюро главный эксперт по медико-социальной экспертизе по соответствующему субъекту Российской Федерации с согласия гражданина может поручить проведение его медико-социальной экспертизы другому составу специалистов главного бюро.
45. Решение главного бюро может быть обжаловано в месячный срок в Федеральное бюро на основании заявления, подаваемого гражданином (его законным представителем) в главное бюро, проводившее медико-социальную экспертизу, либо в Федеральное бюро.
Федеральное бюро не позднее 1 месяца со дня поступления заявления гражданина проводит его медико-социальную экспертизу и на основании полученных результатов выносит соответствующее решение.
46. Решения бюро, главного бюро, Федерального бюро могут быть обжалованы в суд гражданином (его законным представителем) в порядке, установленном законодательством Российской Федерации.
Читайте также:


