Плоскостопие нарушение при дцп
Консультации пациентов по вопросам детского церебрального паралича,
хирургическое и консервативное лечение ДЦП, спастических и вялых параличей.
Skype on-line: valery.umnov
5 отделение детского ортопедического института им. ТУРНЕРА
обсудить эту тему на форуме
Руководитель клиники – док. мед. наук УМНОВ ВАЛЕРИЙ ВЛАДИМИРОВИЧ.
Сотрудники:
научный сотрудник, канд.мед.наук А.В. Звозиль (нейрохирург)
научный сотрудник, канд.мед.наук Д.В. Умнов (ортопед )
научный сотрудник В.А. Новиков (ортопед)
старший научный сотрудник, канд.мед.наук Г.А. Икоева (невролог, специалист по двигательной реабилитации)
старший научный сотрудник, канд.психол. наук Г.В. Пятакова (психолог)
врач-невролог, канд.мед.наук О.В. Барлова
Заведующая отделением – Н.В. Никитина
Клиника является специализированным центром, в котором больным данного профиля оказывается многостороннее квалифицированное лечение двигательных нарушений, сопровождающихся ограничением движений (контрактурами), подвывихами и вывихами в суставах, высоким мышечным тонусом или отсутствием функции мышц.
Заболевания, при которых оказывается медицинская помощь:
- Детский церебральный паралич ( основной контингент – 95% больных )
- Двигательные расстройства после тяжёлой черепно-мозговой и спинальной травмы
- Двигательные нарушения после сосудистых, инфекционных и других заболеваний центральной нервной системы
- Спинно-мозговая грыжа
- Любые нейро-мышечные заболевания, сопровождающиеся наличием вялого паралича.
- Плоскостопие.
Оказываемые виды медицинской помощи:
- Консультация нейроортопеда, нейрохирурга, невролога с уточнением диагноза, формы и степени тяжести заболевания, оценка двигательных возможностей больного и формирование плана двигательной реабилитации.
- Диагностика нейро-мышечных нарушений с применением самой современной аппаратуры ( магнитно-резонансная томография, компьютерная томография, ультразвуковая диагностика, электронейромиография и др.).
- Консервативное лечение спастического паралича с применением снижающих тонус мышц препаратов ДИСПОРТ и БОТОКС.
- Консервативное лечение спастического паралича с применением уникального, разработанного в отделении способа снижения мышечного тонуса методом радиочастотной деструкции.
- Нейрохирургическое лечение, направленное на снижение мышечного тонуса как всей конечности (верхней и нижней), так и отдельных её сегментов.
- Ортопедо-хирургическое лечение контрактур и деформаций любой степени тяжести верхней и нижней конечностей.
- Сложные реконструкции тазобедренных суставов при подвывихе и вывихе бедра.
- Снабжение больных специальными аппаратами для обучения ходьбе.
- Обучение пациентов после хирургического лечения навыкам передвижения с помощью специалистов по двигательной реабилитации, а также уникального компьютеризированного комплекса ЛОКОМАТ.
- Впервые разработана и широко применяется лечебно-профилактическая методика хирургического лечения ПЛОСКОСТОПИЯ различной степени тяжести, которая позволяет не только получить хорошую форму стопы, но и сохранить подвижность всех её суставов.
Просторное отделение располагается в новом корпусе института, имеет прекрасные бытовые условия для пациентов в 2-4 местных палатах со всеми удобствами.
Раннее обращение для консультации в поликлинику института часто позволяет родителям избежать неверных шагов и предотвратить развитие непоправимых последствий неправильно выбранного лечения.
Комплексное квалифицированное хирургическое лечение в сочетании с последующей двигательной реабилитацией часто являются вынужденной, но единственно реальной возможностью значительно улучшить двигательные навыки пациентов, несмотря на естественные опасения больных и их родителей. Накопленный отделением уникальный для России столь значительный опыт хирургического лечения ( особенно таких наиболее сложных его разделов, как нейрохирургическое лечение высокого мышечного тонуса, реконструктивные операции при подвывихе и вывихе в тазобедренном суставе, исправление плоскостопия различной степени тяжести) позволяет дать надежду на освоение ходьбы многим больным, до настоящего времени считавшимся неперспективными.
Вы можете приехать для консультаций, которые проводит руководитель отделения доктор медицинских наук УМНОВ ВАЛЕРИЙ ВЛАДИМИРОВИЧ с 11.00. до 14.00. в любой четверг в поликлинике института. Запись на приём в регистратуре поликлиники с 9.00. или по телефону регистратуры 465-49-95. Телефон отделения – 3185414.
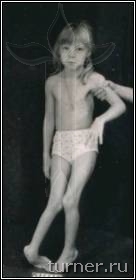
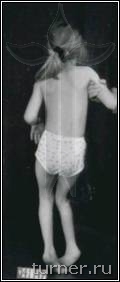
Наиболее многочисленной группой пациентов являются больные детским церебральным параличом (ДЦП). Основной причиной развития данного заболевания является внутриутробное поражение двигательных центров головного мозга, соответственно ведущим проявлением его являются двигательные нарушения различной степени тяжести. Многие больные, поступающие для лечения в клинике, не могут передвигаться из-за наличия выраженных контрактур, деформаций в суставах и высокого тонуса мышц, хотя потенциально способны к освоению
ходьбы (рис 1).

Рис.1.
Важнейшим фактором, препятствующим передвижению при ДЦП, является повышение мышечного тонуса, а также нарушение координации движений. Отмеченные симптомы могут несколько уменьшаться на фоне проводимого консервативного лечения (медикаменты, применение препаратов ботулотоксина, ЛФК и т.д.), однако это возможно лишь в раннем возрасте ( обычно до 5-6 лет) и часто в незначительной степени. В дальнейшем у многих пациентов на фоне сохраняющегося высоким тонуса мышц наступает их необратимое перерождение и укорочение, что приводит к ограничениям амплитуды движений в суставах (контрактура), искривлениям костей, развитию подвывихов и вывихов. Поэтому при спастическом параличе у больных с контрактурами и деформациями в суставах конечностей в возрасте обычно старше 4 лет основным методом лечения, направленным на улучшение двигательных возможностей, является хирургический. Именно поэтому он избран ведущим в деятельности клиники, и на него ориентированы остальные (консервативные) способы двигательной реабилитации.
Нехирургические способы снижения мышечного тонуса
Одним из современных методов временного снижения мышечного тонуса в настоящее время является введение в наиболее спастичные и функционально значимые мышцы препаратов ботулотоксина БОТОКС и ДИСПОРТ в рекомендуемых дозировках. Это позволяет временно снизить тонус спастичных мышц с помощью блокирования нервного импульса. Проведение на этом фоне двигательной реабилитации за время действия препарата ( в среднем 3-4 месяца) может дать хороший эффект. Это позволяет у части пациентов сформировать более правильный стереотип походки, а также улучшить функцию верхних конечностей, и этот результат может со временем частично закрепиться после прекращения действия препарата.
Однако у части больных функциональный результат введения препарата либо выражен минимально, либо отсутствует. Продолжительность его также значительно варьирует. Кроме того, отмечается различное воздействие препарата на отдельные мышечные группы, как по силе воздействия, так и по его продолжительности. У отдельных пациентов отмечается ухудшение двигательных возможностей, что может потребовать длительной реабилитации. Однако основным недостатком этого способа является его применение с возраста лишь 2 лет, когда высокий тонус мышц уже привёл к существенным необратимым их изменениям. Кроме того, количество мышц-мишеней ограничено предельно допустимой дозой препарата, что снижает эффективность лечения при множественных поражениях.
Эти недостатки явились поводом для разработки нового способа снижения мышечного тонуса, предложенного в отделении и прошедшего клиническую апробацию. Его сущность заключается в воздействии на двигательные точки мышц током специальной частоты, что приводит к снижению их активности с соответствующим снижением тонуса мышц. Основными преимуществами данного метода перед всеми остальными являются:
- Впервые появившаяся возможность снижать мышечный тонус у больных в возрасте до 2 лет, что может предотвратить значительные необратимые изменения в поражённых мышцах, образование контрактур и деформаций, а также улучшить двигательные возможности пациентов.
- Возможность воздействовать на неограниченное количество спастических мышц (как верхних, так и нижних конечностей) одновременно, что приводит к более выраженному общему противоспастическому эффекту.
- Количество повторных вмешательств, в отличие от методики с применением препаратов ботулотоксина, не ограничено.
- осанка;
- состояние мышц спины;
- состояние мышц ног и таза.
- выпрямление продольного и поперечного свода стопы;
- частые болевые ощущения при ходьбе и быстрая усталость;
- отсутствие пружинистости в походке.
- футболистов
- теннисистов
- волейболистов
- баскетболистов
- легкоатлетов
- фигуристов
- хоккеистов
- лыжников
- на первом месяце жизни, это необходимо для исключения врожденных деформаций и заболеваний скелета, в том числе и врожденного плоскостопия;
- в 3- и в 6-месячном возрасте, когда можно выявить рахит;
- в 1 год. Это важный этап в жизни ребенка, когда он самостоятельно сидит, ползает, ходит. В это время врач проверяет правильность естественных изгибов позвоночника, объем движений в суставах;
- в 3 года. Ортопед проверяет осанку, походку, измеряет длину конечностей, исследует состояние стоп.
- Травматическим.
- Паралитическим.
- После непродолжительной ходьбы (30 минут и более) ребенок быстро утомляется, просится на руки или предпочитает передвигаться в коляске.
- Новые ботиночки через 1-2 месяца потеряли свою первоначальную форму (например, стоптался внутренний край подошвы или каблучок по внутреннему краю, голенище деформировалось внутрь).
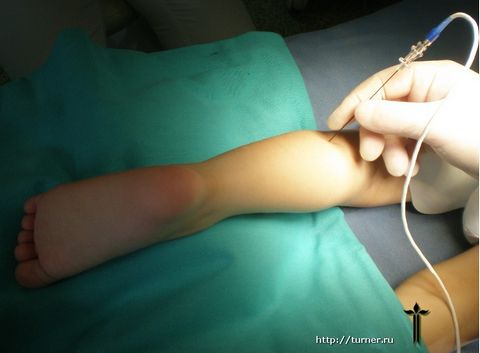
В случае, если консервативное лечение не приводит к ожидаемому результату, или эффективность его исчерпана, наиболее реальным способом улучшить двигательные возможности пациента является хирургическое лечение.
ОСНОВНЫЕ СПОСОБЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЦП
Применяются при следующих основных формах ДЦП – спастический гемипарез, спастический тетрапарез, спастическая диплегия, а также данные формы, сочетающиеся с гиперкинезами. Наличие контролируемого судорожного (эпилептического) синдрома не является противопоказанием для проведения хирургического лечения.
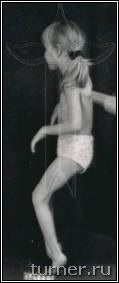
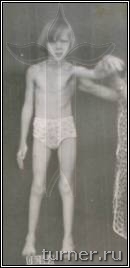
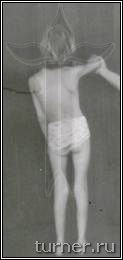
Ограничение движений (контрактура) может развиваться в любых суставах верхних и нижних конечностей. Для первых наиболее типичным являются приведение в плечевом суставе, сгибания в локтевом, внутренняя ротация предплечья, ладонное сгибание кисти, приведение к ладони I пальца – (рис.2), вторых – приведение и сгибание бедра, сгибание или переразгибание (рекурвация) коленного сустава, подошвенное сгибание (эквинус) стопы (рис.3). Остальные контрактуры встречаются реже, и в основном являются результатом неправильного лечения.
Рис.2 Фото предплечья и кисти больной И., 15 лет. Диагноз: последствия геморрагического инсульта, правосторонний спастический гемипарез.
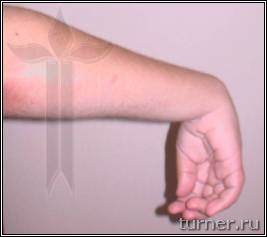
Рис.3. Типичная поза больного детским церебральным параличом.


А
Нейрохирургические операции, снижающие мышечный тонус
Дорзальная ризотомия
В тех случаях, когда тонус мышц высок во всех сегментах конечностей, мы широко применяем для его снижения способ дорзальной РИЗОТОМИИ на шейном или пояснично-крестцовом уровне .
Первый применялся всего в 8 случаях из-за относительной редкости тяжёлых поражений руки у перспективных в двигательном отношении пациентов (в основном после тяжёлой черепно-мозговой травмы).
Достаточно часто применяемое в клинике хирургическое лечение контрактур и деформаций верхней конечности преследует целью улучшение её функции для выполнения необходимых бытовых манипуляций, а также косметики руки. Для снижения тонуса мышц, кроме ризотомии, применяем операции на нервах (так называемые селективные невротомии), а для улучшения функции кисти и пальцев широко используем пересадку сухожилий и мышц. Для выведения предплечья, кисти и пальцев в правильное положение используем также при необходимости операции на костях и суставах. В результате в большинстве случаев удаётся улучшить положение и функцию руки, приспособив её для выполнения необходимых манипуляций (рис.4)
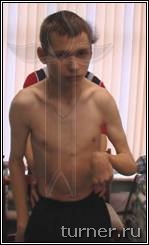

А
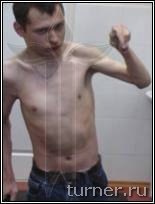
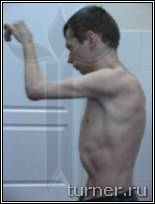
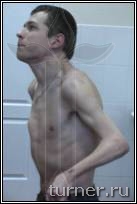
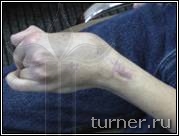
Рис.4 Фотографии больного В.: А - до операции (в возрасте 17 лет);
Б – через 1 год после операции-шейная дорзальная ризотомия (амплитуда активных движений в плечевом
и локтевом суставах).
В
В – вынужденное порочное положение кисти с качательными движениями пальцев до операции на кисти;
Г – положение кисти и амплитуда активных движений пальцев через 1 год после операции.
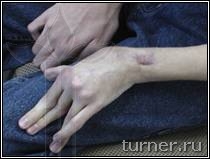
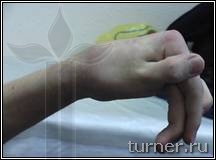
Г
Поясничная дорзальная ризотомия (ПДР) является в настоящее время достаточно часто применяемым в нашей клинике стандартным вмешательством ( выполнено около 140 операций). Она позволяет значительно снизить тонус мышц нижних конечностей, а также степень выраженности других признаков спастического поражения, что создаёт совершенно новые выгодные условия для любой последующей двигательной реабилитации (как консервативной, так и хирургической). Такой эффект, в отличие от других способов снижения мышечного тонуса, продолжает действовать в течение всей жизни пациента, и даёт шанс на освоение ходьбы даже тем больным, у которых это ранее было невозможно.
Операция заключается в выделении у места вхождения в спинной мозг задних корешков, иннервирующих все мышцы нижних конечностей (по 7 с каждой стороны), разделение их на отдельные пучки, их тестирование и пересечение тех, которые вызывают высокий тонус мышц.
Для больных после данной операции являются характерными свободные мягкие движения в суставах ног, достаточно широкий шаг, хороший контроль пациента за движениями, значительное улучшение способности больного к выпрямлению туловища. Достижение подобных многогранных клинических результатов у столь тяжёлых больных очень проблематично при применении препаратов ботулотоксина, так как, кроме кратковременности, они лишь могут локально снизить мышечный тонус. Среди наших пациентов после операции на фоне двигательной реабилитации без последующей операции на сухожилиях и мышцах контрактуры были ликвидированы в 17-83% случаев в зависимости от сегмента конечности. Кроме этого, значительное уменьшение спастичности мышц позволяет не только сохранить, но даже улучшить их эластические свойства, что является эффективной профилактикой развития в дальнейшем контрактур и деформаций. В результате применения ПДР в последние годы в клинике значительно уменьшилась необходимость использования операций на сухожилиях и мышцах для устранения контрактур, что сохраняло все основные мышцы нетронутыми и позволяло использовать их для освоения ходьбы. Улучшение эластических свойств мышц давало возможность после ПДР исправлять без дополнительной операции даже очень тяжёлые сгибательные контрактуры коленных суставов с помощью гипсовых повязок. Значительный, а во многом уникальный, опыт применения ПДР согласно разработанным в клинике принципам лечения позволяет считать его в настоящее время наиболее эффективным способом коррекции спастичности у больных спастическими параличами независимо от их причины (рис.5-7).
А

Б

От того, как происходит опора на стопу, зависит сразу несколько важных факторов нашего здоровья:
От правильной постановки стопы при каждом шаге зависит то, будет ли ходьба достаточно эффективной и экономной с точки зрения сил. Этому важно научить ребенка с самых ранних лет. Но что, если плоскостопие мешает создать правильную походку? Требуется как можно раньше заняться профилактикой и лечением.
Частой причиной плоскостопия наряду с другими нарушениями становится рахит, полиомелит, ДЦП.
При наличии этих факторов диагностика плоскостопия подразумевается автоматически.
Наконец, серьезные изменения в постановке стопы возникают в том случае, если ребенок часто выполняет стоячую работу с неравномерной нагрузкой на спину, поднимает тяжести.
Дополнительными факторами являются лишний вес, недостаток физической подготовки с ранних лет, а также некачественная, неудобная обувь.
Своевременная диагностика плоскостопия у детей позволит гораздо меньшими усилиями вернуть пациенту здоровую осанку и походку. Вовремя диагностированное плоскостопие может быть вылечено без серьезных хирургических и медикаментозных вмешательств, тогда как лечение в более позднем возрасте связано со сложностями в виде укрепившихся привычек тела и измененной структуре скелета. До 16 лет плоскостопие успешно лечится, в более позднем возрасте можно лишь работать над профилактикой ухудшения состояния.
Как выявить плоскостопие
Первичная диагностика заключается в выявлении явно выраженных и повторяющихся случаев повышенной усталости стопы при беге и ходьбе. Длительная двигательная активность при плоскостопии приводит к появлению дискомфорта и болезненных ощущений в ногах, особенно в области голеностопа. Также ослабляются некоторые мышцы и связки ног.
В ярко выраженных случаях наблюдаются заметные внешние изменения стопы:
Самые тяжелые случаи плоскостопия могут наблюдаться при продолжительном игнорировании симптомов, указанных выше – это болевой синдром при ходьбе, вынуждающий больного реже двигаться, приводящий к невозможности заниматься спортом или сколько-нибудь значимыми физическими тренировками.
Также наблюдается искривление осанки и нарушение целостности некоторых костей, связок и мышц.
Лечение плоскостопия у детей
В раннем возрасте можно легко возвратить ребенку способность к свободному движению. Для этого применяются комплексы лечебной физкультуры и массажа. Целью лечения является прививание здоровых привычек в ходьбе и выполнении простейших физических упражнений, минимально необходимая тренировка мышц и связок. На этой основе можно строить дальнейшую физическую активность.
Для исправления формы стопы и профилактики других деформаций ног может применяться мануальная терапия, кинезиотерапия, кинезиотейпирование, индивидуальные ортопедические ортезы.
Ранняя профилактика плоскостопия у детей, равно как и других нарушений двигательных функций и осанки, ложится на плечи родителей и воспитателей.
Важно прививать ребенку хотя бы минимальное стремление к подвижности и регулярным тренировкам. Акцент стоит сделать не на интенсивности, а на постоянстве. Регулярные нагрузки, посильные для ребенка и не вызывающие у него переутомления, позволяют держать мышцы в тонусе, достаточном для развития организма.
Обязательно расскажите ребенку о наиболее удобных и безопасных способах ставить стопу, потренируйте с ним правила ходьбы. Не рассчитывайте на инстинктивное обучение, так как индивидуальные особенности мышц, костей и общей структуры тела могут влиять на то, какая походка кажется ребенку правильной. Убедитесь в том, что ребенок знает, как правильно ставить стопу при ходьбе. Существует масса упражнений, для профилактики и лечения плоскостопия, это простые массажные методики, ортопедические товары для упражнений - ячики, ежики, коврики и т.д.
Многие родители оборудуют детскую комнату массажным покрытием, матами, по которым ребенок ходит босиком.
Важнейшее значение в формировании стопы имеет обувь. О правилах подбора обуви для пациента с выявленным плоскостопием вам расскажет врач подиатр (специалист по проблемам стопы) или врач ортопед.
Если нарушения начали проявляться, следует немедленно обратиться к врачу за консультацией, чем раньше у ребенка выявлено заболевание, тем быстрее и эффективнее проходит лечение.
Кроме физических процедур и упражнений могут быть назначены специальные профилактические стельки (индивидуальные ортезы) для обуви. Стельки подбираются индивидуально с целью коррекции формы стопы и изготавливаются под каждого пациента, а в процессе носки корректируются. Индивидуальная стелька может, как сдерживать деформацию свода стопы, разгружать позвоночник, суставы, помогать формировать иную, более здоровую привычку в ходьбе практически незаметно для ребенка.
Мы также рекомендуем в качестве лечения и профилактики использовать ортопедические стельки в спортивной обуви для:
Деформация стопы у ребенка. Виды плоскостопия и способы коррекции
Такой вердикт врачей огорчителен для большинства родителей: красивая походка ребенка под угрозой. Ах, если бы речь шла только о косметической проблеме. К сожалению, уплощение свода стопы - серьезная и коварная патология, способная повлиять практически на весь опорно-двигательный аппарат. Чем опасно это заболевание? Как его распознать? И поддается ли оно лечению?

К сожалению, плоскостопие - это одно из самых распространенных отклонений от нормы в развитии опорно-двигательного аппарата. Вот неутешительная статистика: из 1,5 миллионов детского населения города Москвы оно выявлено у 9 тысяч ребят. А примерно 2 тысячи юных пациентов жалуются на боль в ногах. Прежде всего давайте разберемся, что же подразумевают под этой патологией?
Плоскостопие - это деформация стопы, при которой происходит понижение (уплощение) ее свода. Чтобы лучше понять природу заболевания, разберем некоторые анатомические особенности стопы. В процессе эволюции она приобрела форму, позволяющую равномерно распределять вес тела. Кости стопы соединены между собой прочными межкостными связками (это волокнистые образования из соединительной ткани, представленные в виде пучка, соединяющего кости) и образуют ее свод, который обеспечивает амортизацию движений при ходьбе и беге. Выпуклые своды ориентированы в продольном и поперечном направлениях. Поэтому стопа взрослого человека в норме опирается на три точки - пяточный бугор, головку 1 -й плюсневой кости и 5-ю плюсневую кость. Выделяют два продольных и один поперечный свод стопы. Внутренняя и наружная арки формируют продольный свод стопы, а передняя - поперечный. В зависимости от их деформации различают продольное и поперечное плоскостопие.
При продольном уплощаются наружная и внутренняя арки стопы, увеличивается ее длина и почти вся площадь подошвы контактирует с полом.
При поперечном - уплощается поперечная арка, передний отдел стопы веерообразно расходится и опирается на головки пяти плюсневых костей.
У всех детей до двух лет продольный свод стопы плоский. Такое состояние специалисты считают физиологическим, ведь костная ткань у малышей мягкая, эластичная. В ней содержится мало минеральных веществ, которые придают костям прочность, да и мышечная система развита недостаточно. Когда дети начинают вставать на ножки (в 7-9 месяцев) и самостоятельно ходить (в 10-12 месяцев), функцию амортизатора берет на себя "жировая подушечка", которая располагается на подошве, под кожей.
В 2-3 года кости набирают достаточное количество минеральных веществ, суставные поверхности приобретают нормальные очертания, связки становятся более прочными, а сила мышц позволяет дольше находиться "на ногах". Процесс формирования костей стопы продолжается примерно до 5-, 6-летнего возраста. Только в этот период можно говорить о наличии или отсутствии плоскостопия у ребенка.
Когда идти к врачу
Пожалуй, все родители понимают, что профилактические осмотры у специалистов - это не прихоть медиков, а необходимая мера. Главное - не пропустить время посещения врача. Осмотр у ортопеда проводится:
В идеале с этого возраста посещать ортопеда с ребенком надо каждый год - чтобы не упустить развитие плоскостопия. Родителям необходимо быть готовыми к тому, что ортопед (если он сомневается в постановке окончательного диагноза) направит маленького пациента на дополнительный осмотр в консультативно-диагностический центр.
Если ребенок ходит в садик, эта проблема снимается сама собой - дошколят в детских учреждениях осматривают достаточно регулярно. А вот если ребенок до 1-го класса растет дома, родителям следует помнить о дате медосмотра. Дети, у которых обнаружено плоскостопие, находятся на диспансерном учете у ортопеда до 14-15 лет. За это время они проходят курсы физиотерапии, лечебного массажа, направляются на санаторно-курортное лечение, а при необходимости им изготавливается специальная ортопедическая обувь.
Если диагноз подтвердился
Чаще всего у детей встречается продольное плоскостопие. Оно бывает врожденным и приобретенным. Врожденная форма заболевания встречается редко и является следствием внутриутробных пороков развития. Выявляют ее уже в роддоме. В большинстве случаев поражена одна стопа, но иногда поражаются и обе. Эта патология выражена у малышей весьма заметно: выпуклая подошва и "вывернутый" наружу передний отдел стопы. Лечение проводится с первых дней жизни ребенка: деформацию поэтапно исправляют с помощью гипсовых повязок. Если это не помогает, прибегают к хирургическому вмешательству.
Что же касается приобретенного продольного плоскостопия, то оно может быть:
Возникает после переломов костей стопы и голеностопного сустава. Частичное или полное повреждение связок при подобной травме, а также длительное пребывание ребенка в гипсовой повязке способствуют уплощению сводов стопы.
Возникает на почве нарушений центральной или периферической нервной систем (чаще - последствия полиомиелита 1 ).
1 Полиомиелит - острое инфекционное заболевание, характеризующееся поражением центральной нервной системы, оболочек головного и спинного мозга, иногда лимфоидной ткани органов желудочно-кишечного тракта. Проявляется повышением температуры, головными, мышечными болями с последующим развитием параличей нижних конечностей. В наиболее тяжелых случаях поражение спинного мозга приводит к остановке дыхания и смерти. Осложнения: атрофия мышц, т.е. нарушение их структуры и функций, в результате чего они становятся слабее, в легких случаях возникает хромота, в тяжелых - параличи.
Это - наиболее распространенная форма патологии. Возникает из-за перегрузок при значительном увеличении массы тела, как правило, при ожирении, эндокринных нарушениях.
Возникает при избыточной эластичности связок и ослаблении мышц сводов стопы. Причиной может послужить недостаток витаминов и микроэлементов - при рахите 1 или общем истощении, а также - при врожденной патологии соединительной ткани.
1 Рахит - заболевание детей раннего возраста, характеризующееся недостатком витамина Д, в результате чего нарушается обмен кальция и фосфора в организме. Проявляется нарушениями в образовании костей, расстройством функций нервной системы и внутренних органов.
Итак, стопа оказалась деформированной. Что же происходит в организме? Связки посылают "сигналы" нервной системе о неблагополучии на данном "участке". В ответ мышцы получают "указание" вступить в "борьбу" с деформирующими силами - то есть напрячься как следует. Но долго выдержать такую нагрузку они не в состоянии, поэтому быстро истощаются, расслабляются и растягиваются. А деформирующая сила продолжает действовать теперь уже на связки. Скоро и в них происходит растяжение (в особенности если имеется врожденная патология соединительной ткани), так как без поддержки мышц они долго работать не могут. Теперь вся нагрузка ложится на кости. Когда же и они не выдерживают, начинается деформация от сжатия. К этому времени связки окончательно "выбывают" из строя, и деформация вступает в конечную, необратимую фазу. Походка теряет пластичность, плавность. Дети часто жалуются на утомляемость при ходьбе, боль в области голеностопных суставов или голеней, а нередко-в пояснице. Некоторые не могут четко определить, где именно они испытывают дискомфорт или боль, поэтому не жалуются, а просто предпочитают спокойные, менее подвижные игры. Появляется деформация голеностопного сустава (ее еще называют вальгусной или Х-образной). При наличии одного или нескольких таких признаков, необходима консультация врача-ортопеда.
Иногда деформация стопы может существовать долгие годы (вплоть до зрелого возраста) никак не проявляя себя. Но рано или поздно ухудшение произойдет, поскольку компенсаторные возможности организма не безграничны.
У ребенка 3 лет (но не ранее) можно провести начальную диагностику патологии, используя самый распространенный метод - плантографию (отпечаток стопы). Это несложно сделать и в домашних условиях. На пол кладут чистый лист бумаги, а малыш становится на него обеими ногами. Лучше, чтобы подошвы были влажными, тогда на бумаге останется их четкий отпечаток. Туловище при этом нужно держать прямо, ноги вместе. Контур стоп в таком положении обводится карандашом. Затем перпендикулярно линии контура проводится прямая, пересекающая всю узкую часть стопы. Самая легкая степень деформации - первая. Ну а самая тяжелая и серьезная - третья.
Рентгеновский снимок детям в этом возрасте не делается. Во-первых, кости стопы еще до конца не "созрели", хрящевая ткань на рентгеновском снимке не видна и оценить истинную высоту продольного свода затруднительно. А во-вторых, этот метод диагностики для ребенка достаточно вреден, поэтому выполняется только при серьезных показаниях и чаще после 9 лет.
Лишь для устранения выраженной боли допустимо применение обезболивающих препаратов.
Признаки развития плоскостопия
Признаки развития плоскостопия внимательные родители могут заметить уже у двух-трехлетнего малыша.
В этих случаях необходимо срочно обратиться к врачу-ортопеду.
Лечение плоскостопия
К сожалению, рассчитывать на полное избавление от плоскостопия, особенно при далеко зашедшей патологии, не приходится. Но лечиться надо тщательно, регулярно и добросовестно. Чем раньше выявлены признаки заболевания, чем меньше деформация стопы, тем более благоприятны условия для остановки прогрессирования плоскостопия и его коррекции.
На начальной стадии боли в ногах можно ликвидировать в течение 1-2 месяцев посредством теплых ежедневных ножных ванночек с морской солью, ручного лечебного массажа и гимнастики. Что касается ванночек - требования к ним простые: температура воды +40-50 "С, длительность процедуры - 15-20 минут, а пропорции их составляющих указаны на упаковке и бывают разными в зависимости от концентрации сухого вещества.
Очень полезное воздействие окажет самомассаж - благо, для него существует множество приспособлений (специальные коврики, валики, мячи). Упражнения с ними выполняются произвольно (ходить по массажному s коврику, катать стопами массажный валик и т.д.). В итоге улучшается кровообращение, нормализуется тонус мышц. Гимнастику лучше проводить в утренние часы, когда мышцы еще не утомлены. Технику и темп упражнений (см. гимнастику при плоскостопии) лучше показать малышу на собственном примере. Помещение не должно быть душным, или со сквозняками, а заниматься ребенку следует в удобной одежде, не стесняющей его движений.
Лечебный массаж обязательно должен проводить дипломированный специалист - инструктор по лечебной физкультуре и массажу.
В лечении плоскостопии нередко применяется и физиотерапия (парафиноозокеритовые аппликации, электрофорез и др.), что улучшает обменные процессы и кровообращение в тканях и опосредованно укрепляет своды стоп. Массаж и физиолечение назначаются курсами, обычно по 10-15 процедур. Желательно проводить 2-3 курса в год.
Выбираем башмаки
"Виновницей" приобретенного плоскостопия может оказаться неверно подобранная обувь. Как только ребенок начинает вставать значит, пришла пора покупать ему первые ботики. Обычно это происходит в период с 7-8 месяцев. Критерии "правильной" детской обувки обозначаются довольно четко. Первые башмаки должны:
"Волшебные" стельки
Особая роль в лечении и профилактике прогрессирования плоскостопия отводится ортопедическим стелькам, которые назначаются уже при первой степени патологии. Они помогают разгрузить болезненные участки стопы и корректируют выявленные деформации при начальных признаках плоскостопия. Высота выкладки сводов стопы в стельках зависит от степени уплощения. Вкладывать их нужно в уличную и в домашнюю обувь, чтобы облегчить жизнь крохе, когда он максимально долго бывает на ногах. По мере того как ребенок растет, форму и размеры стелек-вкладышей необходимо менять. И здесь не обойтись без повторных консультаций у врача-ортопеда. Приобретать стельки лучше всего в протезно-ортопедических предприятиях, ортопедических центрах или заказывать индивидуально.
Только в этом случае подобные изделия гарантированно соответствуют необходимым стандартам. И еще: не стоит пользоваться ортопедическими стельками "на всякий случай". Если носить их постоянно без объективной необходимости, то своды стопы станут расслабленными, и плоскостопие может развиться даже у здорового с ортопедической точки зрения ребенка.
Если же у малыша - третья степень продольного плоскостопия, особенно в сочетании с вальгусной деформацией голеностопного сустава, стельками дело не ограничится. Ему придется "щеголять" в ортопедической обуви - ботинках со шнуровкой и жесткой внутренней боковой поддержкой стопы.
Гимнастика при плоскостопии Комплекс 1
Исходное положение - сидя на стуле, ступни - на полу. Поджимать пальцы стоп. Повторить 3-5 раз, не отрывая пяток от пола. Поочередно приподнимать ступни на себя (3-5 раз). Одновременно разворачивать ступни на внешнее ребро (3-5 раз). Поочередно приподнимать только большие пальцы стоп (3-5 раз). Поочередно приподнимать все пальцы, ступни при этом слегка повернуты внутрь, пятки не отрывать от пола (3-5 раз).
Комплекс 2
Исходное положение - сидя на стуле, ступни - на полу. Большим пальцем правой ноги провести по передней поверхности голени левой ноги снизу вверх (3-5 раз). Повторить то же самое большим пальцем левой ноги (3-5 раз). Можно усложнить упражнение и пытаться большим пальцем правой ноги натянуть гольф на голень левой ноги. Затем поменять ноги.
Комплекс 3
Исходное положение - сидя на стуле, одна ступня - на мяче, другая на - полу. Ступней, находящейся на мяче, покачивать его влево - вправо, вперед - назад, (3-5) раз. Ноги поменять и упражнение повторить. Далее - захватить мяч ногами и удерживать его несколько секунд на весу, опустить на " пол, а затем опять поднять (3-5 раз).
Комплекс 4
Исходное положение - сидя на стуле. Под стопы или около них можно положить кусок ткани, мелкие предметы (шашки, элементы детского конструктора, речную гальку и т.п.), скалку. Задача: кончиками пальцев собрать ткань, захватить и переместить мелкие предметы, покатать скалку, можно - всеми стопами.
Комплекс 5
Исходное положение - стоя. Вставать на кончики пальцев (приподниматься на мысочках) (3-5 раз). Поворачивать стопы внутрь (3-5 раз). Совершать ходьбу на месте. Пройти вперед на внешних краях стоп. Пройти по черте.
Комплекс 6
Исходное положение - стоя. Приседать, не отрывая пяток от пола (3-5 раз). При возможности шагать по перекладинам или ходить по неровной, бугристой поверхности. Также можно балансировать на мяче. (Внимание! Взрослые должны страховать ребенка!)
Комплекс 7
Исходное положение - стоя на бруске, положенном на пол. Приседать на бруске (3-5 раз). Стоять на бруске то на правой, то на левой ноге. Стопы при этом, следует располагать поперек, а затем вдоль бруска. Также можно пройти несколько раз приставными шагами поперек бруска и пройти вдоль него.
Осложнения
Какие бывают осложнения плоскостопия? К сожалению, самые разные. Прежде всего это уплощение поперечного свода стопы с подвывихом 1-го пальца наружу в подростковом возрасте. Если стопа долго находилась в неправильном положении, а особенно если имеет место вальгусная деформация голеностопного сустава, это может привести к деформации в суставах стопы и даже к изменению соотношений суставных поверхностей коленных и тазобедренных суставов. Это сопровождается болью в ногах, особенно в вечерние часы, а снижение функций амортизации приводит к боли в позвоночнике. В дальнейшем это может привести к сколиозу, то есть дугообразной деформации позвоночника вправо или влево, или к его искривлению с образованием выпуклости кзади - кифозу.
Читайте также:


