Прогноз развития ребенка с дцп
Прогноз при детских церебральных параличах зависит от времени возникновения патологии мозга и степени ее выраженности. При антенатальных повреждениях прогноз тем серьезнее, чем на более ранней стадии развился патологический процесс. Распространенные деструктивные поражения мозга прогностически хуже, чем очаговые. Значительно утяжеляют прогноз сочетанные расстройства — снижение зрения, слуха, психические нарушения, судороги, гидроцефальный синдром, соматические, инфекционные заболевания.
Определить прогноз в каждом конкретном случае очень сложно, особенно в раннем возрасте. При этом следует не только оценить тяжесть состояния больного в данный момент, но и проследить за развитием функций на протяжении длительного времени. Поскольку мозг ребенка пластичен, обладает большими компенсаторными возможностями, многие дефекты могут быть преодолены в процессе развития, но существуют клинические проявления, которые, по нашим наблюдениям, с определенностью указывают на задержку и аномалию формирования двигательных функций. К ним относятся:
1) повышение мышечного тонуса, особенно по экстензорному типу в период новорожденности и первые месяцы жизни, сочетающееся с выраженной тонической рефлекторной активностью;
2) глубокая мышечная гипотония;
3) появление выраженных дистонических атак в возрасте 2—3 мес.;
4) отсутствие к 4—6 мес. контроля головы и выпрямляющих реакций верхней части туловища, к 5—6 мес. — поворотов туловища и защитной реакции рук, к 7—8 мес. — самостоятельного сидения;
5) возникновение гиперкинезов в возрасте 8—10 мес. или раньше. Крайне неблагоприятно сочетание этих симптомов с глубокой задержкой психического развития и судорогами, низкой массой тела при рождении.
К. В. Nelson и J. H. Ellenberg (1981) обследовали 53 600 детей в возрасте 4 мес., а затем 7 лет. Церебральные параличи без неврологических симптомов были обнаружены лишь у 0,13%, а при их наличии в 4 мес. — у 14,1%. К наиболее информативным клиническим признакам, определяющим прогноз развития церебральных параличей, авторы отнесли аномалии мышечного тонуса, особенно у детей с низкой массой тела.
Прогноз двигательных, психических и речевых нарушений зависит от времени установления диагноза, начала лечения и его преемственности в различные возрастные периоды. Наиболее эффективно лечение, начатое в раннем возрасте, когда мозг наиболее восприимчив к воспитанию и обучению.
Основная цель лечения детей с церебральными параличами — возможно более полная социальная адаптация степень которой во многом зависит от сохранности психических функций и речевого развития, так как больные с тяжелым двигательным дефектом, передвигающиеся с помощью подручных средств, но с сохранным интеллектом могут быть полноценными членами общества. O'Reily (1979), проанализировав судьбу детей с церебральными параличами, родившихся в 1964 г., установил, что факторами, лимитирующими социальную адаптацию, в 40% случаев была тяжелая умственная отсталость, в 27% — выраженные двигательные нарушения; 33% Детей имели нормальный интеллект, обучались в школе и приобрели профессиональные навыки. По данным катамнестического исследования, проведенного Т. Ingram (1976), хорошая степень социальной адаптации достигнута у 2% больных, ограниченная — у 52%, низкая — у 27%
Если соотнести возможности социальной адаптации с формами церебрального паралича, то хороший прогноз наиболее вероятен при спастической гемиплегии и спастической диплегии. Так, по данным К. А. Семеновой (1979), 70,8% больных со спастическими гемипарезами могли учиться в высших и средних специальных учебных заведениях, 29,2% имели несколько сниженный интеллект, но практически все были адаптированы. При спастической диплегии сохранный интеллект отмечен в 47,7% случаев, что определяет возможности социальной адаптации больных при условии достаточной функции рук и способности ходить. При гиперкинетической форме церебрального паралича больные трудно адаптируются из-за двигательного дефекта, но в 60% случаев могут выполнять работы, не связанные с тонкой мапипулятивной деятельностью рук. Прогноз социальной адаптации неблагоприятен при двусторонней гемиплегии и атонически-астатической формах церебральных параличей. Для профилактики пренатальных и перинатальных повреждений мозга необходимо комплексное решение широкого круга вопросов, касающихся предупреждения как непосредственных влияний вредных факторов на плод, так и опосредованного организмом матери, усовершенствования методов диагностики патологических состояний плода и новорожденного, корригирующей и восстановительной терапии.
Следующий этап мероприятий по профилактике детского церебрального паралича — контроль за течением беременности, который предполагает как можно более раннее выявление групп повышенного риска: плохой исход предыдущей беременности, рождение младенцев с пониженной или большой массой тела, смерть детей при рождении или в первые месяцы жизни, очень молодой пли пожилой возраст беременной, предшествовавшие бесплодие или выкидыши, соматические, инфекционные, эндокринные заболевания, стрессовые факторы, употребление алкоголя и т. д. Этот контингент беременных должен находиться под тщательным акушерским наблюдением.
Развернутая в нашей стране сеть специализированных родильных домов для женщин с невынашиванием беременности, сахарным диабетом, страдающих сердечно-сосудистыми, инфекционными, почечными заболеваниями позволяет своевременно выявлять и проводить коррекцию расстройств при этих видах патологии. Ранняя диспансеризация Rh-отрицательных женщин и женщин с 0(1) группой крови позволяет предупредить гемолитическую болезнь новорожденных. Комплекс диспансерных мероприятий должен включать подробный анамнез с акцентом на переливание крови без учета Rh-фактора в прошлом, ежемесячное определение титра антител, своевременную (за 3—4 нед до родов) госпитализацию беременных с быстрым нарастанием титра антител в специализированный родильный дом для контроля за течением беременности.
Немаловажное значение имеет профилактика наиболее распространенных инфекционных заболеваний, которые могут вызвать гипоксию плода и преждевременные роды. Применение медикаментозных препаратов беременными женщинами должно быть сведено до минимума, учитывая их возможный тератогенный эффект, который не всегда очевиден, так как может быть опосредован реакциями материнского организма. Это в равной степени относится к влиянию алкоголя и курения.
Разнообразные патологические состояния беременных обычно приводят к хронической гипоксии плода. Высокочувствительные специфические диагностические тесты позволяют выявлять внутриутробную гипоксию на различных этапах ее развития. Профилактику гипоксии, а следовательно и ее последствий, необходимо начинать с первых недель беременности. Постоянное совершенствование родовспомогательной службы направлено на предупреждение внутриутробной гипоксии, асфиксии в родах и внутричерепной травмы — самых частых причин патологического состояния плода. В клиническую практику внедрены методы гипербарической оксигенации беременных и новорожденных, родившихся в асфиксии, краниоцеребральная гипотермия, которые способствуют профилактике тяжелых неврологических нарушений и быстрой ликвидации тканевой гипоксии.
В профилактике нарушений развития мозга существенную роль играет интенсивная терапия новорожденных, направленная на коррекцию метаболических нарушений, дыхательных и сердечно-сосудистых расстройств, предупреждение отека мозга и острой внутричерепной гипертензии, купирование судорожного синдрома и др. Большое внимание в последние годы уделяется методам интенсивной терапии детей с низкой для срока гестации массой тела. По данным P. A. Davies, A. L. Stewart (1975), разработка методов интенсивной терапии этих детей снизила частоту спастической диплегии в 2 раза, а частоту всех неврологических осложнений — с 60—80 до 10%.
При гемолитической болезни новорожденных с целью предупреждения неврологических расстройств проводят раннее заменное переливание крови. Иногда профилактику гемолитической болезни новорожденных начинают еще во внутриутробный период. В настоящее время успешно осуществляют десенсибилизацию женщин в последние 3 мес. беременности путем подсадки кожного лоскута от отца ребенка; введение первобеременной (если ребенок Rh-пoложительный) антирезус-иммуноглобулина сразу после родов предотвращает иммунизацию.
Важное значение для профилактики поражений мозга имеет совершенствование методов оценки состояния плода и новорожденного. Биохимическое исследование амниотической жидкости применяется для определения степени зрелости плода, диагностики гипоксии и фетоплацентарпой недостаточности. Последняя развивается у каждой четвертой беременной с нефропатией и у каждой второй с угрозой прерывания беременности. Фетоплацентарная недостаточность — одна из наиболее частых причин хронической гипоксии мозга и нарушения роста плода. О ней судят по соотношению плацентарного лактогена в крови матери и в околоплодных водах, активности печеночных ферментов амниотической жидкости. Степень гипоксии плода оценивают по рН, Рсо2, Ро2, концентрации калия, мочевины и хлоридов, активности щелочной фосфатазы, лактатдегидрогеназы, Р-глюкуронидазы, а также по появлению в околоплодных водах ферментов распада гистидина. Определение содержания сурфактанта в околоплодной жидкости используется с целью оценки риска возникновения синдрома дыхательных расстройств, так как уровень сурфактанта отражает степень зрелости легких плода. Исследование основных классов иммуноглобулинов, трофобластного (3-глобулина в амниотической жидкости используют для диагностики изоиммунного конфликта между матерью и плодом по Rh-антигену. Диагностировать эритробластоз плода помогает спектрофотометрическое определение желтого пигмента в амниотической жидкости, появляющегося в результате повреждения эритроцитов плода.
Для непосредственной оценки состояния плода в последние годы стали широко использовать ультразвуковые методы исследования, которые позволяют регистрировать сердечную деятельность, определять пол плода, степень его зрелости. Оценка степени внутриутробного созревания плода крайне важна, поскольку незрелость представляет собой фактор высокого риска формирования патологии нервной системы. Ультразвуковые исследования позволяют наблюдать за состоянием плода в динамике, определять характер его движений в зависимости от состояния матери и других внешних факторов. С помощью этого метода возможно внутриутробно диагностировать некоторые пороки развития нервной системы — гидроанэнцефалию, микроцефалию, гидроцефалию — и своевременно прервать беременность. Ценную информацию дает плацентометрия методом ультразвукового сканирования. Так, при беременности, осложненной резус-конфликтом, отмечено утолщение плаценты до 6—7 см, пропорциональное тяжести гемолитической болезни плода. Истончение плаценты до 2— 3 см бывает при гипотрофии плода, обусловленной маточно-плацентарной недостаточностью, и при перенашивании беременности. Ультрасонографическое обследование позволяет также определить положение плаценты, диагностировать пузырный занос и многоплодную беременность, уточнить предлежащую часть плода и его позицию.
Ультразвуковое сканирование позволяет уже в первые дни жизни диагностировать внутричерепные кровоизлияния, что крайне важно для тактики лечения этих больных и предупреждения тяжелых неврологических последствий. С помощью этого метода можно верифицировать различные аномалии развития мозга (микроцефалия, гидроцефалия, агенезия мозолистого тела, атрофии мозга, порэнцефалия, кистозная дегенерация и др.). Это имеет значение для прогноза будущего психомоторного развития. Обследование детей проводят повторно, многократно, оценивая динамику патологических проявлений под влиянием лечения. Преимущества ультразвуковых исследований по сравнению с рентгеноскопией, радиографией и амниоскопией плода заключается в его доступности и безвредности.
Широко применяемые в настоящее время инструментальные методы исследования сердечной деятельности плода (кардиотахитокометрия, ультразвуковое сканирование, электрокардиография, фонокардиография) позволяют констатировать признаки начавшегося кислородного голодания. Реоэнцефалография и электроэнцефалография также объективизируют ранние стадии гипоксии, причем изменения на ЭЭГ нередко предшествуют нарушению сердечной деятельности. Таким образом, внедрение в клинику методов внутриутробной оценки состояния плода позволяет еще до рождения выявить группу риска в отношении нарушений постнатального развития.
Большую роль в профилактике детского церебрального паралича играют также популяризация сведений о значении антенатального периода развития для здоровья человека и об охране детородной функции с раннего детства, гигиена брака, предупреждение абортов, гигиеническое обучение беременных женщин с повышенным риском антенатальной патологии.
Важным компонентом профилактики патологии развития мозга является предупреждение нежеланных беременностей, наиболее частых среди подростков и молодых незамужних женщин. Слишком молодой возраст беременной, прием различных медикаментов с целью прерывания беременности, злоупотребление алкоголем, курение, постоянное беспокойство и страх способствуют нарушению развития плода. Предупреждение нежелательной беременности включает широкий круг социальных проблем: воспитание родителями, школой, средствами массовой информации чувства ответственности за свои поступки и сексуальное поведение, ознакомление подростков с проблемами наркомании и венерических заболеваний, преподавание основ семейной жизни, широкая доступность противозачаточных средств и распространение знаний о способах контроля за рождаемостью.
Многих будущих родителей при планировании беременности интересует, что такое ДЦП. Это понятие определяет группу синдромов, основными проявлениями которых являются разнообразные нарушения двигательной функции человека вследствие поражения по разным причинам структур головного мозга.
Общая характеристика заболевания ДЦП
На полноценное развитие нервной системы плода в перинатальном периоде оказывают воздействие многие факторы.
В результате возникновения каких-либо заболеваний или патологических состояний у беременной женщины или плода происходит гибель нейронов развивающегося мозга ребенка, что неминуемо проявляется у него после рождения двигательными, координаторными, чувствительными, психическими и другими нарушениями.
Данные проявления входят в состав симптомокомплекса болезни и обычно обнаруживаются у ребенка непосредственно после рождения.
Тяжесть симптомов зависит от глубины поражения мозга. Со временем они не прогрессируют. При хорошем уходе адекватное лечение и реабилитация детей с ДЦП позволяет достичь хороших результатов в виде восстановления нарушенных функций, улучшения качества жизни, социализации.
Причины возникновения ДЦП

Повреждение головного мозга, приводящее к детскому церебральному параличу, является приобретенным. На вопрос, передается ли ДЦП по наследству, специалисты отвечают отрицательно.
Оно может быть совершенно разного происхождения и возникать в любой период внутриутробного развития и после родов. Вызывающие ДЦП причины можно разделить на 3 группы по времени их воздействия:
- Болезни матери, развивающиеся во время беременности.
- Патологии, возникающие во время родов.
- Заболевания и патологические состояния у ребенка в период новорожденности.

К этой группе причин относятся заболевания беременной женщины, приводящие к гипоксии или воспалительному повреждению всех органов и систем плода, в том числе и к ишемическому или инфекционному поражению головного мозга:
- Внутриутробные инфекции: цитомегаловирусная, герпесная инфекция, заболевание матери краснухой, сифилисом, токсоплазмозом во время беременности.
- Фетоплацентарная недостаточность.
- Выраженный резус-конфликт.
- Отслойка плаценты.
- Токсикоз у беременной, особенно поздний, сопровождающийся нефропатией, повышением артериального давления, отеками.
- Заболевания сердца, сосудов у матери: гипертоническая болезнь, ишемическая болезнь сердца, декомпенсированные пороки сердца, нарушения сердечного ритма.
- Заболевания крови у беременной женщины, например тяжелой степени железодефицитная анемия.
- Болезни органов эндокринной системы (гипофункция щитовидной железы, сахарный диабет).
- Многоплодная беременность.
- Многоводие или маловодие.
- Хромосомные аномалии у плода.
- Патологии развития пуповины и сосудов в ней.
- Вредные привычки у женщины во время беременности (курение, злоупотребление алкоголем, наркомания).
К ним относятся осложнения, возникающие во время родов:
- Неправильное положение плода: тазовое, поперечное.
- Дискоординированная родовая деятельность, стремительные или наоборот, затяжные роды.
- Клинически узкий таз.
- Длительный безводный период.
- Неверная тактика ведения родов.
- Применение таких приемов, как наложение акушерских щипцов или вакуум-экстракция плода.
- Родовая травма.
- Преждевременные роды.
- Асфиксия плода из-за тугого обвития пуповиной.
Чаще всего таким заболеваниям подвержены недоношенные, ослабленные дети:
- Асфиксия околоплодными водами.
- Гемолитическая болезнь у новорожденных вследствие резус-конфликта или несовместимости по группе крови с организмом матери.
- Инфекционные заболевания головного мозга (менингит, энцефалит, арахноидит и их сочетания), развивающиеся после родов.
- Аномалии развития сосудов головного мозга (аневризмы, мальформации), приводящие к развитию геморрагического или ишемического инсульта.
- Токсическое поражение головного мозга ребенка вследствие отравления медикаментами.
Клиническая картина и особенности развития детей с ДЦП

Первые признаки ДЦП у ребенка могут быть замечены врачами и родителями сразу после его рождения или в течение первых месяцев жизни. Когда приходит время появления в норме определенных навыков, обнаруживаются отсутствие или выраженная задержка физического, а впоследствии и психического развития.
Ребенок с данной патологией отличается по развитию от здоровых сверстников. Из-за поражения корковых и подкорковых структур мозга нарушается иннервация скелетной мускулатуры, а также многих органов и систем организма, что определяет особенности детей с ДЦП, приводит к развитию следующих симптомов:
- Патологический тонус мускулатуры. Может обнаружиться гипертонус, то есть напряженность, повышение тонуса мышц или гипотонус, при котором мышцы вялые, патологически расслабленные. При высоком тонусе конечности согнуты в суставах, их сложно разогнуть, со временем могут развиться контрактуры суставов.
Движения при этом резкие, асимметричные, дискоординированные. Нередко отмечается ходьба на носочках из-за гипертонуса. При гипотонии мышц конечность висит, сопротивления при воздействии на нее такая конечность не оказывает.
- При любой форме дистонии сила в мышцах снижена (парез) или совсем отсутствует (паралич) при выраженной стадии ДЦП, что делает невозможным нормальное функционирование конечностей.
При отсутствии нагрузки на мышцы конечности слабость в них нарастает, мышечные волокна далее не развиваются. Такая конечность со временем начинает выглядеть тоньше, становится короче, чем нормальная, формируются деформации скелета (сколиоз позвоночника, искривления тазовых костей, грудной клетки), в связи с чем затрудняется нормальное функционирование многих внутренних органов.
- У ребенка позже ослабевают безусловные рефлексы, характерные для новорожденных.
- При раздражении моторных отделов коры мозга может развиться симптоматическая эпилепсия с генерализованными судорожными приступами.
- Часто отмечаются нарушения зрения в виде развития косоглазия или близорукости по причине несовершенной иннервации глазных мышц при этом заболевании.
- Встречаются патологии слуха: тугоухость, глухота.
- Нарушения работы эндокринной системы в виде ожирения, нарушения темпов роста, гипотиреоза.
- Нарушение функций тазовых органов: непроизвольное мочеиспускание или дефекация, или задержка этих процессов.
- Очень часто патологии физического развития сопровождаются задержкой нервно-психического развития: может развиться разной степени выраженности умственная отсталость, нарушения речи в виде дизартрии при ДЦП, патологии восприятия, памяти, поведенческие отклонения (ранимость, сильная привязанность к ухаживающим людям).
- Иногда отмечаются сложности с глотанием пищи, сосанием груди из-за патологии мышц лица, глотки, гортани.
По тяжести проявления симптомов заболевания различают 3 степени тяжести ДЦП:
- Легкая степень: симптоматика минимальна, ребенок физически развивается с небольшой задержкой, психических отклонений почти нет. В этом случае дети могут обучаться со здоровыми сверстниками, освоить в дальнейшем любую профессию.
- Средняя степень тяжести: отмечаются отклонения и в физическом, и в умственном развитии. Больным нужна посторонняя помощь. При адекватном лечении и реабилитации возможна некоторая социализация таких людей.
- Тяжелая степень: больные – тяжелые инвалиды, себя обслуживать не способны, нуждаются в постоянном уходе.
Виды заболевания ДЦП
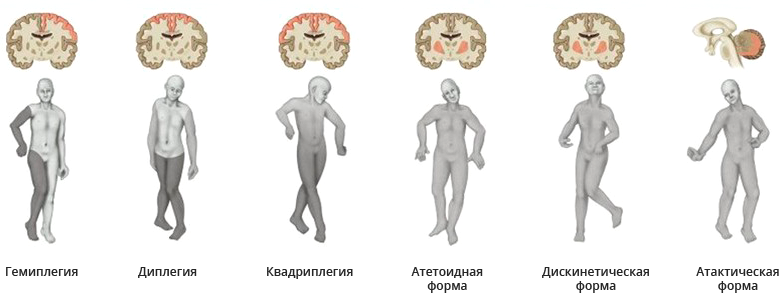
В зависимости от локализации патологического очага в головном мозге, заболевание по-разному проявляется. Различают следующие формы ДЦП, основанные на виде моторных нарушений:
- Спастическая тетраплегия. Это наиболее тяжелая форма ДЦП. Развивается она при выраженном поражении многих мозговых структур. Проявляется парезами или параличами всех конечностей, нарушениями речи, зрения, слуха, психическими отклонениями, часто выявляется эпилепсия.
- Спастическая диплегия. Ее называют еще болезнью Литтля по имени врача, описавшего ее. При этом самом распространенном типе заболевания основное проявление – это слабость мышц ног. Нарушения речи, глотания, нарушения нервно-психического развития при этой форме заболевания также встречаются, но выраженность их меньше. Поэтому такие дети могут обучаться и социализироваться.
- Гемиплегическая или гемипаретическая форма ДЦП проявляется односторонним поражением мышц конечностей, то есть – нарушение функций мышц только левой или только правой половины тела. Такие больные имеют характерную походку. Двигательные нарушения сочетаются с эпилепсией, реже – с задержкой нервно-психического развития.
- Дискинетическая форма характеризуется развитием у ребенка гиперкинезов, то есть непроизвольных движений в конечностях и других частях тела из-за поражения подкорковых структур.
Осложнения и продолжительность жизни детей с ДЦП
Сколько живут дети с ДЦП – зависит напрямую от ухода за ними. При недостаточно хорошем уходе, отсутствии лечения или восстановительных курсов могут развиться или прогрессировать нежелательные спутники детского церебрального паралича, усугубляющие клиническую картину и прогноз для развития и даже жизни ребенка:
Диагностика ДЦП

Заподозрить патологию становится возможным сразу после рождения ребенка при оценке его состояния неонатологом, выставляющим менее 5 баллов по шкале Апгар. Такой показатель можно считать положительным тестом на ДЦП.
Настороженность по данному заболеванию сохраняется в отношении недоношенных, маловесных детей, новорожденных с различными пороками развития, при задержке внутриутробного развития плода, серьезных заболеваниях матери.
При неврологическом осмотре, оценке неврологического статуса доктор выявляет:
- нарушения мышечного тонуса;
- асимметрию развития мышц и нормальных рефлексов с конечностей;
- наличие патологических рефлексов, клонусов конечностей;
- отсутствие контакта ребенка с матерью;
- отсутствие адекватной реакции на тактильные, звуковые и зрительные раздражители.
Для определения характера, локализации и выраженности поражения головного мозга применяют следующие методы:
- МРТ или КТ головного мозга позволяет оценить масштаб атрофии коры головного мозга, размер очага поражения, его местонахождение и вид (кровоизлияние, киста, ишемический очаг).
- Электроэнцефалограмма выявляет нарушения формирования и распространения биопотенциалов головного мозга, определяет наличие эпиактивности.
- Нейросонография (УЗИ) позволяет выявить смещение срединных структур мозга из-за какого-либо его повреждения.
- Электромиография – метод исследования нервно-мышечной проводимости, выявления локализации ее поражения.
- Исследование глазного дна проводится врачом офтальмологом и может выявить атрофию зрительных нервов.
Клинические проявления заболевания могут напоминать симптомы других болезней. Чтобы правильно поставить диагноз ДЦП, после проведения всех необходимых исследований следует исключить такие патологии, как:
- Врожденные болезни обмена аминокислот, например фенилкетонурию, лейциноз.
- Наследственные патологии липидного обмена (лейкодистрофия).
- Мукополисахаридозы.
- Наследственные коллагенопатии (синдром Марфана).
- Нейрофиброматозы.
- Наследственные мышечные дистрофии (болезнь Штрюмпеля, спинальная амиотрофия).
- Врожденная миастения.
- Нейроэндокринные нарушения, например гипотиреоз.
Лечение и реабилитация больных с ДЦП

Детский церебральный паралич является неизлечимым заболеванием. Но в случае нетяжелого поражения головного мозга, при правильном уходе, своевременное адекватное лечение и реабилитация детей с ДЦП, постоянные занятия с ребенком позволяют достичь хороших результатов в восстановлении моторных, координаторных функций, развить речь, приспособиться к жизни с таким малышом в нормальном обществе, вырастить его самостоятельным, полноценным человеком.
Основные группы препаратов:
- Противосудорожные препараты – для лечения эпилепсии.
- Антиспастики – препараты для устранения патологического мышечного спазма, например баклофен, мидокалм. Изобретено такое приспособление для длительного введения препарата, расслабляющего мышцы при ДЦП, как баклофеновая помпа.
- Ботулинотерапия при ДЦП. Введение в патологически спазмированные мышцы ботулинического токсина оказывает длительное спазмолитическое действие.
- Анальгетики, спазмолитики для симптоматического лечения любого вида боли.
- Сосудистые, метаболические, витаминные, ноотропные препараты – для улучшения питания клеток головного мозга, нормализации передачи нервных импульсов между ними.
- Иногда требуются антидепрессанты, транквилизаторы.
Проведение операции может потребоваться при формировании выраженных контрактур: выполняют пластику сухожилий.
Из физиопроцедур чаще всего назначаются:
- электрофорез с лекарственными препаратами;
- электростимуляция пораженных нервов для улучшения проведения нервных импульсов по ним от мозга к мышцам;
- хвойные, радоновые, йодобромные ванны;
- оксигенотерапия;
- грязелечение.
Такие процедуры направлены на расслабление спазмированных мышц, улучшение общего самочувствия.
Анималотерапия (дельфино-, иппотерапия для детей с ДЦП) улучшает настроение больного, стимулирует работу структур головного мозга через богатые тактильные ощущения, получаемые ребенком при общении с животными, способствует развитию речи, двигательной сферы. Иппотерапия применяется при лечении ДЦП очень часто
Основное значение для реабилитации больных ДЦП имеют массаж, лечебная физкультура, применение специальных тренажеров, тейпирование при ДЦП и другие способы:
- Профессиональный массаж при ДЦП у детей и взрослых, который должны проводиться ежедневно, а также ежедневные занятия лфк при ДЦП. Это позволяет улучшить состояние мышц конечностей и туловища, улучшает кровообращение в пораженных тканях, заставляет мышцы работать: напрягаться и расслабляться.
- К специальному методу относится авторская методика ЛФК для детей с ДЦП по Д. Сандакову. Это техника выполнения упражнений больным, при которой специалист укладывает или усаживает ребенка определенным образом, затем перемещает центр его тяжести, что вынуждает пациента изменять положение тела, включая в работу разные мышцы, для удержания равновесия.
- Еще один вид воздействия – это логопедический массаж при ДЦП, помогающий улучшить речь в некоторых случаях.
- Техники остеопатии также имеет значение при ДЦП.
- Еще одним необычным способом лечения является аппликационная терапия или точечный массаж при ДЦП. Для улучшения кровотока в поврежденных мышцах конечностей, стимуляции нервных окончаний используются аппликаторы Ляпко. Это резиновые коврики или валики с закрепленными на них мелкими иголками из разных металлов (цинковые, медные, золотые, серебряные и другие).
- Эффективным способом реабилитации является механотерапия. Это использование разнообразных механических приспособлений для вертикализации неходячих больных (вертикализаторы), для фиксации суставов пораженных конечностей (пневмокомбинезоны). Также изобретены специальные тренажеры для детей с ДЦП.
- Тейпирование при ДЦП – это методика наложения специальных лент, фиксирующих пораженную мышцу. Метод этот безопасный, не связан с использованием лекарств. Тейпирование при ДЦП должен проводить сертифицированный специалист.
- Другие способы восстановления и компенсации нарушений двигательных функций: инвалидные коляски, ходунки, костыли, ортезы и другие.
- В реабилитации используются и специальные игрушки для детей с ДЦП: яркие, крупные с массажной поверхностью, чтобы задействовать сразу многие органы чувств.
Иглоукалывание, массаж, тейпирование при ДЦП и другие методики воздействия противопоказаны только при наличии повреждений кожи, пролежней, раздражений.
Социальная адаптация больных ДЦП
Основная роль в социализации больных принадлежит их родителям и другим близким людям.
Работа с такими детьми должна проводиться постоянно. Необходимо консультироваться, тесно взаимодействовать с такими специалистами, как реабилитолог, нейропсихолог, логопед.
Ребенок должен посещать специализированные учебные заведения (детский сад, школа), где проводится обучение детей с ДЦП, уделяется большое внимание особенностям развития таких детей, учитываются их слабые стороны, развиваются сильные. Например для возможности работы на компьютере используется специальная клавиатура для детей с ДЦП.
В результате своевременной диагностики, правильного подхода к лечению, реабилитации, постоянных занятий с ребенком, удается его социализировать, приспособить к жизни в обществе.
Читайте также:


