Что такое хирургия периферической нервной системы
Травмы и болезни периферических нервов – это широко распространённая патология. При отсутствии правильного лечения она становится причиной инвалидности и ухудшения качества жизни.
Очень важно, чтобы квалифицированное лечение проводилось как можно раньше. Часто пациентам назначают массу бесполезных процедур и лекарств и предлагают подождать год-другой. За это время происходят необратимые изменения, вопследствии приходится ограничиваться паллитивными ортопедическими операциями.
В Medalp проводится лечение следующих заболеваний и повреждений периферических нервов:
• Невропатии периферических нервов:
• Повреждения периферических нервов в результате ДТП, переломов костей, вывихов суставов, различный ранений, обморожений.

- Автор 5 хирургических методов лечения повреждений и заболеваний периферических нервов, защищённых патентами РФ.
- Более 100 печатных работ по хирургии периферических нервов.
- Нейрохирург Medalp c 2011 года
- Опыт в хирургии периферических нервов - более 20 лет
СТОИМОСТЬ КОНСУЛЬТАЦИИ - 2400 РУБ.
Нейрохирург, врач высшей категории
Современные принципы обследования пациентов
Основные принципы обследования пациентов с повреждениями и заболеваниями периферических нервов сводятся к определению следующих факторов:
1. Определяем какой конкретно нерв поражён.
Для этого существует клиническое обследование. У каждого нерва есть автономная зона кожной чувствительности, которая характерна только для него. Каждый нерв иннервирует определённые мышцы. И при поражении этого нерва мышцы функционируют плохо или становятся полностью неподвижными. На этапе клинического обследования врач должен определить какой конкретно нерв пострадал.
2. Устанавливаем уровень поражения нервного ствола (нужно определиться, где поражён нерв)
Для этого собирается анамнез, оцениваются внешние признаки повреждения.
Дальше основным методом является ультразвуковое исследование нервов. Современные УЗ-сканеры в опытных руках позволяют определить уровень и характер патологического процесса с точностью до нескольких мм.
3. Определяем степень нарушения проводимости по нервному стволу.
Для этого применяется метод электронейромиографии (ЭНМГ). Изменения характеристик проводимости нервного ствола можно измерить количественно и затем можно отслеживать динамику патологического процесса. Даже если мы не видим клинического улучшения, мы можем увидеть изменение показателей проводимости.
- Как решить Вашу проблему?
Если Вы столкнулись с повреждением или заболеванием периферического нерва и по каким-либо причинам не хотите обращаться в клинику, работающую по системе ОМС, будем рады помочь Вам.
- Если Вы из другого государства?
В этом нет проблемы, никаких увеличивающих коэффициентов для граждан других государств нет, всегда готовы пойти навстречу и согласовать удобное для Вас время, чтобы уложиться в максимально сжатые сроки.
• шов периферического нерва любой сложности.
• аутопластика нерва.
• невролиз, эндоневролиз.
• декомпрессия нерва при туннельных синдромах.
• блокады при болевых синдромах, невралгии тройничного нерва.
Но, помимо оперативного лечения, огромное значение имеют консервативные методики. Они позволяют создать необходимые условия для полного восстановления поврежденных функций периферической нервной системы, предупредить контрактуры, улучшить питание тканей и поддержать тонус мышц. Для этого применяют как медикаментозную терапию, так и физиотерапию, мануальную терапию и массаж, кинезиотерапию и ношение специальных ортопедических устройств (ортезов). Курс лечения необходимо начинать сразу же после травмы или перед операцией. А в послеоперационном периоде наши высококвалифицированные специалисты помогают пройти комплекс реабилитационных мероприятий, которые способны быстро возвратить пациента к привычному образу жизни.
Повреждения периферических нервов верхних и нижних конечностей являются одним из частых и тяжелых видов травмы, хотя и в большинстве случаев не представляют угрозы для жизни в изолированной форме, но способны приводить к длительной потере трудоспособности с высокой частотой инвалидизацией пострадавшего.
В России ежегодно в операциях по поводу травмы нервов нуждается от 4 до 7 тысяч человек. По данным разных авторов, травмы нервов наблюдаются от 1% до 10% случаев от общего травматизма. Различные ранения конечностей сочетаются с травмами нервных стволов в 1,5% случаев, и в 20% случаев при более тяжелых повреждениях, сопровождающихся переломами костей. При этом около 60% пострадавших остаются инвалидами со стойкой утратой трудоспособности.
Многочисленные и запутанные анатомические варианты периферической нервной системы затрудняют понимание ее строения, что приводит к значительному числу ошибок диагностического, тактического и технического порядка в повседневной медицинской клинической практике.
Больные не всегда могут получать своевременную и квалифицированную медицинскую помощь и обращаются к нам после выписки из общехирургических, травматологических стационаров с анатомофункциональным и нейро-моторным дефицитом. Так как показания, сроки и объем оперативного вмешательства на поврежденном нерве могут быть определены лишь после детального клинико-неврологического и электрофизиологического исследования, а в определенных случаях и с применением других методов диагностики (УЗИ, МРТ, КТ-миелография и пр.).
Далеко не всегда повреждения нерва являются изолированными, в 12%-15% случаев повреждение периферических нервов сочетаются с ранениями магистральных сосудов, в 20%-29% – сухожилий, 14-25% – трубчатых костей, других органов и систем, что затрудняет оценку степени повреждения нервов на момент поступления больного в отделение неотложной помощи и определение тяжести его состояния. Это заставляет врачей экстренной службы акцентировать внимание на задачах, связанных с лечением опасных для жизни повреждений, оставляя вопрос о диагностике и восполнении утраченных функций верхних или нижних конечностей до стабилизации состояния пациента и устранения жизнеугрожающих осложнений. Это является оправданным, так как большинство отечественных и зарубежных специалистов считают, что первичый шов нерва во время первичной хирургической обработки раны оправдан только при совокупности целого ряда условий, таких как:
- уточненный неврологический и электрофизиологический диагноз (что порой является затруднительным по причине недостаточного технического оснащения, недостаточного обеспечения специализированным медицинским персоналом в клиниках, не имеющих нейрохирургических подразделений);
- наличие специалиста со знанием топографической анатомии периферических нервов, способного выполнить точную диагностику степени, характера и уровня повреждения нерва, с достаточным хирургическим опытом для выполнения адекватной интраоперационной диагностики с определением протяженности повреждения нервного ствола;
- чистая рана (резанная, колото-резаная, рубленная и пр.);
- опыт хирурга в данной области;
- время для выполнения технически сложной микрохирургической операции;
- наличие микрохирургического инструментария, тонкого шовного материала;
- наличие возможности наблюдать за больным на протяжении, по крайней мере, одного года с выполнением электронейромиографического контроля за качеством восстановления функции нервно-мышечного аппарата для своевременного уточнения показаний к повторной операции, если первая не принесла успеха.
Отечественный специалист в области повреждений периферических нервов Говенько Ф.С. показал на большом числе удачно в той или иной степени оперированных им пациентах, что в 70 % случаях травмы нервных стволов различного характера хирургические вмешательства являются необходимыми.
В отделении неотложной нейрохирургии НИИ скорой помощи им. Н. В. Склифосовского проводится активная работа по восстановительной нейрохирургии у пациентов с травмой периферических нервов при всех видах их повреждений, а именно:
- при открытых повреждениях (раны);
- при закрытых повреждениях;
- при комбинированных повреждениях;
- при травмах в результате врачебных действий во время операций и различных медицинских процедурах (ятрогенные повреждения).
- Острый (первые 3 недели после травмы) период. Когда истинное нарушение функций нерва еще не ясно по причине необъективности клинико-инструментальных методов диагностики на данном этапе травматической болезни нерва, обусловленной рядом патогенетических, морфолокических и нейрофизиологических законов восходящей и низходящей дегенерации нервного ствола, описанных Waller в 1850 году. В этом периоде возможно выполнение оперативного вмешательства либо в самые ранние сроки (непосредственно после получения травмы) при наличии открытой раны и визуального подтверждения нарушения структурной непрерывности нервного ствола при сохранении целостности центрального и периферического отрезков нерва (что возможно при выполнении первичной хирургической обработки) – так называемый первичный шов. Либо выполнение первично-отсроченного шва (2-4-е сутки после ранения), когда минует инкубационный период раневой инфекции, и рана может зажить первичным натяжением (например, в случае укушенных ран). Вышеупомянутые сроки являются наиболее благоприятными в отношении исходов при открытых ранениях нервов с нарушением их целостности.
- Ранний (от 3 недель до 2-3 месяцев), в этом периоде выявляется истинный характер нарушении функции нерва, будь то открытое или закрытое его повреждение, появляется возможность с достаточной точностью определить уровень, степень, характер и протяженность повреждения нервного ствола, что позволяет определиться с видом лечения, консервативное или хирургическое, а при выборе последнего, запланировать объем оперативного вмешательства и рассчитывать на хороший исход, так как в первые 3 месяца после ранения наблюдается наибольшая активность регенеративных процессов в поврежденных нервах.
- Промежуточный (подострый) период – от 2-3 до 6 месяцев. Если операция не выполнена в ранний и подострый периоды, ее можно предпринять и в более поздние сроки, однако, по данным многих авторов, степень полезного восстановления поврежденного нерва после его шва позднее 6-ти месяцев встречается реже, а в связи с прогрессивным увеличением диастаза концов пересеченного нерва, заставляет прибегать к более сложной технике реконструкции, которая так же неблагоприятно влияет на исход.
- Поздний период (от 6 месяцев до 3-5 лет). В этот период происходит медленная регенерация нерва, в частности, после оперативного вмешательства.
- Отдаленный (резидуальный) период – с 3-5 лет после травмы. Дальнейшее восстановление функций нерва невозможно. Оправдано выполнение операции на сухожильно-мышечном аппарате с целью улучшит функцию конечности при непоправимых повреждениях нервных стволов.
Межпучковый шов – в местах разветвления нервов (локтевой, малоберцовый).
При частичном повреждении нерва, измененные его участки иссекают. Если дефект не превышает 10 мм и возможно наложить шов конец-в-конец, выполняют частичный шов нерва.
а) Лечение при компрессионном синдроме, нейропатии ущемления. Оперативное лечение показано при отсутствии результатов консервативного лечения. Целью операции является освобождение нерва и восстановление нормальной функции. Чаще всего используется простая декомпрессивная процедура. Выполняются перенос нерва, остеотомия, теносиновэктомия, невролиз, эпиневротомия и другие способы достижения декомпрессии.
б) Операция при травме периферического нерва:
1. Сроки операции при травме нерва. В литературе присутствуют некоторые отличия в определении понятия первичного и вторичного шва нерва. Операция в течение первых 48 часов называется первичным швом, а при задержке первичной обработки в течение первой недели после травмы называется отложенной первичной обработкой. Лечение, начатое позднее называется вторичной хирургической обработкой. На этом этапе необходимо отделить рубцовую ткань от нервных окончаний, чтобы далее выполнить шов.
Вторичная обработка поддерживалась с практической точки зрения, и основывалась на теоретическом предположении о том, что регенерирующий нейрон имеет больший потенциал роста при отсрочке операции на несколько недель. К этому времени ускоряется метаболическая активность клетки. В лабораторных условиях, а также при клинических исследованиях было показано, что немедленная хирургическая обработка поврежденного нерва способствует лучшей регенерации аксонов и восстановлению функций.
При планировании вторичной хирургической обработки необходимо учитывать и другие факторы, такие как сопутствующие переломы или повреждения сухожилий. При закрытом поражении нервов следует подождать и понаблюдать, является ли это нейропраксией или более серьезным повреждением с разрывом нервных волокон. Пациент должен находиться под клиническим наблюдением, а базовое электродиагностическое исследование выполняется примерно через четыре недели после травмы.
Диагноз должен быть поставлен в течение трех месяцев после повреждения нерва. При отсутствии признаков прогрессирующей регенерации аксонов нервы должны быть исследованы и, при необходимости, сшиты. Часто необходима трансплантация нервной ткани. Если клинические, электрофизиологические и рентгенографические методы оценки предполагают регенерацию аксона, то период наблюдения расширяется. Важно понимать, что рано возникшие позитивные признаки не гарантируют хороший функциональный результат. Окончательное решение по поводу хирургического лечения должно быть принято не позднее чем через шесть месяцев после первичной травмы.
2. Хирургические принципы лечения травмы нерва. Реконструкция нерва лучше всего осуществляется с помощью оптического увеличения, такого как хирургические лупы (минимум х 4) или операционный микроскоп с возможностью применения микрохирургических методов. Использование микрохирургических инструментов является обязательным.
Прежде чем начнется шов нерва должны быть подготовлены нервные окончания. Нежизнеспособные ткани иссекаются, и концы нервов, если требуется, укорачиваются, чтобы все пучки нерва были видны и имели одинаковую длину. Это особенно важно при наложении вторичного шва, чтобы нервные окончания были обрезаны и вся рубцовая ткань резецирована. Технически сложно добиться чистого пересечения нерва, поэтому надо использовать определенные методы и хирургические устройства.
Шов нерва никогда не должен выполняться при не физиологичном натяжении. Исследования на животных показали, что при сшивании нервов с натяжением в 17% случаев происходит расхождение шва.
Чтобы избежать натяжения, нервы можно мобилизовать в обоих направлениях. Есть и другие методы, чтобы избежать натяжения: транспозиция нерва, иммобилизация смежных суставов в положении, которое позволит обеспечить снижение натяжения при шве нерва, укорочение кости (только для верхних конечностей) и трансплантат ствола нерва. Перенос нерва может привести к нарушению его васкуляризации. Трансплантация нерва предпочтительна в случаях, когда напряженность в нервных окончаниях нарастает при их сближении.
3. Техника шва при травме нерва. Выбор методов включает эпиневральный шов, шов пучков или группу нервных пучков. Эпиневральная техника используется при проксимальном поражении с множеством пучков (и пучковом перекресте), а также при перерезке периферических нервов только с несколькими пучками. Шов группы пучков может быть применен при травме смешанного сенсорного/двигательного нерва, в котором конкретные функции связанны с топографическим расположением пучков. Этот метод позволит обеспечить приемлемую ориентацию пучков, но это не гарантирует увеличения специфичности при росте аксонов в периферическую эндоневральную трубку. Технически сложно шить группу пучков или отдельные пучки, для этого, как правило, используют нить 10-0. Клинические рандомизированные исследования не смогли продемонстрировать убедительных различий в функциональных результатах между описанными выше методами шва.
При выполнении эпиневрального шва следует правильно ориентировать пучки, используя эпиневральные сосуды в качестве указателей правильного вращения. Нервные окончания удаляются до неповрежденного уровня нервов. Два шва 8-0 размещаются во внешнем эпиневрип, чтобы обеспечить правильное положение в больших нервах. Натяжение не должно быть сильным, чтобы шов 8-0 был в состоянии свести нервные окончания. Шов заканчивается нитками 9-0 или 10-0, которые являются единственными размерами шовного материала, используемыми на небольших нервах. При шве нерва должна применяться леска, не рассасывающаяся синтетическая нить.
Широкое использование шовного материала повышает риск развития фиброза. Швы предназначены только для направления пучков и никогда не должны быть перетянуты до образования пучковых выпячиваний между швами.
Помимо анатомической идентификации существуют интраоперационные гистохимические и электрофизиологические методы, которые помогают сопоставить чувствительные и двигательные пучки. При электрической стимуляции можно определить сенсорные пучки проксимальнее поражения и дистальные двигательные пучки. Альтернативы классического шва, такие как склеивание или лазерная сварка, до сих пор не нашли широкого применения в клинической практике.
4. Нервные вставки. Вследствие эластичности нервов после перерезки обязательно происходит ретракция нервных окончаний. Нервные вставки необходимы, когда невозможно выполнить шов без натяжения концов нерва. На практике это означает, что при дефекте более чем 3 см в крупных нервах и 1 см в небольших нервах требуется использование трансплантатов. Не следует распологать соседние суставы в крайних положениях, чтобы свести к минимуму натяжение шва. Это неудобно для пациента, а мобилизация суставов в любом случае впоследствии каким-либо образом повлияет на нервы. Трансплантат должен пережить несколько дней без сосудистой перфузии. В качестве трансплантатов используются малые нервы и части нервов, которые реваскуляризируются быстрее, чем большой неравный ствол. Наиболее часто используемые нервы-доноры приведены ниже.
Потенциальные нервы-доноры для пересадки нервов:
- Задний дистальный межкостный нерв
- Боковой кожный нерв предплечья
- Медиальный кожный нерв предплечья
- Икроножный нерв
5. Искусственные нервные вставки. В качестве альтернативы трансплантации нерва для ликвидации разрыва использовались различные типы материалов и биологических тканей. Если расстояние между двумя концами нерва составляет менее 3 см, то аксон сможет добраться до дистального сегмента и эти методики могут этому способствовать. Кусочек вены может быть использован для создания трубчатых соединений. Трубки, изготовленные из силикона или рассасывающегося материала, имеются в продаже. Нервные концы вставляются каждый в свою трубку с подходящим диаметром и закрепляются простым стежком на каждом конце. Результаты после использования таких трубок сопоставимы с классическими методами шва, но у пациента не остается функционального дефицита после удаления нерва-донора.
7. Прямая двигательная невротизация. В случае дистальных отрывов при поражении двигательных нервов и плечевого сплетения нервы могут быть подшиты непосредственно к мышце. В клинических условиях этот метод не пользуется популярностью.
в) Лечение травмы нерва без операции. Перерезка периферического нерва является показанием для оперативного лечения. Компрессия нерва может в первую очередь лечиться консервативно с последующей операцией при отсутствии положительной динамики.
Местные инъекции аналгетиков вокруг нервов имеют только диагностическое значение, но и приносят пациенту временное облегчение. При добавлении стероидов может купироваться воспалительная реакция, что в свою очередь может способствовать декомпрессии нерва. На тот же эффект рассчитывают при иммобилизации суставов рядом с пострадавшим нервом. Пероральное применение НПВП имеет противовоспалительный эффект, и в то же время действует как болеутоляющее средство. Нейропатическая боль часто плохо поддается стандартному лечению. В этих случаях альтернативным лечением может быть назначение противосудорожных препаратов и антидепрессантов. Многие специалисты выполняют мобилизацию сегмента нерва под влиянием давления общего мнения, но медицинского обоснования этого лечения нет.
Физиотерапия является важным методом лечения на ранних этапах нейропатии, и незаменимым методом в период реабилитации для восстановления мышечной силы. Пациент должен быть информирован, как избегать тяжелой физической деятельности, для того, чтобы предотвратить дальнейшее раздражение нерва.

Техника наложения нервного шва по Нигсту.
На рисунке слева показана техника наложения боковых швов держалок.
На рисунке справа показаны передние швы эпиневрия. 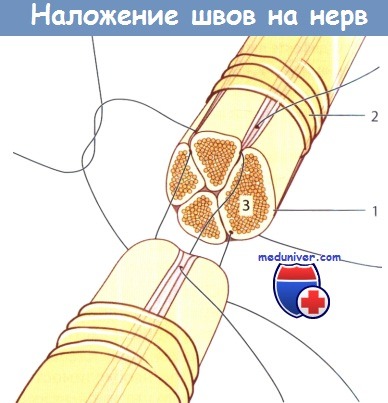
Периневрально-фасцикулярные швы, наложенные на нерв.
Периневральная реконструкция начинается с выделения центрального пучка и последующего наложения швов через эпиневрий;
1 - периневрий; 2 - эпиневрий; 3 - пучок нервных волокон (фасцикула). 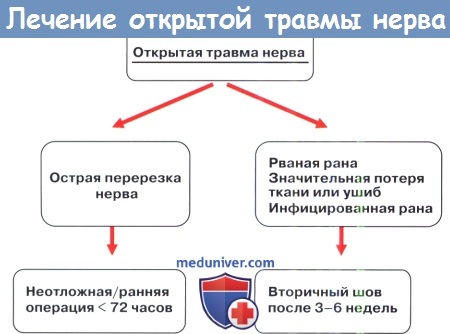
Открытые повреждения нервов: сроки операции. 
Закрытые повреждения нерва: сроки операции.
1 В некоторых случаях при синдроме компрессии нерва симптомы настолько выражены, что операция должна быть выполнена возможно быстрее.
2 Симптомы от компрессии нервов могут быть совместно с синдромом острой ишемии.
Травмы периферических нервов — различные по механизму повреждения нервных стволов периферической нервной системы. Проявляются болевым синдромом и симптомами снижения или выпадения моторной, сенсорной, вегетативной и трофической функции нерва дистальнее места травмы. Диагностируется травма периферического нерва по результатам неврологического осмотра и данным электрофизиологических исследований нервно-мышечного аппарата. Лечение может быть консервативным (обезболивающие, витамины, физиотерапия, неостигмин, вазоактивные препараты, ЛФК) и хирургическим (невролиз, аутопластика нерва, шов нерва, невротизация).
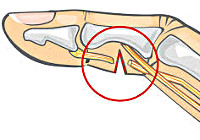
- Классификация травм периферических нервов
- Периоды травмы
- Симптомы травм периферических нервов
- Диагностика травм периферических нервов
- Лечение травм периферических нервов
- Цены на лечение
Общие сведения
Травмы периферических нервов в соответствии с различными данными составляют 1-10% от общего числа травм. Раны конечностей сопровождаются повреждением нервных стволов в 1,5% случаев, а переломы — в 20% случаев. Зонами, при повреждении которых наиболее часто наблюдается травмирование нервов, являются верхняя треть плеча, подмышечная впадина, нижняя часть бедра и верхняя часть голени. На долю последних двух приходится до 65 % всех травм периферических нервных стволов.
Каждый год в России до 7 тыс. человек нуждаются в хирургическом лечении, показанием к которому является травма периферического нерва. Многие пациенты выписываются из травматологических или общехирургических клиник с имеющимся нейро-моторным дефицитом. Отсутствие своевременной квалифицированной помощи специалистов в области неврологии и нейрохирургии приводит к инвалидизации пациентов, большинство из которых являются лицами трудоспособного возраста. По некоторым данным стойкая потеря трудоспособности наблюдается у 60% пострадавших.

Классификация травм периферических нервов
По характеру повреждения травма периферического нерва классифицируется как сдавление (компрессия), сотрясение, контузия (ушиб) и анатомический перерыв. Последний бывает частичным (неполным), полным и внутриствольным. При частичном и внутриствольном перерыве сохраняется возможность спонтанной регенерации нерва за счет врастания аксонов концевых отделов его центрального отрезка в периферический участок. Скорость этого процесса составляет 1 мм в сутки. Значительное повреждение нерва приводит к формированию рубца и расстройству проводимости дистальнее места травмы. Полный анатомический перерыв с расхождением концов или наличием между образовавшимися отрезками нерва препятствия в виде костного осколка, рубца, инородного тела обуславливает развитие невриномы. Исходом ушиба нервного ствола или кровоизлияния в него также может стать невринома.
С другой стороны, все повреждения нерва подразделяются на открытые, наиболее часто приводящие к анатомическому перерыву нерва, и закрытые, при которых возможны сотрясение, компрессия или ушиб нерва. К открытым повреждениям относятся различные ранения: колотые, рваные, резанные, рубленые, огнестрельные. При этом возникает опасность прямого инфицирования тканей раны. Закрытая травма периферического нерва возможна при ушибе, ударе тупым предметом, сдавлении конечности, чрезмерной тракции. К закрытым относят повреждения нерва при вывихе и при закрытом переломе, его компрессию посттравматическими рубцами, гематомой, костной мозолью и т. п.
В отдельных случаях имеют место комбинированные травмы, при которых открытое травмирование нерва сочетается с его закрытым повреждением. Особую группу составляют ятрогенные травмы периферических нервных стволов, возникающие как осложнение ряда хирургических операций или различных медицинских манипуляций.
Острый период занимает 3 недели с момента травмы нерва. В этот период происходит распространение дегенеративных изменений, возникающих в нервном стволе после его травмы. В силу определенных нейрофизиологических законов этого процесса точно оценить степень нарушения функции травмированного нерва в острый период не представляется возможным. В этом периоде хирургическое лечение выполняется при открытых повреждениях с визуализацией анатомического перерыва нерва при сохранности целостности образовавшихся отрезков. В таких случаях возможно выполнение первичного шва нерва в ходе ПХО раны в ранние сроки после травмы или наложение спустя 2-4 дня первично-отсроченного шва.
Ранний период длится от 3 недель до 3 месяцев после повреждения и характеризуется самой высокой регенеративной активностью поврежденных тканей нерва. В раннем периоде можно точно установить степень, вид, уровень и протяженность повреждения; совместно с нейрохирургом решить вопрос лечебной тактики (консервативная или оперативная) и определить оптимальный объем операции.
Подострый, или промежуточный, период — 3-6 месяцев от травмы. Происходит существенное снижение скорости регенеративных процессов и увеличение степени расхождения (диастаза) концов, образовавшихся в результате анатомического перерыва нерва. Оперативное лечение возможно, но требует применения сложных реконструктивных техник и приносит меньший результат.
Поздний период — от 6 месяцев до 3-5 лет после того, как произошла травма нерва. В силу значительного снижения способности к репарации и нарастания дегенеративных изменений в травмированном нервном стволе хирургическое лечение в этот период приводит к существенно меньшему функциональному восстановлению.
Резидуальный, или отдаленный, период — спустя 3-5 лет после повреждения. Функциональное восстановление нерва не представляется возможным. Для улучшения функции пораженной конечности возможно проведение ортопедических сухожильно-мышечных хирургических вмешательств.
Симптомы травм периферических нервов
Травма периферического нерва любой локализации характеризуется наличием нескольких групп симптомов: двигательных (моторных), чувствительных (сенсорных), вегетативных (вазомоторных и секреторных) и трофических.
Двигательные расстройства характеризуются возникающим сразу после травмы периферическим парезом мышц, иннервируемых участком поврежденного нерва, расположенным дистальнее места травмы. Парезы сопровождаются мышечной гипотонией и гипорефлексией. Со временем приводят к атрофическим процессам в мышцах. При оценке зоны пареза следует учитывать возможности перекрестной иннервации некоторых мышечных групп.
Сенсорные нарушения подразделяются на симптомы раздражения (боли, гиперпатия и парестезия) и симптомы выпадения (гипестезия и анестезия), которые обычно сочетаются. Частичное повреждение нервного ствола сопровождается преимущественно болями и парестезиями. Боли усиливаются при пальпации нервного ствола ниже места травмы.
Отмечается симптом Тинеля — возникновение при поколачивании в зоне повреждения боли, стреляющей по ходу нерва в дистальном направлении. В случае полного анатомического перерыва симптом Тинеля отрицателен. Появление боли или ее усиление в более позднем периоде свидетельствует о восстановлении чувствительности вследствие репарации нервных волокон. При этом наиболее выражена гиперпатия, зачастую носящая форму каузалгии.
Как правило, в первые дни после травмы определяется зона тотальной анестезии — отсутствия всех видов чувствительности. Ее размер и локализация могут варьировать в связи с индивидуальными особенностями перекрестной сенсорной иннервации. Обычно по краю области анестезии проходи смешанная зона с участками гипестезии и гиперпатии. По мере восстановления нерва область анестезии трансформируется в область гипестезии, а затем (при своевременном восстановлении целостности нервного ствола) происходит нормализация чувствительности.
Вегетативная дисфункция проявляется в виде ангидроза кожи в зоне анестезии. Примерно в этой же области наблюдается покраснение и подъем местной температуры кожи, что спустя 3 недели сменяется похолоданием и бледностью. Зачастую наблюдается локальная пастозность тканей.
Трофические изменения развиваются в более позднем периоде. Характеризуются истончением и снижением тургора кожи, ее легкой ранимостью. Отмечается исчерченность и помутнение ногтей травмированной конечности. В позднем периоде трофические изменения могут затрагивать связки, сухожилия и капсулу сустава с формированием его тугоподвижности, а также кости с развитием остеопороза.
Диагностика травм периферических нервов
Первичный осмотр пациента зачастую проводится травматологом. Травма периферического нерва является показанием для направления пострадавшего к нейрохирургу или неврологу. Топика поражения устанавливается по данным неврологического осмотра и результатам ЭФИ нервно-мышечной системы. При помощи электронейрографии можно установить увеличение порога проводимости нервного ствола. Однако опыт показал, что эти данные могут быть недостаточно точны. В связи с эти дополнительно рекомендуется проведение стимуляционной электромиографии. При наличии соответствующего оборудования лучшим вариантом является комплексное ЭНМГ-исследование, позволяющее оценить функциональное состояние, как нерва, так и иннервируемых им мышц.
С целью диагностики повреждений костно-суставного аппарата проводится рентгенография костей и суставов, в сложных случаях — КТ кости, УЗИ или МРТ сустава. При помощи этих исследований можно также выявить факторы компрессии нервного ствола.
Лечение травм периферических нервов
Не всегда травма периферического нерва имеет изолированный характер. При сочетанных повреждениях и политравме на первый план выходит лечение жизненно опасных повреждений. После стабилизации состояния пациента переходят к вопросу лечения поврежденного нерва. Оно должно проводиться квалифицированным специалистом. Если речь идет о хирургическом лечении, то операция должна осуществляться нейрохирургом в профильном отделении с наличием необходимых микрохирургических инструментов.
Консервативная терапия осуществляется при закрытых повреждениях нервов и в комбинации с хирургическим лечением. Она направлена на создание оптимальных условий для скорейшей регенерации нервных волокон. В остром периоде показана иммобилизация. Фармакотерапия проводится инъекционными препаратами витаминов гр. В, никотиновой кислотой с бендазолом, неостигмином. При необходимости в схему лечения включают анальгетики и седативные. С 4-ой недели назначают АТФ. Широко используют физиотерапию: УВЧ с 3-го дня травмы, электрофорез, СМТ. Спустя 2 недели УВЧ заменяют диатермией, рекомендуют ЛФК, парафиновые аппликации, массаж. Спустя 1,5-2 месяца показано грязелечение, озокеритотерапия, водолечение (хвойные, сероводородные лечебные ванны).
Отсутствие эффекта консервативной терапии и открытая травма периферического нерва с визуализацией его прерывания являются показанием к хирургическому лечению. Оптимальными сроками выполнения операции считаются первые 3 месяца после травмы. К реконструктивным операциям на периферических нервах относятся: шов нерва, невролиз, межпучковая пластика нерва аутотрансплантатом из наружного кожного нерва голени. При компрессии нерва производят его декомпрессию нервного ствола, при необходимости формируют новое ложе. При невозможности реконструкции нервного ствола осуществляют невротизацию — вшивание в дистальный конец поврежденного нерва менее функционально значимого нервного ствола. В резидуальном периоде с целью повышения функциональности конечности ортопедами могут быть проведены сухожильно-мышечные операции.
Читайте также:


