Что такое перерыв нерва
Травматические поражения нервов разделяют на острые — сотрясение, ушиб, частичный и полный анатомический перерыв нерва и отдаленные последствия —посттравматические невриты и невралгии (включая фантомный синдром и каузалгию). Травма периферических нервов особенно часто сопутствует переломам костей и вывихам суставов, с давлению нервных стволов инородным телом —костным или металлическим осколком, гематомой.
Первое место по частоте занимают травмы лучевого, срединного, локтевого и мало берцового нервов. Грубые поражения нервов (перерыв, сдавления, контузия) сопровождав ются валлеровской дегенерацией с медленным (около 1 мм в сутки) прорастанием аксонов в периферический отрезок. Полный анатомический перерыв нерва со значительным расхождением концов или наличие в зоне повреждения осколка кости, гематомы и т. д., как правило, приводит к образованию невромы, препятствующей нормальному течению регенеративного процесса.
Клиническая картина характеризуется нарушением функции того или иного нерва с включением чаще всего чувствительных, двигательных и вегетативных изменений. Расстройства чувствительности проявляются болями и парестезиями, а также симптомами выпадения — гипестезией или анестезией в зоне автономной иннервации того или иного нерва. Безболезненность перкуссии нерва дистальнее места повреждения и полная анестезия в зоне иннервации свидетельствуют о полном анатомическом перерыве нерва. Двигатель ные нарушения проявляются парезами или параличами иннервируемых пострадавшим нервом мышц. Например, при по вреждении бедренного нерва невозможно или затруднено разгибание в коленном суставе, большеберцового — сгибание стопы, малоберцового — разгибание стопы и т. п.
Вегетативные расстройства выражаются развитием в зоне иннервации нерва гиперемии, цианоза, отека, гипергидроза или ангидроза. В более поздние сроки могут быть трофиче ские нарушения (атрофии мышц, изъязвления кожи, ломкость ногтей, остеопороз и др.).
Частичное повреждение нерва (чаще всего срединного и седалищного) может привести к развитию каузалгии. Через 2—3 нед после ранения нерва на фоне нарушения его функции и вазомоторно-трофических расстройств появляется очень резкая, жгучая, нестерпимая боль дистальнее места повреждения. Больному кажется, что конечность обливают кипятком, в нее втыкают иголки, сдавливают обручем. Иногда имеет место распространение болей на всю руку, ногу, туловище, половину тела. В дальнейшем наблюдается постепенное восстановление функции. Признаки начинающейся регенерации поврежденного нерва—появление чувствительных ощущений (с реакцией гиперпатического типа на укол и прикосновение), а также потоотделение.
Диагностика травматического поражения периферических нервов требует знания зон их кожной иннервации и двигательной функции и обычно больших трудностей не представляет. Для уточнения тяжести поражения и динамики восстановления широко применяют электромиографию.
Лечение. В остром периоде конечность иммобилизуют, назначают пассивную гимнастику и легкий массаж. Рекомендуются витамины (группы В, С, Е) и препараты стимулирующего действия (дуплекс, стрихнин, алоэ, прозерин, дибазол), а также физиотерапевтические средства (электрофорез иодида калия, УВЧ-терапия, СМТ, микроволновая терапия, а спустя 3-4 нед — грязе- и бальнеолечение — озокерит, парафин, диатермия).
При лечении каузалгии применяют нейролептики, транквилизаторы, ганглиоблокаторы, новокаиновые и тримекаино-вые блокады (проксимальнее места травмы).
В более поздней фазе восстановительного периода (обычно через 3-4 мес) при наличии функциональных нарушений показано санаторно-курортное лечение (грязевые, рапные и другие бальнеологические курорты). Отсутствие признаков восстановления в течение 2 —3 мес свидетельствует либо о полном анатомическом перерыве, либо об образовании невромы, препятствующей прорастанию аксона из центрального отрезка нервного ствола. В таких случаях необходима операция—ревизия нерва с замещением дефекта ауто- или гомотрансплантатом. При поздних сроках операции (1—2 года с момента травмы) регенерация поврежденных нервов при замещении их дефекта ауто- или гомотрансплантатом отмечается только у части (30—35%) больных.
В случае неэффективности консервативного лечения каузалгии в тяжелых случаях можно прибегнуть к хирургическому вмешательству — преганглионарной симпатэктомии (при поражении руки удаляют второй — третий грудные узлы, ноги —второй— третий поясничные узлы), хордотомии, комиссуротомии, таламотомии.
ТРУДОСПОСОБНОСТЬ И ПРОФИЛАКТИКА
Трудоспособность. Трудоспособность больных, перенесших травму головного мозга, спинного мозга и периферических нервов, зависит от тяжести травмы и выраженности общемозговых и локальных нарушений. Так, при сотрясении и ушибе мозга легкой степени продолжительность больничного листа колеблется от 1 до 2—3 нед, средней степени — от 3 до 4—5 нед, тяжелой —до 3—4 мес. Если, несмотря на проведенное активное лечение, остаются нарушения функций, препятствующие выполнению профессионального труда в обычных условиях (афазия, судорожные припадки, парез кисти и др.), или для их восстановления требуется значительный срок времени, то больные направляются во ВТЭК для установления группы инвалидности. Повторное переосвидетельствование, учитывая реградиентное течение травматических поражений, назначается в зависимости от тяжести нарушений через 6 мес — 1 год.
Профилактика травматических поражений нервной системы включает мероприятия по строгому соблюдению техники безопасности на предприятиях, учреждениях и стройках, правил вождения транспортных средств и уличного движения, проведению разъяснительной и воспитательной работы в детских и подростковых коллективах, а также своевременной госпитализации пострадавших в специализированные лечебные учреждения.
Статья на тему Травма периферических нервов
Это анатомо-клиническое понятие соответствует полному перерыву (перерезке) нерва, очень сильному его сжатию или размозжению (костным осколком, инородным телом и т. д.) с последующей валлеровской дегенерацией периферического отрезка. Таким образом, синдром полного перерыва может клинически выявляться как при анатомическом, так и при аксональном перерыве. Обычно полный анатомический перерыв нерва сопровождается последующим расхождением его концов. На этом месте могут быть обнаружены инородные тела и патологические изменения ткани, которые впоследствии препятствуют регенерации нерва.
Полный анатомический перерыв в типичных случаях характеризуется некоторыми основными клиническими симптомами, часть из которых появляется лишь через некоторое время после ранения. При перерыве нерва сразу же наступает полный паралич и расстройство чувствительности в зонах, иннервируемых этим нервом. Однако в первые часы и сутки (иногда и больше) после ранения чувствительные и двигательные выпадения могут выходить за пределы иннервационных зон. В момент ранения больной может ощутить мгновенную боль или прохождение электрического тока в области проекции нерва.
Вегетативные и трофические расстройства в первые дни и даже недели не выявляются. Через несколько дней начинает нарастать мышечная гипотония. Она обычно предшествует атрофии мышц, наступающей через 10—15 дней после ранения и имеющей тенденцию к постепенному нарастанию иногда в течение ряда месяцев. Механическая возбудимость мышц вначале обычно повышена, но с течением времени, в поздних стадиях, постепенно падает вплоть до полного исчезновения. Соответствующие сухожильные рефлексы очень быстро угасают. При исследовании электровозбудимости обнаруживается полная реакция перерождения мышц, первые признаки которой появляются на 3—4-й день после ранения, а весь процесс завершается в течение последующих 2—3 недель.
При хронаксиметрических исследованиях обнаруживается нарастающее увеличение хронаксии нерва примерно от 2 до 5 сг. К концу 2-го месяца хронаксия мышц доходит до 40—50 сг в разгибателях и 20— 30 сг в сгибателях.
Чувствительные расстройства, как было сказано, в первые дни после ранения иногда захватывают значительно большие зоны вследствие, во-первых, парабиотического состояания соседних и анастомозирующих периферических нервов, во-вторых, в результате тормозных процессов в центральных аппаратах. Обычно область анестезии постепенно суживается, доходя в течение нескольких недель до соответствия иннервационным зонам. Характерно отсутствие спонтанных болей. Многие клиницисты подчеркивали, что исчезновение так называемой глубокой болевой чувствительности при надавливании на мышцы и травмированные нервные стволы является одним из основных симптомов полного перерыва нерва.
Опыт показывает, что не менее важным симптомом полного перерыва или очень тяжелого повреждения нерва следует считать отсутствие болевых ощущений при сдавливании кожной складки в зоне иннервации этого нерва.
По данным большинства клиницистов, для полного анатомического перерыва нерва характерно отсутствие тяжелых вазомоторных и трофических расстройств, если не считать мышечных атрофий. Однако при развитии гнойной инфекции трофика может нарушаться в очень резкой степени.
При изучении мышечных биотоков обнаруживается резкое уменьшение или даже исчезновение основного ритма и нарушение реципрокных взаимоотношений между антагонистами. Характерна стойкость этих нарушений электрических потенциалов.
Необходимо подчеркнуть, что такая на первый взгляд четкость симптоматики полного перерыва нерва (при обязательном учете времени, прошедшего с момента травмы) не гарантирует в ряде случаев от диагностических ошибок. Ошибочный диагноз полного анатомического перерыва составляет 20% ошибок диагностики характера поражения. Диагноз полного анатомического перерыва ставится реже, чем это им ст место в действительности. Реже бывает ошибочным предположение о перерыве нерва, которое не оправдывалось затем на операционном столе. Так, например, ошибочный диагноз перерыва ставится иногда в случаях контузии или частичного перерыва нервного ствола.
Интересно отметить, что в редких случаях синдром острого выпадения функций нерва развивается даже при небольшой контузии его. Дальнейшее сдавление нерва костной мозолью или рубцами в течение последующих недель вело к ошибочному диагнозу полного перерыва. Лишь через 2—3 месяца после ранения (в случаях, не осложненных тяжелой инфекцией) нарастание атрофий, увеличение хронаксии, отсутствие спонтанных болей и болей при сильном сжатии кожной складкой, нерезкость вегетативных нарушений, отсутствие симптома Тинеля и, наконец, учет анамнестических и клинико- хирургических данных — все это дает возможность поставить правильный диагноз полного перерыва. Если же исследовать мышечные и церебральные биотоки, то отсутствие улучшения электрических потенциалов под влиянием введения стимуляторов также будет говорить о полном анатомическом перерыве нерва.
Особенно часто ошибочный диагноз частичного повреждения нерва возможен при отсутствии полной анестезии в зоне иннервации этого нерва или при появлении незначительных движений. Тем не менее в этих случаях имеет место полный анатомический перерыв нервного ствола. Подобная клиническая картина, как подчеркивалось выше, возникает за счет, с одной стороны, соседних кожных нервов, частично перекрывающих зону иннервации поврежденного нерва, а с другой — при наличии иногда очень мощных и многочисленных анастомозов между чувствительными и двигательными пучками волокон соседних нервов.

Повреждения нервов верхних и нижних конечностей - одни из частых и тяжелых видов травм
Повреждения нервов верхних и нижних конечностей, к сожалению, являются одним из частых и тяжелых видов травм, которые могут кардинально изменить качество и образ жизни человека, как в повседневной бытовой, так и в профессиональной среде. Значительное число ошибок диагностического, тактического и технического порядка в повседневной медицинской клинической практике, к сожалению, приводят к полной или частичной нетрудоспособности пациента, нередко вынуждают больных менять профессию, становятся причиной инвалидности.
Повреждения периферических нервов разделяют на закрытые и открытые.
- Закрытые повреждения: в результате сдавления мягких тканей руки или ноги, например, вследствие неправильного наложения жгута при кровотечении, в результате сильного ушиба или удара, длительного вынужденного положения конечности с давлением извне, как последствие переломов костей. Как правило, полного перерыва нерва в таких случаях не наблюдается, поэтому исход обычно благоприятный. В некоторых случаях, например, при вывихах костей кисти, вывихе стопы или крупного сустава, закрытых переломах костей конечностей со смещением отломков может возникнуть полный перерыв ствола нерва или даже нескольких нервов.
- Открытые повреждения являются следствием ранений осколками стекла, ножом, листовым железом, механическими инструментами и т. п. В этом случае повреждение целостности структуры нерва происходит всегда.
К сожалению, нередко повреждения нервов являются последствием оперативных вмешательств.
Наступающие изменения проявляются в зависимости от уровня повреждения нерва, характера травмы или длительности воздействия травмирующего агента различными синдромами расстройств функции.
Открытые повреждения периферических нервов. Волокна всех периферических нервов смешанного типа - двигательные, чувствительные и вегетативные волокна, количественные соотношения между этими видами волокон неодинаковы в разных нервах, поэтому в одних случаях более выражены двигательные нарушения, в других отмечается снижение или полное отсутствие чувствительности, в третьих - вегетативные расстройства.
Двигательные расстройства характеризуются параличами групп или отдельных мышц, сопровождающимися исчезновением рефлексов, а также со временем (через 1-2 недели после травмы) атрофией парализованных мышц.
Происходят нарушения чувствительности - снижение, исчезновение болевой,температурной, тактильной чувствительности. Боли, усиливающиеся в отсроченном порядке.
Вегетативная симптоматика - в первый период после травмы кожа горячая и красная, спустя несколько недель становится синюшной и холодной (сосудодвигательные нарушения), появление отека, нарушения потоотделения, трофические расстройства кожи – сухость, шелушение, иногда даже изъязвления, деформация ногтей.
При ранении подкрыльцового нерва невозможно отведение плеча, имеется атрофия дельтовидной мышцы, нарушение чувствительности в наружно-задней поверхности плеча. Поражение мышечно-кожного нерва исключает возможность одновременного разгибания предплечья и супинации кисти.
При поражении общего ствола седалищного нерва в верхней половине бедра утрачиваются сгибание и разгибание стопы и пальцев. Стопа свисает, нельзя стоять на носках и пятках. Чувствительные расстройства имеются на стопе и задней поверхности голени. Типичны вегетативные расстройства, трофические язвы стопы. Повреждение большеберцового нерва приводит к исчезновению сгибания стопы и пальцев. Стопа разогнута, пальцы находятся в когтеобразном положении. Чувствительность расстроена на задней и ненаружной поверхности голени, подошве и наружном крае стопы. Выражены вегетативные нарушения - болевой синдром. Отсутствие чувствительности имеется на передненижней поверхности голени.
Вот краткое описание нарушений, возникающих при травмах периферических нервов верхней конечности. Полноценная клиническая диагностика повреждений нервов, конечно, более сложная, и выполняется врачом с использованием дополнительных методов исследования.
При закрытых травмах, как правило, проводиться консервативное лечение длительностью около 1-2 месяцев, состоящее из физиотерапевтических воздействий (массаж, лечебная физкультура, электрогимнастика, тепловые процедуры, озокерит, парафин, диатермия, ионто-форез и т.д.), применения медикаментозных средств ( дибазол, прозевин), способствующих регенерации нерва и, как следствие, восстановлению утраченных функций и чувствительности. Необходимо использование также препаратов, снимающие боль - анальгетиков. Очень важно придать конечности правильное положение и обеспечить покой с помощью шин и других фиксирующих аппаратов.
При недостаточной эффективности консервативной терапии через 4-6 месяцев со дня травмы прибегают к оперативному лечению.
Опыт лечения больных с травмами нервов свидетельствует: чем раньше выполняется восстановительная операция, тем перспективнее возможность возобновления утраченных функций. Операция на нерве показана во всех случаях нарушения проводимости по нервному стволу (по данным исследований электромиографии).
Неполный перерыв, сдавление нервного ствола после ушибленно-рваных ран или тяжелых сочетанных травм конечностей способствует развитию диффузного рубцового процесса, ведущего к образованию рубцовой стриктуры, сдавливающей нервный ствол и приводящей к нарушению проводимости по нерву. В данной ситуации выполняется невролиз - бережное иссечение рубцовоизмененных тканей и рубцов эпиневрия, что устраняет компрессию аксонов и способствует улучшению кровоснабжения нерва и восстановлению проводимости на данном участке. Все оперативные вмешательства на периферических нервах выполняются с применением микрохирургической техники.
Микрохирургическая техника, используемая при операциях по восстановлению периферических нервов, позволяет создать оптимальные анатомические условия (точное сопоставление концов нерва с последующим сшиванием его) для полноценного восстановления функции нервов.
Невротомией называется процедура хирургического пересечения нерва, использующаяся для устранения неврологической симптоматики. Иногда такую операцию проводят просто для купирования симптомов, а иногда она устраняет и само заболевание.
Технически проводить невротомию сложно, особенно если нужно пересекать малые нервы. Поэтому операцию проводят только опытные хирурги в условиях специализированных стационаров.
1 Что такое невротомия?
Хирургическая невротомия – технически сложная операция на нервах, при которой производят пресечение отдельных нервных пучков для предотвращения прохождения импульса по ним. Процедура в неврологии и нейрохирургии используется очень часто.
Отметим, что хирургическая невротомия является радикальным способом лечения и для ее проведения нужны весомые показания. Эта процедура назначается в тех случаях, когда консервативная терапия и другие, менее радикальные хирургические процедуры становятся неэффективны.

Локализация инъекций при проведении лечебной невротомии поясницы
Эффектами невротомии являются:
- купирование даже очень сильного болевого синдрома (в отдельных случаях могут оставаться фантомные боли);
- ликвидация спастических параличей практически в любом участке тела;
- ликвидация гиперкинезии.
Примерно в 70-80% случаев операция назначается для ликвидации болевого синдрома. В большинстве случаев купируются боли в нижних конечностях или позвоночнике (именно в этих частях тела чаще всего наблюдаются неврологические заболевания с выраженной болью).
Существует 3 основных показания к проведению хирургической невротомии. Так или иначе все они связаны с болевым синдромом, который является либо первичной проблемой (воспаление нерва), либо вторичной (как при повышенном мышечном тонусе).
Показания к проведению:
- Спастические параличи с повышением мышечного тонуса, возникшие после геморрагических или ишемических инсультов, черепно-мозговых травм или нейроонкологических патологий.
- Детский церебральный паралич, протекающий с повышенным мышечным тонусом и гиперкинезией, которые приводят к скованности в движениях.
- Тяжело протекающие истинные формы остеохондроза (не путать с термином, используемым в странах СНГ) и спондилоартроз.
Также процедура может использоваться при неврологических патологиях, протекающих с нарушением двигательных, секреторных или чувствительных функций. Чаще всего при лечении таких состояний оперируют только те нервы, что не сказываются на жизнедеятельности пациента (к таким нервам относятся межреберные, нервы нижнего сегмента голени).
к меню ↑
к меню ↑
Учитывая сложность процедуры и возможные последствия для пациента, не стоит удивляться наличию противопоказаний к ней.
- тяжелое состояние больного, истощение;
- лихорадка;
- инфекционные заболевания, включая сезонные (грипп, ОРВИ);
- высокая вероятность повреждения крупных сосудов при попытках оперировать нерв;
- период беременности на любом триместре (относительное противопоказание);
- терминальные стадии любых онкологических заболеваний;
- наличие у пациента нейроинфекции, токсического поражения нервной системы.
Иногда отдельные противопоказания игнорируются.
к меню ↑
Когда оперируются нервные узлы можно ожидать самых разных последствий, чаще всего связанных с неврологическими расстройствами. Однако возможны и другие осложнения, включая кровотечение или инфекцию.
- Нарушения двигательной или сенсорной функции, в редких случаях наблюдается нарушение секторных функций.
- Развитие кровотечения, включая массивное, при случайном повреждении сосуда, близко находящегося с оперируемым узлом.
- Занесение во время операции инфекционных патогенов в рану, из-за чего возможна инфекция мягких тканей или даже нервной системы.
- Повреждение прилегающих к оперируемому нерву других нервов, возможны даже ошибки со стороны врача, связанные с оперированием не того узла, который нужно (но это бывает крайне редко).
- Развитие устойчивого воспаления.
- Отсутствие лечебного эффекта, что обычно бывает с болью (источник боли ликвидируется, но возможны фантомные явления).
Вероятность развития последствий после невротомии увеличивается с возрастом пациента и зависит от локализации нервов, которые нужно пресечь. Больше всего проблем возникает с нервами вокруг позвоночного столба и с нервами мелкого калибра.
к меню ↑
2 К каким нервам чаще всего применяется?
Теоретически операцию можно применять к любым нервам, но некоторые узлы оперируются чаще всего. Связано это с тем, что некоторые виды нервных узлов чаще всего являются причиной неврологических расстройств.

Результаты лечения спастического синдрома с помощью невротомии
Чаще всего оперируются:
- чаще всего операцию проводят при невралгии тройничного нерва;
- нередко процедура проводится при поражении узлов (выходящих на лицевую область) в периферических отделах головы, а вот внутричерепной доступ используется редко, так как операция это технически сложная, и грозит осложнениями;
- рассечение узлов на шее и языкоглоточном нерве при болях на фоне неоперабельного рака языка или при незаживающих язвах на языке (в случае с язвами невротомия может привести к их рубцеванию);
- перерезание верхнего гортанного узла при гортанных спазмах;
- узел между большеберцовой мышцей и разгибателем большого пальца ноги при незаживающих язвах нижних конечностях на фоне варикозного расширения вен, тромбоангиита, тромбофлебитов или тромбозов;
- грудные узлы и нервы верхних конечностях при болевом синдроме (включая туннельный синдром).
Иногда процедуру проводят при писчем спазме (профессиональная болезнь писателей, бухгалтеров), но не всегда она дает должный эффект. В лечении писчего спазма многим больным может помочь банальная психотерапия.
к меню ↑
3 Хирургическое пересечение нерва: проведение операции
Процедура начинается с местного обезболивания, для чего могут использоваться любые соответствующие препараты. Очень часто процедуру проводят под обезболиванием по А. В. Вишневскому (классический способ при таких операциях).
Перед выделением нерва в него вводят Новокаин. После его выделения нерв подтягивают к выходному отверстию раны и единичным движением скальпеля перерезают. Пересечение в один прием считается наиболее выгодным, потому что только таким способом можно оставить наиболее гладкую поверхность поперечника узла. После пересечения узла производят послойное зашивание раневого кармана. Это классический способ невротомии.
Существует и более новый, сопряженный с меньшими рисками осложнений. Речь идет о радиочастотном методе.
к меню ↑
Проводится с помощью ультразвука. Выполняется введение электродов к поврежденному нерву. Преимуществом радиочастотного метода, помимо меньшего количества осложнений, является возможность пациента уже на 2-3 сутки после операции вернутся к привычному образу жизни.
Технически радиочастотная методика напоминает классическую невротомию. Деструкция нерва производится путем направленного воздействия ультразвуковыми волнами. Единственным серьезным минусом радиочастотного способа является его сравнительно высокая стоимость.
к меню ↑
4 Где делается и сколько стоит невротомия?
Процедура проводится в условиях профильных государственных стационаров или в частных клиниках.
Стоимость операции в среднем составляет 50 000 рублей (на конец 2018 года). В эту стоимость входит предварительная и послеоперационная консультация врача, наблюдение, сама процедура, оплата палаты и операционных расходников.
к меню ↑
5 Реабилитация после хирургического пересечения нерва
После окончания процедуры и сшивания краев раны пациенту накладывается медицинская шина. Микрохирургическая невротомия (она же селективная) делается амбулаторно, однако очень часто пациентов оставляют в больнице на 1-2 дня.
Для ускорения заживления назначается физиотерапия. На первое время могут быть назначены болеутоляющие средства (обычно в виде нестероидных противовоспалительных средств).
Если оперировались узлы конечностей, может быть назначена лечебная физкультура, разминка конечностей. В остальном особой реабилитации не требуется, кроме случаев пересечения важных и крупных нервных узлов (тогда реабилитацией должен заниматься врач-реабилитолог).
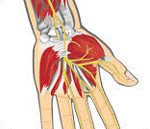
Травмы периферических нервов — различные по механизму повреждения нервных стволов периферической нервной системы. Проявляются болевым синдромом и симптомами снижения или выпадения моторной, сенсорной, вегетативной и трофической функции нерва дистальнее места травмы. Диагностируется травма периферического нерва по результатам неврологического осмотра и данным электрофизиологических исследований нервно-мышечного аппарата. Лечение может быть консервативным (обезболивающие, витамины, физиотерапия, неостигмин, вазоактивные препараты, ЛФК) и хирургическим (невролиз, аутопластика нерва, шов нерва, невротизация).
- Классификация травм периферических нервов
- Периоды травмы
- Симптомы травм периферических нервов
- Диагностика травм периферических нервов
- Лечение травм периферических нервов
- Цены на лечение
Общие сведения
Травмы периферических нервов в соответствии с различными данными составляют 1-10% от общего числа травм. Раны конечностей сопровождаются повреждением нервных стволов в 1,5% случаев, а переломы — в 20% случаев. Зонами, при повреждении которых наиболее часто наблюдается травмирование нервов, являются верхняя треть плеча, подмышечная впадина, нижняя часть бедра и верхняя часть голени. На долю последних двух приходится до 65 % всех травм периферических нервных стволов.
Каждый год в России до 7 тыс. человек нуждаются в хирургическом лечении, показанием к которому является травма периферического нерва. Многие пациенты выписываются из травматологических или общехирургических клиник с имеющимся нейро-моторным дефицитом. Отсутствие своевременной квалифицированной помощи специалистов в области неврологии и нейрохирургии приводит к инвалидизации пациентов, большинство из которых являются лицами трудоспособного возраста. По некоторым данным стойкая потеря трудоспособности наблюдается у 60% пострадавших.

Классификация травм периферических нервов
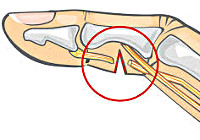
По характеру повреждения травма периферического нерва классифицируется как сдавление (компрессия), сотрясение, контузия (ушиб) и анатомический перерыв. Последний бывает частичным (неполным), полным и внутриствольным. При частичном и внутриствольном перерыве сохраняется возможность спонтанной регенерации нерва за счет врастания аксонов концевых отделов его центрального отрезка в периферический участок. Скорость этого процесса составляет 1 мм в сутки. Значительное повреждение нерва приводит к формированию рубца и расстройству проводимости дистальнее места травмы. Полный анатомический перерыв с расхождением концов или наличием между образовавшимися отрезками нерва препятствия в виде костного осколка, рубца, инородного тела обуславливает развитие невриномы. Исходом ушиба нервного ствола или кровоизлияния в него также может стать невринома.
С другой стороны, все повреждения нерва подразделяются на открытые, наиболее часто приводящие к анатомическому перерыву нерва, и закрытые, при которых возможны сотрясение, компрессия или ушиб нерва. К открытым повреждениям относятся различные ранения: колотые, рваные, резанные, рубленые, огнестрельные. При этом возникает опасность прямого инфицирования тканей раны. Закрытая травма периферического нерва возможна при ушибе, ударе тупым предметом, сдавлении конечности, чрезмерной тракции. К закрытым относят повреждения нерва при вывихе и при закрытом переломе, его компрессию посттравматическими рубцами, гематомой, костной мозолью и т. п.
В отдельных случаях имеют место комбинированные травмы, при которых открытое травмирование нерва сочетается с его закрытым повреждением. Особую группу составляют ятрогенные травмы периферических нервных стволов, возникающие как осложнение ряда хирургических операций или различных медицинских манипуляций.
Острый период занимает 3 недели с момента травмы нерва. В этот период происходит распространение дегенеративных изменений, возникающих в нервном стволе после его травмы. В силу определенных нейрофизиологических законов этого процесса точно оценить степень нарушения функции травмированного нерва в острый период не представляется возможным. В этом периоде хирургическое лечение выполняется при открытых повреждениях с визуализацией анатомического перерыва нерва при сохранности целостности образовавшихся отрезков. В таких случаях возможно выполнение первичного шва нерва в ходе ПХО раны в ранние сроки после травмы или наложение спустя 2-4 дня первично-отсроченного шва.
Ранний период длится от 3 недель до 3 месяцев после повреждения и характеризуется самой высокой регенеративной активностью поврежденных тканей нерва. В раннем периоде можно точно установить степень, вид, уровень и протяженность повреждения; совместно с нейрохирургом решить вопрос лечебной тактики (консервативная или оперативная) и определить оптимальный объем операции.
Подострый, или промежуточный, период — 3-6 месяцев от травмы. Происходит существенное снижение скорости регенеративных процессов и увеличение степени расхождения (диастаза) концов, образовавшихся в результате анатомического перерыва нерва. Оперативное лечение возможно, но требует применения сложных реконструктивных техник и приносит меньший результат.
Поздний период — от 6 месяцев до 3-5 лет после того, как произошла травма нерва. В силу значительного снижения способности к репарации и нарастания дегенеративных изменений в травмированном нервном стволе хирургическое лечение в этот период приводит к существенно меньшему функциональному восстановлению.
Резидуальный, или отдаленный, период — спустя 3-5 лет после повреждения. Функциональное восстановление нерва не представляется возможным. Для улучшения функции пораженной конечности возможно проведение ортопедических сухожильно-мышечных хирургических вмешательств.
Симптомы травм периферических нервов
Травма периферического нерва любой локализации характеризуется наличием нескольких групп симптомов: двигательных (моторных), чувствительных (сенсорных), вегетативных (вазомоторных и секреторных) и трофических.
Двигательные расстройства характеризуются возникающим сразу после травмы периферическим парезом мышц, иннервируемых участком поврежденного нерва, расположенным дистальнее места травмы. Парезы сопровождаются мышечной гипотонией и гипорефлексией. Со временем приводят к атрофическим процессам в мышцах. При оценке зоны пареза следует учитывать возможности перекрестной иннервации некоторых мышечных групп.
Сенсорные нарушения подразделяются на симптомы раздражения (боли, гиперпатия и парестезия) и симптомы выпадения (гипестезия и анестезия), которые обычно сочетаются. Частичное повреждение нервного ствола сопровождается преимущественно болями и парестезиями. Боли усиливаются при пальпации нервного ствола ниже места травмы.
Отмечается симптом Тинеля — возникновение при поколачивании в зоне повреждения боли, стреляющей по ходу нерва в дистальном направлении. В случае полного анатомического перерыва симптом Тинеля отрицателен. Появление боли или ее усиление в более позднем периоде свидетельствует о восстановлении чувствительности вследствие репарации нервных волокон. При этом наиболее выражена гиперпатия, зачастую носящая форму каузалгии.
Как правило, в первые дни после травмы определяется зона тотальной анестезии — отсутствия всех видов чувствительности. Ее размер и локализация могут варьировать в связи с индивидуальными особенностями перекрестной сенсорной иннервации. Обычно по краю области анестезии проходи смешанная зона с участками гипестезии и гиперпатии. По мере восстановления нерва область анестезии трансформируется в область гипестезии, а затем (при своевременном восстановлении целостности нервного ствола) происходит нормализация чувствительности.
Вегетативная дисфункция проявляется в виде ангидроза кожи в зоне анестезии. Примерно в этой же области наблюдается покраснение и подъем местной температуры кожи, что спустя 3 недели сменяется похолоданием и бледностью. Зачастую наблюдается локальная пастозность тканей.
Трофические изменения развиваются в более позднем периоде. Характеризуются истончением и снижением тургора кожи, ее легкой ранимостью. Отмечается исчерченность и помутнение ногтей травмированной конечности. В позднем периоде трофические изменения могут затрагивать связки, сухожилия и капсулу сустава с формированием его тугоподвижности, а также кости с развитием остеопороза.
Диагностика травм периферических нервов
Первичный осмотр пациента зачастую проводится травматологом. Травма периферического нерва является показанием для направления пострадавшего к нейрохирургу или неврологу. Топика поражения устанавливается по данным неврологического осмотра и результатам ЭФИ нервно-мышечной системы. При помощи электронейрографии можно установить увеличение порога проводимости нервного ствола. Однако опыт показал, что эти данные могут быть недостаточно точны. В связи с эти дополнительно рекомендуется проведение стимуляционной электромиографии. При наличии соответствующего оборудования лучшим вариантом является комплексное ЭНМГ-исследование, позволяющее оценить функциональное состояние, как нерва, так и иннервируемых им мышц.
С целью диагностики повреждений костно-суставного аппарата проводится рентгенография костей и суставов, в сложных случаях — КТ кости, УЗИ или МРТ сустава. При помощи этих исследований можно также выявить факторы компрессии нервного ствола.
Лечение травм периферических нервов
Не всегда травма периферического нерва имеет изолированный характер. При сочетанных повреждениях и политравме на первый план выходит лечение жизненно опасных повреждений. После стабилизации состояния пациента переходят к вопросу лечения поврежденного нерва. Оно должно проводиться квалифицированным специалистом. Если речь идет о хирургическом лечении, то операция должна осуществляться нейрохирургом в профильном отделении с наличием необходимых микрохирургических инструментов.
Консервативная терапия осуществляется при закрытых повреждениях нервов и в комбинации с хирургическим лечением. Она направлена на создание оптимальных условий для скорейшей регенерации нервных волокон. В остром периоде показана иммобилизация. Фармакотерапия проводится инъекционными препаратами витаминов гр. В, никотиновой кислотой с бендазолом, неостигмином. При необходимости в схему лечения включают анальгетики и седативные. С 4-ой недели назначают АТФ. Широко используют физиотерапию: УВЧ с 3-го дня травмы, электрофорез, СМТ. Спустя 2 недели УВЧ заменяют диатермией, рекомендуют ЛФК, парафиновые аппликации, массаж. Спустя 1,5-2 месяца показано грязелечение, озокеритотерапия, водолечение (хвойные, сероводородные лечебные ванны).
Отсутствие эффекта консервативной терапии и открытая травма периферического нерва с визуализацией его прерывания являются показанием к хирургическому лечению. Оптимальными сроками выполнения операции считаются первые 3 месяца после травмы. К реконструктивным операциям на периферических нервах относятся: шов нерва, невролиз, межпучковая пластика нерва аутотрансплантатом из наружного кожного нерва голени. При компрессии нерва производят его декомпрессию нервного ствола, при необходимости формируют новое ложе. При невозможности реконструкции нервного ствола осуществляют невротизацию — вшивание в дистальный конец поврежденного нерва менее функционально значимого нервного ствола. В резидуальном периоде с целью повышения функциональности конечности ортопедами могут быть проведены сухожильно-мышечные операции.
Читайте также:


