Что такое ювенильный паркинсонизм

Ювенильный паркинсонизм — это генетически детерминированная форма раннего паркинсонизма, манифестирующая до 25-летнего возраста. Типичными особенностями клинической картины являются симметричность проявлений, статическое и кинетическое дрожание, пирамидные знаки, элементы дискинезии, интеллектуальная сохранность. Инструментальная диагностика включает ЭЭГ, ЭМГ, церебральную МРТ, ПЭТ, ОФЭКТ. Проводятся генетические исследования: генеалогический анализ, ДНК-диагностика. Лечение пожизненное, применяются препараты леводопы, агонисты дофаминовых рецепторов, ингибиторы МАО, холинолитики, метаболические фармпрепараты.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы ювенильного паркинсонизма
- Осложнения
- Диагностика
- Лечение ювенильного паркинсонизма
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ювенильный паркинсонизм (ЮП) является наследственным заболеванием ЦНС с аутосомно-рецессивным механизмом передачи. Чёткий наследственный характер отличает данную патологию от классической болезни Паркинсона, имеющей мультифакторную этиологию и реализующуюся на фоне генетически детерминированной предрасположенности.
Ранее ювенильный вариант диагностировался при дебюте паркинсонической симптоматики в возрасте до 20-25 лет. Открытие в 1998 году гена паркина и внедрение в практическую медицину методов ДНК-диагностики его дефектов позволило специалистам в области неврологии выявить более поздние случаи заболевания. Ювенильный паркинсонизм распространён повсеместно, чаще встречается у лиц женского пола.

Причины
В основе любого первичного и вторичного паркинсонизма лежит дисфункция дофаминергических нейронов, продуцирующих дофамин — нейротрансмиттер, участвующий в регуляции двигательной активности. При ЮП патология синтезирующих дофамин нейронов обусловлена дефектами гена паркина, локализующегося в локусе 6q25.2-q27. Возможны вариативные морфологические перестройки: дупликации, трипликации, делеции, точковые мутации гена. Генетические аберрации наследуются аутосомно-рецессивно. Заболевание развивается при получении патологического гена от каждого родителя.
Если оба родителя являются здоровыми носителями мутации, то вероятность рождения больного ребёнка составляет 25%. Когда дефектный ген присутствует в геноме одного родителя, опасность ЮП у детей отсутствует, 50% потомков становятся носителями генетического дефекта. Последние исследования гетерозиготных носителей паркин-мутаций с использованием ПЭТ выявили наличие дофаминергической дисфункции в виде сниженного захвата флюородопы в стриатуме, что свидетельствует о возможности развития заболевания у гетерозигот.
Патогенез
Локус 6q25.2-q27 ответственен за синтез белка паркина, участвующего в обмене альфа-синуклеина, обеспечивающего его включение в процесс образования телец Леви. Мутации гена обуславливают отсутствие белка в церебральных нейронах, что ведёт к дисметаболизму и накоплению альфа-синуклеина, блокирует образование телец Леви, предположительно выполняющих защитную функцию при нейродегенеративных процессах.
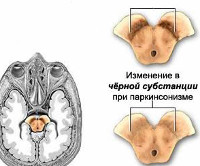
Изменение метаболизма, накопление синуклеина приводят к дегенерации, гибели дофаминпродуцирующих нервных клеток, расположенных преимущественно в чёрной субстанции. Дофамин оказывает тормозящее влияние на нейроны хвостатого ядра. Его дефицит становится причиной преобладания возбуждающих (ацетилхолиновых) воздействий. Чрезмерная активация хвостатого ядра обуславливает усиление его тормозящего влияния на моторику, что клинически проявляется основным симптомом паркинсонизма — уменьшением двигательной активности (гипокинезией).
Патоморфологическая картина характеризуется отсутствием телец Леви в нейронах среднего мозга. В клетках чёрной субстанции, красных ядер, голубоватого ядра, коры полушарий выявляются нейрофибриллярные клубочки — нитевидные внутринейрональные включения, типичные для ряда дегенеративных процессов. Гистохимические исследования определяют отсутствие в нейронах белка паркина.
Классификация
Ювенильный паркинсонизм характеризуется триадой основных клинических проявлений: тремор, гипокинезия, мышечная ригидность. В зависимости от преобладания и сочетания указанных проявлений выделяют 5 форм ЮП. Классификация идентична клиническим вариантам болезни Паркинсона. Различают следующие формы:
- Дрожательная. Преобладает мелкоразмашистое дрожание головы, языка, нижней челюсти, конечностей. Тремор происходит в покое и в движении, усиливается при волнении. Мышечный тонус не изменён, двигательная активность сохранена.
- Дрожательно-ригидная. В дебюте заболевания наблюдается тремор, затем постепенно присоединяются нарушения мышечного тонуса. Тремор дистальных отделов конечностей сочетается со скованностью. Брадикинезия выражена слабо, обусловлена мышечным гипертонусом (ригидностью).
- Ригидно-дрожательная. Заболевание манифестирует повышением тонуса мышц конечностей, в последующем возникает тремор. Гипокинезия развивается вследствие выраженного гипертонуса, приводящего конечности во флексорное положение.
- Акинетико-ригидная. В клинике превалирует гипокинезия со значительным уменьшением объёма произвольных движений. Отмечается повышение тонуса мышц. Дрожание отсутствует.
- Смешанная. Представляет собой сочетание нескольких указанных выше форм. Зачастую в клинической картине наблюдается одновременно три основных симптома: тремор, брадикинезия, ригидность.
Симптомы ювенильного паркинсонизма
Клиническая манифестация заболевания приходится на возрастной период до 25 лет, в 20% случаев наблюдается более позднее начало. Отличительной особенностью является двустороннее развитие симптомов, отсутствие характерного для дебюта обычной болезни Паркинсона периода гемипаркинсонизма. Гипокинетический синдром включает замедленность моторики, снижение жестикуляции, малую амплитуду движений, гипомимию лица.
В начальной стадии возникают затруднения с быстрым выполнением двигательных актов, требующих участия мелкой моторики. Ребёнок с трудом застёгивает пуговицы, завязывает шнурки, не может собрать мозаику. Больной медлительный, его движения отличаются обеднённостью, скованностью. Характерна шаркающая походка мелкими шажками, содружественные движения рук при ходьбе отсутствуют (ахейрокинез). Речь замедляется, становится невыразительной.
Ювенильный паркинсонизм сопровождается статокинетическим типом тремора – дрожание появляется при мышечном напряжении, движениях. В ряде случаев статокинетическое дрожание сочетается с тремором покоя, типичным для поздних вариантов паркинсонизма. У большинства больных ЮП протекает с мышечной ригидностью. Пациенты жалуются на затрудняющую движения скованность в конечностях. Со временем гипертонус обуславливает сгибательную установку конечностей.
На протяжении дня происходит изменение выраженности клинической симптоматики – её уменьшение после сна, нарастание к вечеру. У многих пациентов наблюдаются отдельные дистонические проявления (чаще дистония стоп), иногда — хореические гиперкинезы. Ювенильный паркинсонизм протекает без выраженных расстройств когнитивной сферы. Зачастую интеллектуальное развитие детей соответствует возрастной норме.
Осложнения
При отсутствии медикаментозной компенсации дофаминергической дисфункции происходит постепенное прогрессирование гипокинезии. Ограничения двигательной сферы затрудняют самостоятельное передвижение, приводят к инвалидности. Постоянное флексорное состояние конечностей осложняется развитием контрактур суставов. Замедление моторики ЖКТ обуславливает частые запоры, вследствие пареза кишечника может осложниться кишечной непроходимостью. С течением времени ювенильный паркинсонизм приводит к характерным изменениям личности: замкнутости, сниженной эмоциональности, развитию депрессивных, ипохондрических черт характера.
Диагностика
Типичная клиническая симптоматика, характерный возраст дебюта позволяют неврологу предположить диагноз ЮП на первой консультации пациента. Диагностика затруднена, если паркинсонизм дебютирует в более позднем возрасте. Учитываются следующие особенности: симметричность возникновения симптомов, наличие статокинетического тремора, дистонических проявлений, флюктуация симптоматики в течение суток, медленное прогрессирование заболевания без выраженных когнитивных изменений. Перечень дополнительных обследований включает:
- Неврологический осмотр. Отмечается брадикинезия, тремор, повышение мышечного тонуса по пластическому типу, оживление сухожильных рефлексов. В позе Ромберга — постуральная неустойчивость. Могут выявляться патологические пирамидные знаки (рефлекс Бабинского).
- Электрофизиологические исследования. Картина ЭЭГ неспецифична, характеризуется общим снижением биоэлектрической активности мозга. Изменения наиболее выражены при акинетико-ригидной форме ЮП. Электромиография у пациентов с тремором регистрирует залповую активность частотой 4-8 пиков в секунду, при акинетико-ригидном варианте — стационарную ритмичную асинхронную активность.
- МРТ головного мозга. В большинстве случаев не отображает патологических изменений. Необходима для дифференциальной диагностики ЮП с другими дегенеративными заболеваниями ЦНС. Признаки атрофических изменений базальных структур (хвостатого ядра, чёрной субстанции, бледного шара) выявляются на поздних стадиях болезни.
- Функциональная нейровизуализация. Направлена на исследование метаболизма дофамина, может применяться в доклинической диагностике патологии. ПЭТ-КТ головного мозга с введением флюородопы подтверждает пониженное накопление препарата в тканях чёрной субстанции, хвостатого ядра. ОФЭКТ используется для оценки уровня выработки дофамина, степени его захвата в скорлупе. МР-спектроскопия определяет в области чёрной субстанции снижение уровня N-ацетиласпартата, повышение концентрации холина.
- Генетические исследования. Консультация генетика с проведением генеалогического анализа позволяет выявить наследственный характер патологии, установить тип наследования. ДНК-диагностика проводится комплексно в нескольких направлениях, что даёт возможность обнаружить не только различные дефекты, но и точковые мутации локуса 6q25.2-q27. При семейных случаях гомозиготные мутации определяются у 70%, при спорадических — у 15% больных.
Ювенильный паркинсонизм следует дифференцировать от болезни Паркинсона с поздним дебютом, энцефалопатии вследствие эфедроновой наркомании, вторичного паркинсонизма дисметаболического генеза (при сахарном диабете, гипотиреозе, гипопаратиреозе), после перенесённого энцефалита. Для дифференцировки ЮП от ряда дегенеративных поражений ЦНС (болезни Галлервордена-Шпатца, синдрома Мачадо-Джозефа, болезни Вильсона) применяется магнитно-резонансная томография. Вторичный паркинсонизм исключается при помощи анализа на наркотики, биохимического анализа крови (глюкоза, кальций, медь, церулоплазмин), исследований концентрации паратгормона, гормонов щитовидной железы.
Лечение ювенильного паркинсонизма
Ранее начало заболевания требует тщательного подбора терапии с учётом долгосрочной перспективы лечения. Соблюдается принцип этапности, индивидуального определения схемы фармакотерапии в соответствии с симптоматикой. Ювенильный паркинсонизм отличается хорошим отзывом на небольшие дозы препаратов дофамина. Но, учитывая необходимость постепенного наращивания дозировок в процессе лечения, приём леводопы рекомендовано отсрочить, насколько это возможно. Терапия осуществляется с использованием препаратов следующих групп:
- Агонисты дофаминовых рецепторов (АДР): прамипексол, перголид. Рекомендованы для стартовой терапии ЮП. При необходимости могут комбинироваться с ингибиторами моноаминоксидазы (селегилином, разагилином), повышающими концентрацию дофамина в ЦНС, и амантадином, увеличивающим чувствительность дофаминовых рецепторов.
- Фармпрепараты леводопы. Показанием к назначению является значительная гипокинезия, плохо корректирующаяся приёмом АДР. Лечение длительно проводится малыми дозами леводопы, при большом стаже заболевания требуется постепенное медленное увеличение суточной дозы. Леводопа-индуцированные дискинезии, возникающие через 1-10 лет терапии, хорошо купируются добавлением в схему лечения АДР. Более того, указанная комбинированная терапия позволяет снизить дозу леводопы.
- Центральные холинолитики. Применяются для купирования тремора. У пациентов молодого возраста должны назначаться в минимальных дозировках. Рекомендуемая максимальная длительность непрерывной терапии 3-5 лет.
- Метаболиты. Используются препараты витаминов В, коэнзима Q, L-карнитина, магния, аминофенилмасляной кислоты. Курсы лечения проводятся 2-3 раза в год. Целью метаболической терапии является поддержание функционирования ЦНС и мышечной ткани, замедление дегенеративных процессов, нормализация психических и когнитивных функций.
Новым перспективным направлением в терапии ЮП является высокочастотная стимуляция базальных ганглиев, подавляющая чрезмерную активность хвостатого ядра. Рассматриваются возможности автоматизированной подачи леводопы в организм пациента при помощи дуоденальной помпы. Эта методика способна сгладить выраженные двигательные флюктуации, возникающие в развёрнутой стадии болезни.
Прогноз и профилактика
В сравнении с типичной болезнью Паркинсона ювенильный вариант имеет более доброкачественное течение с медленным прогрессированием. Хороший отклик на терапию, отсутствие выраженных атрофических изменений, когнитивных расстройств позволяют пациентам нормально развиваться, длительно сохранять подвижность. Тяжёлая инвалидизация может наблюдаться спустя несколько десятилетий от клинического дебюта. Поскольку заболевание имеет генетическую детерминированность, специфические меры профилактики затруднительны. Риск рождения больного ребенка не настолько велик, поэтому целесообразность отказа от деторождения при нахождении в группе риска сомнительна.
Ювенильный паркинсонизм – заболевание ЦНС (центральная нервная система), проявляющееся в возрасте до 25 лет, с сохранением умственных способностей, без потери осознания действительности. Только 0,05% от всех заболевших, страдают лёгкой умственной недостаточностью. Согласно статистике, от заболевания (синдрома) страдают 0,2% жителей планеты. Ювенильный – фиксируется у 20% всех заболевших. Большинство случаев в странах западной Европы, США. Впервые, заболевание было описано в 1817 г доктором ДЖ. Паркинсоном. В 1998 был обнаружен ген паркина. ген замедляет синтез белка синуклеина, отвечающего за двигательные рефлексы.

Классификация
Критерии классификации помогают установить группы закономерностей динамики протекания заболевания, облегчают исследование патологии. На практике, при выборе терапии, основную роль играют внешние проявление, возраст, наличие или отсутствие сопутствующих заболеваний, анализ результатов при использовании нескольких инструментальных методов диагностики.
| Критерий | Вид | Описание |
| Причина | Первичный | Врождённое заболевание |
| Вторичный | Приобретённый (ряд причин после рождения) | |
| Клинические проявления | Дрожательный | Тремор челюсти, конечностей, моторика мышц не затронута |
| Дрожательно-ригидный | На начальных стадиях тремор конечностей со скованностью движений; далее, нарушение моторики мышц | |
| Ригидно-дрожательный | Начинается с нарушения мышечного тонуса, затем тремор; из-за произвольного напряжения мышц, конечности находятся в полусогнутом состоянии | |
| Акинетико-ригидный | Нет тремора; локальное повышение тонуса мышц; нет непроизвольных движений | |
| Смешанный | ||
| Интенсивность клинических проявлений | Обострение | Усиление симптоматики из-за переохлаждения и сильных эмоциональных нагрузок |
| Ремиссия | Симптоматика притупляется, еле заметные внешние признаки после усталости или длительного лежания | |
| Стадии протекания | 1 | Симптоматика на 1 конечности. |
| 2 | Симметричное проявление симптоматики | |
| 3 | Внезапные сильные двусторонние проявления – возможность самообслуживания | |
| 4 | Скованность – возможность самостоятельно стоять и ходить | |
| 5 | Полная обездвиженность |
На практике, врачи выделяют 3 стадии, играющие ключевую роль при назначении терапии:
- Частичная потеря двигательной функции.
- Частичная потеря умственной деятельности.
- Некоординированность движений.

Особенности
В отличие от классического, ювенильный паркинсонизм Ханта имеет ряд отличий:
- Крайне низкая вероятность умственных расстройств – менее 0,2% случаев ювенильного паркинсонизма.
- На ранних стадиях практически отсутствует симптоматика.
- Во время полового созревания, обострение или практически полное выздоровление – возможны остаточные явления: лёгкий тремор рук. Незначительное нарушение мимики во время сильных эмоциональных переживаний.
- Ускоренная умственная деятельность – чувство растянутого времени не соответствующее скорости мышления.
- Либидо (половое влечение) выраженее нормы при соответственном гормональном уровне.
- Надуманное усиление болевых ощущений.
Причины
Основная причина — врождённая патология: генетическая предрасположенность к патологиям ЦНС; воздействие альдегидов, эфедринов, смол, грибков, солей тяжёлых металлов, перманганата калия при беременности. (15-20% случаев в зависимости от экологичности продуктов питания, атмосферного воздуха и относительной влажности).
- Травмы при беременности.
- Родовые травмы.
- Чрезмерные физические и или эмоциональные нагрузки.
- Как осложнение менингита, энцефалита.
- Аномальное развитие нейронов чёрной зоны головного мозга – прогрессирование гена неизвестной этиологии (причины).
- Приём анаболиков и других токсичных лекарственных средств (ЛС) перед зачатием.
- Неквалифицированное проведение косметологических и физиопроцедур, сопряжённых с облучением или длительными болевыми ощущениями.

Симптоматика
Симптоматика зависит от поражённого участка головного мозга. Её проявления усиливаются сообразно стадии:
- Тремор.
- Нескоординированность точных движений.
- Непроизвольное напряжение мышц.
- Замедленные движения (неосознанность больным их медлительности).
- Замедление речи без потери связности изложения мысли.
- Непроизвольное сгибание конечностей, невозможность их разогнуть волевым усилием.
- В основном наблюдается замедление моторики мышц пальцев и стоп.
Внимание! В 80% случаев, проявление ювенильного паркинсонизма наблюдаются до 25 лет. 60% случаев патологии приходится на благополучные семьи.
Диагностика
До 20-летнего возраста опытный невропатолог может поставить общий диагноз по внешним проявлениям. Если пациент старше 20-25 лет, первичного осмотра недостаточно. Необходимо комплексное обследование для разграничения проявлений ювенильного паркинсонизма и ряда заболеваний со схожей симптоматикой: печёночная энцефалопатия, энцефалит, супрануклеарный паралич, нормотензивная гидроцефалия, ранние симптомы вегетативной недостаточности.

Лечение
Полностью вылечить юношеский паркинсонизм невозможно. До 13-летнего возраста возможен перевод заболевания в длительную ремиссию – отсутствие симптоматики до 55-70-летнего возраста. Для повышения эффективности терапии используют комплексный подход: медпрепараты. Физиопроцедуры. Массаж, народные средства. При неэффективности медикаментозной терапии – хирургическое вмешательство.
Основная цель медикаментозной терапии – повышение содержания дофамина в коре головного мозга. Самый эффективный препарат – леводопа синтетический левовращающий изомер дофамина. Поскольку дофамин реагирует с углеродными соединениями – в комплексе препараты, замедляющие его распад – бенсеразид, карбидопа.

Назначение леводопы в возрасте до 70 лет стараются отсрочить – привыкание, токсическая нагрузка на печень, скованность движений.
На ранних стадиях лечение начинают с производных амантадина или другими ЛС, повышающими чувствительность дофаминовых рецепторов.
Наивысшая эффективность у электростимуляции глубинных мозговых структур – подавление активности клеток хвостатого ядра.
Проводят следующие операции:
- Таланотомия – разрушение вентрального ядра таламуса (отдел головного мозга): проводится только при треморе; эффективность 96%.
- Поставка Леводопы непосредственно в зону нарушения иннервации с помощью дуоденальной помпы.
Народные средства делятся на 2 группы:
- Успокаивающие, — для внутреннего приёма, для массажа.
- Для поддержания функционирования внутренних органов и эндокринной системы, сокотерапия.
На 200 мл кипятка по 0,5 ч. Л. Мелисы, мяты, ромашки. Кипятить 2 минуты на водяной бане. Выключить. Не снимать с водяной бани. Дать остыть до комфортной температуры. Процедить. Подсластить мёдом. Выпить вместо чая. Успокаивающий сбор.

На 0,5 л холодной воды 150 г семян льна. Оставить на час. Вымешать. Довести до кипения. Добавить 150 г мёда. Выпить в 3 приёма. Стимулирует работу внутренних органов. Защищает оболочку желудка.
На 200 г кипящего жира по 2 ст. л. Свежих измельчённых мяты, листьев валерианы, ромашки. В кипящий жир быстро забросить травы. Перемешать. Выключить. Дать застыть естественным путём при комнатной температуре. Растопить на водяной бане до тёплого. Процедить через плотную марлю. Держать в холодном месте. Использовать при успокаивающем массаже не более 0.25 ч. Л. Для лица; 1 ч. Л. Для конечностей и спины.
Сеанс должен длиться не более 10 мин. 50% — успокаивающие поглаживания; 25% лёгкие надавливания кончиками указательных пальцев – стимуляция работы проблемных зон; 25% — круговые движения указательным пальцем вдоль проблемной мышцы – нормализация кровообращения.
- Поглаживания.
- Надавливания.
- Круговые обороты.
- Поглаживания.
Осторожно! Если какие либо движения неприятны для ребёнка – заменить иными, аналогичными по эффективности. Массаж исключает наличие боли.
Осложнения
Основное осложнение – прогрессирование заболевания, переход со стадии в стадию. Если дофамин искусственно не восполняется заболевание проходит все стадии за 3-5 лет без нервных потрясений за 6-15 месяцев при сильных эмоциональных нагрузках.
- Хронические запоры – атония (замедленная перистальтика) кишечника.
- Меланхолия.
- Застои пищеварительных секретов; гипомоторная дискинезия желчного пузыря.
- Отложения солей в раннем возрасте.
Прогноз и профилактика
При врождённой патологии 75% вероятности перевода заболевания в длительный период ремиссии. После 13 лет – 50%. Приобретённая – после 15 лет – 50% вероятность избежать полной потери подвижности до 50 лет.
От врождённой патологии не существует профилактических мер. Замедлить развитие заболевания можно, придерживаясь нескольких нехитрых рекомендаций:
- В рационе минимум белка; соли не более 10 г в сутки.
- Исключить алкоголь, курение.
- Обязательны прогулки, гимнастика, умеренные умственные нагрузки.
- Избегать стрессов, переохлаждений; не находиться вблизи инфицированных больных (включая грипп).
- Успокаивающий массаж 3-4 раза в неделю.
- Не ограждать ребёнка от сверстников (комплекс неполноценности — депрессия).
Больных нужно привлекать к общественной деятельности, посильным физическим нагрузкам, научить адекватно воспринимать проблему. Пища готовится по потребностям организма. В присутствии больного употреблять ту же пищу.
Нельзя перегружать таких людей занятиями спортом. Показывать их исключительность для семьи. Девочкам, подросткам нельзя носить обувь на высоком каблуке – возможен внезапный тремор стопы – травмы.
Ювенильный паркинсонизм представляет собой особую наследственную форму первичного паркинсонизма, детально изученную лишь в последние 10-15 лет [Narabayashi H. et al., 1986; Takahashi H. et al., 1994; Ishikawa, Tsuji S., 1996; Tassin J. etal., 1998]. Заболевание распространено повсеместно и несколько чаще встречается у женщин. Тип наследования в большинстве описаний - аутосомно-рецессивный, в связи с чем многие случаи ювенильного паркинсонизма в небольших по размеру семьях являются спорадическими.
Дебют симптомов чаще всего приходится на 2-4-е десятилетие жизни, реже на более ранний возраст. Клиническая картина ювенильного паркинсонизма имеет ряд особенностей по сравнению с классической болезнью Паркинсона. Главными из них являются: отсутствие (даже при многолетнем течении болезни) деменции и других психических расстройств и, наоборот, частое сочетание паркинсонизма с повышением сухожильных рефлексов и другими пирамидными симптомами.Течение заболевания медленно прогрессирующее (на протяжении десятилетий), прогноз относительно благоприятный.
Данный ген был выделен в 1998 году: он содержит 12 экзонов и кодирует новый белок паркин, состоящий из 465 аминокислот [Kilada Т. et al, 1998]. В нейроне паркин локализован в комплексе Гольджи и цитозоле; иммуногистохимическим методом показано, что у больных ювенильным паркинсонизмом паркин отсутствует во всех отделах головного мозга [Shimura et al., 1999]. Точная функция паркина в клетке до настоящего времени не установлена.
Специфический характер мутаций в гене паркина определяет некоторые особенности методов мутационного скрининга у больных ювенильным паркинсонизмом. На первом этапе (особенно в инбредных семьях, в которых больные с высокой вероятностью являются носителями 2 копий идентичной мутантной хромосомы) целесообразно исключить гомозиготную делецию того или иного участка гена. Для этой цели проводится амплификация отдельных экзонов гена (в том числе в мультиплексной ПЦР), после чего на электрофореграмме гомозиготная деления диагностируется на основании отсутствия ПЦР-продукта соответствующего экзона или группы экзонов.
На следующем этапе анализа может быть использован специально разработанный протокол полуколичественной мультиплексной амплификации, позволяющий исследовать дозу гена и диагностировать гетерозиготные делеции или дупликации исследуемых экзонов [Lucking С. et al., 2000]. Наконец, для диагностики точковых мутаций в оставшихся случаях проводится секвенирование кодирующей области гена (в том числе после предварительного SSCP-анализа) на образцах геномной ДНК или кДНК. Комбинированное использование указанных методов ДНК-диагностики позволяет выявлять мутации в гене паркина более чем в 70% семейных и спорадических случаев ювенильного паркинсонизма, причем чаще всего мутации выявляются в группе больных с началом болезни до 20 лет [Lucking С. et al, 1998; 2000; Abbas N. et al., 1999].

Не все заболевания можно полностью излечить. Речь идет, в первую очередь, о тех, которые возникают в силу генетической обусловленности. Особенно печально, когда речь идет о детских болезнях. Но медицина не стоит на месте, и предлагает варианты терапии, позволяющей поддерживать приемлемое качество жизни малыша. Такое редчайшее заболевание, как ювенильный паркинсонизм, сегодня хоть и не излечивается полностью, но успешно корректируется лечением врача.
Что собой представляет?
Заявляет о себе заболевание, как правило, в конце первого десятилетия жизни, либо в начале второго. Более ранний возраст развития патологии крайне редок (менее 1 % от всех заболевших).
Встречаются случаи повышения сухожильного рефлекса или иной пирамидной симптоматики.
Причины
Бывает так, что оба родителя здоровы, но поврежденный ген у них в цепочке присутствует. То есть они передают рожденному малышу возможность заболевания. В таком случае в дальнейшем симптомы паркинсонизма обнаруживаются не более чем у 25% подросших детей. Если в геноме только одного родителя есть дефект, то процент передачи заболевания потомству практически сведен к нулю.
Классификация
Ювенильный паркинсонизм в большинстве случаев сопровождается тремя проявлениями: гипокинезией, тремором и ригидностью мышц. В зависимости от того, как эта триада скомпонована, можно выделить следующие виды болезни:
- дрожательная;
- дрожательно-ригидная;
- ригидно-дрожательная;
- акинетико-ригидная;
- смешанная.
В первом случае присутствует мелко амплитудное дрожание головы, челюсти и языка. Тремор присутствует и в конечностях. Дрожание не останавливается ни в покое, ни в движении. При этом из-за стресса или небольшого эмоционального всплеска скорость дрожания значительно увеличивается. Также сохраняется нормальная двигательная активность, а мышечный тонус находится в нормальном пределе.
При дрожательно-ригидном паркинсонизме заболевание заявляет о себе возникновением тремора. Со временем картина дополняется расстройством мышечного тонуса, может возникнуть гипертонус. Брадикинезия отсутствует, либо выражена нечетко.
При акинетико-ригидном паркинсонизме наблюдается гипокинезия с повышением тонуса мышц. Дрожание отсутствует, как и непроизвольные движения.
Если присутствуют черты каждого из перечисленных видов заболевания одновременно, речь идет о смешанном ювенильном паркинсонизме.
Симптоматическая картина

Чаще всего заболевание ярко проявляется после 10 и до 25-летнего возраста. Развиваются симптомы двусторонне, что отличает ювенильный паркинсонизм от известной болезни Паркинсона. Появляется задержка или иной сбой в моторике, ухудшается жестикуляция. Может быть ослаблена мимика, в целом двигательная амплитуда при осуществлении бытовых действий и движений уменьшается.
Если раньше ребенок спокойно мог застегнуть пуговицу или зашнуровать ботинки, то после манифестации болезни эти действия вызывают большое затруднение.
Далее возникают речевые нарушения. У кого-то речь становится угловатой, у кого-то может резко замедлиться темп произнесения слов.
При любом напряжении мышц возникает дрожание в голове и конечностях. Тремор сохраняется и в состоянии покоя. У большинства заболевших детей держится мышечная ригидность. Из-за постоянного напряжения мышц (гипертонуса), руки и ноги могут сгибаться, принимая статичное вынужденное положение.
Симптоматика в течение дня может становиться более или менее выраженной. Так, после сна симптомы практически нивелируются, а затем к вечеру снова нарастают. Могут заявлять о себе дистонические симптомы – чаще всего в стопах.
Для ювенильного паркинсонизма характерно сохранение интеллектуальных способностей и нормальное функционирование когнитивной сферы. Умственное развитие осуществляется по возрастным нормам.
Современные меры диагностики
Важно вовремя обнаружить заболевание, поэтому при первых же признаках патологии нужно обратиться к врачу. Обычно диагноз ставится уже на первом осмотре у невролога. Грамотный врач сразу же отметит брадикинезию, повышение тонуса мышц и тремор. Затем будет проверен рефлекс сухожилий. При детском паркинсонизме он также значительно повышен. Ребенка обязательно ставят в особую позу, чтобы проверить так называемые пирамидные знаки (рефлексы Бабинского).
Далее проводятся электрофизиологические обследования:
- ЭЭГ;
- электромиография.
По результатам этих процедур подтверждается данный диагноз. Обычно картина выражается снижением биоэлектрической активности полушарий мозга. Особенно ярко такое угнетение наблюдается при акинетико-ригидном ювенильном паркинсонизме.
- на хвостовом ядре;
- на бледном шаре;
- черной субстанции.
Эти изменения относятся уже к базальным и заявляют о себе на критических стадиях заболевания.
Чтобы узнать, как проходит синтез дофамина, насколько он затруднен, больной направляется на процедуру функциональной нейровизуализации. Для этого вводится особое вещество, которое в норме должно сосредоточиться в специальной области мозга.
- ПЭТ-КТ мозга;
- ОФЭКТ;
- МР-спектроскопия.
Так как заболевание возникает по генетическим причинам, ребенок направляется на обследование к генетику. Специалист устанавливает конкретный ген, в котором имеется сбой, а также выясняет процент его наследуемости в последующем.
Также врачу необходимо отличить ювенильный паркинсонизм от того, который относится к вторичному типу. Он возникает как следствие наркотической зависимости или сбоя в эндокринной системе.
Лечение
При своевременно обнаруженном заболевании врач по результатам диагностики выстраивает длительную схему лечения. Ювенильный паркинсонизм хорошо реагирует даже на маленькие дозы дофамина. Чтобы отсрочить в дальнейшем прием более серьезных препаратов, ребенку постоянно увеличивают дозу жизненно важного гормона.
Основное место в лечении ювенильного паркинсонизма отводится медикаментозной терапии. Назначаются следующие группы лекарственных средств:
- АДР (агонисты дофаминовых рецепторов);
- фармпрепараты леводопы;
- холинолитики центральной группы;
- метаболиты.

Классический вариант лечения всегда стартует с приема препаратов - АДР. К ним относятся прамипексол и перголид. При необходимости они могут быть дополнены иными лекарствами.
Если сохраняется значительное двигательное расстройство, может потребоваться прием небольших доз леводопы. Когда препараты леводопы принимаются более 10 лет, врач может корректировать лечение добавлением средств - АДР.
Центральные холинолитики служат для снижения тремора. Совсем юным пациентам назначаются минимальные дозы этих препаратов. Но терапия должна продолжаться непрерывно не менее 3-5 лет.
К препаратам метаболического свойства относят витамины группы В, Q – коэнзим, L – карнитин, магний и аминофенилмасляную кислоту. Курс приема таких средств необходимо повторять 3 раза в год. Они призваны поддержать функционирование нервной системы в целом, а также способствовать сохранению здорового мышечного тонуса.
Применяют в лечении ювенильного паркинсонизма и новые перспективные методы. К примеру, электростимуляцию базальных ганглиев.
Также в данный момент изучается возможность введения в организм леводопы через специальную дуоденальную помпу.
Все вместе это должно помочь сделать жизнь больных ювенильным паркинсонизмом более привычной, а выраженность симптомов незаметной.
Читайте также:



