Депрессия при неврологических заболеваниях

Невротическая депрессия — состояние, развившееся на фоне психотравмирующего события. Она сопровождается тревожно-фобическим, астеническим и ипохондрическим синдромами.
Симптомы депрессии
Согласно международной классификации мкб 10 код этого состояния — F30-F39. Невротическая депрессия имеет специфические симптомы. Они перечислены в таблице.
Депрессия или шизофрения
Многие невротики и лица, страдающие депрессией, боятся психических болезней. У некоторых больных часто развивается страх перед шизофренией.
При шизофрении у человека наблюдаются немотивированные эмоциональные переживания. По мнению специалистов, для этого состояния характерно появление неправдоподобного бреда. Он имеет абсурдное содержание.
При неврозе признаки проявляются достаточно ярко. Возникают навязчивости. На этой стадии недуг можно легко спутать с начальной степенью шизофрении. По этой причине выдвигаются особые требования к диагностике и дифференциации расстройства.
Шизофрения отличается наличием галлюцинаций, бредовых состояний и уверенностью, что с человеком все нормально.
Согласно медицинской статистике, чаще всего у больных выявляется депрессия. Она развивается на фоне воздействия психотравмирующего события. В течение болезни появляются специфические симптомы. Все зависит от того, что послужило первопричиной развития недуга. Наиболее ярко проявляются признаки, являющиеся отражением характера и специфики травмирующей ситуации.
Человек плохо контролирует свои эмоции. Страхам и навязчивостям сопутствует постоянная грусть. Это состояние сочетается с апатией.
Разница между апатичностью и усталостью заключается в том, что апатия появляется без видимых причин и присутствует постоянно.
Распространенные причины
ВСД и депрессия часто сопутствуют друг другу. Апатическая депрессия, сопровождаемая астенией — четкий сигнал нервной системы о том, что ее клетки погибают. Часто это обусловлено токсическим воздействием. Курение вызывает депрессию. Кроме этого, симптомы психогенной депрессии наблюдаются на фоне применения различных медикаментов.
Иными причинами опасного состояния являются:
- Нарушения эмоционального фона.
- Нарушения гормонального фона.
- Нахождение в психотравмирующей обстановке.
- Проблемы на работе.
- Завышенные требования к себе.
- Проблемы в семье.
- Воспалительные патологии.
- Другие болезни.
- Отсутствие жизненных целей.
Навязчивые мысли при ВСД тоже могут спровоцировать депрессию. Это относится к тем, кто зациклен на своем здоровье. Депрессия при ВСД часто сопровождается сильным страхом смерти.
Как сочетается кофе и депрессия? По мнению американских психотерапевтов, 2-3 чашки бодрящего напитка снижает риск развития недуга.
Тревожно депрессивный синдром
Симптомы невротической депрессии сочетаются с проявлениями депрессивно-ипохондрического и астено-депрессивного синдромов.
Симптоматика представлена в таблице.
Поведение становится неадекватным. Чаще больной пишет завещание и увольняется с места работы.
Больной может играть на публику, демонстративно измеряя давление. При этом он может ощущать головокружение или тахикардию. Можно ли умереть от депрессии? Опасность нервного расстройства заключается в том, что больной может спровоцировать появление настоящего инсульта или инфаркта.
Симптомы и лечение астено депрессивного синдрома должны тщательно контролироваться врачом.
Лечение депрессии
При этом состоянии назначаются антидепрессанты. В наименее сложных ситуациях прописываются:
- успокаивающие средства при депрессии;
- транквилизаторы;
- нейролептики;
- стимуляторы;
- ноотропы.
Основной метод терапии данного расстройства — психотерапия. Она позволяет выявить причины недуга и устранить их. Этот метод лечения невротической депрессии помогает больным отыскать неконтролируемые причины страданий и справиться со всеми негативными факторами.
Лечение зависит от особенностей протекания нервного расстройства. Воздействие осуществляется на 3 уровнях. Они перечислены в таблице.
| Уровень | Описание |
|---|---|
| Психический | Терапия заключается в том, что больной получает от специалиста новую информацию. Главной целью воздействия является устранение единичных признаков расстройства. |
| Психофизиологический | На основании построения обратной связи применяются свойства анализаторов. К работе подключаются рефлекторные механизмы. В результате помощи психолога, эмоциональный статус восстанавливается, а качество жизни пациента существенно изменяется к лучшему. |
| Нейровегетативно-соматический | Все проявления заболевания устраняются при помощи специальных тренингов. |
Если психотерапия не помогает, больному прописываются препараты против депрессии.
Как бороться с депрессией у женщин? Великолепной альтернативой медикаментозному лечению является музыкальная терапия. Больным рекомендуется слушать музыку, звуки которой благоприятно сказываются на состоянии эмоционального фона.
По мнению психотерапевтов, лучшим эффектом обладает:
- китайская музыка;
- классическая музыка;
- специальная целебная музыка для успокоения.
На первом этапе лечения музыкальная терапия проводится на занятии со специалистом. Потом прослушивание музыки проходит в домашней обстановке.
Как бороться с депрессией у мужчин? Тактика лечения не зависит от половой принадлежности человека.
Таблетки от депрессии
Невротическая депрессия предполагает назначение:
- Седативных препаратов.
- Витаминов.
- Нейролептиков.
- Транквилизаторов.
- Антидепрессантов.
Самые эффективные успокоительные средства при депрессии представлены в таблице.
| Препарат | Описание |
|---|---|
| Лоразепам | Мощный противотревожный препарат, используемый в лечении панических атак, неврозоподобных состояний и разнообразных нарушений, спровоцированных стрессом. Также средство назначается при нарушениях сна, спровоцированных тревогой или стрессом. |
| Диазепам | Обладает мощным седативным, противосудорожным и анксиолитическим эффектом. Назначается при неврозах и сильном беспокойстве. |
| Атаракс | Является производным дифенилметана, оказывает седативное воздействие, обладает анксиолитической активностью. Способствует улучшению памяти и внимания, благоприятно сказывается на когнитивных способностях. |
| Бромазепам | Анксиолитик, назначается при тревожных расстройствах, повышает тормозное влияние ГАМК в ЦНС , усиливает эффекты эндогенной ГАМК. |
Больному назначаются следующие витамины при депрессии:
- Стресс Эйд.
- Бодровит.
- Витрум Суперстресс.
- Доппельгерц актив Магний.
- Фолиевая кислота при депрессии.
- Нейромультивит.
Обязательные витамины при депрессии у женщин — ретинол и токоферол.
Лучшие нейролептики при депрессии перечислены в таблице.
| Препарат | Описание |
|---|---|
| Аминазин | Мощный нейролептик. обладающий выраженным антипсихотическим эффектом. Назначается при хронических параноидных и галлюцинаторно-параноидных состояниях, а также при состояниях психомоторного возбуждения. |
| Тизерцин | Нейролептик фенотиазинового ряда. Обладает антипсихотическим, анальгезирующим, гипотермическим, седативным эффектом. Способствует понижению артериального давления. |
| Лепонекс | Оказывает антигистаминное, антихолинергическое воздействие, обладает слабым блокирующим эффектом в отношении допаминовых D1, D2, D3 и D5-рецепторов. |
| Меллерил | Назначается при неврозах, сопровождающихся страхом, возбуждением, напряжением, навязчивыми состояниями. |
| Труксал | Является производным тиоксантена. Обладает антипсихотическим, антидепрессивным, седативным эффектами. |
Все лекарственные средства принимаются только по назначению врача.
Иные рекомендованные лекарственные средства представлены в таблице.
| Препарат | Описание |
|---|---|
| Феназепам | Анксиолитический препарат бензодиазепинового ряда. Обладаает анксиолитическим, седативно-снотворным, противосудорожным и центральным миорелаксирующим эффектом. Назначается при невротических, неврозоподобных, психопатических и психопатоподобных состояниях. |
| Милдронат | Является аналогом гамма-бутиробетаина Этот препарат улучшает метаболизм. |
| Фенибут | Способствует улучшению функционального состояния мозга за счет нормализации метаболизма тканей и влияния на мозговое кровообращение. Принимать фенибут рекомендуется при астенических и тревожно-невротических состояниях, тревожности, страхах, неврозе навязчивых состояний. |
Безрецептурных антидепрессантов не существует. Все они продаются исключительно по рецепту врача. Но в некоторых коммерческих аптеках иногда продают лекарства не по рецепту. Это считается нарушением закона.
Антидепрессанты имеют огромное количество побочных явлений. Поэтому целесообразность их применения и корректировка дозировки осуществляется только в кабинете психотерапевта.
Список препаратов от депрессии включает в себя:
- Афобазол.
- Амитриптилин.
- Метралиндол.
- Мапротилин.
- Дезипрамин.
- Алевал.
- Паксил.
- Прозак.
- Феварин.
- Опру.
Подробное описание этих лекарств дано в таблице.
| Препарат | Описание |
|---|---|
| Афобазол | Относительно легкий антидепрессант. Приобрести его можно без рецепта. Способствует восстановлению бензодиазепиновых рецепторов, повышению биоэнергетического потенциала нейронов. Обладает мощным нейропротективным эффектом, способствует восстановлению и защите нервных клеток. Помогает ли афобазол? Если четко придерживаться рекомендаций врача, то эффект заметен к концу лечения. |
| Амитриптилин | Мощный антидепрессивный препарат. Обладает анальгезирующим, антисеротониновым эффектом. Антидепрессивное воздействие обусловлено увеличением концентрации норадреналина в ЦНС . |
| Метралиндол | Относится к группе антидепрессантов — обратимых ингибиторов МАО. Способствует ингибированию обратного захвата пресинаптической мембраной нейронов дофамина и норадреналина. Обладает тимолептическим эффектом, который сочетается со стимулирующим компонентом. |
| Мапротилин | Тетрациклический антидепрессант, проявляющий свойства, присущие трициклическим антидепрессантам. Обладает антидепрессивным, анксиолитическим и седативным эффектом. Способствует улучшению настроения, устранению тревожности возбуждения и психомоторной заторможенности. |
| Дезипрамин | Является трициклическим антидепрессантом. Способствует ингибированию обратного захвата норадреналина, дофамина, серотонина. Это сопутствует их накоплению в синаптической щели и усилению физиологической активности. Обладает антидепрессивным эффектом, способствует активации психомоторной деятельности, повышает мотивацию. |
| Алевал | Антидепрессант, селективный ингибитор обратного захвата серотонина. Обладает достаточно слабым влиянием на обратный захват норадреналина и допамина. Антидепрессивное воздействие наблюдается к концу 14 суток регулярного приема сертралина. максимальный эффект достигается 1,5 месяца спустя. |
| Паксил | Является сильным селективным ингибитором обратного захвата 5-гидрокситриптамина. Его антидепрессивный эффект и эффективность при лечении обсессивно-компульсивного и панического расстройств обуславливается специфическим угнетением обратного захвата серотонина в нейронах головного мозга. |
| Прозак | Является производным пропиламина. Назначается при депрессиях различного генеза, обсессивно-компульсивных нарушениях, булимическом неврозе. |
| Феварин | Эффект этого препарата обуславливается избирательным ингибированием обратного захвата серотонина нейронами головного мозга. Влияние на норадренергическую передачу минимальное. |
| Опра | Относится к антидепрессантам из группы селективных ингибиторов обратного захвата серотонина. Назначается при депрессиях и различных тревожных расстройствах. |
Самые эффективные транквилизаторы представлены в таблице.
| Препарат | Описание |
|---|---|
| Мепробамат | Способствует уменьшению чувства тревоги, напряжения, избавляет от страха и нервозности, устраняет враждебность и создает состояние благополучия. Обладает противосудорожным, седативным и снотворным эффектом. Усиливает воздействие снотворных препаратов. |
| Гидроксизин | Мягкий транквилизатор, способствующий блокированию функционирования центральных н1-гистаминовых и м-холино-рецепторов. Лекарство обладает выраженным седативным эффектом. Рекомендован при психоневротических расстройствах, очень хорошо помогает при различных депрессиях. |
| Бенактизин | Мощный транквилизатор. Обладает центральным холиноблокирующим эффектом, способствует угнетению усиленной тормозной функции холинергических нейронов полосатого тела, являющегося структурным компонентом экстрапирамидной системы. Также обладает антисеротониновым, седативным и периферическим действием. |
| Буспирон | Является анксиолитическим лекарственным средством, назначается для лечения разнообразных тревожных состояний. Особенно это касается неврозов, сопровождающихся ощущением тревожности, беспокойства, сильным нервным напряжением. |
| Оксиметилэтилпиридина сукцинат | Оказывает антигипоксическое, адаптогенное, гиполипидемическое, ангиопротективное, кардиопротективное, ноотропное и антиалкогольное воздействие. |
| Этифоксин | Сильное противотревожное лекарственное средство. Фармакологическое действие обуславливается непрямым влиянием на ГАМК-ергическую трансмиссию. |
Возможные побочные явления
Антидепрессанты являются не самыми безопасными лекарственными средствами. Часто они вызывают целый ряд побочных явлений. В некоторых случаях они усугубляют проявление депрессии.
К наиболее распространенным побочным явлениям следует отнести:
- снижение полового влечения;
- эректильную дисфункцию;
- болевые ощущения в животе;
- нарушение функционирования ЖКТ;
- нарушение стула;
- мигрени;
- головные боли;
- бессонницу;
- сонливость;
- увеличение веса;
- расплывчатое зрение;
- редкие позывы к мочеотделению;
- сухость во рту.
Иные побочные явления представлены в таблице.
| Группа лекарств | Побочные эффекты |
|---|---|
| Селективные ингибиторы обратного захвата серотонина | Вызывают тошноту, провоцируют понос, способствуют возникновению сексуальных расстройств. Одновременное применение антидепрессантов может привести к гибели больного. На фоне передозировке чаще обычного возникают мысли о суициде. |
| Трициклические антидепрессанты | Человек становится очень сонным и вялым. Возникают частые головокружения. Появляются проблемы на сексуальном фоне. Вес может стремительно расти, не реагируя на диету и спорт. На кожном покрове появляются высыпания. Чаще всего это акне. |
| Ингибиторы моноаминоксидазы | Передозировка способствует развитию воспалительных процессов в печени. Возрастает риск инсульта и инфаркта. Появляются сильны судорожные припадки. При сочетании с иными препаратами, сильно подскакивает АД . |
| Селективные ингибиторы обратного захвата норадреналина и допамина | У человека нарушается сон, присутствуют неясные головные боли. Сердце начинает сильно и часто биться. В редких случаях наблюдаются обмороки. Нарушается стул, на кожном покрове появляется сыпь. |
Профилактические мероприятия
Избавиться от депрессии поможет умеренная физическая нагрузка. Лучшей профилактикой этого расстройства является бег. Рекомендуется бегать как утром, так и вечером или в течение дня. Это зависит от состояния здоровья и тяжести заболевания.
Бег способствует увеличению вырабатывания эндорфинов. Это сопутствует повышению настроения. Регулярные пробежки рекомендуется совмещать с сеансами психотерапии. Так эффект лечения будет только лучше.
Улучшение обусловлено не только изменениями биохимических процессов. При регулярных тренировках начинает меняться отношение к себе. Человек становится увереннее и собраннее.











Лечение депрессии при неврологических заболеваниях
В настоящем обзоре рассматриваются нейрофизиологические процессы, характерные для депрессии у различных групп неврологических больных. Рассмотрены причинно-следственные связи между неврологической патологией и возникновением депрессии. Описаны вопросы патогенеза, диагностики и лечения. Рекомендованы подходы к выбору терапии и подбору антидепрессантов с учетом сопутствующих психопатологических синдромов.
Среди больных неврологической патологией депрессия (ДП) встречается значительно чаще, чем в общей популяции, и наиболее сложна для диагностики, т. к. в клинической картине преобладают стертые хронические формы, имеются особенности клинической феноменологии, симптомы ДП нередко перекрываются другими проявлениями органических неврологических заболеваний (двигательными, когнитивными, речевыми). Депрессией называют состояние, характеризующееся сниженным фоном настроения, подавленностью, пессимистическим взглядом на будущее, низкой самооценкой, чувством вины, мотивационной инертностью, снижением всех видов активности – психической и физической. Таким образом, при ДП страдают и эмоциональная, и интеллектуальная, и волевая, и телесная сферы.
Распространенность ДП среди больных с органической неврологической патологией весьма различается по данным разных исследователей. Так, депрессивные расстройства у больных, перенесших инсульт, выявляются от 5 до 68 %; при сосудистой деменции – от 0 до 71 %, составляя в среднем 30 %; при эпилепсии – от 9 до 55 %; при рассеянном склерозе – от 10 до 60 %; при болезни Паркинсона – от 25 до 50 %; при болезни Альцгеймера – от 30 до 50 % [1, 2, 12, 22, 27]. Депрессия может формироваться в связи с поражением мозга гипоксического, дизиммунного, метаболического, токсического характера, при изменении гормонального статуса, авитаминозах, заболеваниях желудочно-кишечного тракта, онкологических заболеваниях, ревматоидном полиартрите [6, 7, 22, 27 и др.].
Провоцировать возникновение ДП может ряд фармакологических средств [4, 6, 7]. В действительности всегда бывает очень трудно определить, возникла ли ДП в ответ на лекарственную терапию, или она является психологическим ответом на нарастающий неврологический дефицит или на развивающуюся резистентность к применяемым средствам.
Причинно-следственные отношения ДП и органического заболевания ЦНС могут быть различными:
Наиболее существенные факторы риска развития ДП следующие: возраст пациента старше 65 лет, низкая социальная поддержка, социальная изоляция, отсутствие значимых межличностных связей, развод, алкогольная или лекарственная зависимость, большое количество стрессовых событий – смерть или тяжелая болезнь близкого человека, уход с работы, наличие хронических соматических и неврологических заболеваний [9, 11].
Патогенез ДП весьма сложен и продолжает постоянно уточняться [1–4, 6, 19, 22, 28, 29, 35, 37, 39, 40]. Преимущественное значение имеют дефицит норадреналина, серотонина, в меньшей степени – дофамина в ЦНС.
Большинство норадренергических нейронов локализуется в области мозгового ствола в голубом пятне. Проекции в префронтальную кору модулируют настроение и внимание; в лимбическую область – психомоторную активность и утомляемость.
S.M. Stahl предложил гипотетическую схему дефицита норадреналина. Она включает нарушение внимания, оперативной памяти; замедление информационных процессов, депрессивное настроение, психомоторную заторможенность, повышенную утомляемость.
Для обсуждения патогенеза ДП в последнее время широко привлекают понятие нейрональной пластичности мозговых структур [14, 15, 17, 22, 23, 28, 36, 42]. Основанием этой гипотезы послужили многочисленные данные нейровизуализационных исследований, свидетельствующих о структурных повреждениях мозга при ДП. Это в основном уменьшение объема серого вещества в орбитофронтальной, медиальной префронтальной, височной и теменной зонах коры, вентральном стриатуме и гиппокампе; снижение метаболизма глюкозы в лимбических структурах и префронтальной коре. Наибольшие изменения при депрессии обнаруживаются в гиппокампе. Y.I. Sheline [37, 38], систематизировав многочисленные нейровизуализационные изменения, сопутствующие большой ДП, обнаружил наиболее специфичные морфологические изменения в одном или более образованиях, входящих в состав лимбикостриопаллидоталамического пути. Лимбикоталамокортикальная его часть сопряжена с такими образованиями, как миндалина, гиппокамп, медиодорзальные ядра таламуса, медиальная и вентролатеральная префронтальная кора. Предполагается наличие дисфункции в связях лимбических и корковых областей с хвостатым ядром, скорлупой и бледным шаром [22].
Нарушения нейрональной пластичности при ДП связывают в основном со стрессиндуцированной гиперреактивностью гипоталамо-гипофизарно-надпочечниковой системы с гиперактивностью кортикотропин-релизинг фактора, адренокортикотропного гормона и кортизола, что приводит к снижению синтеза мозгового нейротрофического фактора, изменению метаболизма фосфолипидов и субстанции-Р, к значительному изменению чувствительности глутаматных NMDA- и AMPA-рецепторов с усилением цитотоксического действия на нейроны глутамата; нарушению кальциевого гомеостаза, ингибиции транспорта глюкозы и повышению выработки свободных радикалов. Нарушается также и взаимодействие глутаматергических и моноаминергических систем. Предполагается, что при ДП в ряде структур головного мозга, более всего в гиппокампе, именно эти механизмы ответственны за атрофические изменения.
Для диагностики ДП необходимо использовать принятые диагностические критерии МКБ-10 (см. таблицу).
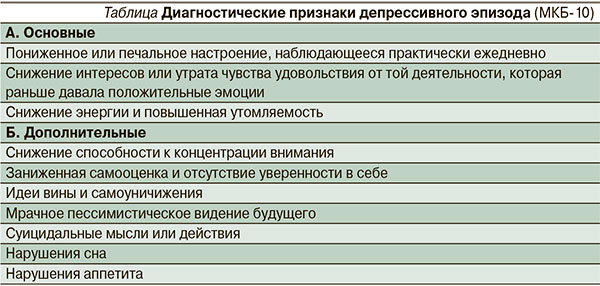
Важным диагностическим критерием является обязательное присутствие основных депрессивных проявлений практически ежедневно, большую часть дня и не менее двух недель подряд.
У пациентов с неврологической патологией наиболее часто наблюдаются легкая или умеренная степень депрессивных расстройств и субсиндромальные ДП.
При легком депрессивном эпизоде основные проявления ДП выражены слабо. Достаточно присутствия двух из трех основных симптомов и только двух дополнительных. В клинической картине может доминировать один моносимптом – повышенная утомляемость, снижение энергии, нарушения сна или аппетита. Депрессивные проявления могут быть замаскированы тревожными, болевыми, вегетативными жалобами. Обычно при легкой ДП наблюдается минимальное снижение социального функционирования.
При ДП средней тяжести должны присутствовать два основных и три или четыре дополнительных симптома; они выражены умеренно, при этом более отчетливо определяются затруднения в социальном и профессиональном функционировании.
Особого внимания заслуживает субсиндромальная ДП, наиболее распространенная среди неврологических больных старшего возраста. В популяции пожилых людей частота субсиндромальной ДП колеблется от 13 до 27 %, в то время как в домах престарелых достигает 50 % [21, 24, 27]. Необходимость выделения субсиндромальной ДП диктуется тем, что она, очевидно, снижает качество жизни пациента, а в 50 % случаев в течение двух лет переходит в клинически выраженную ДП. L.L. Judd [21] определяет субсиндромальную ДП как любые два или более одновременно существующих симптома ДП, длительно или постоянно присутствующих в течение хотя бы двух недель, приводящих к нарушению социального функционирования и не подпадающих под диагностические критерии МКБ-10 или DSM-IY [34]. В данном определении существенно, что для выделения субсиндромальной ДП не требуется обязательного присутствия основных депрессивных симптомов.
Следует отдельно выделить ДП с поздним началом, которая впервые появляется после 50–65 лет. Среди пожилых пациентов, госпитализированных по поводу ДП, для 50 % это был первый в их жизни депрессивный эпизод [8, 11, 31]. Выделение ДП с поздним началом имеет особое значение, т. к. ее происхождение все чаще связывают с имеющимся органическим поражением мозга цереброваскулярного или нейродегенеративного характера. Особенности клинической картины ДП с поздним началом и ее одновременное возникновение с сосудистыми поражениями мозга послужили причиной создания концепции сосудистой ДП. При сосудистых поражениях мозга ДП является наиболее частым психопатологическим симптомом и чаще всего сочетается с когнитивными расстройствами. Так, постинсультная ДП развивается у 20–50 % пациентов в первый год после развития инсульта [18, 33]. Выраженность постинсультной ДП зависит от многих причин – локализации и тяжести инсульта, возраста больного, стадии инсульта, степени неврологического и особенно когнитивного дефекта, преморбидных особенностей личности, изменения социальных и межличностных связей после инсульта. Так, постинсультная ДП чаще встречается при поражении левой лобной области и левых базальных ганглиев по сравнению как с другими областями левого полушария, так и с правым полушарием [22, 26]. Определяющая роль локализации инсульта в возникновении ДП наиболее очевидна только в первые месяцы после инсульта, затем в происхождении ДП неменьшую роль начинают играть преморбидные особенности личности, социальные и другие внешнесредовые факторы [18]. Частота возникновения ДП в зависимости от срока инсульта неоднозначна. С наибольшей частотой ДП встречается среди больных через 3–6 месяцев после инсульта. В первый год после инсульта ДП определяется у половины пациентов [18]. По данным В.И. Скворцовой, В.А. Концевого и соавт., среди постинсультных ДП преобладали ДП легкой степени тяжести, в 20 % – средней и только в 3 % были обнаружены тяжелые ДП [5]. По нозологической принадлежности постинсультные ДП делятся в основном на органические (сосудистые) и/или психогенные (реакция на инвалидизацию) [32].
Концепцию сосудистой ДП сформулировали в 1997 г. G.S. Alexopoulos и соавт. и K.R. Krishnan и соавт. [10, 25, 41]. Она базируется на основном положении, будто ишемические изменения в мозге могут вызывать ДП. Авторы предлагают следующие отличительные черты сосудистой ДП: поздний возраст начала (после 60 лет), одновременное начало ДП и доказанного (клинически и нейровизуализационно) цереброваскулярного заболевания. Для сосудистой ДП свойственны потеря интересов, возможности получать удовольствие и психомоторная заторможенность и не характерны такие типичные проявления, как чувство вины, тоски. Менее характерна ажитация. Одной из самых характерных черт сосудистой ДП является апатия. Для сосудистой ДП весьма характерны нарушения когнитивных функций в виде легких или умеренных когнитивных расстройств.
В исследованиях G.S. Alexopulos [8–11] у подавляющего большинства больных с поздним началом ДП, в частности при сосудистой ДП, отмечено не только снижение внимания и памяти, но и ослабление управляющих (исполнительных) функций. Обобщив многочисленные клинико-визуализационные исследования при ДП с поздним началом, G.S. Alexopulos и соавт. доказывают основополагающую роль в происхождении ДП снижения объема субкортикальных и лимбических структур, включая подколенную область передней цингулярной борозды, головки хвостатого ядра, скорлупы, гиппокампа и амигдалы. Самые значительные повреждения белого вещества при поздних ДП обнаруживаются в подкорковых структурах и их фронтальных проекциях, в основном в орбитофронтальной коре. Фронтостриарная дисфункция (кортикостриопаллидоталамо-кортикальные пути), по мнению автора, играет патогенетическую роль в происхождении ДП с поздним началом и объясняет снижение управляющих функций. Нарушения памяти при ДП с поздним началом, по данным M. Ballmaier и соавт., коррелируют с атрофическими изменениями в гиппокампальных структурах, чего не наблюдается при депрессиях с ранним началом [13].
При беседе и наблюдении за пациентом с ДП неврологу необходимо уделять особое внимание следующим проявлениям:
Изменение настроения – чувствует ли себя пациент депрессивным или несчастным; выглядит ли он депрессивным или часто плачет; есть ли у пациента суточные изменения настроения с наиболее плохим настроением в первую половину дня; получает ли пациент прежнее удовольствие от того, что его радовало раньше (напевает, радуется внукам и т. д.)?
Изменения речи – сохранила ли речь пациента прежнюю скорость и силу голоса; если для пациента было свойственно напевать со словами или без слов продолжает ли он это делать?
Изменение активности – снизилась ли активность пациента и/или создается впечатление, что он менее энергичен; не появилась ли у пациента, напротив, избыточная не свойственная ему активность (крутит руки или делает другие стереотипные движения); изменяется ли его активность в течение суток с явным ухудшением утром?
Изменения сна – изменился ли сон у пациента; появились ли регулярные нарушения ночного сна, например ранние утренние пробуждения?
Изменения аппетита – изменился ли аппетит и есть ли потеря веса?
При лечении ДП у неврологических больных препаратами первого выбора считаются представители класса селективных ингибиторов обратного захвата серотонина (СИОЗС): флуоксетин, флувоксамин, сертралин, пароксетин, циталопрам, эсциталопрам [4, 6]. Существенное преимущество этого типа препаратов не только в их высокой клинической эффективности в отношении депрессивных симптомов, но и в более широком клиническом эффекте: противотревожном, антипаническом, стимулирующием или активирующем (в зависимости от конкретного антидепрессанта – АДП), анальгетическом. При этом СИОЗС не имеют таких выраженных побочных эффектов, как, например, трициклические антидепрессанты (ТЦА), которые не относятся к препаратам первого выбора для неврологических больных в связи с выраженностью побочных эффектов и значительными лекарственными взаимодействиями [1, 4, 6]. Поэтому неврологам не следует назначать ТЦА больным с цереброваскулярными и нейродегенеративными заболеваниями, а также пациентам с соматической патологией (сердечно-сосудистыми заболеваниями, болезнями печени и почек, сахарным диабетом). Если невролог считает, что данному больному необходимо назначение ТЦА, ему необходимо обсудить тактику лечения с психиатрами.
При выборе АДП основным критерием для невролога являются хорошая переносимость препарата, его безопасность и минимум лекарственных взаимодействий.
В связи с этим неврологам необходимо соблюдать следующие правила назначения АДП:
При выборе АДП следует иметь в виду не только выраженность ДП, но и сопутствующие психопатологические симптомы: тревогу, панику, нарушения сна, астению и т. д. Например, наиболее выраженный антитревожный эффект наблюдается у пароксетина и эсциталопрама, а эффективность в отношении нарушений сна наиболее представлена у флувоксамина. Сравнительно независимое исследование 12 АДП показало: по переносимости, клинической эффективности преимущества у препаратов группы СИОЗС– эсциталопрама и сертралина [16].
Необходим индивидуальный подбор дозы АДП. Для лечения ДП у больных общемедицинской практики психиатры советуют не превышать следующие суточные дозы: флуоксетина 20 мг,
флувоксамина 50–100 мг; сертралина 50–100 мг; пароксетина 20 мг, циталопрама 20 мг; эсциталопрама 5–10 мг [6]. Причем неврологическим больным следует начинать лечение с половины дозы и увеличивать ее постепенно – не быстрее чем раз в две недели. Для оценки клинической эффективности АДП следует выждать не менее 3 недель, т. к. действие АДП отсрочено по времени, а весь спектр клинической эффективности появляется постепенно и последовательно.
Длительность лечения АДП в неврологической практике должна быть достаточной и при назначении лечебной дозы составлять не менее 8 недель, при поддерживающей терапии – обычно не менее полугода.
Если выбранный АДП группы СИОЗС, по мнению врача или пациента, недостаточно эффективен или плохо переносится (об этом можно судить по прошествии 3 недель), врач вправе поменять препарат на другой из той же группы. При повторной неэффективности или непереносимости необходима консультация психиатра для уточнения диагноза и отработки тактики лечения АДП другого класса.
Читайте также:


