Какие анатомические образования иннервирует запирательный нерв
Внутренний запирательный нерв является частью поясничного сплетения. Вместе с грушевидным, половым, нижним и верхним ягодичным, нервом квадратной мышцы бедра относится к группе коротких ветвей крестцового сплетения. Все они начинаются на уровне второго или третьего позвонка копчика, идут из тазового отдела.
Анатомия запирательного нерва
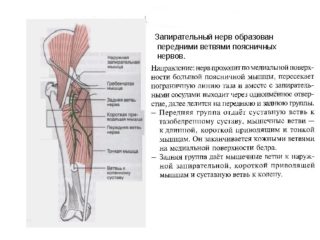
Начинается позади большой поясничной мышцы, выходит из нее со стороны медиального края, пропадает в ее фасции, огибает крестцово-подвздошное сочленение по нижнему краю и спускается вниз к пограничному его отделу, на боковую стенку таза, тянется к внутреннему отверстию запирательного канала. Сверху нерв прикрыт наружными подвздошными сосудами. Под ним лежат запирательная артерия и вены, питающие ее. В конце делится на две ветви: переднюю и заднюю. Первая толще второй. Она является основным продолжением ствола.
Передняя ветвь располагается между длинной и короткой приводящей мышцей, здесь запирательный нерв иннервирует переднюю группу аддукторов. Проходя дальше, он прободает широкую фасцию между портняжной и тонкой мышцей, формирует кожную ветвь. Она распадается на множество ниточек, которые иннервируют нижние отделы медиальной поверхности бедра и тянутся вплоть до коленного сустава.
Задняя ветвь находится между наружной запирательной мышцей и короткой приводящей. Иннервирует глубокие приводящие мышцы, тазобедренный и коленный сустав, отдает свои ветви надкостнице задней поверхности бедренной кости.
Анатомия запирательного нерва обеспечивает моторные движения. Импульсы, бегущие по нему, приводят в движение бедро, заставляют сгибаться тазобедренный сустав, обеспечивают возможность вращения бедра наружу, сгибания и разгибания коленок, вращение голени внутрь. Его топография призвана иннервировать нижнюю половину внутренней поверхности бедра.
Причины заболеваний
Описываемый нерв может сдавливаться внутренними тканями: мышцами, сосудами, отечными структурами. Случается это чаще всего из-за механических травм, которые возникают по причине прямого воздействия или в процессе изнуряющей физической подготовки, при неудачном хирургическом вмешательстве или неправильно проведенных терапевтических мероприятиях.
Еще одна причина – опухоли любого типа, аневризмы сосудов, расположенных в непосредственной близости от тазобедренного сустава. Привести к защемлению запирательного нерва способен остеохондроз на поздних стадиях развития.
Патология способна сформироваться на разном уровне расположения ствола:
- Гематома, образующаяся за брюшинной областью, спровоцирует ущемление нерва в месте под поясничной мышцей или внутри нее.
- Сакроилеит (воспаление крестцово-подвздошного сустава) способен прижать нерв в зоне крестца.
- При внутренних опухолях малого таза (новообразования матки, яичников, сигмовидной кишки), а также при беременности у женщины может произойти ущемление нерва в боку тазовой области.
- При лонном остите с образованием сильной отечности и при грыжах происходит повреждение ствола в части запирательного канала.
После хирургического вмешательства или механической травмы в области сгибания бедра часто повреждается ствол, иннервирующий верхнюю медиальную часть ноги.
Клиническая картина
Симптомы заболевания зависят от локализации патологического процесса. Есть общие проявления, анализируя которые специалист способен поставить предварительный диагноз:
- Наличие резкой боли в области поражения. Она усиливается, когда пациент принимает определенное положение, тужится или кашляет.
- Распространение дискомфорта на органы, расположенные рядом.
- Ограниченность амплитуды движения тазобедренного сустава.
- Неустойчивость туловища в вертикальном положении, проявляющаяся при ходьбе.
- Гипотрофия мышц внутренней поверхности бедра.
При наличии таких жалоб необходимо обращаться к ортопеду, травматологу или хирургу. При первом осмотре после сбора анамнезе для подтверждения подозрений врач может попросить пациента пройти несложный тест. Для этого он укладывает человека на спину и просит свести ноги так сильно, как он может. Врач при этом оказывает пациенту сопротивление. Затем он предлагает больному по очереди положить ногу на ногу. Если присутствует защемление запирательного нерва, пациент при выполнении упражнений испытывает сильные затруднения.
Специалист внимательно следит за амплитудой движения, выявляет наличие дистрофии или дисфункции той или иной мышечной связки или сустава опорно-двигательного аппарата. Если выявляется слабость реакции, сложности в выполнении того или иного указания, пациент перенаправляется к невропатологу, который назначает клинические анализы и обследования.
Лечение защемления запирательного нерва
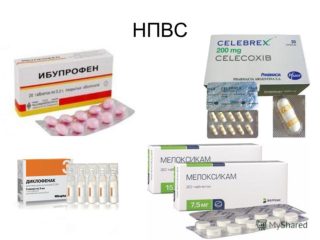
Существует два способа устранения описываемого повреждения: консервативный и оперативный. Если выбирается первый, больному назначают:
- обезболивающие препараты (в тяжелых случаях осуществляется блокада);
- инъекции витаминов группы В — улучшают местный метаболизм, напрямую благожелательно воздействуют на состояние нервных волокон;
- противовоспалительные нестероидные средства — эффективно борются с воспалительными процессами и с отеками;
- хондропротекторы — восстанавливают хрящи;
- массажи;
- электрофорез;
- ЛФК.
Комплекс лечебной гимнастики формируется с учетом индивидуальных особенностей организма, локализации патологии, степени ее выраженности. То, что одним может помочь вернуть прежнюю активность, других приведет к травмам и к усугублению общего состояния. Поэтому самолечение недопустимо. Активно заниматься разрешено только в период ремиссии, когда полностью купирована острая фаза.
Если консервативная терапия не помогает устранить причины защемления нерва, принимается решение о проведении хирургической операции. Во время нее врачи напрямую устраняют причины сдавливания ствола или полностью удаляют пораженный участок.
Профилактика
Чтобы предотвратить повреждение запирательного нерва, необходимо соблюдать несложные правила:
- Не поднимать тяжести с пола, предварительно не присев на корточки.
- Не спать на мягких перинах или матрасах, лучше отдавать предпочтение ортопедическому матрасу с достаточным уровнем жесткости.
- Стараться вести активный образ жизни, выполнять ежедневно упражнения, способные помочь улучшить кровообращение в тазобедренном суставе и ускорить обменные процессы.
- Правильно питаться.
Своевременная профилактика и разумный подход к спорту поможет избежать травм, способных привести к защемлению запирательного нерва.
статью в формате PDF
Запирательный нерв
(nervus obturatorius) образуется из передних ветвей LIΙ-LIV спинномозговых нервов (иногда LI-LV) и располагается позади или внутри большой поясничной мышцы, далее он выходит из-под внутреннего края этой мышцы, прободает подвздошную фасцию и проходит вниз на уровне крестцово-подвздошного сочленения, затем спускается по боковой стенке таза и входит в запирательный канал вместе с запирательными сосудами. Это костно-фиброзный туннель, крышей которого служит запирательный желоб лобковой кости, дно образовано запирательными мышцами, отделенными от нерва запирательной мембранной.
Фиброзный неэластичный край запирательной мембраны представляет собой наиболее уязвимое место по ходу нерва. Через запирательный канал из полости таза нерв переходит на бедро. Выше канала от запирательного нерва отделяется мышечная ветвь. Она также проходит через канал и затем разветвляется в наружной запирательной мышце, которая ротирует нижнюю конечность. На уровне запирательного канала или ниже нерв делится на переднюю и заднюю ветви. Задняя ветвь иннервирует большую приводящую мышцу бедра (приводит бедро), суставную сумку тазобедренного сустава и надкостницу задней поверхности бедренной кости. Передняя ветвь снабжает длинную и короткую приводящие мышцы, тонкую, и непосредственно, — гребенчатую мышцу. Длинная и короткая приводящие мышцы приводят, сгибают и вращают бедро кнаружи. Иннервируемая запирательным нервом наружная запирательная мышца также вращает бедро кнаружи. Тонкая мышца (m. gracilis) приводит бедро и сгибает в коленном суставе глень, ротируя ее внутрь. После отхождения мышечных ветвей передняя ветвь в верхней трети бедра становится только чувствительной и снабжает кожу внутренней поверхности бедра.
Следует отметить
индивидуальную вариабельность зоны чувствительной иннервации кожи внутренней поверхности бедра: либо от верхней трети бедра до нижней его трети (включительно), либо от верхней трети бедра до середины внутренней поверхности голени. Это связано с тем, что чувствительные волокна из состава запирательного нерва объединяются с такими же волокнами бедренного нерва, иногда формируют новый самостоятельный ствол – добавочный запирательный нерв.
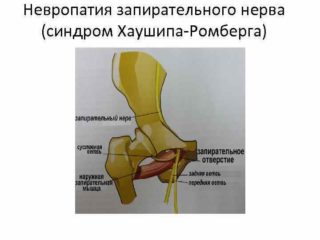
Синдром запирательного нерва
описан английским хирургом J. Howship в 1840 г. и немецким неврологом M. Romberg в 1848 г. Поражение запирательного нерва происходит чаще всего на следующих уровнях:
. в начале его отхождения – под поясничной мышцей или внутри ее (например, при забрюшинной гематоме);
. на уровне крестцово-подвздошного сочленения (при сакроилеите);
. в боковой стенке таза (сдавление увеличенной при беременности маткой, при опухоли шейки матки, яичников, сигмовидной кишки, при аппендикулярном инфильтрате в случае атипичного тазового расположения аппендикса и др.);
. на уровне запирательного канала (при грыже запирательного отверстия, лонном остите с отеком тканей стенок запирательного туннельного канала);
. на уровне верхнемедиальной поверхности бедра (при сдавлении рубцовой тканью, при длительном резком сгибании бедра под наркозом во время оперативных вмешательств и т.д.).
Синдром запирательного нерва может проявляться в двух вариантах – в варианте ирритации и в варианте выпадения, а также полного и частичного поражения.
Полный синдром
запирательного нерва в варианте ирритации проявляется наличием характерных болей с распространением боли из паховой области н внутреннюю часть бедра. Боль достигает значительной интенсивности при сдавлении нерва в запирательном канале (по туннельно-ишемическому механизму). При механизме сдавления запирательного нерва грыжей запирательного отверстия боли усиливаются в момент повышения давления в брюшной полости (например, при кашле), а также при разгибании, отведении и внутренней ротации бедра. При этом в зоне иннервации запирательного нерва могут появляться парестезии. Чувствительные выпадения (как было описано выше) чаще всего локализуются в средней и нижней третях внутренней поверхности бедра. Из-за перекрытия кожной зоны иннервации запирательного нерва соседними нервами нарушения чувствительности редко доходят до степени анестезии. Раздражение запирательного нерва может вызывать заметный вторичный спазм приводящих мышц, а также рефлекторную сгибательную контрактуру в коленном и тазобедренном суставах. В связи с раздражением запирательного нерва ряд движений бедра может усиливать боль. Отсюда появляется и щадящая походка и ограничение ряда некоторых движений в тазобедренном суставе.
Полный синдром запирательного нерва в варианте выпадения характеризуется достаточно выраженной гипотрофией мышц внутренней части бедра, несмотря на то, что большая приводящая мышца частично иннервируется и седалищным нервом. Заметно нарушается приведение бедра, хотя полностью это движение не выпадает. Из-за выпадения функций приводящих мышц бедра, нарушается устойчивость при стоянии и ходьбе. Вместо нормального переднезаднего направления при ходьбе появляется направленное кнаружи отведение конечности с явлениями циркумдукции. Возникает затруднение при укладывании больной ноги на здоровую (в положении сидя или в положении лежа на спине). Выпадает (снижается) рефлекс с приводящих мышц бедра (данный рефлекс определяется – вызывается резким ударом перкуссионного молотка по Ι пальцу врача, наложенному на кожу над приводящими мышцами под прямым углом к их длинной оси, приблизительно на 5 см выше внутреннего надмыщелка бедра; при этом ощущается сокращение приводящих мышц и выявляется асимметрия рефлекса на здоровой и пораженной сторонах). Гипестезия (реже – анестезия) локализуется в средней и нижней третях внутренней поверхности бедра. Иногда гипестезия выявляется и на внутренней поверхности голени, достигая середины последней (объяснение см. выше). В зоне гипестезии на внутренней поверхности бедра может наблюдаться ангидроз (что является проявлением вегетативных нарушений при поражении запирательного нерва).
Синдром частичного поражения
запирательного нерва может быть выявлен путем применения следующих тестов:
. обследуемому, лежащему на спине с выпрямленными ногами, предлагают сдвинуть ноги; обследующий пытается их развести;
. обследуемому, лежащему на боку, предлагают поднять находящуюся сверху ногу и привести к ней другую ногу., находящуюся внизу, обследующий поддерживает эту поднятую ногу, а движению другой ноги, которая приводится, оказывает сопротивление;
. лежащему на спине обследуемому предлагают согнуть ногу в коленном суставе, поворачивая ее внутрь и приводя бедро; обследующий пальпирует сокращенную тонкую мышцу (m. gracilis);
. лежащему на спине обследуемому с отведенной в сторону ногой предлагают привести ногу; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу.
Запирательный нерв, п. obturatorius (L||-Liv),является второй по величине ветвью поясничного сплетения.
Нерв опускается вниз вдоль медиального края большой поясничной мышцы, пересекает переднюю поверхность крестцово-подвздошного сустава, идет вперед и кнаружи и в полости малого таза присоединяется к запирательной артерии, располагаясь над ней. Вместе с одноименными артерией и веной запирательный нерв проходит через запирательный канал на бедро, ложится между приводящими мышцами, отдавая к ним мышечные ветви, rr. musculares, и делится на конечные ветви:
переднюю ветвь, г. anterior, и
заднюю ветвь, г. posterior.
Передняя ветвь располагается между короткой и длинной приводящими мышцами, иннервирует эти мышцы, а также гребенчатую и тонкую мышцы и отдает к коже медиальной поверхности бедра кожную ветвь, г. cutdneus. Задняя ветвь запирательного нерва идет позади короткой приводящей
мышцы бедра и иннервирует наружную запирательную, большую
приводящую мышцы и капсулу тазобедренного сустава.
Большеберцовый нерв, источники его формирования, зоны иннервации.
Большеберцовый нерв (лат. Nervus tibialis) — нерв крестцового сплетения. Является продолжением седалищного нерва. Образован волокнами LIV, LV, SI, SII, SIII нервов.
Начинается у вершины подколенной ямки, следует почти отвесно к её дистальному углу, располагается в области ямки непосредственно под фасцией, между нею и подколенными сосудами
Следуя между головками икроножной мышцы, ложится на заднюю поверхность подколенной мышцы и в сопровождении задних большеберцовых сосудов проходит под сухожильной дугой камбаловидной мышцы, будучи здесь прикрыт этой мышцей. Направляясь далее вниз под глубоким листком фасции голени между латеральным краем длинного сгибателя пальцев и медиальным краем длинного сгибателя большого пальца стопы, большеберцовый нерв достигает задней поверхности медиальной лодыжки, где располагается на середине расстояния между нею и пяточным сухожилием. Пройдя под удерживателем сгибателей, нерв делится на две свои концевые ветви: медиальный и латеральный подошвенные нервы[1].
Ветви большеберцового нерва
Мышечные ветви направляются к головкам икроножной мышцы, к камбаловидной, подколенной и подошвенной мышцам. Ветви, подходящие к подколенной мышце, посылают ветви к капсуле коленного сустава и надкостнице большеберцовой кости.
Межкостный нерв голени (лат. Nervus interosseus cruris) — довольно длинный нерв, от которого до вхождения его в толщу межкостной перепонки направляются ветви к стенке большеберцовых сосудов, а после выхода из межкостной перепонки — к надкостнице костей голени, дистальному их соединению и к капсуле голеностопного сустава, к задней большеберцовой мышце, длинному сгибателю большого пальца стопы, длинному сгибателю пальцев.
Медиальный кожный нерв икры (лат. Nervus cutaneus surae medialis) отходит в области подколенной ямки от задней поверхности большеберцового нерва, следует под фасцией в сопровождении идущей медиальнее малой подкожной вены между головками икроножной мышцы. Достигнув середины голени, приблизительно на уровне начала пяточного сухожилия, иногда выше, прободает фасцию, после чего соединяется с малоберцовой соединительной ветвью от общего малоберцового нерва в один ствол — икроножный нерв (лат. n. suralis). Последний направляется вдоль латерального края пяточного сухожилия в сопровождении медиально от него расположенной малой подкожной вены и достигает заднего края латеральной лодыжки, где посылает в кожу этой области латеральные пяточные ветви (лат. rami calcanei laterales), а также ветви к капсуле голеностопного сустава.
Далее икроножный нерв огибает лодыжку и переходит на латеральную поверхность стопы в виде латерального тыльного кожного нерва (лат. nervus cutaneus dorsalis lateralis), который разветвляется в коже тыла и латерального края стопы и тыльной поверхности V пальца и отдаёт соединительную ветвь к промежуточному тыльному кожному нерву стопы.
Медиальные пяточные ветви (лат. Rami calcanei mediales) проникают через фасцию в области лодыжковой борозды, иногда в виде одного нерва, и разветвляется в коже пятки и медиального края подошвы.
Медиальный подошвенный нерв (лат. Nervus plantaris medialis) — одна из двух концевых ветвей большеберцового нерва. Начальные отделы нерва располагаются медиальнее задней большеберцовой артерии, в канале между поверхностным и глубоким листками удерживателя сгибателей. Пройдя канал, нерв направляется в сопровождении медиальной подошвенной артерии под отводящую мышцу большого пальца стопы. Следуя далее вперёд между этой мышцей и коротким сгибателем пальцев, он делится на две части — медиальную и латеральную.
Медиальный подошвенный нерв отдаёт несколько кожных ветвей к коже медиальной поверхности подошвы, а также мышечные ветви к мышце отводящей большой палец стопы, короткому сгибателю пальцев, короткому сгибателю большого пальца стопы. Нерв разделяется на общие подошвенные пальцевые нервы I, II, III (лат. nervi digitales plantares communes I, II, III). Последние идут в сопровождении плюсневых подошвенных артерий, посылают мышечные ветви к первой и второй (иногда и к третьей) червеобразным мышцам и на уровне дистального конца межкостных промежутков прободают подошвенный апоневроз. Отдав здесь тонкие ветви к коже подошвы, они разделяются на собственные подошвенные пальцевые нервы (лат. nervi digitales plantares proprii), разветвляющиеся в коже обращённых друг к другу пальцев стопы и переходит на тыльную поверхность их дистальных фаланг.
Латеральный подошвенный нерв (лат. Nervus plantaris lateralis) — вторая концевая ветвь большеберцового нерва, значительно тоньше медиального подошвенного нерва. Проходя на подошве в сопровождении латеральной подошвенной артерии между квадратной подошвенной мышцей и коротким сгибателем пальцев, располагается ближе к латеральному краю стопы между коротким сгибателем мизинца и мышцей, отводящей мизинец, где разделяется на свои концевые ветви — поверхностную и глубокую.
МЫШЕЧНЫЕ ВЕТВИ ПОЯСНИЧНОГО СПЛЕТЕНИЯ(rami musculares plexus lumbalis) - иннервируют квадратную мышцу поясницы, подвздошно-поясничную мышцу, малую поясничную мышцу, латеральные межпоперечные мышцы поясницы.
ПОДВЗДОШНО-ПОДЧРЕВНЫЙ НЕРВ(nervus iliohypogastricus) – в толще брюшной стенки располагается между внутренней косой и поперечной мышцами живота, конечные ветви входят в прямую мышцу живота. Иннервирует также и наружную косую мышцу живота. Латеральная кожная ветвь иннервирует латеральную кожу ягодицы, а передняя кожная ветвь – кожу выше лобка.
ПОДВЗДОШНО-ПАХОВЫЙ НЕРВ(nervus ilioinguinalis) - в толще брюшной стенки располагается между внутренней косой и поперечной мышцами живота, а затем входит в паховый канал. Конечные ветви выходят через поверхностное паховое кольцо. Иннервирует наружную и внутреннюю косые и поперечную мышцы живота, кожу области пахового канала и лобка.
ЛАТЕРАЛЬНЫЙ КОЖНЫЙ НЕРВ БЕДРА (nervus cutaneus femoris lateralis) – направляется к передней верхей ости подвздошной кости, прободает паховую связку и выходит под кожу бедра, где иннервирует кожу латеральной поверхности бедра.
БЕДРЕННЫЙ НЕРВ(nervus femoralis) – выходит на бедро через мышечную лакуну и распадается на мышечные и кожные ветви. Мышечные ветви иннервируют переднюю группу мышц бедра и латеральную часть гребенчатой мышцы. Кожные ветви представлены передними кожными ветвями (иннервируют кожу передне-медиальной поверхности бедра) и подкожным нервом ноги.
ПОДКОЖНЫЙ НЕРВ НОГИ(nervus saphenus) – вместе с бедренной артерией проникает в канал приводящих мышц, прободает его переднюю стенку, огибает сзади медиальный надмыщелок бедра и делится на подколенниковую ветвь и медиальный кожный нерв голени. Первая иннервирует кожу коленного сустава, второй – кожу медиальной поверхности голени и медиального края стопы.
БЕДРЕННО-ПОЛОВОЙ НЕРВ(nervus genitofemoralis) – прободает большую поясничную мышцу и идет по её передней поверхности, разделяясь на две ветви – бедренную и половую. Бедренная ветвь проходит через сосудистую лакуну, прободает продырявленную пластинку и иннервирует кожу зоны поверхностного бедренного кольца. Половая ветвь проходит в паховом канале и у мужчин иннервирует оболочки мощонки и семенного канатика, мышцу поднимающую яичко, а у женщин – круглую связку матки и мягкие ткани больших половых губ.
ЗАПИРАТЕЛЬНЫЙ НЕРВ(nervus obturatorius) – выходит на бедро через запирательный канал, иннервирует наружную запаирательную мышцу, медиальную группу мышц бедра, медиальный край гребенчатой мышцы, передний отдел большой приводящей мышцы. Кожная ветвь иннервирует кожу медиальной поверхности нижней трети бедра.
КРЕСТЦОВОЕ СПЛЕТЕНИЕ(plexus sacralis) – формируется передними ветвями IV поясничного (частично), V поясничного, I-IV крестцовых спинномозговых нервов. Сплетение располагается на передней поверхности грушевидной мышцы. Иннервирует: кожу ягодичной области (частично), промежности, задней и частично медиальной поверхности бедра, голени (за исключением медиальной поверхности) и стопы, суставы таза, нижней конечности, мышцы ягодицы, таза (частично), промежности, задние мышцы бедра, мышцы голени и стопы. В составе сплетения имеются парасимпатические преганглионарные волокна от промежуточных латеральный ядер II-IV крестцовых сегментов спинного мозга.
Дата добавления: 2014-12-14 ; просмотров: 1097 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
В иннервации нижней конечности участвуют два нервных сплетения:
1) поясничное сплетение;
2) крестцовое сплетение.
Поясничное сплетение получает основные волокна из корешков L1, L2 и L3 и имеет сочленение с корешками Тh12 и L4. Из поясничного сплетения отходят нервы: мышечные ветви, подвздошно-подчревный нерв, подвздошно-паховый нерв, бедренно-половой нерв, латеральный кожный нерв бедра, бедренный нерв и запирательный нерв.
Мышечные ветви — короткая ветвь для квадратной мышцы поясницы и большой и малой поясничных мышц.
Подвздошно-подчревный нерв (Тh12, L1) является смешанным нервом. Он иннервирует мускулатуру брюшной стенки (косые, поперечные и прямые мышцы) и кожными ветвями (латеральная и передняя кожные ветви) пах и бедро.
Подвздошно-паховый нерв (Тh12, L1) снабжает двигательными ветвями поперечную и внутреннюю косую мышцы живота и чувствительными паховую область, у мужчины мошонку и пенис, у женщин лобок и часть половых губ (срамных губ).
Бедренно-половой нерв (L1, L2) иннервирует мышцу, поднимающую яичко, в дальнейшем мошонку, а также малую выемку кожи ниже пахового сгиба.
Латеральный кожный нерв бедра (L2, L3) практически полностью чувствительный нерв, снабжает кожу в области наружной поверхности бедра. Моторно он причастен к иннервации мышцы, напрягателя широкой фасции бедра.
В животе около передней верхней ости подвздошной кости
Чувствительные волокна идут, как передняя кожная ветвь, к передней и внутренней стороне бедра и, как подкожный нерв ноги, к передней и внутренней стороне коленного сустава, в дальнейшем к внутренней стороне голени и стопы.
Паралич бедренного нерва всегда приводит к значительному ограничению движений в нижней конечности. Сгибание в тазобедренном и разгибание в коленном суставах вследствие этого невозможны. Очень важно, на какой высоте имеется паралич. В соответствии с этим чувствительные изменения происходят в зоне иннервации его ветвей.

Рис. 2-3. Нервы нижних конечностей
Запирательный нерв (L2—L4) иннервирует следующие мышцы: гребенчатую мышцу, длинную приводящую мышцу, короткую приводящую мышцу, тонкую мышцу, большую приводящую мышцу, малую приводящую мышцу и наружную запирательную мышцу. Чувствительно он снабжает область внутренней стороны бедра.

Рис. 4. Запирательный нерв и латеральный кожный нерв бедра (иннервация мышц)

Рис. 5-6. Иннервация кожи латеральным кожным нервом бедра (слева) / Иннервация кожи запирательным нервом (справа)
Крестцовое сплетение состоит из трех частей:
а) седалищное сплетение;
б) половое сплетение;
в) копчиковое сплетение.
Седалищное сплетение снабжается корешками L4—S2 и делится на следующие нервы: мышечные ветви, верхний ягодичный нерв, нижний ягодичный нерв, задний кожный нерв бедра и седалищный нерв.

Рис. 7. Разделение седалищного нерва

Рис. 8. Конечные ветви седалищного и большеберцового нервов (иннервация мышц)
Таблица 1.43. Седалищное сплетение (иннервация корешков L4—S3)


Рис. 9-10. Глубокий малоберцовый нерв (иннервация мышц) / Глубокий малоберцовый н (иннервация кожи)
Мышечными ветвями являются следующие мышцы: грушевидная мышца, внутренняя запирательная мышца, верхняя близнецовая мышца, нижняя близнецовая мышца и квадратная мышца бедра.
Верхний ягодичный нерв (L4—S1) иннервирует среднюю ягодичную мышцу, малую ягодичную мышцу и напрягатель широкой фасции бедра.
Нижний ягодичный нерв (L5—S2) является моторным нервом для большой ягодичной мышцы.
Задний кожный нерв бедра (S1—S3) снабжен чувствительными нервами, идет к коже нижней части живота (нижние ветви ягодиц), промежности (промежности ветви) и задней части бедра вплоть до подколенной ямки.
Седалищный нерв (L4—S3) является самым большим нервом в человеческом теле. В бедре он разделяется на ветви для двуглавой мышцы бедра, полусухожильной, полуперепончатой и части большой приводящей мышцы. Затем в центре бедра он делится на две части — общий малоберцовый нерв и большеберцовый нерв.

Рис. 11-12. Поверхностный малоберцовый нерв (иннервация мышц) / Поверхностный малоберцовый нерв (иннервация кожи)
Общий малоберцовый нерв делится на ветви для коленного сустава, латеральный кожный нерв — для передней стороны икры и ветвь общего малоберцового нерва, который будет после сочленения с медиальным кожным нервом икры (из большеберцового нерва) идти к икроножному нерву, а затем делиться на глубокий и поверхностный малоберцовые нервы.
Глубокий малоберцовый нерв иннервирует переднюю большеберцовую мышцу, длинный и короткий разгибатели пальцев, длинный и короткий разгибатели большого пальца стопы и снабжает чувствительно малоберцовую часть большого пальца ноги и большеберцовую часть второго пальца ноги.
Поверхностный малоберцовый нерв иннервирует моторно обе малоберцовые мышцы, затем делится на две концевые ветви, которые снабжают кожу тыла стопы и пальцев ноги, за исключением части глубокого малоберцового нерва.
При параличе общего малоберцового нерва сгибание назад стопы и пальцев ноги невозможно. Больной не может стоять на пятке, при ходьбе не сгибает нижнюю конечность в тазобедренном и коленном суставах, вместе с тем при ходьбе волочит стопу. Стопа трамбует грунт и неэластична (степпаж).
При шаге на грунт сначала ложится основание стопы, а не пятка (движение установки последовательного шага). Вся стопа слабая, пассивная, подвижность ее значительно ограничена. Чувствительные нарушения наблюдаются в области иннервации по передней поверхности голени.
Большеберцовый нерв делится на ряд ветвей, самые важные перед разделением:
1) ветви для трехглавой мышцы голени, подколенной мышцы, подошвенной мышцы, задней большеберцовой мышцы, длинного сгибателя пальцев, длинного сгибателя большого пальца стопы;
2) медиальный кожный нерв икры. Он является чувствительным нервом, объединяет ветвь общего малоберцового нерва к икроножному нерву. Обеспечивает чувствительную иннервацию тыльной стороны голени, малоберцовой стороны пятки, малоберцовой стороны подошвы и 5-го пальца ноги;
3) ветви к коленному и голеностопному суставам;
4) волокна к коже внутренней стороны пятки.
Затем он делится на конечные ветви:
1) медиальный подошвенный нерв. Он снабжает мышцу, отводящую большой палец стопы, мышцу короткий сгибатель пальцев, мышцу короткий сгибатель большого пальца стопы и червеобразные мышцы 1 и 2. Чувствительные ветви иннервируют большеберцовую сторону стопы и подошвенную поверхность пальцев ноги от 1-го вплоть до большеберцовой половины 4-го пальца ноги;
2) латеральный подошвенный нерв. Он иннервирует следующие мышцы: квадратную мышцу подошвы, мышцу, отводящую мизинец стопы, мышцу, противопоставляющую мизинец, короткий сгибатель мизинца стопы, межкостные мышцы, червеобразные мышцы 3 и 4 и мышцу, приводящую большой палец стопы. Чувствительно снабжает почти всю область пятки и подошвы.
Вследствие тяжелого повреждения при параличе большеберцового нерва стоять на кончиках пальцев ноги нельзя и движения стопой затруднительны. Супинация стопы и сгибание пальцев ноги невозможны. Чувствительные нарушения отмечаются в области пятки и стопы, за исключением большеберцовой ее части.
При параличе всех стволов седалищного нерва симптомы суммируются. Половое сплетение (S2—S4) и копчиковое сплетение (S5—С0) снабжают дно таза и кожу гениталий.
Читайте также:


