Методы диагностики глазного нерва
Опрос больного. При патологии II пары больной жалуется на снижение зрения, появление "тумана" или "пелены" перед глазами, темных пятен в той или иной части поля зрения или на выпадение участка поля зрения.
Мы интересуемся, как больной заметил дефект зрения, какие действия, связанные со зрением, ему трудно произвести - читать, например. Помогают ли очки, какими очками он пользуется. Видит ли он предмет полностью или частично. Иногда больной говорит, что не видит правым или левым глазом. В то же время нарушений остроты зрения не обнаруживается. В таких случаях необходимо иметь в виду возможность ограничения полей зрения.
В нашей практике был случай, когда 75-летняя больная длительное время лечилась у окулистов по поводу снижения зрения на правый глаз. Острота зрения у нее была нормальной, на глазном дне изменений не фиксировалось. С учетом возраста больной назначались "витаминные капли". И лишь только после того, как ей было проведено исследование полей зрения, была диагностирована гомонимная правосторонняя гемианопсия. Ошибка врача в данном случае заключалась в том, что при проверке полей зрения он пользовался только одним из ориентировочных способов - просьбой разделить полотенце пополам - и не сравнивал свое поле зрения с полем фения пациентки, не использовал периметр.
При нарушении высших корковых функций выясняем, может ли больной при сохранной остроте зрения читать, писать, нет ли нарушения письменного счета, правильно ли он определяет предметы, их форму, расстояние между ними. Нет ли искр, светящихся точек, где они локализуются - перед глазами или в каком-либо поле зрения, нет ли восприятия несуществующих картин, цвета и др.
Исследование функции зрительного нерва. Острота зрения определяется с помощью таблиц Головина-Сивцева для каждого глаза в отдельности с расстояния 5 метров. При отсутствии таблиц больной должен сосчитать пальцы с расстояния пяти метров на темном фоне, что соответствует первой строке таблицы Головина-Сивцева. Если у больного снижено зрение и счет пальцев с расстояния пяти метров затруднен, то указывается, на каком расстоянии от глаз он в состоянии сосчитать пальцы. Обязательно отмечается возможность и степень коррекции сниженной остроты зрения. В истории болезни делается запись: Vis OD-, Vis OS-.
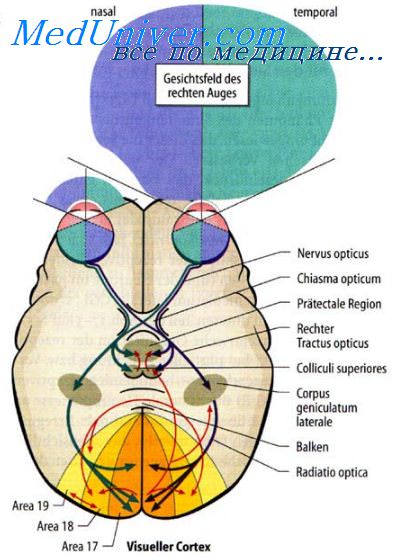
Исследование полей зрения (пространства, которое видит неподвижный глаз) производится ориентировочными методами и на периметре, в ряде случаев приходится пользоваться услугами окулистов. При ориентировочной проверке полей зрения больного просят разделить полотенце пополам. Взор при этом должен быть фиксирован. Поле зрения каждого глаза проверяется раздельно (один глаз при проверке прикрывается). При наличии выпадения поля зрения больной делит ту половину, которую видит. При втором методе ориентировочной проверки полей зрения врач сравнивает поле зрения больного со своим. Для этого он садится напротив больного, обследуемый и обследующий фиксируют взор на переносице друг у друга, врач перемещает предмет по вертикали и по горизонтали на уровне глаз, интересуясь, видит ли его больной. При нормальном поле зрения больной видит белый цвет латерально на 90°, книзу - на 70°, вверх и медиально - на 60°.
Осмотр зрачков. На стороне снижения зрения или слепоты зрачок расширен, снижена или отсутствует прямая и содружественная (с больного глаза на здоровый) реакции на свет.
В исследование функции II пары входит описание глазного дна (производится специалистом); описание специальных проб, направленных на выявление патологии высших зрительных функций (зрительной, цветовой, литеральной, пространственной агнозий, агнозии на лица и др.).
Исследуются вызванные зрительные потенциалы, электровозбудимость сетчатки, проводится магнитно-резонансная томография (МРТ) головного мозга.
Таким образом, в описание II пары ЧН входит: описание остроты и полей зрения, глазного дна, у ряда больных - вызванных зрительных потенциалов, МРТ, электровозбудимости сетчатки. Желательно заключение нейроофтальмолога.
Термины, характеризующие патологию II пары:
Амавроз - слепота.
Амблиопия - снижение зрения.
Скотома - частичное выпадение поля зрения в виде пятна, не сливающееся с его периферическими границами. Положительная скотома - больной ощущает дефект зрения, отрицательная - не ощущает, выпадение участка поля зрения обнаруживается при исследовании.
Абсолютная скотома - выпадает зрение на все цвета, относительная -на какой-либо цвет.
Гемианопсия - дефект половины поля зрения для каждого глаза; гомонимная право- или левосторонняя гемианопсия - выпадение одноименных полей зрения. Гетеронимная битемпоральная или биназальная гемианопсия -выпадение разноименных полей зрения с височной или носовой сторон.
Микропсия - уменьшение рассматриваемого объекта, макропсия -увеличение.
Зрительная агнозия - нарушение способности узнавать предмет или явление при сохранности зрительного восприятия.
Фотопсия - появление в поле зрения мелькающих искр, пятен, зигзагообразных линий.
Метаморфопсия - искажение формы и размеров рассматриваемых предметов.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Зрительный нерв проводит зрительные импульсы от сетчатки глаза до коры затылочной доли.
При сборе анамнеза выясняют, нет ли у пациента изменений зрения. Изменения остроты зрения (вдаль или вблизи) относятся к компетенции офтальмолога. При преходящих эпизодах нарушения ясности зрения, ограничении полей зрения, наличии фотопсий или сложных зрительных галлюцинаций необходимо детальное исследование всего зрительного анализатора. Самая частая причина преходящих нарушений зрения - мигрень со зрительной аурой. Зрительные расстройства чаще представлены вспышками света или сверкающими зигзагами (фотопсий), мерцанием, выпадениями участка или всего поля зрения. Зрительная аура мигрени развивается за 0,5-1 ч (или менее) до приступа головной боли, продолжается в среднем 10-30 мин (не более 1 ч). Головная боль при мигрени возникает не позднее чем через 60 мин после окончания ауры. Зрительные галлюцинации по типу фотопсий (вспышки, искры, зигзаги) могут представлять собой ауру эпилептического припадка при наличии патологического очага, раздражающего кору в области шпорной борозды.
Острота зрения и её исследование
Остроту зрения определяют офтальмологи. Для оценки остроты зрения вдаль используют специальные таблицы с кругами, буквами, цифрами. Стандартная таблица, применяемая в Украине, содержит 10-12 рядов знаков (оптотипов), размеры которых уменьшаются сверху вниз по арифметической прогрессии. Зрение исследуют с расстояния 5 м, таблица должна быть хорошо освещена. За норму (острота зрения 1) принимают такую остроту зрения, при которой с этого расстояния обследуемый способен различить оптотипы 10-й (считая сверху) строки. Если обследуемый способен различить знаки 9-й строки, его острота зрения составляет 0,9, 8-й строки - 0,8 и т.д. Иначе говоря, чтение каждой последующей строки сверху вниз свидетельствует об увеличении остроты зрения на 0,1. Остроту зрения вблизи проверяют, используя другие специальные таблицы либо предлагая пациенту прочесть текст из газеты (в норме мелкий газетный шрифт различают с расстояния 80 см). Если острота зрения настолько мала, что пациент не может ничего прочитать ни с какого расстояния, ограничиваются счётом пальцев (рука врача располагается на уровне глаз обследуемого). Если и это невозможно, просят больного определить, в каком помещении: в тёмном либо в освещенном - он находится. Снижение остроты зрения (амблиопия) или полная слепота (амавроз) возникают при поражении сетчатки или зрительного нерва. При такой слепоте исчезает прямая реакция зрачка на свет (за счёт прерывания афферентной части дуги зрачкового рефлекса), но остаётся сохранной реакция зрачка в ответ на освещение здорового глаза (эфферентная часть дуги зрачкового рефлекса, представленная волокнами III черепного нерва, остаётся интактной). Медленно прогрессирующее снижение зрения наблюдают при сдавлении зрительного нерва или хиазмы опухолью.
Поля зрения и их исследование
Поле зрения - участок пространства, которое видит неподвижный глаз. Сохранность полей зрения определяется состоянием всего зрительного пути (зрительных нервов, зрительного тракта, зрительной лучистости, корковой зоны зрения, которая располагается в шпорной борозде на медиальной поверхности затылочной доли). В силу преломления и перекреста лучей света в хрусталике и перехода зрительных волокон от одноимённых половин сетчатки в хиазме правая половина мозга ответственна за сохранность левой половины поля зрения каждого глаза. Поля зрения оцениваются раздельно для каждого глаза. Существует несколько методик их ориентировочной оценки.
Описанные методы относятся к скрининговым, более точно дефекты полей зрения выявляют с помощью специального прибора - периметра.
Монокулярные дефекты полей зрения обычно вызваны патологией глазного яблока, сетчатки или зрительного нерва - иными словами, поражение зрительных путей перед их перекрестом (хиазмой) вызывает нарушение полей зрения только одного глаза, находящегося на стороне поражения. Бинокулярные дефекты полей зрения (гемианопсия) могут быть битемпоральными (у обоих глаз выпадают височные поля зрения, то есть у правого глаза правое, у левого - левое) либо гомонимными (у каждого глаза выпадают одноимённые поля зрения - либо левые, либо правые). Битемпоральные дефекты полей зрения возникают при поражениях в области перекреста зрительных волокон (например, поражение хиазмы при onyxoj и гипофиза). Гомонимные дефекты полей зрения возникают при поражении зрительного тракта, зрительной лучистости или зрительной коры, то есть при поражении зрительного пути выше хиазмы (эти дефекты возникают в противоположных очагу поражения полях зрения: если очаг находится в левом полушарии, выпадают правые поля зрения обоих глаз, и наоборот). Поражение височной доли приводит к появлению дефектов в гомонимных верхних квадрантах полей зрения (контралатеральная верхняя квадрантная анопсия), а поражение теменной доли - к появлению дефектов в гомонимных нижних квадрантах полей зрения (контралатеральная нижняя квадрантная анопсия).
Проводниковые дефекты полей зрения редко сочетаются с изменениями остроты зрения. Даже при значительных периферических дефектах полей зрения центральное зрение может сохраняться. Больные с дефектами полей зрения, вызванными поражением зрительных путей выше хиазмы, могут не осознавать наличие этих дефектов, в особенности это касается случаев поражения теменной доли.

[1], [2], [3], [4], [5]
Глазное дно и его исследование
Глазное дно исследуют с помощью офтальмоскопа. Оценивают состояние диска (соска) зрительного нерва (видимая при офтальмоскопии начальная, интраокулярная часть зрительного нерва), сетчатки, сосудов глазного дна. Наиболее важные характеристики состояния глазного дна - цвет диска зрительного нерва, чёткость его границ, количество артерий и вен (обычно 16-22), наличие пульсации вен, любые аномалии или патологические изменения: геморрагии, экссудат, изменение стенок сосудов в области жёлтого пятна (макулы) и на периферии сетчатки.
Отёк диска зрительного нерва характеризуется его выбуханием (диск выстоит над уровнем сетчатки и вдаётся в полость глазного яблока), покраснением (сосуды на диске резко расширены и переполнены кровью); границы диска становятся нечёткими, увеличивается количество сосудов сетчатки (более 22), вены не пульсируют, присутствуют геморрагии. Двусторонний отёк диска зрительного нерва (застойный сосок зрительного нерва) наблюдают при повышении внутричерепного давления (объёмный процесс в полости черепа, гипертоническая энцефалопатия и др.). Острота зрения первоначально, как правило, не страдает. Если своевременно не устранить повышение внутричерепного давления, постепенно снижается острота зрения и развивается слепота вследствие вторичной атрофии зрительного нерва.
Застойный диск зрительного нерва необходимо дифференцировать от воспалительных изменений (папиллит, неврит зрительного нерва) и ишемической невропатии зрительного нерва. В этих случаях изменения диска чаще односторонние, типичны боль в области глазного яблока и снижение остроты зрения. Бледность диска зрительного нерва в сочетании со снижением остроты зрения, сужением полей зрения, снижением зрачковых реакций характерны для атрофии зрительного нерва, которая развивается при многих заболеваниях, поражающих этот нерв (воспалительных, дисметаболических, наследственных). Первичная атрофия зрительного нерва развивается при поражении зрительного нерва либо хиазмы, при этом диск бледный, но имеет чёткие границы. Вторичная атрофия зрительного нерва развивается вслед за отёком диска зрительного нерва, границы диска вначале нечёткие. Избирательное побледнение височной половины диска зрительного нерва может наблюдаться при рассеянном склерозе, однако эту патологию легко спутать с вариантом нормального состояния диска зрительного нерва. Пигментная дегенерация сетчатки возможна при дегенеративных или воспалительных заболеваниях нервной системы. К другим важным для невролога патологическим находкам при осмотре глазного дна относят артериовенозную ангиому сетчатки и симптом вишнёвой косточки, который возможен при многих ганглиозидозах и характеризуется наличием белого или серого округлого очага в области макулы, в центре которого расположено вишнёво-красное пятно. Его происхождение связано с атрофией ганглиозных клеток сетчатки и просвечиванием через неё сосудистой оболочки.
Нервы глаза в видовом отношении делятся на несколько групп: чувствительные, двигательные, секреторные нервы.
Чувствительные нервы выполняют регулирование процессов обмена и защиту, предупреждая о каждом внешнем воздействии, к примеру, проникновению на роговицу инородных тел, либо о воспалительном процессе в глазу, например, иридоциклите. Основная роль в обеспечении чувствительности глаза принадлежит тройничному нерву.
Двигательные нервы делают возможными движения глазного яблока посредством напряжения глазодвигательных мышц, а также действия зрачковых сфинктера и дилататора. Кроме того, они изменяют ширину глазной щели. В своей работе, при обеспечении глубины и объема зрения, глазодвигательные мышцы контролируют глазодвигательный, отводящий и блоковый нервы. Лицевой нерв регулирует возможную ширину глазной щели. Нервные волокна, относящиеся к вегетативной нервной системе, контролируют мышцы зрачка.
Секреторные волокна входят в состав лицевого нерва и прежде всего, регулируют работу слезной железы.
Строение зрительного нерва
Глазной нерв имеет сложную анатомию, в среднем длина одного элемента взрослого человека составляет 40-55 мм. Место выхода зрительного нерва – это ганглиозные клетки, отростки которых собираются в пучок дисковой формы, формируя нервный сосок. А его окончание – место, где зрительные волокна пронизывают склеру и выходят в черепную область, соединяясь в области турецкого седла в монолитный ствол. Данное место соединения носит название хиазма. Основная часть ЗН располагается внутри глазницы и окружена парабульбарной клетчаткой.
Нерв состоит из 4 отделов:
- внутриканальцевый – канал зрительного нерва;
- внутриглазной – диск с поперечником длиной 1,5 мм;
- внутриорбитальный – орбитальная часть диаметром 3 мм;
- внутричерепной – часть ЗН, расположенная во внутричерепном канале, длина которой составляет 1,7 см.
Каждый волокон изолируется от соседних элементов специальным веществом – миелином. Структура нерва состоит из 3 оболочек: мягкая, твердая, паутинная. Пространство между ними заполнено особой жидкостью со сложным химическим составом. Благодаря слегка изогнутой форме в виде крючка ЗН может свободно производить натяжение во время движения глазного яблока.
Диск зрительного нерва (ДЗН), который является его началом, представляет собой скопление нервных клеток, выпирающих над поверхностью. Он располагается не в центральной части сетчатки, а слегка смещенно в сторону носа. Такое расположение неврологии провоцирует формирование на оболочке слепых пятен. ДЗН занимает площадь в размере 32мм и имеет диаметр всего 2 мм. Данная часть зрительного нерва не имеет должной защиты, оболочки появляются лишь при прохождении сквозь склеру, на выходе из глазного яблока.
Во внутриглазной части черепа находится огромное количество капилляров. Из-за небольшого размера таких сосудов кровоснабжение зрительного нерва остается хорошим только при условии наличия во всем организме нормальной гемодинамики. В ДЗН кровь поступает за счет небольших отростков от цилиарных артерий. Такое кровоснабжение носит сегментарный характер, поэтому в случае, если произошел какой-либо сбой, то в данном процессе происходит резкая и необратимая потеря оптической функции.
Зрительный нерв образован так, что более глубокие структуры диска снабжает кровью центральная артерия сетчатки. Однако, из-за недостаточного градиента давления в ней нередко возникает застой крови, что в последствие приводит к развитию воспалительного процесса. Во внутриглазничной части кровоснабжение гораздо лучше, кровь в зрительный нерв поступает от сосудов мягкой мозговой оболочки и центральной артерии ЗН.
Кровоснабжение крениальной части и хиазмы ЗН осуществляется за счет сосудистой системы субарахноидальной и мягкой оболочек, кровь к которым поступает из веток внутренней сонной артерии.
Глазодвигательный аппарат
Зрительная информация — важнейшая дистантная рецепция, и эволюция сделала все для наиболее эффективной работы зрения. Была, в частности, обеспечена максимальная обзорность при ограниченности полей зрения, что оказалось возможным благодаря специальному глазодвигательному аппарату— наружным мышцам глаза с соответствующей иннервацией. Это отводящий нерв (VI пара), иннервирующий наружную прямую мышцу глаза, блоковой нерв (IV пара), иннервирующий верхнюю косую мышцу глаза, и, наконец, глазодвигательный нерв (III пара), обеспечивающий иннервацию пяти наружных мышц глаза: поднимающей верхнее веко, нижней косой и трех прямых — внутренней, верхней и нижней (рис. 1.2.21).
Функция прямых мышц очевидна: они поворачивают глазное яблоко в соответствующую сторону. Верхняя косая мышца участвует в повороте глазного яблока вниз и кнаружи, нижняя косая — вверх и кнаружи. Функция мышцы, поднимающей верхнее веко, ясна из самого ее названия.
Ядро отводящего нерва (VI пара) находится в покрышке моста на дне IV желудочка рядом с ядром лицевого нерва. Собственно нерв, так же как и глазодвигательный, проходит через пещеристый синус и верхнюю глазную щель в глазницу и иннервирует наружную прямую мышцу глаза.
При парезе наружной прямой мышцы глаза возникает сходящееся косоглазие, оно нарастает при взгляде в соответствующую сторону, свидетельствуя о поражении отводящего нерва.
Волокна блокового нерва (IV пара) исходят из его ядра, располагающегося в покрышке среднего мозга на дне водопровода мозга на уровне задних холмов четверохолмия, и достигают глазницы, также проникая через пещеристый синус и верхнюю глазничную щель.
При поражении блокового нерва больные жалуются на появление двоения перед глазами при взгляде вниз, например при спуске по лестнице.
см. Глазодвигательный нерв
Функции зрительного нерва
Глазной нерв является сложнейшей и важнейшей частью глазного аппарата со сложным строением. Основная его функция – это доставка первичных импульсов к отсекам головного мозга. Первичные зрительные раздражители поступают к разветвленной системе волокон, откуда отправляются к мозговым центрам. После того, как мозговые центры восприняли поступившие импульсы, в зрительный отсек возвращается готовое изображение окружающей реальности.
Зрительный нерв обеспечивает передачу сведений от сетчатки к коре головного мозга при помощи различных промежуточных структур, которые в случае даже незначительного повреждения лишаются возможности нормального функционирования, что приводит к развитию тяжелых нарушений зрения. Структурные изменения провоцируют выпадение отдельных полей зрения, развитие галлюцинаций и возникновение полной слепоты. Зрительный нерв выполняет 3 основные функции:
- Острота зрения. Данная функция проявляется в способности человеческого глаза четко видеть и распознавать предметы небольшого размера. При нормальном функционировании данного элемента при угле зрения в 60 секунд происходит отдельное распознавание двух светящихся точек. Диагностика остроты зрения осуществляется с помощью специальных офтальмологических таблиц.
- Поле зрения. Под полем зрения подразумевается часть окружающего пространства, видимая глазами, находящимися в неподвижном состоянии. Нарушения, произошедшие в данной области, провоцируют образование патологических изменений в виде центральной скотомы, гемианопсии или сильного сужения поля зрения.
- Цветоощущение. Данная функция выражается в способности глаз определять основные цвета и их оттенки. В случае неспособности распознавать цветовую гамму диагностируется такое отклонение, как дальтонизм.
Помимо передачи импульсов к головному мозгу и обратно к глазному яблоку глазной нерв осуществляет быстрое реагирование на самые разнообразные внешние раздражители, такие как яркий свет, громкий звук, быстро приближающиеся предметы. При нормальном функционировании ЗН при возникновении таких раздражающих факторов срабатывает рефлекторная защитная реакция в виде одергивания руки, прыжка в сторону и так далее.
Даже незначительные нарушения в структуре зрительного нерва приводят к необратимым изменениям в глазном аппарате, поэтому оставлять их без внимания нельзя. При возникновении первых признаков патологического процесса необходимо обратиться к офтальмологу для проведения детальной диагностики.
Диагностика заболеваний
При возникновении подозрения на нарушение функционирования глазного нерва проводится детальный осмотр структур при помощи следующих методов диагностики:
- офтальмоскопия – производится оценка формы, цвета и границ ДЗН, а также изучается его сосудистая система;
- кампиметрия – определяется наличие в поле зрения слепых пятен и их размер;
- оптическая когерентная томография (ОКТ) – осуществляется детальное исследование структур человеческого глаза;
- электрофизиологическое исследование (ЭФИ);
- флуоресцентная ангиография сосудов сетчатки – определяется участок, на котором возникли проблемы с кровообращением;
- хайдельбергская ретинальная томография (hrt) – рассматривается структура ДЗН, выявляются все его малейшие повреждения;
- МРТ глазных орбит и зрительных нервов.
Помимо таких основных диагностических мероприятий могут проводиться разнообразные дополнительные методы исследования (визометрия, периметрия, томография).
В норме у здорового человека в процессе проведения диагностики состояния ДЗН и глазного нерва врач наблюдает следующие клинические моменты:
- ДЗН бледно-розовый, но вследствие возрастных изменений он после 40 лет начинает бледнеть;
- на диске отсутствуют какие-либо включения, хотя с возрастом могут наблюдаться отложения холестериновых солей, проявляющиеся в виде мелких серо-желтых друз;
- контуры диска зрительного нерва в норме четкие (их размытость может свидетельствовать о повышенном внутричерепном давлении);
- проминенция диска зрительного нерва в стекловидное тело;
- на диске отсутствуют выраженные выпячивания или вдавления, он имеет плоскую форму (наличие экскавации указывает на глаукому, миопию высокой степени, застойные явления в головном мозге);
- сетчатка имеет ярко-красную окраску, в ее структуре отсутствуют какие-либо включения, вся площадь плотно прилегает к хориоидее;
- вдоль сосудов отсутствуют желтые или ярко-белые полосы и кровоизлияния.
Читайте в отдельной статье: Склера глаз (белочная оболочка): структура, заболевания и лечение
Лишь изучив все нюансы можно адекватно оценить состояние нервного зрительного тракта и особенности функционирования всей глазной системы. В ходе диагностики обязательно определяется степень остроты восприятия, зрительное поле, цветоощущение, а также состояние глазного дна.
Часто для диагностики патологий зрительного нерва достаточно проведения офтальмоскопии и визометрии. Иногда требуется МРТ.
При диагностике повреждения ЗН врач первым делом проводит детальный опрос пациента и собирает анамнез. Заподозрить нарушение функционирования зрительного нерва можно уже при наличии следующих жалоб:
- Снижение остроты зрения. Происходит стремительно и безболезненно. В зависимости от степени поражения ЗН наблюдаются либо ограничения полей зрения, либо наступает полная утрата реакции зрачка на свет и развитие слепоты на пораженный глаз.
- Выпадение полей зрения. При частичном поражении хиазмы поражаются отдельные части поля зрения, в результате чего диагностируется гомонимная гемианопсия. В случае полного разрушения перекрестка зрительных нервов наблюдается серый диск, наступает полная двусторонняя слепота.
- Искаженное восприятие видимого изображения, галлюцинации. В случае поражения области шпорной борозды развиваются зрительные галлюцинации в противоположных полях зрения. Такие отклонения по типу простых фотом обычно являются аурой припадка корковой эпилепсии, развивающейся вслед за ними. А если поражается наружная поверхность затылочных долей, то возникают более сложные зрительные галлюцинации в виде различных фигур и лиц.
При возникновении таких признаков необходимо немедленно обратиться к офтальмологу и пройти детальное обследование, так как подобные симптомы могут свидетельствовать о развитии большого количества заболеваний зрительного нерва.
Симптомы
Глазные нервы настолько широко участвуют в работе всего зрительного аппарата, что их заболевание обычно имеет достаточно ярко выраженные симптомы.
Чаще всего у пациента с расстройствами глазной нервной системы различной степени сложности может наблюдаться парез или паралич двигательных мышц глаза, синдром Горнера, невралгические отклонения в работе тройничного нерва, дисфункции в работе слезных желез, косоглазие паралитического типа, птоз верхней части век и некоторые другие отклонения.
Зачастую различные дисфункции работы нервной сетки зрительного аппарата сопровождаются острым дискомфортом и весьма болезненными ощущениями, которые с течением времени только усугубляются.
Заболевания
Все заболевания зрительных нервов делятся на врожденные и приобретенные. В первом случае они возникают еще во внутриутробном периоде или сразу после рождения, а во втором – развиваются в ходе жизни вследствие воздействия ряда негативных факторов. В зависимости от этиологии происхождения патологии ЗН могут быть:
- воспалительные;
- аллергические;
- дистрофические.
Также нарушения данного участка зрительного анализатора могут носить сосудистый, травматический и онкологический характер. Иногда диагностируется менингиома. Чаще всего в офтальмологической практике диагностируются патологии следующего типа.
Являются наиболее распространенной патологией зрительных нервов, при которой развивается воспалительный процесс. В роли возбудителя могут выступать различные вирусы и микробы. Чаще всего патологический процесс распространяется на зрительные нервы соседних органов. Невропатия может возникнуть на фоне таких болезней:
- менингит;
- энцефалит;
- абсцесс головного мозга;
- воспаление сосудистой оболочки;
- отит;
- кариес.
Также нередко данная патология является осложнением гриппа, перенесенного в тяжелой форме, вследствие которого нерв был застужен. В зависимости от поврежденного участка неврит бывает двух типов: папиллярным и ретробульбарным. Основные признаки развития патологического процесса:
- выпадение полей зрения;
- частичная или полная слепота;
- туман, темные пятна перед глазами;
- нарушение цветовосприятия;
- сильные мигрени;
- болит глазное яблоко при движении.
Чаще всего подобное повреждение зрительного нерва возникает в пожилом возрасте, а также у детей и при беременности.
Интерпретация данной болезни – это отмирание клеток нервных волокон. Такой патологический процесс протекает медленно, возникая в результате нарушений воспалительного или застойного характера. Атрофия ЗН может быть как врожденной, так и приобретенной. Чаще всего патология возникает по таким причинам:
- болезни ЦНС;
- абсцесс головного мозга;
- энцефалит;
- черепно-мозговые травмы;
- алкоголизация зрительно нерва.
Кроме того такое заболевание зрительного нерва может появиться на фоне авитаминоза или длительного голодания, иногда наблюдается токсическая нейропатия. Проявляется атрофия ДЗН нарушением цветовосприятия, куриной слепотой, невозможностью фокусировки взгляда и нарушенной реакции на свет. Определяется с помощью оптической когерентной томографии.
Патологический процесс характеризуется нарушением кровообращения. Чаще всего возникает на фоне гипертонии или атеросклероза в пожилом возрасте. Проявляется болезнь отеком зрительного диска, снижением остроты зрения на одном глазе и образованием скотом. Возможен парез нерва. Также случается его контузия.
Это заболевание врожденного, не прогрессирующего характера, которое проявляется в виде формирования на поверхности ДЗН углублений различного диаметра. Причиной развития колобомы диска является неполное или неправильное закрытие эмбриональной щели. Спровоцировать возникновение такого нарушения могут следующие факторы:
- генетическая предрасположенность;
- синдром Дауна, Эдвардса;
- очаговая гипоплазия кожного покрова;
- поражение цитомегаловирусом во внутриутробном периоде.
Одновременно с колобомой зрительного нерва часто развивается миопия, косоглазие или астигматизм. Выявляется поражение с помощью офтальмоскопии.
При таком врожденном патологическом процессе наблюдается уменьшение в диаметре размера ДЗН до 50%. Гипоплазия зрительного нерва у детей сопровождается снижением остроты зрения вплоть до уровня светоощущения. Болезнь носит не прогрессирующий характер, однако может протекать в тяжелой форме под названием аплазия, при которой полностью отсутствуют волокна ЗН. Гипоплазия чаще всего наблюдается при глаукоме и некоторых других нарушениямях зрения и ЦНС. Проявляется патология косоглазием, выпадением полей зрения и отсутствием цветовосприятия.
Лечение
Поскольку к повреждению оптического нерва приводят многие факторы, терапия назначается только после постановки окончательного диагноза. В большинстве случаев борьба с недугом ведется в стационаре.
Ишемическая нейропатия – очень опасная патология, требующая экстренной помощи. Терапию необходимо начать в первые двадцать четыре часа от начала приступа. При затягивании с лечением повышается риск сильного и безвозвратного падения остроты зрения. Лечение недуга включает прием кортикостероидов, мочегонных препаратов, ангиопротекторов.
Травматические аномалии оптического нерва могут привести к серьезным проблемам со зрением. В первую очередь требуется устранить давление на хиазму. Для этого применяют форсированный диурез, проводят трепанацию черепной коробки. Прогнозы при таких повреждениях неоднозначны. Порой зрение удается сохранить полностью, а иногда пациент слепнет.
| Ретробульбарный и бульбарный невриты в большинстве случаев сигнализируют о развитии рассеянного склероза. Вторая наиболее распространенная причина появления патологий – инфекции (грипп, краснуха, корь). Терапия направлена на устранение отечности и воспаления нерва. Используются кортикостероиды, антибактериальные и противовирусные средства. |
Доброкачественные опухоли в 90% случаев диагностируют у детей. Глиома располагается внутри зрительного канала и склонна к разрастанию. Терапии недуг не поддается, и малыш может ослепнуть.
Основная симптоматика патологии:
- На поврежденной стороне очень быстро падает острота зрения, вплоть до полной его потери.
- Развивается экзофтальм. Пучеглазие затрагивает то око, нерв которого затронут новообразованием.
Чаще всего глиома повреждает именно волокна оптического нерва, в редких случаях оптико-хиазмальный участок. Опухоль на последнем трудно поддается диагностике на ранней стадии и может привести к распространению на второй глаз.
Читайте также:


