Неврит глазодвигательных нервов и лицевого нерва

Паралич мимических мышц одной стороны лица (prosopoplegia) в результате поражения лицевого нерва – распространенное заболевание, требующее срочного лечения. В большом числе случаев поражение лицевого нерва (Л.Н.) происходит в костном канале (пирамидка височной кости), перед выходом из черепа через шилососцевидное отверстие. Костный канал Л.Н. является достаточно узким, что способствует сдавливанию нерва в нем при формировании отека. К отеку, как правило, приводят нарушения кровоснабжения нерва в результате переохлаждения или вирусная инфекция. В первые часы после появления пареза лицевых мышц лечебные мероприятия должны быть направлены на снятие отека лицевого нерва. В противном случае может произойти необратимая гибель нервных волокон.
В первый день заболевания важно установить локализацию, характер и степень повреждения нерва. В последующие дни диагностика имеет целью точно установить этиологический фактор – инфекция, ишемия и т.д.
В соответствии с этими стандартами в нашей клинике в первую очередь проводится томография головного мозга (МРТ, КТ) и электромиографическое исследование Л.Н.
В первую очередь важно дифференцировать между внутричерепной локализацией поражения, поражением в костном канале височной кости и после выхода нерва на лице.
1. Если паралич мышц лица возник одновременно с появлением гемиплегии (слабости) в конечностях ипсилатеральной (той же) половине тела, то речь идет об очаговом поражении противоположного полушария головного мозга. Наиболее вероятная причина – инсульт. Томография головного мозга в этом случае позволяет уточнить причину поражения полушария (опухоль, рассеянный склероз?). В легких случаях томография не выявляет очагов. При этом ЭЭГ (электроэнцефалографическое исследование) позволяет дифференцировать между поражением коры мозга и подкорковыми (лакунарными) инсультами. ЭМГ в случае полушарного поражения мы не проводим.
В редких случаях ограниченное центральное поражение (поражение полушарий головного мозга) проявляется только на лице. В этом случае исключить центральное поражение позволяет простой тест наморщивания лба. Мышцы лба получают иннервацию из обоих полушарий. Поэтому при поражении одного из полушарий мышцы лба не страдают. В то же время при поражении самого лицевого нерва или его ядер отмечается парез мимических мышц всей половины лица, включая мышцы лба.
*Нужно помнить, что жевательные мышцы получают иннервацию из системы тройничного нерва. Поэтому их функция сохранена. Также сохранены глазодвигательные мышцы, иннервируемые 3, 4 и 6 парами черепных нервов. Птоз (опущение века) не является симптомом поражения лицевого нерва. Наоборот, для поражения лицевого нерва характерна невозможность зажмурить глаз.
2. Поражение ядер Л.Н. в стволе мозга обычно сопровождается параличом или парезом конечностей противоположной стороны (Синдром Мийар-Гублера) и/или парезом отводящего нерва на той же стороне, за счет вовлечения ядра n. Abducens (синдром Фовиля). Последнее проявляется сходящимся косоглазием: невозможность отвести глаз пораженной стороны в сторону.
*Отхождение глазного яблока вверх при зажмуривании глаз (феномен Белла) не является симптомом поражения глазодвигательных нервов.
Обязательно проводим МРТ, поскольку МРТ лучше позволяет визуализировать глубинные структуры мозга, чем КТ. Томография головного мозга визуализирует структурные аномалии. Дополнительную информацию о локализации функциональных нарушений мы получаем при проведении ЭМГ исследования мигательного рефлекса (R1 и R2 компоненты мигательного рефлекса генерируются в разных частях ствола мозга) и акустических стволовых вызванных потенциалов (Компоненты I-V генерируются в разных частях ствола мозга).
Чаще всего нарушения на этом уровне обусловлены демиелинизирующим заболеванием, опухолями, сосудистыми мальформациями, сирингомиелией и т.д. При внезапном появлении и развертывании симптоматики (в течение часов) поражения полушарий или ствола мозга предполагается острое нарушение мозгового кровообращения. Пациент поступает в палату интенсивной терапии.
3. Третьим вариантом внутричерепного поражения является поражение Л.Н. на пути следования от ствола мозга до входа в костный канал височной кости (porus acusticus internus) в так называемом мостомозжечковом углу. Здесь лицевой нерв следует рядом со слуховым нервом и промежуточным (регулирует слезо- и слюноотделение, несет вкусовые волокна от передних двух третей языка) нервом. Поэтому при патологии в области мостомозжечкового угла кроме пареза мимических мышц отмечается глухота на той же стороне, утеря вкуса на той же стороне языка, может ощущаться сухость во рту, сниженное слезоотделение.

Наиболее частыми причинами являются невринома слухового нерва, сосудистые мальформации, базальные глиомы и др. Для верификации диагноза проводится МРТ. В случае необходимости проводится МР-ангиография с контрастным усилением. На всем протяжении от мостомозжечкового угла до выхода лицевого нерва на лицо, симптомы его поражения могут сигнализировать о наличии серьезной ЛОР патологии: гнойный отит, с образованием свища, мастоидит (воспаление сосцевидного отростка) и т.д. Поэтому, при указанной локализации поражения, в нашей клинике обязательно проводится консультация специалиста ЛОР.
4. При вступлении в костный канал, лицевой и промежуточный нервы расходятся со слуховым нервом. Поэтому при поражении в канале глухоты (если она не связана с ЛОР-патологией) не отмечается. Напротив, выявляется так называемая гиперакузия – повышенная чувствительность уха к звукам, особенно к высоким тонам. Этот феномен связан с нарушением функции нервных волокон, идущих в составе Л.Н. к мышце m. Stapedius внутреннего уха, регулирующей настройку механического отдела звуковоспринимающего аппарата.
5. Симптомы поражения лицевого нерва в костном канале височной кости. По мере следования в канале лицевого нерва изнутри кнаружи, от него последовательно отделяются нервные веточки: n. Petrosus major (слезотечение), n. Stapedius (к мышце m. Stapedius), Chorda timpani (слюнотечение и вкусовые волокна). Поэтому, при локализации поражения нерва до отхождения n. Petrosus major, слезотечения не наблюдается. Гиперакузия может отмечаться только при поражении нерва до отхождения n. Stapedius. Сухость во рту и нарушения вкуса наблюдаются, если нерв поражен до отхождения Chorda timpani. Последняя отходит от лицевого нерва близко от выхода его из костного канала наружу.
Паралич Белла (Bell`s palsy) – паралич мимических мышц половины лица с присоединением указанных симптомов, возникающий в результате отека и компрессии нерва в костном канале – наиболее типичный случай невропатии Л.Н..
Невралгия Ханта (Ramsey Hunt syndrome ) это паралич Белла + боль и наличие характерных пузырьков в области наружного слухового прохода, ушной раковины и за ухом. Невралгия Ханта – признак герпетического поражения нервов. В этом случае мы осуществляем серологическое исследование крови на Herpes Zoster.
6. После выхода Л.Н. наружу из шилососцевидного отверстия, он разветвляется на лице. Здесь он доступен для прямого исследования электромиографическими методами. Обычно исследуются М-ответы мышцы носа, круговые мышцы глаза и рта при стимуляции нерва в месте выхода из шилососцевидного отверстия. Выявление признаков нейропатии в периферической части лицевого нерва с двух сторон указывает на наличие полинейропатии. В этом случае проводится ЭМГ исследование нервов конечностей с целью верифицировать наличие полинейропатии.
После разветвления некоторые веточки проходят через околоушную железу. Опухоли околоушной железы могут быть причиной их поражения.
Если ЭМГ исследование выполнено в первые 4 дня (желательно в первые два дня) после появления паралича мышц лица, то данные исследования позволяют провести дифференциальную диагностику поражения на лице и внутри костного канала (когда топическая диагностика по клиническому симптомокомплексу невозможна). Через 4-7 дней может происходить валлеровская дегенерация дистальных волокон нерва (на лице) при проксимальном их повреждении (в канале).
NB: Внутричерепное поражение указывает на наличие серьезных заболеваний, угрожающих привести к поражению других отделов головного мозга при несвоевременной диагностике и лечении. Первоочередным обследованием пациента является томография головного мозга.
Неврит лицевого нерва в классическом виде, т.е. при поражении в костном канале и в области лица также предполагает неотложную госпитализацию пациента в неврологический стационар с безотлагательной противоотечной терапией, основу которой составляют кортикостероиды.Важно проведение своевременных мероприятий по восстановлению питания и кровоснабжения нерва.
*Неврит лицевого нерва – распространенное, но устаревшее название. Правильнее – невропатия лицевого нерва, поскольку это понятие включает не только воспалительные (неврит) заболевания, но и поражения нерва другой этиологии.
Обратите внимание, что небольшая асимметрия лица без слабости мышц лица не является следствием неврита лицевого нерва. Зажмурьте глаза, растяните губы в широкой улыбке, посвистите, наморщите лоб и нахмурьте брови – убедитесь, что мышцы действительно парализованы.
1. Первое ЭМГ исследование при невропатии лицевого нерва рекомендуется провести в первые 4 дня после парализации. Исследование состоит из двух частей: ЭМГ лицевого нерва и исследования мигательного рефлекса с двух сторон. При ЭМГ Л.Н. проводится запись с иннервируемых им мышц лица при прямой стимуляции нерва в области выхода его из костного канала. Запись мигательного рефлекса проводится с обеих круговых мышц глаза при стимуляции тройничного нерва. Импульс по тройничному нерву поступает в ствол мозга, где переключается и поступает к ядрам Л.Н. с двух сторон. После чего от ядра Л.Н. импульс проходит по всему нерву (в том числе в костном канале) до мышц лица.
Три типичных варианта поражения при неврите лицевого нерва и их интерпретация:
- отклонение от нормы при ЭМГ Л.Н.: поражение на лице
- нормальные результаты ЭМГ Л.Н., но снижена амплитуда R1 компонента мигательного рефлекса: поражение в костном канале – полная деструкция аксонов или аксонотмезиз (неполное поражение аксона с формированием стойкого блока проведения по нему). Полное отсутствие рефлекса – неблагоприятный прогноз.
- нормальные результаты ЭМГ Л.Н., но увеличена латентность R1 компонента мигательного рефлекса: демиелинизация нерва (нарушение миелиновой оболочки). Благоприятный прогноз.
2. Второе ЭМГ исследование рекомендуется проводить через 10-15 дней от парализации. Следующие ЭМГ-признаки позволяют верифицировать диагноз:
- уменьшение амплитуды (%) М-ответа мышц лица при ЭМГ Л.Н. по сравнению с первым исследованием пропорционально (%) необратимой дегенерации нервных волокон. Если амплитуда не уменьшилась – благоприятный прогноз полного восстановления.
- амплитуда М-ответа сохраняется, но значительно снижена амплитуда рефлекторного ответа при нормальной латентности: аксонотмезис, восстановление функции нерва может занять несколько месяцев (при адекватной терапии).
- амплитуда М-ответа сохраняется на прежнем уровне, но значительно увеличена латентность первого компонента мигательного рефлекса. По сравнению с первым исследованием отмечается отчетливая коррекция отклонения рефлекторного компонента от нормы. Происходит восстановление за счет ремиелинизации (восстановления миелиновой оболочки нерва). Прогноз благоприятный. Восстановление в течение нескольких недель при адекватной терапии.
- М-ответ мышц лица исчез: крайне неблагоприятный прогноз. Формирование контрактур мышц лица.
- М-ответ резко снизился, рефлекторный ответ отсутствует в первом и втором исследованиях мигательного рефлекса. Прогноз неблагоприятный. Восстановление возможно путем прорастания новых волокон в денервированные мышцы с формированием аберрантного проведения (гемифациальный спазм, тики).
В случае отсутствия возможности сравнения с первым исследованием (поздняя госпитализация) со 2-3 недели от начала заболевания возможно проведение игольчатой ЭМГ мышц лица для верификации аксонального поражения.
3. Третье исследование рекомендуется проводить через 1,5-2 месяца от начала парализации. Кроме того, в процессе лечения часто возникает необходимость оценить эффективность проводимой терапии. Тогда проводятся дополнительные исследования в индивидуальном порядке. Кроме того, если восстановление нерва в результате аксонотмезиса растягивается на несколько месяцев, нейрофизиологическое исследование мы повторяем через 3-4 и через 5-6 месяцев.
Не надо драматизировать ситуацию , если вы заметили внезапную парализацию мышц половины лица. В результате планомерной тактики лечебно-диагностических мероприятий, своевременной терапии, направленной на ограничение распространения патологического процесса, патогенетически обусловленному подходу к выявлению этиологии заболевания удается добиться полного восстановления функции мышц лица у подавляющего большинства пациентов. Но помните: при неврите лицевого нерванеобходимо срочно обратиться к врачу. Лечение и обследование должны быть начаты в первые часы от начала заболевания.
Для получения информации о записи на прием к специалистам просим обращаться по телефонам:
8 499 324-93-39; 8 499 324-44-97, +7 906 749-98-00
или по электронной почте Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript. / Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript.
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
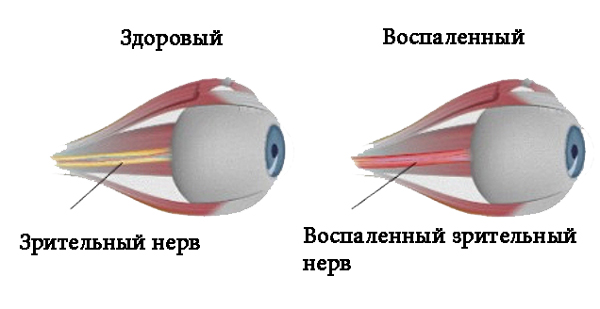
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
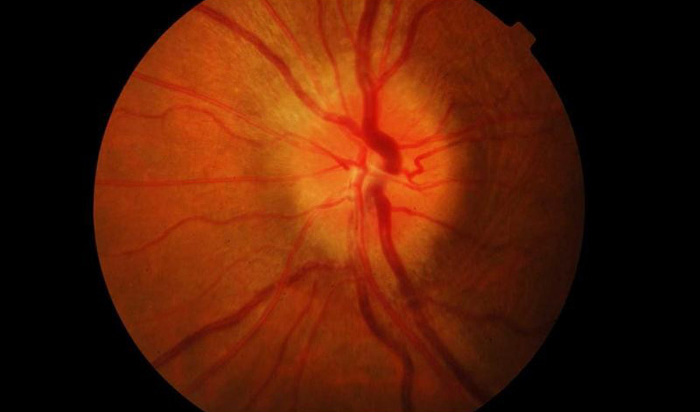
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Неврит – это воспаление периферических нервных волокон.
Очень тяжелым, иногда необратимым и эстетически травматическим заболеванием является – неврит лицевого нерва. При котором, происходит одностороннее полное или частичное выпадение мимической активности лица.
Заболевание не зависит от половой и возрастной принадлежности. Наиболее часто патологические изменения появляются в холодное время года по причине переохлаждения.
Что это такое?
Всего у человека имеется XII пар черепно-мозговых нервов, которые содержат свои центральные ядра в головном мозге, а периферическую сеть – в разных участках головы. Каждая пара выполняет только ей свойственные функции и иннервацию.
VII пара – лицевой нерв иннервирует мышцы, принимающие участие в мимике – круговую мышцу рта, затылочную группу, шилоподъязычную, двубрюшную мышцу (заднее брюшко), подкожную мышцу шеи. Двигательные ядра этой черепномозговой пары находятся возле продолговатого мозга. Анатомическое строение лицевого нерва очень сложное. Путь от ядер нерва к мышцам очень извилистый и проходит через различные анатомические образования головы.
Причины возникновения
Лицевой нерв (их два: левый и правый) после выхода из мозга, проходит в канале височной кости в полости черепа.
На лицо попадает через специальное отверстие в височной кости и здесь иннервирует (соединяет с центральной нервной системой) мышцы лица, обеспечивающие мимику. Кроме того в составе нерва есть волокна обеспечивающие слезоотделение, слюнообразование, ощущение вкуса на передних двух третях языка, слух. Все эти функции могут страдать вместе или частично в зависимости от уровня поражения нерва по ходу следования. Как и большинство неврологических болезней, неврит лицевого нерва не имеет одной причины возникновения.
Виновниками его развития могут быть:
- опухоли;
- менингиты, энцефалиты, арахноидиты;
- диффузные заболевания соединительной ткани (системная красная волчанка, склеродермия, узелковый периартериит, дермато- и полимиозит – так называемые коллагенозы);
- нарушение обмена веществ (сахарный диабет, например);
- полирадикулоневропатия Гиена-Барре;
- острые нарушения кровообращения головного мозга;
- вирусные инфекции: вирусы простого герпеса, гриппа, эпидемического паротита, Эпштейна-Барра, аденовирусы;
- бактериальные инфекции: сифилис, бруцеллез, лептоспироз, боррелиоз, дифтерия и др.;
- воспалительные заболевания уха (в области наружного, среднего и внутреннего уха – отит, мезотимпанит);
- врожденная анатомическая узость канала лицевого нерва;
- переломы основания черепа с поражением височной кости, оперативные вмешательства в этой области;
- рассеянный склероз.
К провоцирующим заболевание факторам можно отнести переохлаждение лица (особенно в виде сквозняка – поездка в машине с открытым окном, кондиционер), беременность (в связи с развитием отека канал для лицевого нерва становится узким).

Развитие неврита
Механизм развития лицевого нерва основан на дисфункции в нервах. Опухоли, травмирование, инфекции постепенно разрушают миелин и леммоциты, участвующих в передаче импульсов по волокнам, в сложных случаях разрушается осевой цилиндр. В результате у нервных волокон нарушается передача импульсов от мозга к тканям, которые потом перестают функционировать.
Наиболее распространённой формой паралича лицевого нерва, который настаёт вследствие острого неврита или невропатии, является идиопатическая – синдром Белла (или паралич Белла). Патология развивается резко. Сначала появляется нехарактерная боль за ухом, а через 2-3 дня ослабевают мышцы лица.
Паралич Белла протекает в несколько этапов:
- постепенное нарастание симптоматики (от 48 часов до 8 суток), появление отёка, ишемии, защемления нерва;
- раннее восстановление – до 1 месяца – возвращение прежней функциональности мышечного аппарата лица и устранение отёка волокон;
- позднее восстановление (от 3 до 4 месяцев) – нарушения в мимических мышцах лица восстанавливаются медленно и не полностью, что говорит о тяжёлых изменениях в лицевом нерве;
- завершающий этап, которому присущи остаточные признаки паралича – атрофия мимических мышц, непроизвольные движения фрагментами лица (кончиком рта, глазом).
Симптомы неврита лицевого нерва
Неврит лицевого нерва всегда развивается остро. Перед полным формированием клинических проявлений у пациента могут возникать боли за ухом, отдающие в лицо, затылок, глазницу (начало отёка нерва). Постепенно развивается невозможность головного мозга управлять мышцами лица на стороне поражения нерва.
У пациента наблюдается:
По имеющимся жалобам и симптомам опытный врач-невролог может предположить место поражения лицевого нерва.
Диагностика
Диагностика неврита лицевого нерва проводится на основании:
Осложнения
Если запустить лечение неврита лицевого нерва или игнорировать рекомендации врача, последствия могут быть серьезными:
- синкинезия – содружественные движения. Из-за болезни часть нервных волокон погибает. Поэтому один нерв может управлять многими мышцами. Так, при
- моргании может подниматься уголок рта;
- атрофия мышц – может возникнуть вследствие нарушения иннервации мышц и их бездействия;
- конъюнктивит – развивается из-за невозможности полностью закрывать глаза;
- самопроизвольное сокращение мышц лица;
- контрактура мышц – стягивание мимических мышц на пораженной стороне лица.

Лечение неврита лицевого нерва
Лечение воспаления лицевого нерва направлено на усиление кровоснабжения и лимфооттока в области лица и шеи, нормализацию проведения нервных импульсов и восстановления работы поврежденных мышц. Наиболее благоприятные сроки для начала терапии – первые трое суток с момента появления симптомов.
Если лечение начать позже, то шансы на благоприятный исход уменьшаются.
Медикаментозное лечение
Острый неврит лечится сразу несколькими группами препаратов.
- Глюкокортикостероиды и противовоспалительные средства нестероидной группы – уколы Преднизолона, Дексаметазона, Мелоксикам, Нимесулид, Пироксикам – уменьшают воспаление, способствуют угнетению патогенных процессов в организме.
- Антибиотики – Амоксицилин, Тетрациклин – угнетают развитие бактериальной инфекции.
- Сосудорасширяющие препараты – Эуфиллин, никотиновая кислота, Компламин – стимулируют кровообращение в зоне поражения.
- Мочегонные таблетки – Торасемид, Фурасемид – уменьшают отёк.
- Анальгетики и спазмолитики – Анальгин, Солпадеин, Дротаверин, Спазмолгон – обезболивают, уменьшают спазмы.
- Нейрометаболические препараты – Эспалипон, Берлитион, тиогамма – улучшают восстановительные процессы в поражённых мышцах.
Для борьбы с вирусом герпеса, который послужил причиной воспаления нерва лица, используются противовирусные лекарства – Ацикловир, Валацикловир. С целью улучшения обменных процессов в тканях нервного волокна применяются препараты с витамином группы В.
Купирование болевого синдрома
Для того, чтобы снять боль при воспалении лицевого нерва можно с помощью сильных противосудорожных препаратов, например, карбамазепин. Доза лекарственного средства подбирается врачом индивидуально и уже через два дня пациенты отмечают снижение болевого синдрома.
Иногда приходится принимать карбамазепин достаточно долгое время (до шести месяцев), пока пациент не отметит снижение выраженности болевого синдрома.
Однако, не рекомендуется принимать данный препарат при беременности, так как он пагубно влияет на плод и внутриутробное кровоснабжение.
Массаж при неврите
Начинать делать массаж при неврите лицевого нерва можно через 5-7 дней после появления первых симптомов болезни. Лучше доверить это опытному специалисту, потому что массаж имеет некоторые особенности.
- Перед массажем необходимо размять мышцы шеи. Для этого делают наклоны головы вперед-назад, повороты и вращение головой. Все упражнения выполняют по 10 раз в очень медленном темпе. Следите, чтобы не закружилась голова.
- Начинают массаж с области затылка и шеи. Таким образом готовят лимфатические сосуды, ведь они должны принять дополнительную порцию лимфы из лицевой части головы.
- Массируют больную и здоровую сторону головы.
- Особое внимание уделяют лицу, сосцевидному отростку и шее. Также разминают воротниковую зону.
- Массаж лица должен быть поверхностным, особенно в первые дни. Иначе могут возникнуть болезненные сокращения мышц.
- Массажируют поглаживающими движениями, хороший эффект дает легкая вибрация.
- Движения выполняются по линиям оттока лимфы.
- Проводят пальцами от середины подбородка, носа и лба к околоушным железам. Многократно повторяют это движение.
- Нельзя массировать участки, где расположены лимфатические узлы. Это может стать причиной их воспаления.
- Самостоятельно проделывают такое упражнение. Большой палец одной руки засовывают за щеку и легко растягивают мышцы. Большим и указательным пальцами другой руки массируют мышцы щеки снаружи.
- После массажа лица повторно массируют мышцы затылка и шеи, чтобы улучшить отток лимфы к магистральным протокам.
- Заканчивается сеанс массажа упражнениями для мышц шеи.
Продолжительность сеанса массажа 10-15 минут. Делать массаж необходимо до полного исчезновения симптомов. Обычно массажист проводит 10-20 сеансов, а в дальнейшем можно делать самомассаж по той же методике.

Лечебная гимнастика
Комплекс упражнений при лицевом неврите:
Гирудотерапия
Лечение неврита лицевого нерва пиявками набирает все большую популярность. Целебный эффект наблюдается благодаря свойствам слюны пиявок: восстанавливает необходимое питание тканей, расширяет сосуды, снимает боль. Таким образом, применение гирудотерапии при неврите дает:
- снятие воспаления;
- уменьшение боли;
- улучшение работы сосудов;
- укрепление иммунной системы;
- снятие отеков.
Пиявки размещаются по ходу воспаленного нерва. За раз используют 4–6 особей в зависимости от пораженной площади. Такое лечение обязательно следует согласовать с врачом.
Народные методы
В домашних условиях вы можете попробовать народные средства в качестве вспомогательных, если вы медикаметнозно лечите нерв, который застудили:
- Прогревайте больные места 200 г горячей соли или песка. Для этого раскалите вещество на сковороде без масла, уложите его в тканевый мешочек и держите на пораженных участках не менее получаса;
- Пейте чай из аптечной ромашки и делайте компрессы из оставшихся чайных пакетов;
- Пейте чай из розовых лепестков. 3 ст.л. сухого вещества залейте стаканом кипящей воды, дайте чаю настояться и принимайте по стакану трижды в день на протяжении месяца;
- Приготовьте целебную мазь из почек черного тополя. Вам понадобится 2 ст.л. сухого или свежего вещества и столько же сливочного масла. Смешайте ингредиенты и наносите полученную мазь на больные места после прогревания солью 1 раз в день. Срок терапии составляет месяц.
Операция
Если консервативные методы лечения не дают результатов на протяжении 8-10 месяцев, возникает необходимость в оперативном вмешательстве. Оно даст нужные результаты только в течение первого года заболевания, после чего в мышцах происходят необратимые изменения.
В большинстве случаев вмешательство требуется при ишемическом неврите, когда происходит сдавливание нерва в узком канале. Это может быть следствием продолжительного воспаления уха или перелома черепных костей. Также операция нужна при травматическом происхождении неврита, когда в результате повреждения произошел разрыв нерва.
Если неврит является следствием сдавливания нерва, позади ушной раковины выполняется полукруглый разрез. Стенку нервного канала с помощью специального инструмента удаляют.
Делать это необходимо крайне осторожно, чтобы не нарушить ствол нерва. В итоге он размещается в открытом желобе, благодаря чему прекращается сдавливание височной костью. Такое вмешательство проводится под общей анестезией.
Если возникает необходимость в сшивании нерва, в области ушной раковины осуществляют разрез. После чего врач находит концы нерва и зачищает разорванную область – это обеспечит лучшее сращивание.
Если между концами нерва расстояние составляет не более 3 мм, их сшивают. Если эта дистанция превышает 12 мм, возникает необходимость в освобождении нерва от близлежащих тканей и прокладывании нового русла. Такая процедура позволяет одним швом соединить нерв, но при этом страдает его кровообращение.
Также возможно восстановление целостности нерва посредством аутотрансплантата. В этом случае часть нерва нужной длины берут из бедра и помещают в место разрыва.
Это позволяет восстановить часть нерва, которая имеет длину несколько сантиметров. Однако возникает необходимость в сшивании нерва в 2 местах, что приводит к нарушению передачи сигналов.
Профилактика
Предупредить заболевания лицевого нерва возможно, придерживаясь простых правил:
- исключить переохлаждения, пребывание на сквозняке;
- следить за состоянием зубов;
- своевременно лечить простуды, инфекции, системные болезни;
- избегать травм, нервного перенапряжения, стрессовых ситуаций;
- вести здоровый активный образ жизни;
- не допускать лишнего веса;
- заниматься физкультурой и спортом;
- отказаться от вредных привычек;
- правильно питаться, периодически принимать витамины.
При подозрении повреждения нерва необходимо сразу обращаться к специалисту.
Течение и прогноз
Прогноз данного заболевания у большинства пациентов благоприятный – полное выздоровление отмечается у 75 % больных. В случае если паралич мимических мышц сохраняется в течение более чем 3 месяцев, шансы пациента на полное выздоровление стремительно падают.
Если неврит вызван травмой или заболеванием органа слуха, восстановление нормальной функции мышц может вообще не наступить. Что касается рецидивирующих невритов, то каждый последующий эпизод болезни протекает несколько тяжелее предыдущего, а восстановительный период удлиняется.
Читайте также:


