Очаги демиелинизации головного мозга отзывы
Демиелинизация головного мозга и ЦНС - это патология, характеризующаяся повреждением оболочки нервных волокон и нарушением их проводимости.
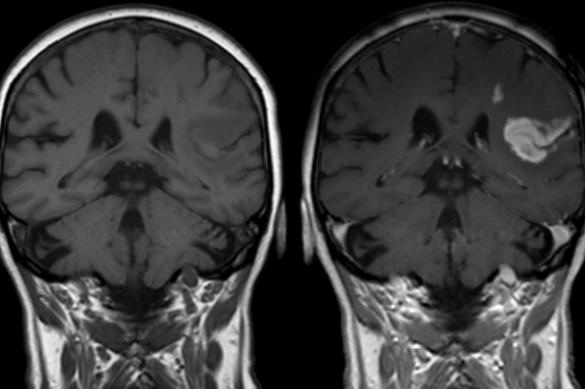
Любое расстройство, которое приводит к разрушению миелинового покрытия, называется демиелинизирующим заболеванием. Повреждение миелиновой оболочки дестабилизирует проводимость нервного сигнала, что приводит к неврологическим симптомам, таким как снижение чувствительности, когнитивных способностей и движений, которые зависят от нервной "сигнализации".
Механизмы, лежащие в основе демиелинизации, не совсем понятны медикам, но факторы, которые могут быть вовлечены, включают:
- Генетическую предрасположенность.
- Определенные инфекции.
- Некоторые аутоиммунные расстройства.
- Воздействие токсичных химикатов.
Демиелинизирующие заболевания
Несколько состояний приводят к демиелинизации, и одним из наиболее известных нейродегенеративных заболеваний является рассеянный склероз. Здесь иммунная система направлена на миелиновую оболочку или клетки, которые ее формируют и поддерживают. Это заболевание встречается в два раза чаще среди женщин, чем среди мужчин. Недугом больше других страдают жители центральной России и Сибири
Течение заболевания при рассеянном склерозе обычно рецидивирует, но оно также может прогрессировать с начала заболевания или становиться прогрессивным после периодов ремиссии. Латентная фаза между начальным проявлением симптома и первым рецидивом является переменной.
- Поперечный миелит, при котором наблюдается воспаление спинного мозга.
- Неврит зрительного нерва, который относится к воспалению зрительного нерва.
- Острый диссеминированный энцефаломиелит, при котором наблюдается воспаление спинного мозга и головного мозга
- Адреномиелоневропатия, или адренолейкодистрофия, которые являются редкими типами нарушений обмена веществ.
Симптомы демиелинизирующих заболеваний
Демиелинизирующее заболевание обычно приводит к мышечной слабости и ригидности, потере зрения, ощущений и координации, к боли и нарушению функции кишечника и мочевого пузыря. Более полный список симптомов и признаков, соответствующих демиелинизирующим заболеваниям:
Моторные симптомы: нарушение походки, слабость в конечностях, спастичность, нарушение равновесия, гиперрефлексия.
Визуальные: диплопия (двойное зрение), помутнение зрения, потеря зрения и колебание объектов в поле зрения.
Сенсорные: парастезия (ощущение покалывания), дизестезия (ненормальное чувство осязания), онемение, боль в области туловища, невралгия тройничного нерва (сильная лицевая боль), гиперпатия (повышенная чувствительность и порог боли), аллодиния (боль от безболезненных раздражителей) и ненормальное движение из-за аномального восприятия.
Мочеполовые: запор, импотенция, недержание мочи, частое мочеиспускание, аноргазмия и диспареуния (боль во время секса).
Нервные: тревога, депрессия, раздражительность, нарушение внимания, концентрации и ухудшение памяти.
Лечение демиелинизирующих заболеваний
Демиелинизация головного мозга - часто вопрос жизни и смерти. Не существует лекарства от демиелинизирующих заболеваний или предотвращения их прогрессирования, но раннее вмешательство в процесс может помочь минимизировать последствия приступов, справиться с симптомами и изменить течение болезни.
В зависимости от конкретных нарушений доступен ряд методов лечения, которые могут включать препараты, снижающие частоту образования новых очагов. Подходы к лечению симптомов включают миорелаксанты, физиотерапию и лекарства для снятия усталости и боли.
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
Добрый день!
Проконсультируйте пожалуйста.
Мне 29 лет.
28.10.2017 случился обморок без полной потери сознания. Выходила уже избани, встала с лавки и почувствовала нехватку воздуха, головокружение, начало темнеть в глазах, появился шум в ушах, сильная слабость. Еще минуты через две уже сама не могла идти. Но полностью сознание не теряла, все, что происходило, помню. Когда уже полностью пришла в себя, то почувствовала небольшое онеменение кистей рук. Вызвали скорую. Мне сделали кардиограмму, она ничего не показала, по ней сказали все хорошо.
Сразу скажу, что в баню хожу с детства, температура там была нормальная.
Дня через два начала кружиться голова. Особенно при ходьбе и изменении положения головы. Стала достаточно сильно болеть шея.
1.11.2017 была на приеме у невролога. По диагнозу поставили доброкачественное пароксизмальное позиционное головокружение. Назначили сделать УЗИ сосудов шеи (БЦА+ИК), МРТ шейного отдела позвоночника, головного мозга, общий анализ крови, ферритин крови, сахар, ЛФК, ну разные таблетки, от головокружения и сосудорасширяющие, сначала мексидол, потом этоксидол в/м и актовегин в/в.
Два раза делала МРТ головного мозга, т.к. результаты первого МРТ насторожили возможными очагами демиелинизации, изменением белого вещества могза и кистоподобными образованиями. И все это почти под вопросом.
МРТ головного мозга делала 2 раза: 3.11 и 7.11 с контрастом.
Также делала МРТ сосудов шеи 7.11 - сужение правой позвоночной артерии более 50%, и МРТ шейнго отдела позвоночника - умеренные дегенеративно-дистрофические изменения шейного отдела позвоночника с нарушением статики.
Результаты последнего МРТ от 07.11.2017 с контрастом:
На серии МР-томограмм взвешенных по Т1 и Т2 в трех проекциях виализированы суб- и супратенториальные структуры.
В белом веществе левой лобной и обеих теменных долях субкортикально, паравентикулярно треугольникам задних рогов обоих боковых желудочков, в интрокортикальных медиальных отделах правой височной доли (около идущего рядом сосуда) определяются мелкие немногочисленные очаги повышенного по Т2 и Flair сигнала размерами 02,-0,7 см, округлой и неправильной формы, без признаков перифокального отека - резудального генеза? нельзя полностью исключить демиелинизирующий процесс?
После в/в введения контрастного вещества и при отсроченном контрастировании через 10-12 минут, участки его патологического накопления в области выявленных очагов и других отделах головного мозга выявлены не были.
Боковые желудочки мозга обычных размеров, отмечается некоторая их асимметрия (D>S), с незначительным глиозом по периферии. 3-и и 4-й желудочки не изменены, локальный участок кистоподобного расширения мостомозжечковой цистерны справа, размером до 08*1,2 см, остальные базальные цистерны не изменены. Хиазмальная область без особенностей, ткань гипофиза имеет обычный размер.
Субарахноидальные конвекситальные пространства незначительно локально неравномерно расширены, преимущественно в области лобных и теменных долей. Срединные структуры не смещены. Миндалины мозжечка расположены обычно. Локальный участок расширения базальных отделов ретроцеллебелярного пространства размером до 0,9*0,8 см.
Визуализируются незначительные расшренные периваскулярные пространства Вирхова-Робина.
Пневматизация придаточных пазух носа сохранена.
Заключение: МР картина очаговых изменений вещества мозга, вероятно резидуального генеза. Рекомендуется консультация невропатолога, МР-контроль в динамике для исключения атипичных проявлений демиелинизирующего процесса.
Я так понимаю что пока невозможно определить есть у меня этот самый демиелинизирующий процесс или нет? Интересует Ваше мнение. Что можете посоветовать?
Мой невролог сказал проворить МРТ с контрастом в марте 2018.
| Неврология и нейрохирургия Форумы: Форум для общения врачей неврологов и нейрохирургов, Мануальная терапия |
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
| Страница 1 из 2 | 1 | 2 | > |
Добрый день, уважаемые врачи.
Мне 28 лет, пол женский.
После простуды осталось небольшая заложенность левого уха на фоне насморка. Я обратилась к ЛОРу.
На приема у ЛОРа я также пожаловалась на давний симптом - стекание слизи по задней стенке носоглотки.
ЛОР направила на МРТ ППН (проверить, нет ли кист/полипов и тд.)
С носом все нормально за исключением маленькой кисточки.
Но при МРТ носовых пазух у меня были обнаружены очаги демиелинизации головного мозга.
Невролог проверила рефлексы, сделала координационную пробу - все в норме.
После чего пройдено МРТ головного мозга с в/в контрастированием (описание прилагаю).
Среди очагов есть те, которые накапливают контраст.
Один из 2 неврологов, у которых я была, считает, что очаги нетипичные и что контраст не накапливают.
В кабинете РС поставили диагноз и предложили полечиться метилпреднизолоном, чтобы снять воспаление.
Диагноз: димиелинизирующее заболевание, дебют, вестибулопатия. ВСД по гипотоническому типу.
Назначения: анализ крови на боррелиоз, токсоплазмоз, ВЭБ; ЗВП, вибрационная чувствительность, АТ к кардиолипину; пройти осмотр у окулиста.
Лечение: метилпреднизолон 1000 мг в/в кап №4 или преднизолон в таблетках 12 таб ч/д - 3 приема, 10 таб ч/д - 3 приема, 8 таб ч/д - 3 приема, 6 таб ч/д - 3 приема, далее отмена по 1 таб ежедневно, или дексон по 8 мг в/в стр х 4 р/д - 4 дня, далее по 4 мг в/в стр х 4 р/д - 4 дня, далее по 8 мг в/м х 3 р/д в/м - 4 дня, далее отменять по 4 мг ежедневно в/м до полной отмены. В дни введения гормонов принимать:
1. Омепразол 1т х 2 р/д
2. Ранитидин 1т х 2 р/д
3. Препараты калия и магния аспаргината в таблетках, по 1т х 3 р/д на период кортикостероидной терапии
Холина альфосцерат 1000 мг в/в кап х 1 раз в день №10
Этилметилгидроксипиридина сукцинат 250 мг в/в стр. на 15,0 физ. растворах 1 раз в день № 10.
Жалоб у меня как таковых нет. Простуда, как у всех, аллергическая реакция была на апельсины в детстве и на цветение одуванчиков, тополиный пух. Сейчас аллергии нет.
Был момент легкого онемения кончиков 2 пальцев на одной руке и 1 - на другой. В кончиках больших пальцев на ногах также в какой-то период ощущалось онемение. Я тогда связала это с узкой обувью.
Вопрос в следующем: чему может соответствовать картина на МРТ и что предпринять?( архив здесь [ Ссылки доступны только зарегистрированным пользователям ], одна из папок со снимкам - это МРТ ППН)
Наша задача – в этом разобраться.
- Очаги демиелинизации на МРТ: что это может быть
- Активны очаги демиелинизации или нет? МРТ головного мозга с контрастом, олигоклональный IgG в ликворе и крови
- Как будет построено обследование при обнаружении очагов демиелинизации в головном или спинного мозге
- Ревматическое заболевание с вовлечением мозга может имитировать картину рассеянного склероза
Очаги демиелинизации на МРТ: что это может быть
Очаг демиелинизации в веществе головного или спинного мозга – это участок, где когда-то был, или в настоящее время идёт воспалительный процесс с разрушением миелина – оболочки проводящих нервных путей. Подробнее о демиелинизации
Если найдены очаги демиелинизации в головном или спинном мозге – первое, что нужно сделать, это выяснить природу очагов, степень их опасности и наличие/отсутствие потребности в лечении. Для уточнения диагноза мы предложим Вам осмотр неврологом и исследования на предмет нейроинфекций, аутоиммунного процесса (рассеянный склероз, аутоиммунный энцефаломиелит), ревматических заболеваний с вовлечением головного и/или спинного мозга. Результаты этих исследований внесут ясность в ситуацию и помогут правильно построить лечение, если оно потребуется.
Какие находки возможны:
- Перенесенная и давно завершившаяся ранее (даже в детстве) демиелинизация – нейроинфекция или аномальная реакция на прививку, либо какой-то другой оконченный воспалительный процесс. В таком случае очаги демиелинизации могут сохраняться всю жизнь, не представляя опасности. Такая ситуация обычно не требует лечения.
- Текущий демиелинизирующий воспалительный процесс в активной фазе или в стадии временной остановки – ремиссии. Такой воспалительный процесс может быть вызван либо чрезмерной агрессией иммунной системы, когда белки миелина ошибочно распознаются иммунитетом как чужеродные и опасные, либо нейроинфекцией, либо сочетанием обоих процессов. В этом случае мы предложим Вам лечение, причем, по возможности, безотлагательное – речь идет о потере рабочей ткани головного и/или спинного мозга. Подробнее о срочном лечении атаки рассеянного склероза
 |  |
| Очаги демиелинизации на МРТ до и после лечения. Через 4 месяца от начала лечения видно уменьшение очагов – ремиелинизация (диагноз – рассеянный склероз, протекавший на фоне инфекции вирусом Эпштейн-Барр, микоплазмой и хламиией). Чем раньше начато лечение – тем лучше прогноз на восстановление. | |
 |
| Очаг демиелинизации в веществе спинного мозга |
Активны очаги демиелинизации или нет? МРТ головного мозга с контрастом, олигоклональный IgG в ликворе и крови
Наличие/отсутствие активности очагов демиелинизации в текущий момент времени может много прояснить в диагнозе и указывает на срочность лечения. Что такое активный очаг демиелинизации: это участок в головном или спинном мозге, где в настоящее время идет активный процесс разрушения миелина (обострение или дебют демиелинизирующего заболевания).
Ответ о происхождении и активности очагов демиелинизации в веществе головного мозга может дать МРТ с гадолиниевым контрастированием. Очаги, в которых демиелинизация идёт прямо сейчас, накапливают контрастное вещество, и это видно при МР-томографии.
Однако, очаги демиелинизации накапливают контраст только в период активного воспаления, и в стадии ремиссии (временной остановки заболевания) возможен ложноотрицательный результат. В этом случае диагноз можно уточнить с путем исследования олигоклонального IgG в ликворе и крови. Олигоклональный IgG дает информацию о наличии/отсутствии повышенной активности иммунной системы в головном и спинном мозге.
С достаточной степенью достоверности результаты исследования олигоклонального IgG и МРТ с контрастом трактуются так:
- Текущего демиелинизирующего заболевания нет – очаги демиелинизации не накапливают контраст при МРТ, олигоклональный IgG в норме. Лечение, скорее всего, не понадобится.
- Текущее демиелинизирующее заболевание есть, но на данный момент времени оно неактивно (ремиссия) – при МРТ в очагах демиелинизации контраст не накапливается, олигоклональный IgG в ликворе повышен. Потребуется плановое лечение.
- Текущее демиелинизирующее заболевание есть, и на данный момент времени оно активно (обострение или дебют) – очаги демиелинизации накапливают контраст при МРТ, олигоклональный IgG в ликворе повышен. В этом случае мы предложим Вам срочное лечение – нужно остановить процесс разрушения ткани мозга. Подробнее о срочном лечении атаки рассеянного склероза
Как будет построено обследование при обнаружении очагов демиелинизации в головном или спинного мозге
- Детальный неврологический осмотр. Для рассеянного склероза и других демиелинизирующих заболеваний характерны вполне определенные симптомы. Эти нарушения рефлексов, чувствительности, координации, гнозиса, праксиса и т.д. по определенной схеме. Неврологический осмотр помогает сузить круг поисков, сократить время обследования и снизить расходы на диагностику.
- Лабораторное обследование. Это анализы на нейроинфекции, аутоиммунные заболевания, иммунологические исследования. Обычно это несколько исследований из приведенных на этой странице.
- Исследование вызванных потенциалов входит в стандарт обследования при демиелинизирующих заболеваниях, в т.ч. при подтверждении диагноза рассеянного склероза.
- Электронейромиография (ЭНМГ) – это набор методов исследования проведения нервного возбуждения по проводящим путям нервной системы (головной мозг – спинной мозг – периферические нервы – мышцы). Часто именно ЭНМГ вносит окончательную ясность в диагноз при обнаружении очагов демиелинизации в головном мозге или спинном мозге.
 |  |
| Клинический осмотр неврологом при подозрении на рассеянный склероз. Проверка рефлексов, чувствительности, координации и т.д. | |
Если очаги демиелинизации активны (накапливают контраст), если нарастает неврологическая симптоматика – мы предложим лечение немедленно. В этой ситуации нужно срочно остановить разрушение головного и/или спинного мозга. В процессе лечения будем уточнять диагноз, и как только диагноз будет ясен – предложим Вам плановое лечение, исходя из результатов диагностики. Если на текущий момент активной демиелинизации нет – есть время спокойно разобраться в происходящем. Полученные данные исследований помогают понять причину демиелинизации и ложатся в основу схемы лечения.
Имеет ли практический смысл определять содержание основного белка миелина и антитела к миелину? Обычно не имеет. Почему:
- При инфекционном, ревматическом и даже травматическом поражении нервной системы может разрушаться миелин, потребуется его утилизация, и антитела к его белкам могут повыситься естественным образом. Дифференцировать диагноз в этих случаях достоверно невозможно.
- Иммунная агрессия может быть направлена не против основного белка миелина, а против других его белков (возможно сразу нескольких), молекулярное строение которых довольно различно. В этом случае высокого уровня антител к основному белку миелина не будет, несмотря на текущую демиелинизацию.
Ревматическое заболевание с вовлечением мозга может имитировать картину рассеянного склероза
Хронические аутоиммунные болезни могут протекать длительно, скрыто, и напоминать МРТ-картину рассеянного склероза. В первую очередь следует иметь в виду васкулит и системную красную волчанку.
Васкулит – это атака иммунной системы против кровеносных сосудов собственного же организма. Сопровождается обескровливанием ткани, питаемой пострадавшим сосудом. При васкулите обнаруживаются характерные изменения в анализах крови (антитела к цитоплазме нейтрофилов), а кроме того, иногда можно обнаружить очаги васкулита на коже при простом осмотре. Системная красная волчанка может протекать с аутоиммунным повреждением мозга и периферических нервов. Лечение ревматических болезней, рассеянного склероза и других демиелинизирующих заболевания строится по-разному, поэтому правильно поставленный диагноз здесь очень важен.
Демиелинизирующее заболевание представляет собой патологический процесс разрушения миелиновой оболочки, при котором поражаются нейроны головного и спинного мозга. При этом ухудшается проводимость импульсов в нервной системе. Болезнь характеризуется уничтожением миелина мозга. Это опасное состояние влияет на функционирование всего организма. Заболевание встречается с одинаковой частотой как у взрослых, так и детей. Современная медицина не обладает средствами для полного излечения от этого заболевания. Его можно лишь ослабить и замедлить течение.
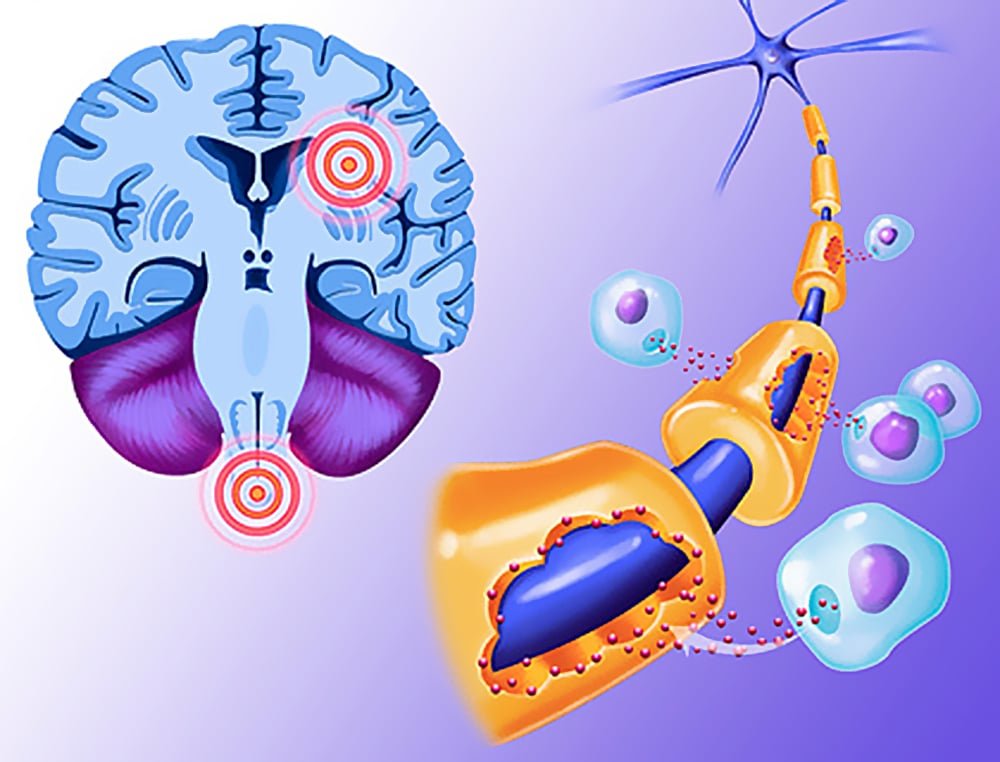
Демиелинизация
Демиелинизирующее заболевание головного мозга по МКБ-10 имеет коды G35, G36 и G77. Процесс, вызванный поражением нервной ткани, негативно сказывается на функционировании всего организма в целом. Определенные нервные окончания покрыты миелиновой оболочкой, которая выполняет в организме важные функции. Например, миелин обеспечивает быструю передачу электрических импульсов и соответственно при нарушении этого процесса страдает вся система. Миелин состоит из липидов и белковых соединений в пропорции 70/30.

Врач-невролог
Наиболее распространенное демиелинизирующее заболевание головного мозга – рассеянный склероз. Симптомы его очень разнообразны, поэтому пациент редко сразу приходит к неврологу. Снижение зрения, онемение конечностей, проблемы с моторикой – разные врачи дают разные рекомендации, хотя достаточно просто отправить пациента на МРТ и лабораторные исследования, которые подтвердят опасения или исключат заболевания мозга.
Благодаря современным методам терапии и исследований доброкачественное течение наблюдается примерно в половине случаев — больные полностью сохраняют трудоспособность, заводят семьи, рожают детей. Есть некоторые ограничения, например, запрещено посещение бань и саун, длительное нахождение на солнце, но в остальном образ жизни сохраняется, никаких специальных диет не нужно.
Нервная система состоит из центрального и периферического отделов. Механизм регуляции между ними работает следующим образом: импульсы от рецепторов периферической системы передаются в нервные центры спинного мозга, а оттуда в головной мозг. Расстройство этого сложного механизма становится причиной демиелинизации.
Нервные волокна покрыты миелиновой оболочкой. В результате рассматриваемого патологического процесса эта оболочка разрушается и на ее месте формируется фиброзная ткань. Она в свою очередь не может проводить нервные импульсы. В условии отсутствия нервных импульсов нарушается работа всех органов, поскольку мозг не может отдавать команды.
Причины
Демиелинизирующие заболевания головного мозга характеризуются поражением периферической и центральной нервной системы. Они чаще всего возникают на фоне генетической предрасположенности. Случается и так, что сочетание определенных генов провоцирует нарушения в функционировании иммунной системы. Выделяются и иные причины возникновения демиелинизирующих заболеваний:
- состояние хронической или острой интоксикации;
- солнечная радиация;
- ионизирующее облучение;
- аутоиммунные процессы в организме и генетические патологии;
- осложнение бактериальной и вирусной инфекции;
- неправильное питание.
Наиболее подверженной этой патологии считается европеоидная раса, особенно те ее представители, которые проживают в северных географических широтах. Такой тип заболевания может провоцироваться травмой головы или позвоночника, депрессией, вредными привычками. Некоторые типы вакцин также могут стать пусковым механизмом для начала развития таких патологий. Это относятся к прививкам против кори, оспы, дифтерии, гриппа, коклюша, гепатита В.
Классификация
Демиелинизирующее заболевание нервной системы классифицируется на различные типы, в основе которых лежит разрушение миелиновой оболочки. В связи с этим рассматриваемая патология подразделяется соответствующим образом на рассеянный склероз, болезнь Марбурга, болезнь Девика, прогрессирующую мультифокальную лейкоэнцефалопатию и синдром Гийена-Барре.
Рассеянный склероз характеризуется как тяжелое хроническое и дезиммуно- нейродегенеративное заболевание ЦНС, склонное к прогрессированию. В большинстве случаев заболевание встречается в молодом возрасте и почти всегда приводит к инвалидности. Этому демиелинизирующему заболеванию ЦНС по МКБ-10 присвоен код G35.
В настоящее время причины развития рассеянного склероза до конца не изучены. Большинство ученых склоняются к мультифакторной теории развития этого заболевания, когда сочетается генетическая предрасположенность и внешние факторы. К числу последних относятся:
- инфекционные заболевания;
- состояние хронической интоксикации;
- прием некоторых лекарственных средств;
- смена места жительства с резкой сменой климата;
- недостаток клетчатки и высококалорийная диета.
Не всегда прослеживается взаимосвязь симптоматики рассеянного склероза со стадией заболевания. Патология может иметь волнообразное течение. Обострения и ремиссии могут повторяться с различным интервалом. Особенностью рассеянного склероза является то, что каждое новое обострение имеет более тяжелое течение по сравнению с предыдущим.
Прогрессирование рассеянного склероза характеризуется развитием следующей симптоматики:
- нарушения чувствительности (мурашки по коже, онемение, покалывание, жжение, зуд);
- расстройство зрения (нарушение цветопередачи, снижение остроты зрения, размытость картинки);
- дрожание конечностей или туловища;
- головные боли;
- нарушения речи и затруднение глотания;
- мышечные спазмы;
- изменения походки;
- когнитивные нарушения;
- непереносимость тепла;
- головокружение;
- хроническая усталость;
- нарушение либидо;
- тревожность и депрессия;
- нестабильность стула;
- бессонница;
- вегетативные расстройства.
Выделяют также вторичные симптомы рассеянного склероза. Они подразумевают осложнения болезни. Очаги демиелинизации в головном мозге определяются с помощью магнитно-резонансной томографии, в том числе с введением контрастного вещества.
Лечение рассеянного склероза осуществляется с помощью таких методов, как:
- плазмаферез;
- прием цитостатиков;
- назначение иммуносупрессоров;
- применение иммуномодуляторов;
- прием бета интерферонов;
- гормональная терапия.
- симптоматическая терапия с назначением антиоксидантов, ноотропных препаратов и витаминов.
В период ремиссии пациентам показано санаторно-курортное лечение, массаж, лечебная физкультура. При этом должны быть исключены все тепловые процедуры. Для облегчения симптомов заболевания назначаются препараты: снижающие мышечный тонус, устраняющие тремор, нормализующие мочеиспускание, стабилизирующие эмоциональный фон, противосудорожные средства.
Рассеянный склероз относится к категории неизлечимых заболеваний. Поэтому указанные методы лечения направлены на уменьшение проявлений и улучшение качества жизни больного. Длительность жизни больных с таким заболеванием зависит от характера течения патологии.
Болезнь Марбурга
Геморрагическая лихорадка или болезнь Марбурга представляет собой острую инфекционную патологию, вызванную марбургским вирусом. Он проникает в организм через поврежденную кожу и слизистую оболочку глаз и полости рта.
Инфицирование происходит воздушно-капельным и половым путем. Кроме того, заразиться можно через кровь и другие выделения больного. После того как человек переболеет этим заболеванием, у него формируется стойкий и длительный иммунитет. Повторное заражение в практике не встречалось. У переболевшего геморрагической лихорадкой Марбурга наблюдается образование некрозов и очагов кровоизлияний в печени, миокарде, легких, надпочечниках, почках, селезенке и других органах.
Симптоматика заболевания зависит от стадии патологического процесса. Инкубационный период длится от 2 до 16 дней. Болезнь имеет острое начало и характеризуется повышением температуры тела до высоких показателей. Наряду с температурой может появиться озноб. Нарастают признаки интоксикации, такие как разбитость, головная боль, боль в мышцах и суставах, интоксикация и обезвоживание. Через 2-3 дня после этого присоединяются расстройство функционирования ЖКТ и геморрагический синдром. В области груди появляется колющая боль, которая усиливается во время дыхания. Кроме того, у больного может появиться сухой кашель и загрудинные колющие боли. Боль может перейти на область горла. Слизистая оболочка глотки сильно краснеет. Почти у всех больных наблюдался понос, который длился почти 7 дней. Характерным признаком этого заболевания является появление сыпи на туловище по подобию кори.
Все симптомы усиливаются к концу первой недели. Также могут наблюдаться кровотечения, из носа, желудочно-кишечного тракта, половых путей. К началу 2 недели все признаки интоксикации достигает своего максимума. При этом возможны судороги и потеря сознания. По анализу крови происходят специфические изменения: тромбоцитопения, пойкилоцитоз, анизоцитоз, зернистость эритроцитов.
При подозрении у человека болезни Марбурга он экстренно госпитализируется в инфекционное отделение и должен находиться в изолированном боксе. Период выздоровления может затянуться до 21-28 дней.
Болезнь Девика
Оптикомиелит или болезнь Девика по хронической картине похож на рассеянный склероз. Это аутоиммунное заболевание, причины возникновения которого до сих пор не выяснены. В качестве одной из причин его развития отмечается увеличение проницаемости барьера между мозговой оболочкой и сосудом.
Некоторые аутоиммунные заболевания способны спровоцировать прогресс болезни Девика:
- ревматоидный артрит;
- системная красная волчанка;
- синдром Шегрена;
- дерматомиозит;
- тромбоцитопеническая пурпура.
Болезнь имеет специфическую симптоматику. Клинические проявления обусловлены нарушением проводящих импульсов. Кроме того, поражается зрительный нерв и ткань спинного мозга. В большинстве случаев болезнь заявляет о себе нарушением зрения:
- пелена перед глазами;
- боль в глазницах;
- размытость зрения.
При прогрессировании заболевания и отсутствии адекватного лечения больной рискует полностью потерять зрение. В некоторых случаях возможен регресс симптоматики с частичным восстановлением функций глаз. Иногда случается так, что миелит предшествует невриту.
Оптиконевромиелит имеет два варианта течения: поступательное нарастание симптоматики с одновременным поражением ЦНС. В редких случаях встречается монофазное течение болезни. Оно характеризуется устойчивым прогрессом и усугублением симптоматики. В этом случае повышен риск летального исхода. При правильно подобранном лечении патологический процесс замедляется, но при этом полное выздоровление не гарантируется.
Для выявления болезни Девика проводится комплекс мероприятий. Помимо стандартных диагностических процедур проводится люмбальная пункция с анализом ликвора, офтальмоскопия и МРТ позвоночника и головного мозга.
Лечение болезни Девика длительное и непростое. Главной задачей становится замедление прогрессирования заболевания и улучшение качества жизни больного. В рамках медикаментозной терапии применяются глюкокортикостероиды миорелаксанты, антидепрессанты, обезболивающие средства центрального действия. При тяжелом течении болезни пациент может столкнуться с такими осложнениями, как паралич ног, слепота или стойкое нарушение функций органов таза. При своевременном и правильном лечении гарантируется полное выздоровление.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Люди с иммунным дефицитом могут столкнуться с прогрессирующей многоочаговой мультифокальной лейкоэнцефалопатией. Это инфекционное заболевание, спровоцированное проникновением в организм вируса JC, относящегося к семейству Полиомавирусов. Особенностью патологии является то, что происходит несимметричное и многоочаговое поражение головного мозга. Вирусом поражаются оболочки нервных окончаний, состоящие из миелина. Поэтому данное заболевание принадлежит к группе демиелинизирующих патологий.
Почти 85% пациентов с таким диагнозом являются больными СПИДом или ВИЧ инфицированными. В группу риска входят пациенты со злокачественными опухолями.
Основные симптомы заболевания:
- перепады настроения;
- зрительные нарушения;
- парестезия и паралич;
- нарушение памяти.
Синдром Гийена-Барре
Все пациенты с таким диагнозом должны госпитализироваться в отделение интенсивной терапии. Поскольку существует риск развития дыхательной недостаточности и может потребоваться подключение к ИВЛ, в отделении должна быть реанимация. Также пациентам необходим должный уход с профилактикой пролежней и тромбоэмболии. Также необходимо купировать аутоиммунный процесс. С этой целью применяется плазмаферез и пульс-терапия иммуноглобулинами. Полное восстановление пациентов с таким диагнозом следует ожидать в течение 6-12 месяцев. Летальные исходы происходят из-за пневмонии, дыхательной недостаточности и тромбоэмболии легочной артерии.
Симптомы
Демиелинизация всегда проявляется неврологическим дефицитом. Этот признак свидетельствует о начале процесса разрушения миелина. В него вовлекается и иммунная система. Атрофируются ткани мозга — спинного и головного, а также наблюдается расширение желудочков.
Проявления демиелинизации находятся в зависимости от вида заболевания, причинных факторов и локализации очага. Симптоматика может отсутствовать, когда поражение мозгового вещества незначительное, до 20%. Это обусловлено компенсаторной функцией: здоровые ткани мозга выполняют задачи пораженных очагов. Неврологическая симптоматика проявляется редко — только при повреждении более 50% нервной ткани.
В качестве общих признаков демиелинизирующих заболеваний головного мозга отмечаются следующие:
- параличи;
- ограниченная подвижность мышц;
- тонические спазмы конечностей;
- нарушение функционирования кишечника и мочевого пузыря;
- псевдобульбарный синдром (нарушение произношения звуков, затруднение глотания, изменение голоса);
- нарушение мелкой моторики рук;
- онемение кожи и покалывание;
- зрительная дисфункция (снижение остроты зрения, размытость картинки, колебания глазных яблок, искажения цвета).
Нейропсихологические нарушения, характерные для рассматриваемой патологии, вызваны ухудшением памяти и снижением мыслительной деятельности, а также изменениями поведения и личностных качеств. Это проявляется развитием неврозов, депрессии, слабоумием органического генеза, эмоциональными перепадами, выраженной слабостью и снижением работоспособности.
Диагностика
Ранняя стадия течения патологии с отсутствием характерной симптоматики случайно обнаруживается во время диагностического обследования по другому поводу. Для подтверждения диагноза проводится нейровизуализация, а также невролог определяет степень нарушения проводящей функции мозга. Основным методом диагностики является магнитно-резонансная томография. На снимках можно отчетливо увидеть участки пораженной ткани. Если сделать ангиографию, то можно определить степень повреждения сосудов.
Лечение
Демиелинизирующее заболевание ЦНС относится к категории неизлечимых. Терапевтические меры направлены на улучшение качества жизни пациента и устранение симптоматики. Для проведения симптоматической терапии назначают:
- анальгетики;
- седативные средства;
- ноотропы;
- миорелаксанты;
- противовоспалительные препараты;
- нейропротекторные препараты.
Прогноз
Прогноз относительно жизни больного напрямую зависит от характера течения заболевания, вида патологии и объема пораженной мозговой ткани. Если заболевание было диагностировано на ранней стадии и начато адекватное лечение, то прогноз относительно жизни благоприятный. Тем не менее невозможно полностью излечить болезнь. Она может привести к инвалидности или окончиться летальным исходом.
Читайте также:


