Отеки под глазами при защемление нерва
Каждый человек, хотя бы раз в жизни испытывал чувство, что у него что-то дёргается под глазом. Оно возникает в течение краткого периода и также быстро проходит. Иногда это состояние затягивается и причиняет существенный дискомфорт. В статье обсуждаются, что это за состояние, причины его развития и как его лечить.
Что дёргается под глазом?
Часто у человека появляется беспокойство. Ему непонятно по какой причине это неприятное ощущение возникает. Что может дёргаться, мышца, какая-то вена пульсирует или так проявляется поражение лицевого нерва.
Одной из причин ощущения подёргивания под глазом является миокимия. К этому патологическому состоянию относят различные кратковременные подёргивания мышц нижнего века. В появлении этих сокращений виновна круговая глазная мышца, которая залегает в глубине век.
По различным причинам возникают её непроизвольные кратковременные, неконтролируемые сокращения и спазмы. Они возникают внезапно, приступообразно. Длятся от секунды до нескольких минут.

Приступы подёргивания могут пройти самостоятельно, а могут затянуться на недели, даже месяцы. Такое состояния требует тщательной диагностики и последующего лечения.
Представление о том, что дёргается нерв ошибочно.
Ощущение пульсации вены под глазом, не связано с самой веной. В ней не бывает пульсирующего кровотока. Подобные ощущения связаны с патологическим сокращением лицевых мышц, в случае нарушения их иннервации. Если мышечные подёргивания ритмичны, люди обычно думают, что пульсирует какой-то сосуд. Вены видны под тонкой кожей век, у больного возникает предположение, что беспокоят они.
Из-за чего может пульсировать кожа возле глаза?
Ощущение пульсации под глазом возникает по многим причинам. Это может быть признаком банального переутомления или симптомом серьёзного заболевания. Когда оно кратковременное то, ничего страшного, тревожиться не имеет смысла. Если это состояние затянулось надолго, необходимо обращаться к врачу, искать его причину.
Общее переутомление является довольно распространённой причиной подёргивания нижнего века.
- постоянное недосыпание;
- переутомление;
- наряженный график на работе;
- тяжёлый труд;
- физическое перенапряжение;
- постоянное напряжение зрения за компьютером;
- нарушение режима труда и отдыха.
Во всех подобных случаях периодически возникающее подёргивание снимается сном , длительным отдыхом, уходом в отпуск.
Часто подёргивание наблюдается при длительных стрессах, нахождении в психотравмирующих ситуациях, нервно-психическом перенапряжении. В условиях нестабильности нервной системы наблюдается дисбаланс выработки нейромедиаторов в головном мозге.

Это нарушает баланс процессов возбуждения и торможения в нервной системе. Это сказывается на передаче импульса в нервном волокне. Возбуждение беспорядочно передаётся по волокну, вызываются неконтролируемые мышечные сокращения. Первыми страдают мелкие мышцы лица.
Эти процессы развиваются под воздействием следующих ситуаций:
- нервно-психическое перенапряжение (проблемы на работе, отсутствие взаимопонимания с партнёром);
- психологическая травма (переезд, тяжёлая болезнь смерть близких родственников);
- напоминание о нервном потрясении в прошлом.
В большинстве случаев, при прошествии этих событий, подёргивание проходит само по себе. В противном случае требуется лечение у психотерапевта.
Любое инфекционное заболевание глаз приводит к постоянному раздражению конъюнктивного мешка. Это приводит к возникновению патологической пульсации в нервных окончаниях близлежащих мышц. Они начинают подёргиваться.
Этот симптом возникает при следующих заболеваниях:
- Конъюнктивит – при этой патологии возникает воспаление и перераздражение конъюнктивы глаза, чувство песка в глазу. Человек начинает прищуриваться от яркого света, чем вызывает подёргивание мелких мышц этой зоны.
- Блефарит – это воспаление век также из-за воспаления и раздражения способствует подёргиванию, сопровождается их покраснением и зудом. Оно может закрепиться даже после излечения воспалительного процесса.
- Заражение гельминтами – глазного яблока может быть при непосредственном контакте или же они мигрируют из других органов гематогенным путём. Подёргивание мышц сопровождается зудом, покраснением, ощущением шевеления в глазном яблоке. Подёргивания мышц могут быть при глистных инвазиях в других органах. Оно обусловлено токсическим воздействием продуктов жизнедеятельности паразитов на подкорковые ганглии в мозге.
Подёргивания века при неврологических патологиях развиваются при нарушениях регуляции в структурах вегетативной нервной системе, подкорковых образованиях головного мозга, нарушении выработки нейромедиаторов в соответствующих зонах головного мозга, воспалительных заболеваниях.

При всех этих состояниях нарушаются процессы нейросинаптической передачи импульсов в нервных окончаниях мышц. Из-за этого возникают беспорядочные сокращения мышц, нарушение их тонуса. Эти процессы могут быть изолированными на начальных этапах. Они проявляются подёргиванием век. Процесс по своей этиологии бывает первичным и вторичным, то есть развиваться на фоне заболеваний головного мозга.
Мышцы могут дёргаться при следующих неврологических болезнях:
- Дистония — это вид расстройств двигательных функций ограниченных групп мышц. Они проявляются подёргиваниями, спазмами и судорогами различных групп мышц. Изолированное подёргивание века является симптомом фокусной дистонии. Для неё характерно подёргивание мышц на ограниченном участке. Её причиной считается нарушение работы подкорковых базальных ганглиев, оно возникает по многим причинам (последствия травм, нейроинфекции, сосудистые нарушения);
- Паралич Белла – разновидность неврита лицевого нерва, вызывается его воспалением или отёком. Его развитие провоцируется вирусной инфекцией или аутоиммунными патологиями. Он начинается внезапно на фоне полного здоровья. Подёргивания мышц нижнего века может быть начальным признаком этого заболевания. Ему сопутствует онемение половины лица, боль в заушной области. При его прогрессировании наступает односторонний паралич лицевых мышц, примерно через двое суток от появления первых симптомов. Мышцы лица провисают с одной стороны, глаз не закрывается. На стороне поражения разглаживаются все складки и морщины.
- Менингит – подёргивания мышц возникает после перенесения этого заболевания. Оно может сохраняться долго. Это обусловлено поражением подкорковых ганглиев и черепных нервов, иннервирующих мышцы ответственные за движение глазных яблок, мимических мышцы лица.
- Синдром Паркинсона – причиной подёргивания века у лиц старшего возраста, возникающий обычно после пятидесяти лет. Эта патология больше характерна для женщин. Бывает односторонней и двухсторонней. Подёргивания мышц часто сочетается со спазмами мышц лица и конечностей. Причиной её появления служит снижение выработки нейромедиатора дофамина в подкорковых структурах головного мозга.
- Эпилепсия – при этом заболевании развивается подёргивание век с морганием ресницами, сочетающееся с абсансами (потеря сознания с одинаковыми индивидуальными для больного двигательными нарушениями отведением в верх головы и глазных яблок). Это состояние именуется синдром Дживонса. Приступы могут сопровождаться зажмуриванием, движениями уголков рта, крыльев носа. При проведении электроэнцефалографии обнаруживается патологическая активность головного мозга.
Все неврологические заболевания, при которых появляются подёргивания на лице, нуждаются в серьёзном лечении и наблюдении у невролога. В этом случае нельзя заниматься самолечением.
При заболеваниях эндокринной системы также появляются симптомы поражения мышц зоны глаза с их подёргиваниями.

Это следующие заболевания:
- Тиреотоксикоз — при этой патологии усиливается тонус глазных мышц. Наряду с подёргиванием мышц, наблюдается экзофтальм (выпячивание глаз), отёчность век. А также затруднены движения глазными яблоками. Больному трудно фиксировать взгляд на предметах, кожа вокруг глаза темнеет.
- При сахарном диабете нередко развивается патология глазодвигательных нервов, которая сопровождается подёргиванием мышц, иннервируемых ими. К ним относится круговая мышца глаза. При этом заболевании бывают воспаления глаз, катаракта, глаукома.
- Эндокринная миопатия при гипотиреозе – заболевания дебютирует двоением в глазах, подёргиванием век. На поздних стадиях болезни развивается фиброз мышечной ткани.
При выявлении у больного эндокринной патологии в сочетании с подёргиванием век, другими глазными симптомами, лечение надо начинать с основного эндокринного заболевания.
Вредные привычки и нездоровый образ жизни способствуют появления патологических сокращений мышц.
Вот некоторые из них, влияющие в большей мере на развитие этого симптома:
- Чрезмерное употребление алкоголя – этиловый спирт оказывает токсическое действие на нервные окончания. При злоупотреблении им способен нарушить мышечную иннервацию. Появляются патологические сокращения мышц. Алкоголь нарушает всасывание витамина В12, ответственного за синтез оболочки нервного волокна, по которому распространяется нервный импульс. Это способствует появлению патологических мышечных подёргиваний и в области век.
- Злоупотребление кофе, чаем, энергетиками с кофеином – все напитки, содержащие кофеин в большом количестве, при неумеренном употреблении могут вызывать подёргивания. Он вызывает гиперстимуляцию нервных окончаний, ускоряет проведение нервного импульса.
- Курение – негативно воздействует на мышцы окружающие глазницу, снижая их тонус и нарушая в них обмен веществ. На плохие условия мышцы могут ответить патологическими сокращениями.
- Нерациональное питание – при погрешностях в рационе в организм не поступают в необходимом количестве витамины, ответственные за передачу импульса по нервной ткани (В12, В6, В1) и микроэлементы (магний, кальций). Нарушается передача его к мышцам, возникают патологические сокращения.
Проявление тика
По медицинской классификации тик нижнего века относится к гиперкинезам. Он представляет собой серийные мышечные спазмы, которые ощущаются больным, как подёргивания. Тикоидные гиперкинезы могут быть локализованными и генерализованные.

Ограниченные тики могут ничем не проявятся кроме небольшого подёргивания нижнего века. Генерализованные тики имеют выраженные клинические проявления, подёргивания под глазом сопровождаются многочисленными симптомами.
Симптоматика проявляется следующим образом:
- покашливание;
- сокращение мышц лица;
- похрюкивание;
- спонтанные движения языка;
- дрожание мышц;
- выкрикивание, повторение отдельных звуков или слов;
- сокращения мышц конечностей;
- непроизвольная демонстрация непристойных жестов;
- повторение слов, которые говорит собеседник помимо воли больного.
Отличительной чертой всех этих признаков является то, что человек не в состоянии их контролировать. При попытках справится с этим, симптоматика усиливается.
Тики могут проявляться не только безобидными подёргиваниями под глазом, иногда тикоидные гиперкинезы могут проявляться довольно опасными симптомами.
Они могут быть следующими:
- мышечные подёргивания затрагивают правый желудочек сердца, это проявляется выраженной тахикардией, в части случаев приводит к инфаркту миокарда;
- могут возникнуть тики в конечностях, сопровождающиеся медленно нарастающим спазмом и снижением их тонуса, больной теряет возможность двигаться;
- иногда гиперкинезы могут нарастать, сопровождаться эпилептическими припадками с потерей сознания, развивается миоклоническая эпилепсия.
Диагностика
Диагностика гиперкинетических состояний не представляет трудностей, так как имеет характерные симптомы. Дополнительные методы проводятся для выявления причины этих состояний.
Так как большинство тиков являются симптомами поражения центральной нервной системы, стоит сначала обратиться к неврологу. Невролог опрашивает пациента о том, какие проявления болезни у него есть, когда они возникли, проводит неврологический осмотр. Во время его проявления врач выявляет признаки нарушения работы центральной нервной системы.
Если врач сочтёт, что тики не имеют неврологической природы, он передаст больного другим специалистам (эндокринологу, психотерапевту) для проведения дальнейшей диагностики и лечения.

Для уточнения природы заболевания врач назначает проведение анализов.
В этом случае стандартными являются:
- общий анализ крови;
- биохимическое исследование крови;
- кровь на сахар;
- определения уровня гликозилированного гемоглобина крови;
- кровь на антитела к гельминтам;
- исследования концентрации гормонов щитовидной железы;
- определение уровня церуллоплазмина в крови.
Все эти исследования назначаются для дифференциальной диагностики с различными воспалительными патологиями, гельминтозами, заболеваниями щитовидной железы, сахарным диабетом.
Для выявления заболеваний нервной системы, приводящих к тикам на лице и веках, проводят инструментальные обследования.
Применяются следующие диагностические методы:
- электроэнцефалография – проводится для регистрации электрических потенциалов головного мозга, выявления очагов патологического возбуждения для выявления эпилепсии;
- электронейромиография – помогает определить вид и причину нарушений нейромышечной передачи, определить её дефекты по нервному волокну, для дифференциальной диагностики с группой нейромышечных заболеваний;
- компьютерная и магниторезонансная томография – помогают выявить сосудистые опухолевые и дегенеративные процессы в веществе головного мозга, которые ответственны за появление тиков;
- Дуплексное сканирование сосудов головного мозга – проводятся для поиска нарушений кровотока по сосудам этого органа при подозрениях на сосудистую природу тиков;
- определение вызванных зрительных потенциалов помогают выявить нейродегенеративные заболевания головного мозга, сопровождающиеся возникновением тиков.
Для консультаций больной направляется к психотерапевту, инфекционисту, травматологу, онкологу и эндокринологу, если возникает подозрение на соответствующую природу этих мышечных подёргиваний.
Что делать?
Врач офтальмолог высшей категории. Кандидат медицинских наук.

- 1 Классификация ущемления нерва по локализации
- 2 Причины защемления нерва
- 3 Симптомы защемления нерва
- 4 Как снять боль при защемлении нерва
- 4.1 Таблетки от боли при защемлении нерва
- 4.2 Мази от боли при защемлении нерва, растирки, кремы, гели
- 4.3 Фитотерапия от боли при защемлении нерва
- 4.4 Народные средства

Основным признаком защемления нерва является острая боль – жгучая или стреляющая. Редко бывает ноющей. Как правило, боль при защемлении нерва проявляется в ногах, пояснице, шее, плечах, руках, в грудине или в крупных суставах.

Классификация ущемления нерва по локализации
Нервов в человеческом организме много, и защемиться могут многие из них. Самые распространенные виды – защемление седалищного нерва и шейного.
| Название | Где болит |
| Люмбалгия | Боль в пояснице, в спине |
| Ишиалгия | Болит в области крестца, в ягодице, отдает в ногу |
| Люмбоишиалгия | Боль в спине, пояснице, в ягодичной области, отдает в ногу |
| Цервикалгия | Шейные боли |
| Цервикобрахиалгия | Болит шея, плечо, рука |
Причины защемления нерва
Что может вызвать защемление нервных окончаний:
Опухоли позвоночника, средостения. Местное или общее переохлаждение. Длительное воздействие низких температур.
Гормональные изменения, острый или хронический стресс. Вирусные инфекции. Малоподвижный образ жизни, резкие движения, травмы.
Нестабильность позвонков. Спондилолистез (соскальзывание позвонка). Остеоартрит, нарушение осанки.
Перенапряжение мышц и длительная нагрузка на позвоночник. Сон в неудобной позе, избыточный вес. Работа, связанная с подъемом тяжести.
Гипертонус мышц, окружающих позвоночник. Межреберная невралгия и опоясывающий лишай. Беременность.

Симптомы защемления нерва
Симптоматика по расположению несколько отличается, но можно выделить общие признаки заболевания.
Возникновение боли – острой, носящей жгучий характер, или ноющей, усиливающейся при движениях.
При защемлении нерва в шее – при наклоне и повороте головы, поднятии рук.
В груди – при дыхании и кашле.
В пояснице – боль в нижней части спины, ягодицах и задней поверхности бедра.
- Ограничение двигательной функции.
- Мышечная слабость, парезы.
- Судороги.
- Онемение кожи по ходу поврежденного нерва.
- Гиперемия, небольшая отечность, покалывание.
- Изменение чувствительности – снижение или повышение.

Как снять боль при защемлении нерва
Максимально разгрузить пораженную область и обеспечить полный покой. Лучше – лечь на жесткую поверхность и не двигаться.
Положить на поврежденную область теплую грелку – это снимет сопутствующий спазм мышц и улучшит кровоток в пораженном месте. При возможности – принять теплую ванну.
Для купирования боли в течение короткого времени – Темпалгин, Нейродолон – довольно сильный ненаркотический аналгетик и Найз с минимумом побочных действий.
Хороший эффект отмечается от приема салицилатов – Аспирина, Салицилата натрия. Неплохим вариантом является применение комбинированных препаратов, имеющих в своем составе аспирин – Седальгин.
Помимо обезболивающего эффекта, они оказывают тромболитическое действие и уменьшают вязкость крови, что позволяет использовать их для профилактики тромбоза, особенно, у пожилых.
Широко применяются от боли при защемлении нерва противовоспалительные препараты, производные изопропионовой кислоты – Вольтарен, Кетопрофен, Бруфен. Для более быстрого купирования боли рекомендуется Вольтарен в капсулах, имеющий более жидкое содержимое и быстрее всасывающийся в желудке.
Хорошо помогают производные пиразолона – Анальгин, Бутадион, Реопирин. Обладают выраженным анальгезирующим эффектом, а Бутадион действует даже сильнее салицилатов.
Значительный результат отмечается от приема препаратов уксусной кислоты – Индометацина, Триптофана, Кетанова. Последний, не являясь наркотическим аналгетиком, оказывает довольно сильное морфиноподобное действие.

Все перечисленные препараты принимаются строго после еды. Общими противопоказаниями являются бронхиальная астма, заболевания желудка и кишечника, беременность, болезни крови и индивидуальная непереносимость препарата.
Для снятия сопутствующего спазма мышц – миорелаксанты: Катадолон форте – пролонгированные препарат, обладающий и анальгезирующим действием. Может применяться также и при экстренном снятии боли в случае наличия противопоказаний для приема других ненаркотических аналгетиков.
Хорошее действие оказывают Мидокалм и Баклофен.
Помогают от боли при защемлении нерва мази Випросал и Випратокс со змеиным ядом, Апизартрон – с пчелиным.
Охлаждающие – Меновазин, ДИП Рилиф, имеющий в составе охлаждающий левоментол и противовоспалительный ибупрофен. Это позволяет воздействовать комплексно на пораженную область.
Согревающие – Финалгон, Капсикам, Скипидарная. После нанесения мази избегать попадания воды на кожу.
Хорошо всасываются и оказывают противоотечное действие гели – Вольтарен Эмульгель, Быструм гель и Лиотон гель. К тому же совершенно не пачкают одежду.
Минимальными побочными эффектами обладают Амелотекс гель и Найз. При выборе терапии специалисты руководствуются прежде всего критерием безопасности для здоровья пациента.

Амелотекс обладает высокой противовоспалительной и анальгетической эффективностью, низкой частотой гастроинтестинальных и кардиоваскулярных нежелательных явлений. В отличие от препаратов 1 поколения хорошо переносится при заболеваниях ЖКТ, а также сердечно-сосудистых заболеваниях.
Гепариновая мазь и Долобене снимут боль и усилят обмен веществ.
Приклеить пластыри, снимающие боль – Нанопласт форте и Zb Pain Relief, в составе которого полностью натуральные вещества.
Сделать щадящий массаж с использованием аналгезирующего препарата – крем Долгит, мазь Диклофенак, Фастум гель.

Одну столовую ложку соцветий черной бузины залить стаканом кипятка. Настоять, процедить, принимать внутрь по 100 мл дважды в день.
Две чайных ложки брусничных листьев залить двумя стаканами кипятка, проварить на слабом огне пятнадцать минут. Пить по 100 мл три раза в день.
Смешать равные части корня валерианы, пустырник, семена тмина и укропа. Две столовые ложки смеси залить стаканом кипятка. Настоять. Принимать внутрь по 100 мл трижды в день.
Одну столовую ложку свежего измельченного корня сельдерея залить стаканом кипятка. Настаивать три часа в тепле. Принимать внутрь по две столовых ложки три раза в день за полчаса до еды.
Для ванн: триста грамм ромашки, шалфея или спорыша на выбор залить пятью литрами кипятка, настаивать два часа, профильтровать, влить в теплую ванну.
250 граммов высушенного корня аира проварить в течение получаса в трех литрах воды. Профильтровать, использовать как добавку к теплой ванне.
Кору дуба или ели в количестве 500 граммов прокипятить полчаса с тремя литрами воды. Использовать для ванны.

Чтобы снять боль при защемлении нерва, можно смешать одну столовую ложку измельченных шишек хмеля с одной столовой ложкой сливочного масла. Втирать в пораженную зону.
Сделать медовую лепешку из равного количества меда и муки. Прикладывать к больному месту на ночь, фиксировать повязкой или теплым платком.
Залить одну столовую ложку медвежьих ушек стаканом водки, настоять две недели, использовать для растирания.
Смешать в равных пропорциях растопленный воск и оливковое масло. Использовать для компрессов.
Проварить в течение 30 минут в стакане воды одну чайную ложку соцветий полыни цитварной. Использовать для протирания пораженных мест – обладает аналгезирующим эффектом.
Одну чайную ложку чесночного масла тщательно размешать в стакане водки, применять для растирания.
Снимет боль при защемлении нерва очищенный керосин: дать отстояться, профильтровать через активированный уголь, использовать для растирания.
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
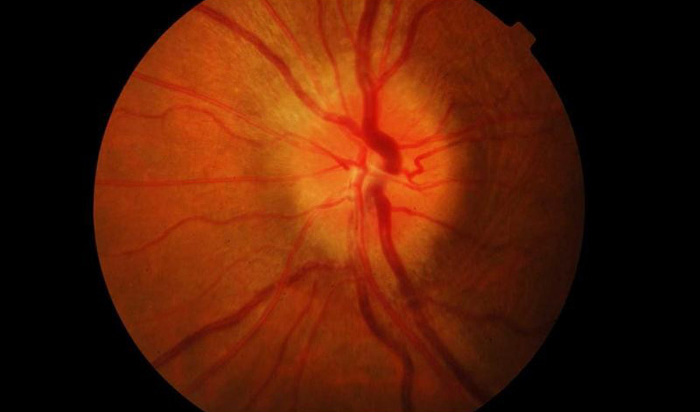
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Читайте также:


