Почему зрительный нерв называют ложным нервом

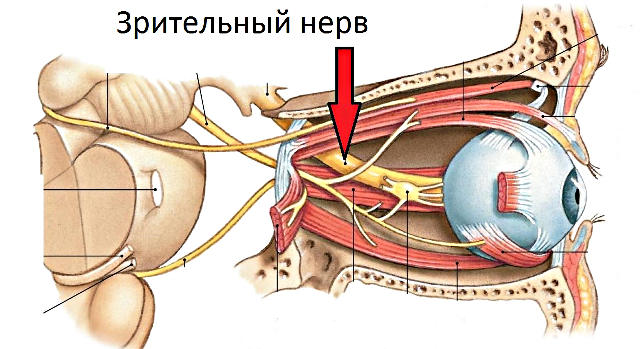
Зрительный нерв – пучок нервных волокон, обеспечивающий передачу нервных импульсов, которые вызваны световым раздражением, к зрительному центру коры затылочной доли мозга от сетчатой оболочки глаза.
Строение и функции
От чувствительных клеток сетчатой оболочки нервные волокна собираются в зрительный нерв у заднего полюса глаза. Общее число нервных волокон, которые образуют зрительный нерв, составляет немногим более 1 млн, и их количество с возрастом постепенно уменьшается. Расположение и ход волокон от разных областей сетчатки строго структурирован. Приближаясь к диску зрительного нерва (ДЗН) количество нервных волокон увеличивается, а потому это место немного возвышается над сетчаткой. После, собравшись в диск, волокна изгибаются, образуя угол в 90˚ и отграничивают внутриглазной отдел зрительного нерва.
Величина диска зрительного нерва в диаметре равна примерно 1,75-2,0 мм и занимает площадь около 2-3 мм. Зона его проекции в поле зрения совпадает с областью слепого пятна. Интересно, сто впервые слепое пятно обнаружил физик Э. Марриотом еще в 1668 году.
Зрительный нерв берет свое начало в диске зрительного нерва, а заканчивается в хиазме. У взрослого человека, его длина составляет 35 - 55 мм. Зрительный нерв изогнут подобно литере S, что создает препятствие его натяжению во время движения глазом. Практически на всем своем протяжении, зрительный нерв, как и головной мозг, имеет три оболочки. Одна из них твердая, другая паутинная и третья - мягкая. Пространства между ними заполнено сложного состава жидкостью.

Топографически зрительный нерв принято делить на четыре участка: внутриглазной, внутриорбитальный, внутриканальцевый, внутричерепной.
Нервы обоих глаз имеют выход в полость черепа, где и соединяются в зоне турецкого седла, формируя хиазму. В зоне хиазмы происходит частичный перекрест их волокон. Перекрещиваются волокна, которые идут от внутренних (носовых) половин сетчатой оболочки, а волокна, идущие от наружных (височных) половин сетчатки не перекрещиваются.
После перекреста зрительными волокнами образуются зрительные тракты. В составе каждого тракта находятся волокна наружной половины сетчатой оболочки соответствующей стороны, а также внутренней половины противоположной.
Видео о строении зрительного нерва
Диагностика патологий зрительного нерва и ДЗН
- Офтальмоскопия ДЗН, оценка его формы, цвета, границ, инспекция сосудов.
- Кампиметрия – определение центральных скотом и размеров слепого пятна в поле зрения.
- Оптическая когерентная томография (ОКТ).
- HRT томография.
Симптомы поражения зрительного нерва
- Нарушение цветовосприятия.
- Изменение поля зрения больного глаза, в случае локализации поражений в обоих глазах выше хиазмы.
- Снижение остроты зрения.
- Повышение порога электрической чувствительности зрительного нерва.
Болезни с поражением зрительного нерва
Перечисленные исследованиях могут выявить врожденные аномалии:
- Аплазия или гипоплазия ДЗН
- Увеличение размеров ДЗН
- Друзы диска
- Ложный неврит
- Колобома диска
- Атрофия ДЗН
Весьма разнообразны и приобретенные патологии:
- Атрофия ДЗН различного генеза.
- Истинный неврит, застойный ДЗН.
- Нарушения сосудистого характера – сужение артерий, расширение вен.
Один из важнейших элементов зрительного аппарата – оптический нерв. Он отличается сложным строением и играет центральную роль при передаче импульсов в головной мозг. Зрительный нерв, как и любой орган, подвержен разнообразным заболеваниям. Даже при незначительных его повреждениях, острота зрения начинает стремительно падать. Без своевременной терапии элемент атрофируется и человек слепнет. Патология носит необратимый характер, поскольку нервные клетки практически не восстанавливаются.
Что такое зрительный нерв?

Это сплетение тончайших нервных волокон, по которым проходят первичные оптические импульсы, прочитанные клетками сетчатой оболочки, и поступают в головной мозг. Их структура отличается от остальных волокон. По внешнему виду напоминает мозговое вещество.
Строение
Анатомия зрительного нерва сложна и занимает большое пространство. Средняя длина элемента составляет от сорока до пятидесяти миллиметров. Основная часть нерва располагается внутри глазницы. Она находится в костном образовании, там же где и сам орган зрения. Со всех сторон волокна окружены парабульбарной клетчаткой (жировой материей).
В оптическом нерве выделяют четыре основных участка:
- внутриглазной;
- канальцевый;
- черепной;
- глазничный.

ДЗН является началом оптического нерва. Диск сформирован отростками клеток сетчатой оболочки. Окончание нерва хиазм. Это своеобразный перекресток, находящийся над гипофизом внутри черепной коробки.
ДЗН не имеет практически никакой защиты. У нерва появляются оболочки только при прохождении через склеру, т. е. на выходе из глазного яблока.
| Кровоснабжение диска осуществляется за счет небольших отростков от цилиарных артерий и носит сегментарный характер. По этой причине при сбое в данном процессе диагностируется резкая и порой безвозвратная потеря оптической функции. |
ДЗН не защищен оболочками, они формируются только во внутриглазной области, на участке выхода из органа зрения в орбиту. Оболочки представлены следующими образованиями материй:
- мягкая мозговая;
- сосудистая (паутинная);
- твердая мозговая.
Все оболочки послойно обволакивают оптический нерв до его выхода из глазницы в черепную коробку. В дальнейшем элемент и хиазму покрывает лишь мягкая оболочка. Внутри черепа они располагаются в специальной цистерне, сформированной сосудами.
Внутриглазная часть черепа оснащена большим количеством сосудов. Однако они отличаются небольшим размером, преимущественно это капилляры. Из-за этого естественное кровоснабжение остается в норме только при условии хорошей гемодинамики всего организма.

Функции
На элемент возложено не слишком много задач, но все они имеют огромное значение в жизнедеятельности человека. Основные функции зрительного нерва:
- Передача сведений от сетчатой оболочке к коре головного мозга с помощью разнообразных промежуточных структур.
- Молниеносное реагирование на сторонние раздражители (громкий шум, яркий свет и т. д.). В результате в организме рефлекторно срабатывает защитная реакция (прыжок, отдергивание руки).
- Обратная отправка импульсов от корковых структур головного мозга к сетчатой оболочке.
Зрительный путь, или схема движения зрительного импульса

Анатомия передачи импульса чрезвычайно сложна. Оптический путь состоит из двух участков:
Нормальная офтальмологическая картина диска зрительного нерва
При проведении медицинского осмотра врач на сетчатой оболочке видит следующее:
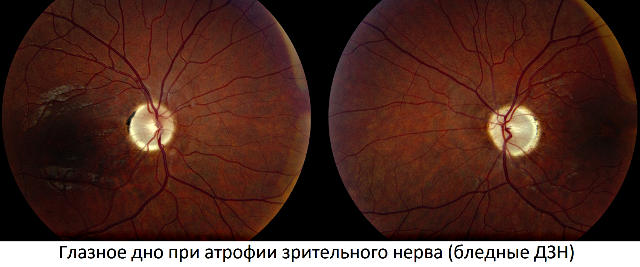
- Диск зрительного нерва имеет нежно-розовый цвет. У пациентов преклонного возраста и тех, кто страдает от глаукомы отмечается побледнение элемента.
- При отсутствии отклонений на диске нет никаких вкраплений. С возрастом могут формироваться желтовато-серые друзы (отложения холестериновых солей).
- ДЗН имеет четкий контур. Размытость границ свидетельствует о повышении внутричерепного давления и развитии иных отклонений.
| В норме диск обладает ровной и плоской поверхностью, без каких-либо бугров или ямок. Разнообразные выемки появляются при тяжелой форме близорукости, на поздних стадиях глаукомы и т. д. Отечность диска диагностируется при застойных аномалиях в головном мозге и ретробульбарной клетчатке. |
- У молодых пациентов без отклонений сетчатая оболочка имеет насыщено – красный оттенок и плотно прилегает по всей поверхности к хориоидее.
- В норме вдоль сосудистой сетки отсутствуют полоски белоснежного или желтого цвета.
Симптомы поражения
Повреждения зрительного нерва обычно сопровождаются основными признаками:
- Стремительное и безболезненное снижение остроты глаз.
- Выпадение оптических полей (от небольших участков до существенных скотом).
- Формирование метаморфопсий. Искаженное восприятие объектов, проблемы с различимостью оттенков и размеров.
Болезни и патологические изменения

Все аномалии зрительного нерва делятся на несколько типов в зависимости от причины их появления:
- Сосудистые. К ним относятся передняя и задняя ишемическая нейрооптикопатия.
- Травматические. Отличаются по месту расположения, но чаще всего повреждение нерва происходит в канальцевой и краниальной областях. При переломе костей черепа, особенно лицевой части, нередко появляется травма отростка клиновидной кости, через которую проходит нерв. При сильных кровоизлияниях в мозг порой диагностируется сдавливание участка хиазмы.
- Воспалительные аномалии. К ним относят бульбарный и ретробульбарный неврит, папиллит. Основная симптоматика абсцесса оптического нерва часто идентична с иными признаками повреждения тракта: резкое падение остроты зрения, появление тумана перед глазами. При своевременном лечении ретробульбарного неврита высок шанс полностью восстановить оптическую функцию.
- Не воспалительные патологии. Чаще всего окулисты на практике сталкиваются с отеками разного происхождения и атрофией зрительного нерва.
- Онкологические недуги. Самая распространенная форма – доброкачественные глиомы у малышей. Обычно подобная аномалия проявляется до десяти лет. Злокачественные новообразования – это редкое явление, имеющее метастатическое происхождение.
- Врожденные патологии: увеличенный размер диска, колобома и т. д.

Под термином скрывается воспалительный процесс, возбудителем которого выступают вирусы или микробы. Чаще всего абсцесс распространяется на зрительный нерв из другого органа: околоносовых пазух, головного мозга и т. д. Иногда подобным осложнением сопровождается грипп, перенесенный в тяжелой форме.
Аномалии нервной системы, способные привести к развитию неврита:
- энцефалит;
- воспаление сосудистой оболочки;
- абсцесс головного мозга;
- менингит.
Также спровоцировать неврит могут отиты, кариес, вирусные и бактериальные инфекции. Патологию делят на два типа:
- Папиллярная. Воспаление располагается в районе зрительного диска.
- Ретробульбарная. Абсцесс сосредотачивается на участке между ДЗН и перекрестком оптических трактов.
Основная симптоматика заболевания:
- Снижение остроты зрения, вплоть до слепоты.
- Сужение оптических полей или их частичное выпадение.
- Проблемы с восприятием цветов.
- Возникновение пятен и тумана перед глазами.
- Сильная головная боль.
- При движении органом зрения появляются неприятные ощущения, вызывающие дискомфорт.
| Диагностика включает в себя энцефалограмму, магнитно-резонансную томографию и офтальмоскопию. Если неврит вызван бактериями, то назначают курс антибиотиков. Для блокировки воспалительного процесса прописывают глюкокортикоиды. |
Если одновременно у пациента диагностируют глаукому или высокое внутриглазное давление, то дополнительно назначают мочегонные средства.
Терапия неврита проводится в стационаре. Самостоятельно лечить недуг нельзя ни в коем случае!
Данное заболевание сопровождается постепенным отмиранием клеток нервных волокон. Подобный патологический процесс наблюдается при застойных воспалениях в зрительном нерве. Недуг носит врожденный или приобретённый характер.
Причины развития атрофии:
- энцефалит;
- черепно-мозговая травма;
- отравление организма;
- патологии нервной системы;
- формирование новообразований;
- проблемы с кровоснабжением;
- абсцесс головного мозга.

Атрофия диагностируется при болезнях сетчатой оболочки, авитаминозе, увеитах. Основное проявление недуга – падение остроты зрения и сужение оптических полей. Также пациенты отмечают следующие симптомы:
- неправильное восприятие цветов;
- потеря сумеречного зрения;
- увеличение диаметра зрачка при пониженной реакции на свет;
- невозможность сфокусировать взгляд.
Для постановки диагноза в первую очередь проводят анализ состояния глазного дна. При развитии атрофии диск теряет четкие границы. Меняется его оттенок, ДЗН становится бледным. В некоторых случаях дополнительно назначают МРТ или компьютерную томографию. Это помогает выявить поврежденные участки. В обязательном порядке проводят периметрию, чтобы понять какие области зрительного пути пострадали.
| Терапия направлена на борьбу с причиной, спровоцировавшей развитие недуга. Далее требуется блокировать процесс атрофии. При частичном отмирании клеток лечение направлено на реабилитацию волокон, которые разрушены не до конца. |
Для этого используют следующие методы:
- Медикаментозная терапия. Назначаются средства для расширения сосудов и нормализации кровообращения, витамины.
- Физиотерапия: лазерная и электромагнитная стимуляции.
- Хирургическое лечение: имплантация к диску электродов или вазореконструкция.
Под данным диагнозом скрывается нарушение процесса кровообращения. Заболевание чаще всего диагностируют у мужчин старше шестидесяти лет, страдающих от атеросклероза или гипертонии.
Клиническая картина недуга выглядит следующим образом:
- формирование скотом;
- падение остроты зрения на одном глазу;
- отечность диска.
Терапия направлена на вывод излишек жидкости, для этого назначают диуретики. Также используются кортикостероиды и препараты для расширения сосудов. Важно своевременно начать лечение, чтобы исключить развитие атрофии.

В норме она исчезает на четвертой или пятой неделе беременности. Аномальное развитие может быть вызвано наследственностью или перенесенной инфекцией в процессе вынашивания ребёнка. Поражение обнаруживают при проведении офтальмоскопии. По внешнему виду оно напоминает углубление круглой формы и серебристого цвета, которое по размеру превышает сам диск.
- близорукостью;
- косоглазием;
- миопическим астигматизмом.
| У малышей недуг развивается на фоне синдромов Дауна, Варбурга, эпидермального невуса. При отсутствии терапии сначала происходит отек макулы, затем ее разрыв. В результате наблюдается отслоение сетчатой оболочки. |
При образовании субретинальной неоваскулярной мембраны назначают лазерную коагуляцию. При отслоении макулы проводят операцию. Чаще всего используют витрэктомию и коагуляцию лазером. Врожденная патология требует комплексного лечения, поскольку часто сопровождается рядом иных аномалий глаз.
Уменьшение ДЗН в диаметре может носить односторонний или двусторонний характер. Сужение размера происходит в диапазоне от тридцати до пятидесяти процентов. При этом острота зрения варьируется от одной диоптрий до полной потери световосприятия. Может наблюдаться выпадение оптических полей, проблемы с боковым или центральным обзором.
Заболевание не прогрессирует. Самая тяжелая форма недуга – аплазия (отсутствие волокон зрительного нерва). Аномалия редко протекает обособленно, чаще всего ее сопровождает ряд дополнительных патологий глаз. Основные причины развития:
- интоксикация хинином в процессе вынашивания ребенка;
- прием определенной группы медикаментов (например, стероидов);
- хронические патологии, связанные с нарушением метаболизма (сахарный диабет);
- злоупотребление матери спиртными напитками и запрещенными препаратами;
- игнорирование мер профилактики патологий развития плода в первом триместре беременности.

- падение остроты зрения до одной диоптрии и ниже;
- косоглазие;
- проблемы с восприятием цветом;
- потеря сумеречного зрения;
- выпадение оптических полей;
- аниридия.
При проведении офтальмоскопии видно, что диск уменьшен и имеет иной оттенок (серый вместо розового), а сосуды извилисты. Для постановки правильного диагноза назначают магнитно-резонансную томографию и КТ. Иногда требуются дополнительные процедуры и дифференциальная диагностика.
Терапия имеет смысл только в младенчестве. Используют следующие методики:
- лазерная плеопластика;
- окклюзия здорового глаза;
- устранение воздействия депривации на несформированный до конца зрительный аппарат. Важно не допустить развития амблиопии;
- ранняя коррекция контактной аметропии.
Методы исследования

При нейроофтальмологических патологиях диагностика включает в себя как общие процедуры, так и специализированные.
В первую категорию входят:
- Визометрия. Проверка остроты зрения с помощью офтальмологических таблиц.
- Периметрия. Анализ оптических полей, позволяет доктору обнаружить очаг поражения.
- Офтальмоскопия. При повреждении начального участка нерва появляется бледность и отечность диска, формирование на нем выемок.
К специализированным методам обследования относят:
- Магнитно-резонансная томография. Оптимальный вариант диагностики при травмах, воспалительных патологиях и при появлении новообразований.
- Флуоресцентная ангиография сосудов. Широко используется во многих странах. Процедура позволяет рассмотреть в какой области прекращено кровообращение, установить расположение тромба и дать прогнозы на восстановление оптической функции.
- Хайдельбергская ретинальная томография. Диагностика, которая в мельчайших деталях отражает изменения в диске зрительного нерва. Методика дает полноценную картину состояния пациента при глаукоме, сахарном диабете.
- Ультразвуковое обследование орбиты. Назначается при травмах внутриглазного и глазничного участков.
Лечение

Поскольку к повреждению оптического нерва приводят многие факторы, терапия назначается только после постановки окончательного диагноза. В большинстве случаев борьба с недугом ведется в стационаре.
Ишемическая нейропатия – очень опасная патология, требующая экстренной помощи. Терапию необходимо начать в первые двадцать четыре часа от начала приступа. При затягивании с лечением повышается риск сильного и безвозвратного падения остроты зрения. Лечение недуга включает прием кортикостероидов, мочегонных препаратов, ангиопротекторов.
Травматические аномалии оптического нерва могут привести к серьезным проблемам со зрением. В первую очередь требуется устранить давление на хиазму. Для этого применяют форсированный диурез, проводят трепанацию черепной коробки. Прогнозы при таких повреждениях неоднозначны. Порой зрение удается сохранить полностью, а иногда пациент слепнет.
| Ретробульбарный и бульбарный невриты в большинстве случаев сигнализируют о развитии рассеянного склероза. Вторая наиболее распространенная причина появления патологий – инфекции (грипп, краснуха, корь). Терапия направлена на устранение отечности и воспаления нерва. Используются кортикостероиды, антибактериальные и противовирусные средства. |
Доброкачественные опухоли в 90% случаев диагностируют у детей. Глиома располагается внутри зрительного канала и склонна к разрастанию. Терапии недуг не поддается, и малыш может ослепнуть.
Основная симптоматика патологии:
- На поврежденной стороне очень быстро падает острота зрения, вплоть до полной его потери.
- Развивается экзофтальм. Пучеглазие затрагивает то око, нерв которого затронут новообразованием.
Чаще всего глиома повреждает именно волокна оптического нерва, в редких случаях оптико-хиазмальный участок. Опухоль на последнем трудно поддается диагностике на ранней стадии и может привести к распространению на второй глаз.
Заключение
При обнаружении проблем со зрением у себя или родных, особенно младенческого и старческого возраста, в кратчайшие сроки обратитесь к окулисту. Только доктор сможет поставить правильный диагноз и подобрать оптимальный курс терапии. Затягивание с визитом в клинику, особенно при повреждениях зрительного нерва, грозит слепотой. Вылечить подобную патологию уже невозможно.
Из видеоролика вы получите дополнительные сведения о строении зрительного нерва.
К счастью, патология зрительного нерва, – проводника электрохимических сигналов от сетчатки к зрительной коре мозга, – в офтальмологической практике встречается относительно редко; согласно медико-статистическим данным, доля такой патологии в общем потоке глазных болезней не превышает 1-1,5%. Однако каждый пятый (по другим источникам, каждый четвертый) из таких случаев заканчивается необратимой слепотой вследствие атрофии зрительного нерва.
Причины атрофии зрительного нерва
Этиологическими причинами оптической нейропатии могут быть различные хронические или острые заболевания глаз, патология центральной нервной системы, офтальмотравмы, общие интоксикации, тяжелые системные заболевания (эндокринные, аутоиммунные и т.п.).
Среди собственно офтальмопатических факторов, под влиянием которых может начаться атрофия зрительного нерва, лидируют глаукома различных форм; пигментная ретинальная (сетчаточная) дистрофия; всевозможные закупорки питающих сетчатку артерий и отводящих вен (например, окклюзия ЦАС, центральной артерии сетчатки); близорукость в сильной степени; увеиты, ретиниты, невриты, орбитальные васкулиты и другие воспаления. Кроме того, зрительный нерв может вовлекаться и атрофироваться в процессе развития онкопатологии, – в частности, при первичном орбитальном раке, менингиоме или глиоме зрительного нерва, невриноме или нейрофиброме, остеосаркоме, саркоидозе.
В некоторых случаях провоцирующим фоном и патогенной почвой оптической нейропатии становится системный атеросклероз, хроническое недоедание и истощение, авитаминозы и анемии, отравления токсическими веществами (наиболее яркими примерами могут послужить нередкие отравления метилом при употреблении суррогатных спиртных напитков, а также интоксикация никотином, инсектицидами, лекарственными препаратами), массивная кровопотеря (например, при обширных внутренних кровоизлияниях), сахарный диабет и другая эндокринопатия, красная волчанка, гранулематоз Вегенера и иные аутоиммунные расстройства.
В некоторых случаях зрительный нерв атрофирован уже при рождении (как правило, это встречается при тяжелой хромосомной патологии с грубыми скелетными и черепными деформациями, например, при акро-, микро- и макроцефалиях, болезни Крузона и других генетически обусловленных аномалиях внутриутробного развития.
Наконец, довольно велика доля случаев (до 20%), когда непосредственные причины атрофии зрительного нерва установить не удается.
Классификация атрофии зрительного нерва
Как показано выше, оптическая нейропатия может быть как врожденной, так и приобретенной. В соответствии с этим, различают наследственные формы, классифицируя их по типу наследования: аутосомно-доминантная, аутосомно-рецессивная, митохондриальная.
Аутосомно-доминантная атрофия зрительного нерва может быть выражена в различной степени и в некоторых случаях наблюдается в комбинации с врожденной глухотой. Аутосомно-рецессивная атрофия входит в структуру ряда хромосомных синдромов (синдромы Вольфрама, Кенни-Коффи, Йенсена, Розенберга-Чатториана и др.).
Митохондриальная форма атрофии встречается при мутировании митохондриальной ДНК (наследственная оптическая нейропатия Лебера).
Приобретенная оптическая нейропатия также может развиваться в силу различных причин и по разному типу. Так, в основе первичной атрофии лежит длительное механическое сдавление нейронного зрительного канала, при этом диск зрительного нерва при исследовании глазного дна может выглядеть интактным, неповрежденным, с нормативно-четкими границами.
Вторичная атрофия может быть следствием отечности диска зрительного нерва, которая, в свою очередь, выступает одним из следствий патологии сетчатки или самого нерва. Перерождение и вытеснение специализированной, функциональной нейронной ткани нейроглиальной тканью имеет более выраженные и очевидные офтальмоскопические корреляты: наблюдаемый диск зрительного нерва в этом случае, как правило, увеличен в диаметре, границы его утрачивают четкость. При глаукоме, осевым симптомом которой является хронически повышенное давление внутриглазной жидкости, к атрофии зрительного нерва приводит развивающийся коллапс решетчатой пластинки склеры.
Существенное диагностическое значение имеет наблюдаемый оттенок диска зрительного нерва. Так, начальная, частичная и полная атрофия зрительного нерва при офтальмоскопии выглядят по-разному: в начальной стадии отмечается незначительное побледнение диска при обычной окраске самого нерва, при частичной – диск зрительного нерва бледнеет в отдельных сегментах и, наконец, полная атрофия наблюдается как тотальное и равномерное побледнение ДЗН в сочетании с сужением питающих глазное дно кровеносных сосудов.
Различают также восходящую и нисходящую форму атрофии (при восходящей атрофический процесс в нерве инициируется повреждением ретинальной ткани, при нисходящей – начинается в волокнах самого зрительного нерва). В зависимости от распространенности процесса атрофию делят на одно- и двустороннюю; по характеру развития – на стационарную (стабильную) и прогрессирующую, что может быть диагностировано путем регулярных офтальмологических наблюдений в динамике.

Код по МКБ-10
В международной классификации болезней десятого пересмотра (МКБ 10) атрофия зрительного нерва имеет код H 47.2
Симптомы атрофии
Одним из главных признаков начинающейся атрофии зрительного нерва служит некорригируемое снижение остроты и качества зрения: компенсировать снижение зрительных функций, обусловленное атрофическим процессом в нерве, не удается ни очками, ни контактными линзами. Быстро прогрессирующая атрофия зрительного нерва может результировать полной неизлечимой слепотой по истечении нескольких месяцев или даже дней. При частичной атрофии органическая деградация и нарастающая функциональная несостоятельность органов зрения останавливаются на определенном уровне и стабилизируются (причины такой стабилизации зачастую также остаются неясными).
Достаточно типичным для оптической нейропатии является т.н. зрачковый дефект: ослабление реакции зрачка на свет при сохранной общей согласованности зрачковых реакций. Зрачковый дефект может быть односторонним или выявляться на обоих глазах одновременно.
Какая бы симптоматика ни сопровождала атрофию зрительного нерва, констатироваться она должна только в ходе профессионального офтальмоскопического обследования и интерпретироваться квалифицированным специалистом-офтальмологом.
Диагностика ЧАЗН
Объемная орбитальная онкопатология диагностируется методом обзорной рентгенографии. При необходимости детального изучения циркуляции и гемодинамики в сосудистой системе назначается флуоресцентная ангиография (один из методов контрастной рентгенографии) и/или УЗИ в доплерографическом варианте. В целях уточняющей диагностики привлекаются консультанты смежных специальностей, прежде всего неврологи, онкологи, нейрохирурги, при наличии системного васкулита – ревматологи, и др.; назначаются визуализирующие методы исследования черепа и головного мозга (рентгенография, КТ, МРТ).
Окклюзии ретинальных сосудов (артерий, вен) требуют подключения сосудистого хирурга. При наличии инфекционной симптоматики назначаются лабораторные анализы (ИФА, ПЦР).
Лечение частичной атрофии зрительного нерва
Принцип этиопатогенетической медицины требует выявления и максимально возможного устранения причин болезни; поскольку оптическая нейропатия гораздо чаще является следствием и проявлением иных заболеваний, нежели автономной и изолированной патологией, терапевтическая стратегия должна начинаться с лечения основного заболевания.
В частности, пациентам с интракраниальной (внутричерепной) онкопатологией, гипертензией, установленными аневризмами сосудов мозга – рекомендуется, прежде всего, нейрохирургическое вмешательство соответствующей направленности.
Консервативное же лечение при атрофии зрительного нерва ориентируется на стабилизацию и сохранение функционального статуса зрительной системы в той степени, в которой это возможно в данном конкретном случае. Так, могут быть показаны различные противоотечные и противовоспалительные мероприятия, в частности, ретро- или парабульбарные инъекции (введение препаратов дексаметазона, соотв., за или рядом с глазным яблоком), капельницы с растворами глюкозы и хлористого кальция, диуретики (мочегонные, напр., лазикс). По показаниям назначаются также инъекции стимуляторов гемодинамики и питания зрительного нерва (трентал, никотинат ксантинола, атропин), никотиновая кислота внутривенно, эуфиллин; витаминные комплексы (особенно важны витамины группы В), экстракты алоэ и стекловидного тела, таблетированный циннаризин, пирацетам и т.п. При глаукоматозной симптоматике применяются средства, снижающие внутриглазное давление (напр., инстилляции пилокарпина).
Достаточно эффективными при атрофии зрительного нерва являются физиотерапевтические методы, такие как иглорефлексотерапия, лазерная или электростимуляция, различные модификации методики электрофореза, магнитотерапия и т.п.). Однако если зрения снижено глубже, чем до 0,01, любые принимаемые меры оказываются, к сожалению, безрезультатными.
Прогноз и профилактика атрофии зрительного нерва
Степень излечимости и возможности реабилитации при практически любой офтальмопатологии решающим образом зависит от того, насколько своевременно обратился пациент и насколько квалифицированно, точно и полно установлен диагноз. Если адекватное лечение начинается на самых ранних стадиях атрофии зрительного нерва, вполне возможным является стабилизации, а в некоторых случаях и частичная реабилитации зрительных функций. Полное их восстановление на сегодняшний день остается за рамками имеющихся терапевтических возможностей. При быстро прогрессирующей атрофии весьма вероятным исходом является тотальная слепота.
И, разумеется, даже незначительная тенденция к ухудшению зрения требует незамедлительной консультации врача-офтальмолога.
Читайте также:


