Сдавление грыжи диска нервного корешка
При резком движении возникла сильная боль в спине, а в анамнезе есть грыжевая деформация хряща? Скорей всего, причиной резкой болезненности служит компрессия нервного корешка, вызванная грыжей диска . Но почему возникает сдавление нерва, и как можно себе помочь?
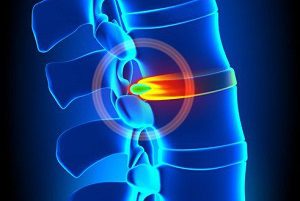
После диагностики грыжевых изменений в междисковом хряще врач выясняет, что теперь участок диска выступает за пределы позвоночного столба.
Но выступающая часть хряща не направлена в одну сторону, она подвижна и может смещаться под воздействием различных факторов (сотрясения, прыжки или резкие движения). Сместившись, дисковая деформация может пережимать близлежащие нервные отростки.
Компрессия нерва может иметь два варианта развития:
- Хрящевое выпирание передавливает нервный корешок, но при этом остается подвижным. Такое зажатие нерва при грыже носит кратковременный характер и может пройти самостоятельно после того, как человек немного подвигался и принял обезболивающее средство .
- Кроме передавливания, происходит фиксация грыжевого выпирания в таком положении патологически сместившимися позвонками. В этом случае говорят, что грыжа защемила нерв на позвоночнике. При защемлении невозможно устранить возникшую симптоматику самостоятельно, потребуется врачебная помощь.
Любое, даже кратковременное передавливание нервного корешка опасно, и при первой же возможности необходимо посетить лечебное учреждение.
Диагностика в этом случае несложна. Большинство больных при возникновении острой болезненности сразу скажут, что грыжа пережала нерв.
Кроме болевого синдрома, являющегося основным признаком развития патологии, компрессия, в зависимости от места локализации, может иметь следующую симптоматику:
- Головная боль , головокружение, иногда потеря сознания, если межпозвоночная грыжа защемила нерв в шейном отделе.
- Иррадиация сильной болезненности в руку или в ногу.
- Расстройство чувствительности конечностей ( онемение , покалывание или мурашки).
- Возникновение мышечной слабости в руке или ноге – иногда человеку сложно ходить или удерживать в руке ложку.
- Расстройство работы внутренних органов из-за нарушения их иннервации (возникает дискомфорт в сердце, желудке или другом органе в зависимости от места пережатия отростка).
Сначала эти явления носят обратимый характер, но если межпозвонковая грыжа давит на нерв долгое время, то в органах и тканях начинают происходить органические изменения, которые не исчезают после устранения компрессии.
Что делать, если корешок передавила межпозвоночная грыжа, или произошло защемление нерва, а возможности обратиться за врачебной помощью нет? Тогда следует для облегчения состояния больного сделать следующее:
Чего нельзя делать:
Даже в том случае, когда с помощью мазей и пластырей удалось избавиться от боли, надо обследоваться у врача. Если же все принятые меры не приносят облегчения, то человека необходимо госпитализировать.
Любая компрессия нервных отростков, сопровождаемая сильным болевым синдромом, нуждается в стационарном лечении. Оно может проводиться следующим образом:

- Консервативная терапия (медикаментозные препараты для устранения отека и боли, физиотерапия , ЛФК ). В большинстве случаев консервативное лечение дает устойчивый положительный эффект.
- Оперативное удаление грыжевого отростка , когда не удается устранить сдавливание консервативным способом.
- Денервация (прерывание проводимости нервных окончаний). Денервация позвоночника при грыже применяется в случаях, когда оперативное вмешательство невозможно, и позволяет купировать возникновение болевого синдрома на длительное время (до нескольких лет).
Сдавливание нервного окончания выпирающей частью хряща не только доставляет сильный болевой дискомфорт, но и опасно для здоровья. Длительное нарушение иннервации тканей и органов приводит к развитию органической патологии, а в тяжелых случаях – к инвалидности.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отличным способом избавиться от постоянной боли и поддерживать мышечный корсет в тонусе помогут советы от Александры Бониной.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)
Корешковый синдром — симптомокомплекс, формирующийся в результате различных по своей этиологии поражений спинального корешка и проявляющийся симптомами раздражения (боль, мышечное напряжение, анталгическая поза, парестезии) и выпадения (парезы, снижение чувствительности, мышечные гипотрофии, гипорефлексия, трофические расстройства). Диагностируется корешковый синдром клинически, его причина устанавливается по результатам рентгенографии, КТ или МРТ позвоночника. Лечение чаще консервативное, по показаниям проводится хирургическое устранение фактора компрессии корешка.
МКБ-10
- Причины
- Симптомы
- Симптомы поражения отдельных корешков
- Диагностика
- Лечение корешкового синдрома
- Прогноз
- Цены на лечение
Общие сведения

Причины
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают:
- чрезмерные нагрузки на позвоночник,
- гормональные сбои,
- ожирение,
- гиподинамия,
- аномалии развития позвоночника,
- переохлаждение.
Симптомы
Клиника корешкового сидрома складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе — к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Симптомы поражения отдельных корешков
Корешок С1. Боль локализуется в затылке, зачастую на фоне боли появляется головокружение, возможна тошнота. Голова находится в положении наклона в пораженную сторону. Отмечается напряжение подзатылочных мышц и их пальпаторная болезненность.
Корешок С2. Боль в затылочной и теменной области на стороне поражения. Ограничены повороты и наклоны головой. Наблюдается гипестезия кожи затылка.
Корешок С3. Боль охватывает затылок, латеральную поверхность шеи, область сосцевидного отростка, иррадиирует в язык, орбиту, лоб. В этих же зонах локализуются парестезии и наблюдается гипестезия. Корешковый синдром включает затруднения наклонов и разгибания головы, болезненность паравертебральных точек и точки над остистым отростком С3.
Корешок С4. Боль в надплечье с переходом на переднюю поверхность груди, доходящая до 4-го ребра. Распространяется по задне-латеральной поверхности шеи до ее средней 1/3. Рефлекторная передача патологической импульсации на диафрагмальный нерв может привести к появлению икоты, расстройству фонации.
Корешок С5. Корешковый синдром этой локализации проявляется болью в надплечье и по латеральной поверхности плеча, где также наблюдаются сенсорные расстройства. Нарушено отведение плеча, отмечается гипотрофия дельтовидной мышцы, понижен рефлекс с бицепса.
Корешок С6. Боль от шеи распространяется через область бицепса на наружную поверхность предплечья и доходит до большого пальца. Выявляется гипестезия последнего и наружной поверхности нижней 1/3 предплечья. Наблюдается парез бицепса, плечевой мышцы, супинаторов и пронаторов предплечья. Снижен рефлекс с запястья.
Корешок С7. Боль идет от шеи по задней поверхности плеча и предплечья, достигает среднего пальца кисти. Ввиду того, что корешок С7 иннервирует надкостницу, данный корешковый синдром отличается глубинным характером боли. Снижение мышечной силы отмечается в трицепсе, большой грудной и широчайшей мышце, флексорах и экстензорах запястья. Понижен трицепс-рефлекс.
Корешок С8. Корешковый синдром на этом уровне встречается достаточно редко. Боль, гипестезия и парестезии распространяются на внутреннюю поверхность предплечья, безымянный палец и мизинец. Характерна слабость флексоров и экстензоров запястья, мышц-разгибателей пальцев.
Корешки Т1-Т2. Боль ограничена плечевым суставом и областью подмышки, может распространяться под ключицу и на медиальную поверхность плеча. Сопровождается слабостью и гипотрофией мышц кисти, ее онемением. Типичен синдром Горнера, гомолатеральный пораженному корешку. Возможна дисфагия, перистальтическая дисфункция пищевода.
Корешки Т3-Т6. Боль имеет опоясывающий характер и идет по соответствующему межреберью. Может быть причиной болезненных ощущений в молочной железе, при локализации слева — имитировать приступ стенокардии.
Корешки Т7-Т8. Боль стартует от позвоночника ниже лопатки и по межреберью доходит до эпигастрия. Корешковый синдром может стать причиной диспепсии, гастралгии, ферментной недостаточности поджелудочной железы. Возможно снижение верхнебрюшного рефлекса.
Корешки Т9-Т10. Боль из межреберья распространяется в верхние отделы живота. Иногда корешковый синдром приходится дифференцировать от острого живота. Бывает ослабление среднебрюшного рефлекса.
Корешки Т11-Т12. Боль может иррадиировать в надлобковую и паховую зоны. Снижен нижнебрюшной рефлекс. Корешковый синдром данного уровня может стать причиной дискинезии кишечника.
Корешок L1. Боль и гипестезия в паховой области. Боли распространяются на верхненаружный квадрант ягодицы.
Корешок L2. Боль охватывает переднюю и внутреннюю поверхность бедра. Отмечается слабость при сгибании бедра.
Корешок L3. Боль идет через подвздошную ость и большой вертел на переднюю поверхность бедра и доходит до нижней 1/3 медиальной части бедра. Гипестезия ограничена расположенной над коленом областью внутренней поверхности бедра. Парез, сопровождающий этот корешковый синдром, локализуется в четырехглавой мышце и аддукторах бедра.
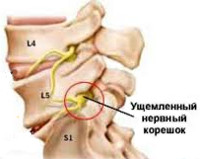
Корешок L5. Боль иррадиирует от поясницы через ягодицу по латеральной поверхности бедра и голени в первые 2 пальца стопы. Зона боли совпадает с областью сенсорных расстройств. Гипотрофия большеберцовой мышцы. Парез экстензоров большого пальца, а иногда и всей стопы.
Корешок S1. Боль в нижнем отделе пояснице и крестце, отдающая по заднелатеральным отделам бедра и голени в стопу и 3-5-й пальцы. Гип- и парестезии локализуются в области латерального края стопы. Корешковый синдром сопровождает гипотония и гипотрофия икроножной мышцы. Ослаблены ротация и подошвенное сгибание стопы. Понижен ахиллов рефлекс.
Корешок S2. Боль и парестезии начинаются в крестце, охватывает заднюю часть бедра и голени, подошву и большой палец. Зачастую отмечаются судороги в аддукторах бедра. Рефлекс с ахилла обычно не изменен.
Корешки S3-S5. Сакральная каудопатия. Как правило, наблюдается полирадикулярный синдром с поражением сразу 3-х корешков. Боль и анестезия в крестце и промежности. Корешковый синдром протекает с дисфункцией сфинктеров тазовых органов.
Диагностика
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков. В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном — поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
Лечение корешкового синдрома
В случаях, когда корешковый синдром обусловлен дегенеративно-дистрофическими заболеваниями позвоночника, используют преимущественно консервативную терапию. При интенсивном болевом синдроме показан покой, обезболивающая терапия (диклофенак, мелоксикам, ибупрофен, кеторолак, лидокаино-гидрокортизоновые паравертебральные блокады), купирование мышечно-тонического синдрома (метилликаконитин, толперизон, баклофен, диазепам), противоотечное лечение (фуросемид, этакриновая кислота), нейрометаболические средства (витамины гр. В). С целью улучшения кровообращения и венозного оттока назначают эуфиллин, ксантинола никотинат, пентоксифиллин, троксерутин, экстракт каштана конского. По показаниям дополнительно используют хондропротекторы (экстракт хряшей и мозга телят с витамином С, хондроитинсульфат), рассасывающее лечение (гиалуронидазу), препараты для облегчения нейрональной передачи (неостигмин).
Длительно протекающий корешковый синдром с хронической болью является показанием к назначению антидепрессантов (дулоксетина, амитриптилина, дезипрамина), а при сочетании боли с нейротрофическими расстройствами - к применению ганглиоблокаторов (бензогексония, ганглефена). При мышечных атрофиях применяют нандролона деканоат с витамином Е. Хороший эффект (при отсутствии противопоказаний) оказывает тракционная терапия, увеличивающая межпозвонковые расстояния и тем самым уменьшающая негативное воздействие на спинальный корешок. В остром периоде дополнительным средством купирования боли может выступать рефлексотерапия, УВЧ, ультрафонофорез гидрокортизона. В ранние сроки начинают применять ЛФК, в период реабилитации — массаж, парафинотерапию, озокеритолечение, лечебные сульфидные и радоновые ванны, грязелечение.
Вопрос о хирургическом лечении возникает при неэффективности консервативной терапии, прогрессировании симптомов выпадения, наличии спинальной опухоли. Операция проводится нейрохирургом и имеет целью устранение компрессии корешка, а также удаление ее причины. При грыжах межпозвонковых дисков возможна дискэктомия, микродискэктомия, при опухолях — их удаление. Если причиной корешкового синдрома является нестабильность, то производится фиксация позвоночника.
Прогноз
Прогноз радикулопатии зависит от основного заболевания, степени компрессии корешка, своевременности лечебных мероприятий. Длительно протекающие симптомы раздражения могут привести к формированию сложно купируемого хронического болевого синдрома. Вовремя не устраненное сдавление корешка, сопровождающееся симптомами выпадения, со временем обуславливает развитие дегенеративных процессов в тканях спинального корешка, приводящих к стойкому нарушению его функций. Результатом становятся инвалидизирующие пациента необратимые парезы, тазовые расстройства (при сакральной каудопатии), нарушения чувствительности.
[ad#body] 
Сейчас принято считать, что грыжа диска протекает в три стадии. Это происходит, только если, с одной стороны, диск разрушается в результате множественных микротравм, а с другой -волокна фиброзного кольца начали дегенерировать. Пролапс диска обычно сопутствует поднятию тяжести с согнутым вперед туловищем.
• В первой стадии (рис.95) сгибание туловища вперед уменьшает высоту дисков впереди и увеличивает межпозвоночное пространство сзади. Вещество пульпозного ядра скатывается кзади, пересекая предшествующие этому разрывы фиброзного кольца.
• Во второй стадии (рис. 96) при поднятии тяжести усиление давления по оси разрушает диск и сильно выдавливает его ядро назад до тех пор, пока оно не достигнет задней продольной связки.
• В третьей стадии (рис.97) при почти выпрямленном туловище канал, проделанный грыжевым выпячиванием. закрывается под давлением позвоночных пластинок, а грыжа остается ущемленной под задней продольной связкой. Это вызывает острую боль в пояснице, или люмбаго, которое соответствует начальной стадии люмбоишиалгии.
Это начальное острое люмбаго может пройти спонтанно или под влиянием лечения, но в результате повторных травм грыжевое выпячивание будет расти в размерах и выходить больше и больше в позвоночный канал. С этого момента оно вступает в контакт с корешком спинно-мозгового нерва, часто с одним из корешков, составляющих седалищный нерв (рис. 98). Фактически [ рыжа часто направлена назад и лате-рально. т.е. туда, где задняя продольная связка наиболее слабая, все более и более отдавливая корешок седалищного нерва, пока он не упрется в заднюю стенку межпозвонкового отверстия, сформированного сочленением между двумя суставными отростками, передней суставной связкой и задним краем желтой связки. С этого момента сдавленный корешок спинно-мозгового нерва будет вызывать боль в соответствующем корешку сегменте и, наконец.
вызовет нарушение рефлексов (снижение ахиллова рефлекса при сдавлении корешка (S1) и моторные нарушения, как при ишиасе с параличом.
Клиническая картина (рис. 99) зависит от уровня возникновения пролапса и сдавления корешка спинно-мозгового нерва.
• При возникновении грыжи (1) на уровне (L4 — L5) сдавливается пятый поясничный корешок (L5) и боль ощущается на задненаружной поверхности бедра, колена, наружной поверхности голени, голеностопного сустава и тыльной поверхности стопы до большого пальца.
• При грыже (2) на уровне (L5 — S1) сдавливается первый крестцовый корешок (S1) и боль ощущается по задней поверхности бедра, колена и голени, пятке и наружной поверхности стопы до мизинца.
Однако это соотношение между уровнем поражения и клинической картиной не абсолютное. Например, грыжа на уровне (L4 — L5) может лежать ближе к средней линии и сдавливать (L5) и (S1) или даже один (S1). И тогда хирургическое вмешательство на уровне (L5 — S1), сделанное в результате сильной боли на уровне (S1), оставляет нетронутым поражение. которое лежит сегментом выше. Сагиттальное сечение (рис.99) показывает, что спинной мозг заканчивается на уровне терминального конуса (СТ), на уровне второго поясничного позвонка. Ниже конуса твердая мозговая оболочка содержит только корешки спинно-мозговьх нервов в виде конского хвоста, которые попарно покидают спинно-мозговой канал на каждом уровне через межпозвонковые отверстия. Твердая мозговая оболочка заканчивается тупиком (D) на уровне третьего крестцового позвонка. Поясничное сплетение (PL), находящееся на уровне (L3 — L4 — L5), образует бедренный нерв (С). Крестцовое сплетение (PS), образованное пояснично-крестцовым стволом (LS) (L5 + анастомоз от L4) и состоящее из соединенных между собой отростков (S1-S2-S3). формирует вместе с бедренным нервом (С) большой и малый седалищные нервы (S).
"NEIRODOC.RU - это медицинская информация, максимально доступная для усвоения без специального образования и созданная на основе опыта практикующего врача."

Если ищете информацию на тему "межпозвонковая грыжа" или ответ на вопрос "грыжа позвоночная что это?", то эта статья для вас. Грыжа межпозвонкового диска поясничного отдела (межпозвонковая или межпозвоночная грыжа) - это одно из проявлений остеохондроза, которое связано с разрывом фиброзного кольца диска (соединительная ткань вокруг диска) и выходом содержимого диска (пульпозного ядра) за пределы фиброзного кольца. Надо отличать грыжу межпозвонкового диска от протрузии. Протрузия диска- это просто выпячивание диска, возникающее из-за перерастяжения фиброзного кольца. Как правило, она не вызывает сдавления нервных структур и не подлежит хирургическому лечению. Бывает секвестрированная грыжа межпозвонкового диска поясничного отдела - это, когда содержимое диска вываливается в позвоночный канал (место, где находится спинной мозг с нервными корешками) под заднюю продольную связку или разрывая последнюю, непосредственно в эпидуральное пространство (пространство вокруг дурального мешка, состоящего из твердой мозговой оболочки снаружи и нервных корешков внутри). Секвестр может быть полностью лишен связи с межпозвонковым диском, поэтому иногда со временем, теряя жидкость, уменьшается в размерах и может совсем исчезнуть.
По расположению внутри позвоночного канала выделяют медианную грыжу диска поясничного отдела позвоночника (срединную), когда грыжа располагается по средней линии, парамедианную грыжу диска (латеральную), когда грыжа уходит влево или вправо от средней линии и фораминальную грыжу диска, когда грыжа заходит в межпозвонковое отверстие (форамину), через которое проходит корешковый нерв. Кроме того, грыжа может лежать под корешком и дуральным мешком, может находиться между дуральным мешком и корешком, может лежать сверху на корешке и дуральном мешке, а может и вовсе прободать дуральный мешок и находиться в его полости вместе с корешками, но такое бывает очень редко. А со временем грыжа вообще может стать плотной и оссифицироваться (окостенеть), что тоже бывает редко.
Чаще всего межпозвонковые грыжи встречаются в пояснично-крестцовом и шейном отделах позвоночника. Такое частое расположение связано с самыми большими нагрузками на поясничный отдел и самой большой подвижностью шейного отдела, кроме того прилично высока масса головы относительно шейного отдела. Эти отделы позвоночника больше изнашиваются, чем грудной отдел позвоночника. Грыжи межпозвонковых дисков поясничного отдела позвоночника чаще бывают на нижнем уровне (между пятым поясничным позвонком и первым крестцовым L5-S1, между четвертым и пятым поясничными позвонками L4-L5) и реже на верхнем уровне (между первым и вторым поясничными позвонками L1-L2, между вторым и третьем поясничными позвонками L2-L3, между третьим и четвертым поясничными позвонками L3-L4).
Причины грыжи диска поясничного отдела позвоночника.
В настоящее время нет точных данных о заболеваниях позвоночника. Есть только ряд теорий: инволютивная, механическая, имунная, гормональная, сосудистая, инфекционная и наследственная. Все эти теории переплетаются друг с другом и дополняют друг друга.
Повышение внутридискового давления и разрыв ослабленного фиброзного кольца, которое с возрастом теряет эластичность и прочность. Что приводит к повышению давления внутри диска? Сидячий образ жизни. Если приходится много сидеть, то Вы в группе риска. В сидячем положении нагрузка на поясничный отдел позвоночника значительно возрастает, в сравнении с положением стоя, а если сидеть еще и согнувшись, то нагрузка становится еще больше. Поднятие тяжестей - одна из частых причин грыжи диска. Резкие наклоны так же могут привести к этому заболеванию. На картинке схематично изображено образование грыжи диска с последующей компрессией ею нервного корешка.
В последнее время остеохондроз позвоночника молодеет. Все чаще встречаются пациенты с грыжей диска в возрасте от 16 до 25 лет. Это расплата за современный малоподвижный образ жизни или неправильные физические нагрузки.
Симптомы грыжи диска поясничного отдела.
Основные симптомы грыжи межпозвоночного диска поясничного отдела связаны со сдавлением грыжей нервных корешков. Можно выделить симптомы раздражения и симптомы выпадения. Первые связаны с раздражением корешка грыжей, а вторые говорят уже о появлении органических изменений в нервном корешке из-за сдавления питающих его сосудов. К сожалению симптомы выпадения трудно восстановимы даже после операции и могут остаться на всю жизнь.
Прежде всего это боль, которая может иметь колющий, режущий, давящий или ноющий характер. Некоторые сравнивают эту боль даже с зубной болью. При грыже межпозвоночного диска поясничного отдела боль будет в пояснице и может отдавать в ягодицу, одну или обе ноги. Для грыж нижних уровней характерна боль по задней поверхности ноги. Для грыж верхних уровней характерна боль по передней поверхности бедра, иногда может отдавать в пах.
При грыжах нижнего поясничного уровня может повышаться рефлекс Ахилова сухожилия, а при грыжах нижнего поясничного уровня может повышаться коленный рефлекс. Вообще рефлексы при грыжах повышаются редко.
Симптом Лассега характерен для поясничных грыж межпозвонковых дисков нижнего уровня. Определяется он следующим образом: лежа на спине, доктор поднимает по очереди Ваши выпрямленные ноги. При появлении тянущей боли по задней поверхности бедра до угла в 60º, симптом считается положительным, а степень его выраженности зависит от угла между горизонталью и ногой. Чем острее этот угол, тем выраженнее симптом. Симптом Вассермана характерен для поясничных грыж верхнего уровня. Проверяется он так: лежа на животе, доктор сгибает в коленных суставах по очереди Ваши выпрямленные ноги. При появлении боли по передней поверхности бедра симптом считается положительным.
При раздражении нервных корешков могут быть парестезии, такие как чувство покалывания, жжения.
Снижение болевой и температурной чувствительности или как чаще говорят пациенты - онемение. Надо отличать онемение субъективное, которое ощущает человек и онемение объективное, которое проверяется покалыванием иглой поверхности кожи. Иногда бывает, что субъективное онемение есть, а объективного нет. При грыжах поясничного отдела позвоночника, в зависимости от уровня, онемение может быть на голени, в стопе, может быть только в пальцах стопы или одном большом пальце.
При грыжах межпозвонковых дисков нижнего поясничного уровня может быть парез (слабость) или плегия (отсутствие движений) стопы. Причем для грыжи L5-S1 характерен парез мышц, сгибателей стопы, то есть не получится встать на носочки, а для грыжи L4-L5 характерен парез мышц, разгибателей стопы, то есть не получится стоять на пятках.
Атрофия мышц - симптом, говорящий о длительном заболевании. Бывает, некоторые отмечают, что похудела рука или нога - это и есть атрофия.
Ослабление и выпадение рефлексов. Могут ослабляться и выпадать все те же рефлексы, которые упомянуты в группе симптомов раздражения.
Нарушение функции тазовых органов, то есть процессов дефекации и мочеиспускания - грозный симптом, указывающий на компрессию так называемого конского хвоста (пучёк нервных корешков, находящихся на уровне пояснично-крестцового отдела позвоночника) и на необходимость срочного хирургического вмешательства.
Ниже приведены самые частые синдромы сдавления отдельных нервных корешков шейного и поясничного отделов позвоночника.
Синдром сдавления корешка L4 (диск L3-L4) – иррадиация болей в передневнутренние отделы бедра, голени и внутреннюю лодыжку, снижение чувствительности на передней поверхности бедра, слабость четырёхглавой мышцы, снижение или утрата коленного рефлекса.
Синдром сдавления корешка L5 (диск L4-L5) – иррадиация болей из верхней ягодичной области в наружные отделы бедра и голени, иногда с распространением на тыл стопы, на I-III пальцы, снижение чувствительности в этой же зоне; слабость перонеальной группы мышц, возможна гипотрофия, слабость разгибателя I пальца стопы.
Синдром сдавления корешка S1 (диск L5-S1) – иррадиация болей из средней ягодичной области в задненаружные или задние отделы бедра, голени, в пятку с переходом на наружный край стопы и IV–V пальцы, снижение чувствительности в задненаружных отделах голени и наружных отделах стопы; гипотрофия большой ягодичной и икроножной мышц, слабость икроножной мышцы, снижение или отсутствие ахиллова и подошвенного рефлексов.
Диагностика грыжи межпозвоночного диска поясничного отдела.
Если Вас беспокоят симптомы, описанные в этой статье, это еще не значит, что у Вас грыжа межпозвонкового диска. Боли в спине, в ногах и руках, онемение и изменение рефлексов могут быть и при других заболеваниях. Самое главное, что нельзя не в коем случае заниматься самолечением. Нужно обратиться к неврологу или нейрохирургу. Профессионал Вас осмотрит и назначит все необходимые обследования. Методом выбора при подозрении на грыжу межпозвонкового диска является МРТ (магнитно-резонансная томография), так как именно это исследование очень хорошо показывает мягкие ткани, в том числе межпозвонковые диски и нервные структуры, в отличии от КТ (компьютерной томографии), которая малоинформативна в диагностике межпозвонковых грыж, показывая лучше всего костную ткань.
Лечение грыжи диска поясничного отдела.
Есть два способа лечения грыжи межпозвоночного диска поясничного отдела - хирургическое и консервативное.
Абсолютными показаниями к операции в срочном порядке являются:
- Нарушение функции тазовых органов;
- Выраженный плохокупирующийся анальгетиками болевой синдром;
- Появление и нарастание слабости (парезов) в руках и (или) ногах.
Можно конечно отказаться от операции при наличии абсолютных показаний, но в этом случае Вам грозит инвалидность.
Во всех остальных случаях операция выполняется в плановом порядке и основным показанием к ней является качество Вашей жизни. Если привыкли к боли и можете с ней жить дальше, если вас не смущает появившееся онемение, если есть эффект от консервативной терапии, если боитесь операции и категорически не хотите оперироваться, несмотря не на что, тогда можно обойтись и без операции. Если беспокоит только болевой синдром в позвоночнике и ноге или руке и нет симптомов выпадения, то около 1 месяца возможна консервативная терапия. Обострение может пройти на фоне консервативной терапии, а если симптоматика сохраняется, тогда уж надо предлагать операцию.
При определении показаний к операции по удалению грыжи диска нельзя абсолютно полагаться на размер грыжи из заключения МРТ. Во-первых, грыжа может быть маленькой, например, размером 0,5 см, но находиться четко под нервным корешком в форамине и сколько не лечись консервативно, будет этот корешок раздражать. Во-вторых, ширина позвоночного канала у всех разная и у кого-то грыжа, размерами от 0,5 см до 1,0 см может сдавливать нервный корешок, а у кого-то будет свободно болтаться в канале. Поэтому нельзя сказать абсолютно, прочитав заключение МРТ, что грыжа, размером 0,5 см маленькая и ее точно не нужно оперировать, а грыжа, размером 1,0 см большая и ее точно нужно оперировать. При определении показаний к операции, мы к каждому пациенту подходим индивидуально. Сопоставляем его клинические данные (неврологический статус, жалобы, анамнез) с данными снимков МРТ (визуальный размер грыжи, ее расположение, локализацию и характер), именно снимков, а не только заключения.
В настоящее время есть только два оптимальных способа хирургического удаления грыжи диска поясничного отдела позвоночника.
Первый - это микродискэктомия. Считается золотым стандартом. Выполняется микродискэктомия через разрез кожи вдоль позвоночника, длинной примерно 5 см. Далее разрезается апоневроз, мышцы позвоночника отслаиваются от остистых отростков и дужек позвонков. Специальными "пистолетными" кусачками подкусываются дужки смежных позвонков и удаляется желтая связка. Объем резекции костных структур определяется у всех индивидуально, в зависимости от картины МРТ и анатомии пациента. Попадаем в позвоночный канал, где находится дуральный мешок, нервный корешок и грыжа межпозвонкового диска, которая, как я писал выше, может располагаться по-разному. Удаляется грыжа диска поясничного отдела и разрушенная часть диска. Операция делается под микроскопом с использованием микрохирургического инструментария. Наркоз общий эндотрахеальный.
Второй - это эндоскопическое чрезкожное удаление грыжи диска поясничного отдела позвоночника. В настоящее время все больше набирает популярность из-за его малой травматичности. Делается из разреза кожи длинной около 1 см сбоку от позвоночника. Но не все грыжи межпозвоночного диска поясничного отдела можно прооперировать этим способом. В основном это латеральные и фораминальные грыжи.
При любом способе удаления грыжи диска, как и при любой операции могут быть осложнения. В первую очередь - это кровотечение и инфекционные осложнения. При некоторых индивидуальных особенностях, у пациентов с сахарным диабетом и у полных пациентов может плохо заживать послеоперационная рана.
Если оперирован только один уровень с одной стороны, то пациент активизируется уже на следующий день. Если оперировано больше одного уровня или один уровень с двух сторон, то активизация определяется индивидуально и возможна через 2-3 дня после операции. В понятие активизации входит подъем пациента с кровати, начало ходьбы и лечебная физкультура. Подъем происходит из положения лежа на животе или на четвереньках, но не через положения сидя. Вставать и ходить нужно в специальном ортопедическом пояснично-крестцовом корсете. Носить корсет придется постоянно в среднем около 1 месяца с момента операции, следующий месяц происходит постепенный отказ от корсета и одевать его следует только в периоды физической активности. Второй месяц носить корсет постоянно нельзя, так как собственные мышцы ослабнут. Лечебная физкультура направлена на укрепление мышц спины и брюшной стенки с целью создания своего собственного естественного мышечного корсета.
Сидеть, наклоняться вперед и назад после операции нельзя в среднем около 1 месяца. Далее постепенно нужно начинать присаживаться лучше на жесткую и ровную поверхность с прямой спиной и на небольшие временные промежутки. Резких наклонов и поворотов в пояснице придется избегать всю жизнь.
Нельзя садиться за руль и ездить в транспорте в положении сидя в течение 2-3 месяцев после операции (можно ездить в качестве пассажира полулежа, разложив сиденье).
Нельзя поднимать тяжести. Для всех понятие тяжести, конечно индивидуально, но в среднем поднимать больше 3-5 кг в течение 3 месяцев не стоит.
В течение 3 месяцев после операции не следуют ездить на велосипеде, заниматься игровыми видами спорта (футбол, волейбол, баскетбол, теннис и т.д.).
Периодически нужно разгружать позвоночник (отдых в положении лежа по 20-30 минут в течение дня).
Нельзя переохлаждаться, так как это может спровоцировать обострение.
Желательно не курить и не употреблять алкоголь в течение всего срока реабилитации. Интимная жизнь не противопоказана.
Когда сформируется рубец на коже, можно и нужно заниматься плаванием. Плавание очень хорошо укрепляет мышцы спины.
Через месяц после операции в неосложненных случаях можно приступать к работе (вопрос о сроках и конкретно выполняемой работе решается в каждом случае индивидуально с лечащим врачом).
Если соблюдать все рекомендации и ограничения, то можно свести до минимума риск рецидива грыжи диска.
Послеоперационная рана заживает у всех по-разному в разные сроки и процесс заживления зависит от многих факторов. Нет строгих стандартов по срокам снятия швов, да и быть их не может. В среднем у большинства пациентов снятие швов происходит на 10-14 сутки после операции. Некоторым приходится оставить швы до 1 месяца. Так или иначе, но тактику определяет Ваш лечащий врач. Советую Вам соблюдать его рекомендации.
В послеоперационном периоде, как правило, боль в ноге проходит практически сразу. Ну большая ее часть точно. Может побаливать место операции, может быть какой-то дискомфорт в ноге в форме периодического покалывания, чувства тяжести. Онемение, которое было до операции, в послеоперационном периоде может держаться долго и может вообще не пройти. Иногда для борьбы с отеком нервного корешка используют банальные Эуфиллин с Дексаметазоном внутривенно капельно при отсутствии противопоказаний, что хорошо помогает большинству пациентов. Неплохо с послеоперационным отеком справляется L-лизина эсцинат. На период амбулаторного лечения по показаниям назначаются сосудистые препараты, витамины группы В и антихолинэстеразные препараты.
Консервативная терапия сводится к назначению нестеройдных противовоспалительных препаратов (НПВС), например, Ксефокам, Мовалис и т.д. Витаминов группы В (витамины не только улучшают метаболические процессы в нервных структурах, но совместно с НПВС усиливают обезболивающий эффект), например, Мильгамма, Нейромультивит и т.д. Миорелаксантов, при наличии напряжения мышц позвоночника, например, Мидокалм, Сирдалуд и т.д. Неплохо помогает Катадолон, он имеет одновременно миорелаксирующий и обезболивающий эффекты (могут быть противопоказания, необходимо проконсультироваться с врачом). Сосудистых препаратов для улучшения микроциркуляции в области нервных структур, например, Трентал. Блокад с местным анестетиком и гормональным препаратом, чаще всего это Гидрокортизон или Дипроспан с Новокаином или Лидокаином (перечень выполняемых блокад можно посмотреть в разделе об авторе). Лечебной физкультуры, массажа и физиотерапии. Помните, что могут быть противопоказания при использовании тех или иных лекарственных средств, поэтому нужно проконсультироваться с врачом.
Материалы сайта предназначены для ознакомления с особенностями заболевания и не заменяют очной консультации врача. К применению каких-либо лекарственных средств или медицинских манипуляций могут быть противопоказания. Заниматься самолечением нельзя! Если что-то не так с Вашим здоровьем, обратитесь к врачу.
Если есть вопросы или замечания по статье, то оставляйте комментарии ниже на странице или участвуйте в форуме. Отвечу на все Ваши вопросы.
При использовании материалов сайта, активная ссылка обязательна.
Читайте также:


