Симптомы менингоэнцефалита при опоясывающем лишае
Статьи основанные на советах специалистов
Статьи основанные на советах специалистов
Симптомы менингоэнцефалита при опоясывающем лишае
Опоясывающий лишай
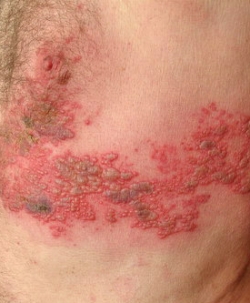
Опоясывающий лишай это инфекционный дерматоз, который врывается обычно вирусом ветряной оспы. Эта болезнь обычно характеризуется не только поражением кожи в виде сыпи и пузырьков, она еще и поражает нервную систему человека.
Чаще всего эта болезнь может возникнуть у тех лиц, которые переболели в детстве ветряной оспой. Опоясывающий лишай заразен, человек который заболел этой болезнью является заразным, кроме того этот вирус легко передается детям. Однако при инфицировании ребенка, он заболеет не опоясывающим лишаем, а ветряной оспой. В группу риска, обычно, входят люди с ослабленным иммунитетом в возрасте после 50 лет.
Этот лишай располагается по пути нервных стволов, наиболее часто на боковых поверхностях туловища человека, но возможно и поражение любых частей тела. В начале этой болезни появляется зуд и жгучая боль. Очень часто этот процесс совпадает с общей слабостью и повышением температуры тела. Через время появляется сыпь, которая начинает постепенно превращаться в отечные пятна красноватого оттенка. Эти пятна через несколько дней становятся пузырьками, которые наполнены прозрачным содержимым, как при герпесе или при ветряной оспе. Эти пузырьки очень быстро высыхают, образовываю корочки, после отпадения, которых остается небольшая пигментация. Опоясывающий лишай на фото виден именно в этой стадии.
Опоясывающий лишай симптомы
Инкубационный период при опоясывающем лишае (от перенесения первичной инфекции до активизации) продолжается многие годы. Выделяют следующие клинические формы болезни:
-
ганглиокожные; ушные и глазные; гангренозную (некротическая); опоясывающий лишай с поражением вегетативных ганглиев; менингоэнцефалитическую; диссеминированную.
Наиболее распространенная ганглиокожная форма болезни начинается остро с лихорадки, симптомов общей интоксикации и резко выраженных жгучих болей в месте будущих высыпаний. Через 3-4 дня (иногда только через 10-12 дней) появляется характерная сыпь. Локализация болей и сыпи соответствует пораженным нервам (чаще межреберным) и имеет опоясывающий характер. Боли иногда становятся нестерпимыми, усиливаются при малейшем прикосновении к коже, при охлаждении, движении. На месте везикулезной сыпи вначале возникает инфильтрация и гиперемия кожи, на которой затем сгруппированно появляются пузырьки, заполненные прозрачным, а затем и мутным содержимым. Пузырьки засыхают и превращаются в корочки. Иногда болезнь характеризуется интоксикацией и невралгическими болями, сыпь отсутствует. При появлении кожных высыпаний боли становятся обычно менее интенсивными.
Характерные клинические симптомы имеют глазная и ушная формы опоясывающего лишая. При глазной форме поражается тройничный узел (гассеров узел) и высыпания локализуются по ходу ветвей тройничного нерва (на слизистых оболочках глаза, носа, на коже лица). При ушной форме в процесс вовлекается коленчатый узел, а высыпания появляются на ушной раковине и вокруг нее, могут быть и в наружном слуховом проходе. Может развиться паралич лицевого нерва. Высыпанию предшествуют симптомы общей интоксикации и лихорадка. Резко выражена невралгия тройничного нерва, которая может продолжаться в течение нескольких недель. При глазной форме наблюдаются специфический вирусный кератит, реже ирит, глаукома.
Гангренозная (некротическая) форма опоясывающего лишая развивается обычно у ослабленных лиц. Отмечается глубокое поражение кожи с формированием в последующем рубцов. Можно думать, что в генезе этих форм определенную роль играет наслоение бактериальной инфекции.
Менингоэнцефалитическая форма встречается относительно редко. Заболевание отличается тяжелым течением, летальность выше 60%. Эта форма начинается с ганглиокожных проявлений, чаще в области межреберных нервов, хотя может быть и в шейном отделе. В дальнейшем появляются симптомы менингоэнцефалита (атаксия, галлюцинации, гемиплегия, менингеальные симптомы, может наступить кома). Время от появления кожных высыпаний до развития энцефалопатии колеблется от 2 дней до 3 нед.
Любая из приведенных выше форм может сопровождаться поражением вегетативных ганглиев с развитием необычных для опоясывающего лишая симптомов (вазомоторные расстройства, синдром Горнера, задержка мочеиспускания, запоры или понос).
Опоясывающий лишай лечение
Лечение опоясывающего лишая обязательно нужно начинать, как только появились ее первые признаки. Во время лечения обычно назначают анальгетики и противовирусные препараты. Во время проведения комплексного лечения обязательно приписывают прием препаратов, которые нормализуют нервную систему. Отличный эффект при лечении этой болезни оказывает местное воздействие с помощью УВЧ и УФО. Если эту болезнь начинать лечить своевременно, то болевые проявления исчезнут через 3-5 недель.
Впервые дни болезни проводятся мероприятия, направленные на борьбу с интоксикацией, снятие болей и предупреждение генерализации инфекции. Широкое распространение ветряной оспы обусловливает наличие антител в нормальном человеческом иммуноглобулине. Этот препарат назначают внутримышечно возможно раньше в дозе 5-10 мл. Достаточно однократного введения. Обязательно введение человеческого иммуноглобулина при лечении лиц, у которых болезнь возникла на фоне применения цитостатиков, кортикостероидов, иммунодепрессантов, при наличии тяжелых сопутствующих заболеваний (лейкозы, лимфогранулематоз, ВИЧ-инфекция и др.).
Препараты, угнетающие иммуногенез, должны быть отменены. Антибиотики назначают лишь при возникновении вторичных бактериальных осложнений. При высокой лихорадке для борьбы с интоксикацией вводят 5% раствор глюкозы, раствор Рингера-Локка, изотонический раствор натрия хлорида. Назначают витамины. Трудную задачу представляет снятие мучительных болей. Используют ненаркотические анальгетики в сочетании с транквилизаторами, иногда приходится прибегать к назначению наркотиков. Дополнительно проводят электрофорез новокаина, новокаиновую блокаду, назначают диатермию.
При появлении герпетических высыпаний местно применяют те же препараты, что и при ветряной оспе. При гангренозных формах повторно вводят увеличенные дозы (10-20 мл) нормального человеческого иммуноглобулина, внутримышечно назначают антибиотики, обладающие противостафилококковой активностью (оксациллин, эритромицин, гентамицин, рифампицин). Местно используют мази, содержащие антибиотики (тетрациклиновая, эритромициновая). При тяжелых формах болезни используют внутривенное введение рибавирина в дозе 15 мг/кг в сутки в виде длительной (в течение 12 ч) внутривенной инфузии. Введение ацикловира не уменьшает болей, но предупреждает развитие висцеральных осложнений.
Что такое опоясывающий герпес (опоясывающий лишай)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Опоясывающий герпес (опоясывающий лишай) — это инфекционное заболевание, которое возникает у людей, переболевших ветряной оспой. Его вызывает вирус Varicella zoster (вирус ветряной оспы), который активизируется из латентного состояния и поражает задние корешки спинного мозга, межпозвоночные нервные узлы (ганглии) и кожу.
Клинически характеризуется умеренно выраженным синдромом общей инфекционной интоксикации, везикулёзной сыпью по ходу чувствительных нервов, вовлечённых в процесс, и выраженными болями.
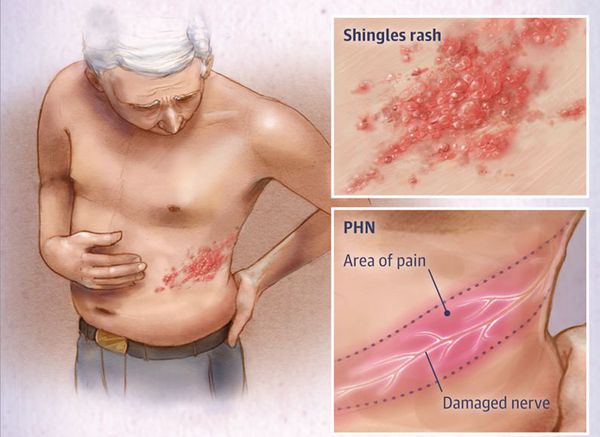
Семейство — Herpesviridae (от греч. herpes — ползучий)
Вид — вирус герпеса 3 типа — Varicella zoster (VZV, HHV-3).
Varicella zoster — ДНК-содержащий клеточно-ассоциированный вирус овальной формы. В диаметре он достигает 120-179 нм. Покрыт липидной оболочкой с гликопротеиновыми шипиками. Имеет антигены как снаружи, так и внутри (сердцевинные антигены). Их количество и качество непостоянно. Других вариантов патогена не найдено.
После того, как человек перенёс ветряную оспу, вирус ретроградным обратным путём перемещается по отросткам нервных клеток (аксонам) к ганглиям. Там он пожизненно сохраняется в латентном состоянии. Антигены вируса на поверхности инфицированных нейронов отсутствуют. Это не позволяет иммунной системе распознать данные клетки.
Для животных непатогенен. Очень неустойчив во внешней среде, изменяется при нагревании. Солнечная радиация, свежий воздух при проветривании, стандартные дезинфицирующие средства и жирорастворители убивают вирус почти мгновенно [1] [2] [5] [7] [9] [10] .
Заболеванию подвержены люди, которые перенесли ветряную оспу (как правило, давно) при снижении иммунореактивности организма. К ним относятся пожилые, беременные, ВИЧ-инфицированные, люди после стресса или трансплантации органов — получающие иммуносупрессивную терапию (подавление нежелательных реакций иммунной системы) и другие иммунодепрессированные контингенты.
Так как заболевание развивается из-за реактивации вируса, уже находящегося в организме, опоясывающий герпес называют эндогенной болезнью.
Заболевание не носит массовый характер. У него нет чёткой сезонности. Чуть чаще болеют женщины и представители белой расы.
Люди с опоясывающим герпесом являются источником распространения вируса и могут быть опасны в плане заражения ветряной оспой у ранее не болевших людей, особенно детей.
В среднем заболеваемость находится на уровне 10-12 случаев на 1000 человек старше 60 лет. В последнее десятилетие наблюдается рост заболеваемости в более младших возрастных группах.
У ВИЧ-инфицированных опоясывающий герпес — достаточно частое проявление при снижении уровня СД4 (белых кровяных телец) ниже 0,5 на 10 9 /л. При отсутствии прогрессирующей иммуносупрессии повторные рецидивы наблюдаются редко (не более 5 % случаев) [1] [3] [5] [7] [10] .
Симптомы опоясывающего герпеса
Инкубационный период в привычном понимании отсутствует, так как опоясывающий герпес — это не первичная инфекция. Может пройти вся жизнь, а манифестация так и наступит, хотя вирус в организме присутствует.
Предугадать развитие болезни сложно. Её начало и проявления широко различаются и зависят от степени тяжести. Заболеванию может предшествовать стресс, травма или ОРЗ.
Выделяют симптоматику отдельных форм опоясывающего лишая.
Эта форма начинается с продромы — лёгкое недомогание, нарушения чувствительности, умеренные болевые ощущения в местах будущих высыпаний. Этот период длится до семи дней. Затем боли становятся выраженными, появляется лихорадка, умеренно выраженный синдром общей инфекционной интоксикации. Иногда боли усиливаются даже при дуновении ветра (т.н. аллодинические боли — от неболевых раздражителей).
Через 3-10 дней в этих местах на фоне покраснения появляется везикулёзная сыпь. При этом интенсивность боли обычно снижается. Сыпь возникает с одной стороны, ограниченная областью иннервации одного сенсорного ганглия. Везикулы имеют тенденцию к группировке.
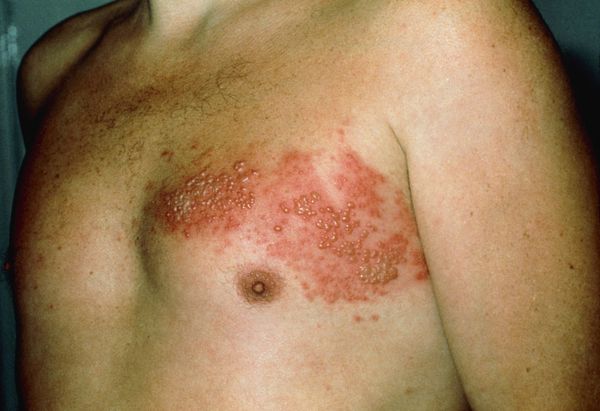
В дальнейшем содержимое везикул мутнеет, иногда вскрывается. Через 4-5 дней от появления сыпи появляются корочки. Они исчезают на 2-4 неделе болезни.
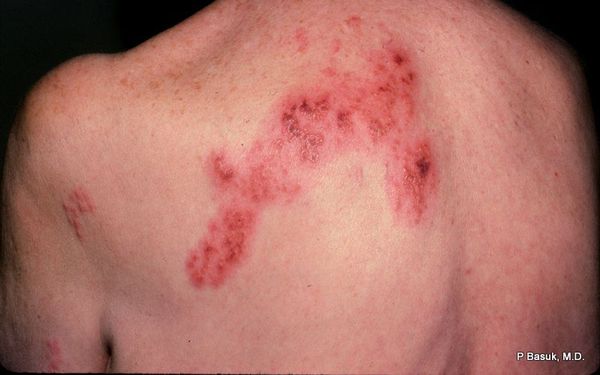
Разрешаются в ысыпания бесследно, но только при отсутствии расчёсов и глубоких воспалительных повреждений. А вот болевые феномены могут сохраняться длительно, иногда до года. Это требует своевременной противовирусной терапии и купирования боли.
В целом боли при опоясывающем герпесе достаточно выраженные, усиливаются при движении, прикосновении (даже незначительном). Их можно расценить как острые (с продромы и до одного месяца), подострые (1-4 месяца) и хронические (более 4 месяцев – постгерпетическая невралгия – типичная нейропатическая боль). Характер болей может быть различным – постоянным и спонтанным, чаще жгучим, давящим. Иногда боли сравнивают с ударом тока. Они могут причинять значительные физические страдания больным, нарушать сон, изматывать пациента.
Локализация болей и сыпи соответствует проекции поражённых нервов.
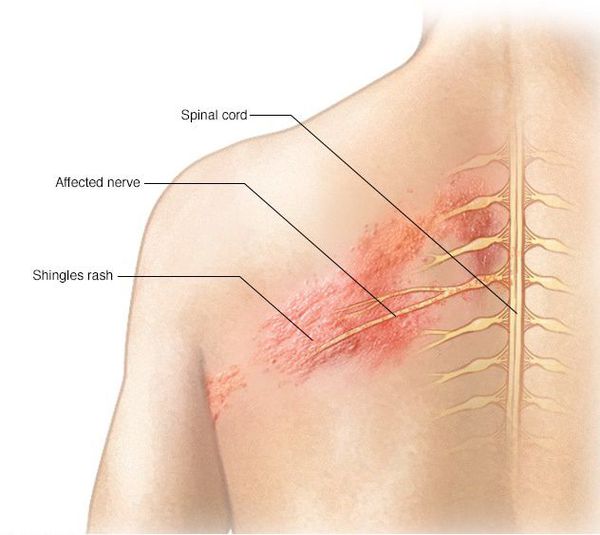
Высыпания появляются на лице, носе и глазах. Это связано с поражением тройничного нерва и гассерова узла. Сыпь распространяется от уровня глаза до теменной области, резко прерывается по срединной линии лба. Иногда процесс затрагивает глаз.
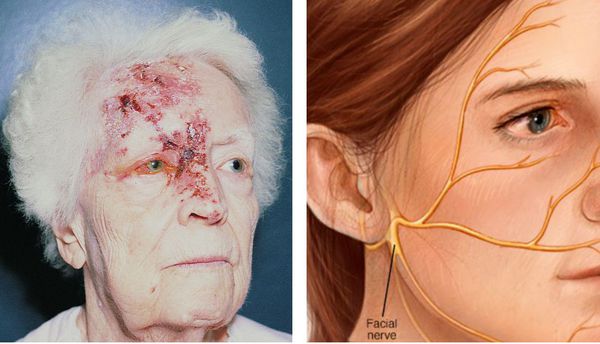
Поражается коленчатый узел. При этом захватывается ушная раковина, наружный слуховой проход. Может возникнуть паралич лицевого нерва и лицевой мускулатуры — т.н. синдром Ханта. Теряется вкусовая чувствительность.
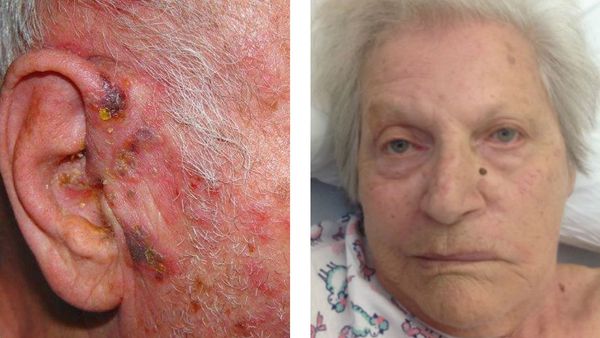
Возникает глубокое поражение кожи. Формируются грубые рубцы, иногда с геморрагическим пропитыванием содержимого — геморрагическая форма. Чаще всего развивается у пожилых людей с отягощённым соматическим анамнезом — сахарным диабетом, язвенной болезнью и т. д.
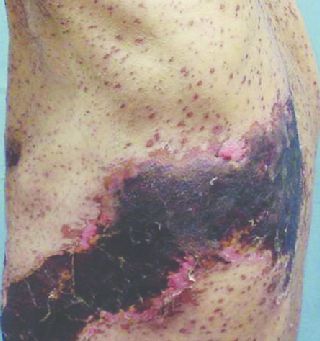
Чаще наблюдается при расположении сыпи на голове. Повышается температура, возникают головные боли, тошнота и рвота, не приносящая облегчения, менингеальный синдром, нарушения сознания, кома. Летальность при этом состоянии — свыше 60 %.
Возникает при СПИДе. Высыпания распространяются по всему кожному покрову. Часто при этом поражаются внутренние органы — лёгкие, мозг, печень, почки. Прогноз неблагоприятный.
Характерные высыпания отсутствуют, но есть явный болевой синдром. Диагностика крайне затруднительна. Из-за очень позднего диагноза лечение сводиться лишь к купированию боли. Применение противовирусных препаратов в отсроченный период явно не влияет на процесс.
У беременных опоясывающий герпес (при отсутствии ВИЧ) обычно не имеет каких-либо отличий. Он не влияет на течение беременности и не вызывает поражения плода/ребёнка [2] [3] [6] [8] [10] .
Патогенез опоясывающего герпеса
Даже спустя много лет после перенесённой ветряной оспы вирус сохраняется в межпозвоночных нервных узлах и задних корешках спинного мозга. Под воздействием провоцирующего фактора (ВИЧ, стресса, приёма иммунодепрессантов, онкологии, радиации, пересадки органов и других) он активизируется и выходит из нервных клеток. Продвигаясь по аксонам чувствительных нервных стволов (чаще межрёберных, тройничного нерва) до кожного покрова, вызывает характерное поражение кожи — болезненную везикулёзную сыпь.
Такой процесс происходит у людей с наличием специфических антител класса G в низких концентрациях и сниженным уровнем клеточного иммунитета.
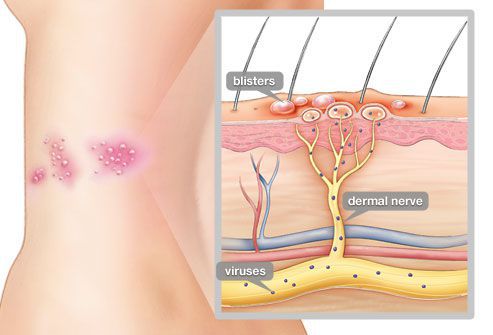
Патоморфологические изменения кожи напоминают изменения при простом герпесе:
- возникает внутриклеточный и межклеточный отёк эпидермиса;
- в верхних отделах росткового слоя образуются пузырьки;
- происходит баллонирующая дегенерация и дистрофия цитоплазмы — клетки шиповатого слоя округляются, увеличиваются и отделяются друг от друга и разрушаются;
- появляются гигантские клетки, которые содержат несколько ядер, в том числе с эозинофильными включениями.
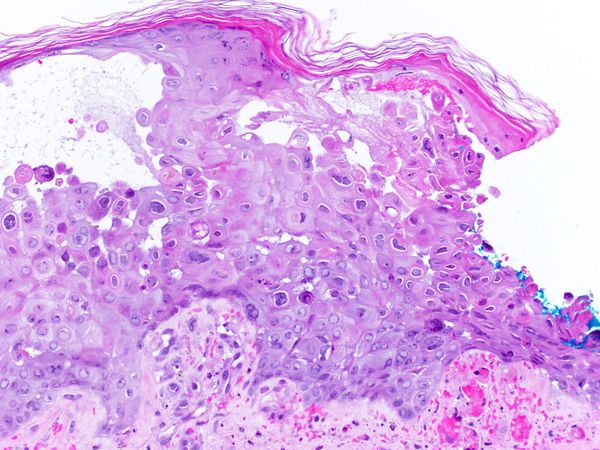
В патогенезе болезни ведущими являются не эпителиотропные свойства вируса, а нейротропные. Из-за часто повторяющихся болевых стимулов, частичного повреждения миелиновой оболочки, покрывающей аксоны и нейроны, и участков чувствительных нервов вирус повышает чувствительность ноцицепторов центральной нервной системы [1] [2] [5] [7] [10] .
Классификация и стадии развития опоясывающего герпеса
МКБ-10 (Международная классификация болезней) выделяет семь вариантов опоясывающего герпеса (B02):
- B02.0 — опоясывающий лишай с энцефалитом;
- B02.1 — опоясывающий лишай с менингитом;
- B02.2 — опоясывающий лишай с другими осложнениями со стороны нервной системы: постгерпетический ганглионит узла коленца лицевого нерва, полиневропатия, невралгия тройничного нерва;
- B02.3 — опоясывающий лишай с глазными осложнениями: блефарит, конъюнктивит, иридоциклит, ирит, кератит, кератоконъюнктивит, склерит;
- B02.7 — диссеминированный опоясывающий лишай;
- B02.8 — опоясывающий лишай с другими осложнениями;
- В02.9 — опоясывающий лишай без осложнений.
По клинической картине выделяют две основные формы заболевания:
- Типичная (без осложнений и с осложнениями):
- эритематозная — покраснения;
- везикулёзная — покраснение с образованием везикул (пузырьков);
- пустулёзная — покраснение, везикулы, нагноение пузырьков;
- буллёзная — тяжело протекающая форма с появлением на коже пузырей, наполненных экссудатом, впоследствии нередко нагнаивающихся.
- Атипичная (без осложнений, с осложнениями):
- абортивная — наблюдается лишь гиперемия, иногда возникают папулы, но без везикул, т. е. без пузырьков;
- геморрагическая — содержимое везикул пропитывается кровью;
- гангренозная — с некрозом тканей;
- генерализованная — обширные высыпания, поражающие несколько участков кожи;
- диссеминированная (в т. ч. у ВИЧ-инфицированных) — обширные высыпания с поражениями внутренних органов; крайне неблагоприятный прогноз;
- опоясывающий герпес с поражением органа зрения (офтальмогерпес с развитием кератита, эписклерита, иридоциклита) и неврита зрительного нерва;
- опоясывающий герпес с поражением слизистой полости рта, глотки, гортани, ушной раковины и слухового прохода.
По степени тяжести заболевание может быть:
- лёгким;
- среднетяжёлым;
- тяжёлым (с осложнениями) [1][2][10]
Осложнения опоясывающего герпеса
- Поперечный миелит — острое воспаление серого и белого вещества одного или нескольких прилегающих сегментов спинного мозга. Возникают головные, шейные и спинные боли. Затем добавляется чувство слабости, опоясывающей скованности груди и живота — двигательные параличи, задержка мочи и кала. Для диагностики проводится МРТ и анализы ликвора.
- Менингоэнцефалит — резкое повышение температуры, сильная головная боль, тошнота, рвота, менингеальный симптомы, нарушение сознания. Диагностируется с помощью МРТ и анализов ликвора. Прогноз неблагоприятный.
- Офтальмогерпес — покраснение, нарушение зрения, боль в глазу. В итоге приводит к глаукоме и слепоте.
- Отит — боли в ухе, повышение температуры тела, выделения из уха, нарушения слуха. Может привести к глухоте.
- Ганглионеврит — воспаление нервного ганглия с относящимися к нему нервными стволами. Сопровождается выраженными стреляющими, жгучими болезненными ощущениями, которые возникают из-за малейших воздействий на поражённый очаг. Возникает в основном у пожилых больных при отсутствии своевременного лечения.
- Бактериальная суперинфекция — нагноение участков высыпаний.
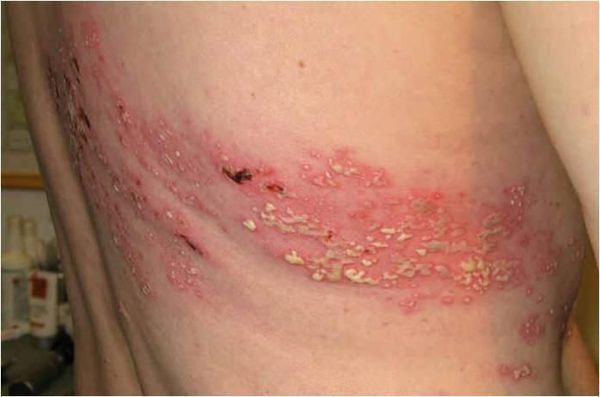
- Диссеминация у больных СПИДом — распространение вируса. Приводит к бронхиту, эзофагиту, гастриту, колиту, циститу, миозиту, перикардиту, плевриту, перитониту, пневмонии, гепатиту, миокардиту и артриту[1][4][9][10] .
Диагностика опоясывающего герпеса
- Клинический анализ крови: нормоцитоз (нормальные размеры эритроцитов) или лейкопения (сниженное количество лимфоцитов). При присоединении вторичной флоры возможен нейтрофильный лейкоцитоз — чрезмерно повышенный уровень нейтрофилов. СОЭ в норме или повышена.
- Биохимический анализ крови: как правило, без существенных отклонений, зависит от распространённости процесса и наличия сопутствующих заболеваний.
- ИФА-диагностика крови: выявление повышенного титра IgG антител как маркера инфицирования вирусом, нарастание титра в 4 раза, иногда появление IgM к вирусу ветряной оспы.
- ПЦР биологического материала (отделяемого высыпаний, ликвора, крови): выявление ДНК вируса.
- Экспресс-методы — изучение под микроскопом мазков-отпечатков из высыпаний: обнаруживаются гигантские многоядерные клетки — симпласты — с внутриядерными включениями и специфические антигены с моноклональными антителами. Проводится в основном в научных целях.
- Общий анализ мочи неинформативен [1][2][5][7][9][10] .
- везикулёзный осповидный риккетсиоз — пребывание на очаговой территории, факт укусу клеща, первичный аффект, панваскулит (воспаление стенок сосуда), генерализованная лимфаденопатия;
- инфекция простого герпеса — одиночные пузырьки, чаще в области губ и половых органов, отсутствие явных болей;
- ветряная оспа — контакт с больным ветряной оспой или опоясывающим герпесом, отсутствие ветряной оспы в прошлом, единичные несливающиеся везикулы по всему телу, отсутствие болей в местах высыпаний;
- энтеровирусная инфекция — теплое время года, преимущественное поражение кистей и стоп, в основном папулёзные элементы сыпи, часто в совокупности с синдромом поражение ЖКТ;
- укусы блох и клопов — яркая зудящая сыпь — папулы, гиперемия в местах укусов — первичные аффекты, наличие элементов в основном на открытых участках кожи;
- болевая форма терапевтических заболеваний до характерных высыпаний — стенокардия, инфаркт, печёночная и почечная колики — заключение делается на основании характерных изменений биохимии, УЗИ и ЭКГ;
- рожистое воспаление — отсутствие везикул, характерный вид пламени [1][3][4][10] .
Лечение опоясывающего герпеса
Пациентов с тяжёлыми формами опоясывающего герпеса необходимо госпитализировать в инфекционный стационар. Остальные больные при отсутствии серьёзных сопутствующих состояний могут лечиться на дому.
В первую очередь показан приём препаратов прямого противогерпетического действия (на основе ацикловира) в высоких дозировках. Он снижает выраженность и длительность инфекционного и постинфекционного (болевой синдром) процесса.
Начать такое нужно как можно раньше — не позднее семи дней от начала болезни и трёх дней от появления сыпи.
При применении препаратов в более поздние сроки их эффективность резко снижается, так как вирус уже достиг пика своего развития и вызвал каскад иммунонейропатологических реакций.
Использование местных средств против герпеса — мазей и кремов — оказывает слабый терапевтический эффект.
Для подсушивающего, местного антисептического действия используют любой местный антисептик подобного рода — цинковые болтушки, растворы бриллиантового зелёного.
При обширных поражениях, сопровождающихся выраженной воспалительной реакцией, используются противовоспалительные средства, глюкокортикостероиды и противоаллергические препараты.
При выраженных болях (ганглионевритах) стандартные противоболевые средства (НПВС) малоэффективны, поэтому предпочтение следует отдавать антиконвульсантам центрального действия и антидепрессантам. Физиотерапия ослабляет болевые ощущения. Приём витаминов, БАДов и т. п. явного значения не имеет [1] [2] [3] [8] [10] .
Прогноз. Профилактика
При неосложнённых и локализованных формах болезни прогноз благоприятный. При развитии ганглионевритических болей может существенно снизиться качество жизни на достаточно длительный срок (до года), а при менингоэнцефалитической и диссеминированной формах — на ещё более серьёзный срок, нередки летальные исходы.
Профилактика болезни в очаге не проводится. После пребывания больного в палате для дезинфекции достаточно проветрить помещение (при диссеминированных формах).
В целях неспецифической профилактики опоясывающего герпеса нужно постараться вести здоровый образ жизни, сбалансировано и полноценно питаться, избегать стрессовых ситуаций.
В качестве специфической профилактики используются вакцины против ветряной оспы — "Варилрикс" и "Окавакс". Их можно делать как до болезни ветряной оспы (детям и неболевшим взрослым), так и после (пожилым людям с риском реактивации вируса).
В США для вакцинации взрослых используют вакцину Zostavax (в России не зарегистрирована). Она позволяет снизить риск развития опоясывающего герпеса на 51 %, а риск постгерпетической невралгии — на 67 % [1] [7] [10] .
-
вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
Герпетический энцефалит и менингит представляют собой воспалительный процесс вещества головного мозга или его оболочек, инициированный одним из вирусов семейства герпеса.
Причиной заболевания в подавляющем большинстве становятся рецидивы герпесвирусных инфекций, причем все представители семейства способны привести к вовлечению в процесс мозга.
Маленькие дети чаще страдают от энцефалита в результате врожденного инфицирования или заражения после родов, в то время как старшие переносят болезнь на фоне ветрянки или мононуклеоза.
Патология протекает тяжело и может привести к инвалидизации при несвоевременном лечении.
Причины

Воспаление мозга могут вызвать различные представители семейства и чаще всего причиной считается ВПГ 1 типа. Далее, в структуре поражения головного мозга выделяют вирус Варицелла-Зостер при ветрянке или опоясывающем лишае.
Реже причиной становится ВПГ 2 типа, вирус Эпштейна-Барр при инфекционном мононуклеозе, цитомегаловирус и 6,7 разновидности.
Если простой герпес 1 типа и вирус ветряной оспы способны вызвать герпетический энцефалит у лиц с нормальным иммунитетом при наличии отягощающих факторов, то остальные герпесвирусные инфекции осложняются энцефалитом при иммунодефиците.
В возрастной категории от 6 месяцев до 20 лет и у лиц старше 50 лет герпетический энцефалит развивается чаще всего.
Герпетический энцефалит является наиболее тяжелой формой патологического процесса по сравнению с другими вирусами.
До внедрения в схемы лечения ацикловира смертность составляла 80%, сейчас показатель летальности при герпесном энцефалите составляет 10%. После перенесенной болезни стойкий неврологический дефицит отмечают у 13% пациентов.
Вирусные агенты могут поражать как вещество мозга, так и оболочки. В первом случае болезнь называют энцефалитом, во втором – менингитом, а при вовлечении в процесс всех структур – менингоэнцефалитом.
Оболочки мозга, пораженные вирусом, приводят к серозному менингиту, при присоединении бактериальной флоры – гнойному.
Герпетический энцефалит способен протекать в хронической форме, имеющей аутоиммунную природу.
У большинства пациентов энцефалит при простом герпесе развивается на фоне хронической рецидивирующей инфекции, а не при первичном заражении.
В процессе очередного обострения при наличии отягощающих факторов вирус проникает в вещество головного мозга из области его неактивного состояния: узел тройничного нерва, обонятельный нерв.
По веточкам нервов ВПГ проникает в височные и передние доли вещества головного мозга.
Специалисты отмечают, что чаще всего энцефалит при простом герпесе развивается при врожденных дефектах в генах, отвечающих за работу иммунитета, например, дефицит выработки интерферона.
Энцефалит при ветряной оспе диагностируется преимущественно у детей с ослабленным иммунитетом или влиянием на него провокаторов.
Поражение мозга или его оболочек вирусом Зостер регистрируется у лиц с опоясывающим лишаем, поражающим кожу головы, лица, орган зрения и слуха.
На фоне инфекционного мононуклеоза вирусное воспаление мозга и оболочек формируется нечасто.
Тяжелое течение заболевания иногда сопровождается энцефалитом у детей. ВЭБ, ЦМВ, вирусы 6 и 7 типа в подавляющем большинстве инициируют воспалительные процесс в веществе головного мозга при ВИЧ и СПИД.
Провокаторы энцефалита у взрослых:
- пожилой возраст;
- зависимость от алкоголя и наркотиков;
- иммунодефицит;
- лечение ГКС и цитостатиками;
- опухолевые процессы и химиотерапия;
- болезни крови, аутоиммунные процессы;
- беременность;
- гормональные патологии в стадии декомпенсации.
Факторы, провоцирующие воспаление мозга при герпесе у младенцев:
- недоношенность;
- внутриутробная гипоксия;
- задержка развития плода;
- алкогольная фетопатия;
- хронические инфекции у матери;
- гестоз и гестационный сахарный диабет.
При действии провокаторов ребенок, заразившийся вирусом в период новорожденности или до года может перенести герпесвирусную инфекцию с осложнением в виде энцефалита.
Симптомы энцефалита у взрослых

Признаки опасного заболевания делят на общемозговые и очаговые. На фоне отека вещества мозга, а также блокирования нормального оттока ликвора, формируются общемозговые симптомы, включающие лихорадку, интоксикацию, рвоту, головную боль, судороги.
Типичные симптомы герпетического энцефалита:
- острое начало;
- высокая температура;
- интенсивная головная боль вплоть до неврологических отклонений;
- нарушение ориентации в пространстве;
- изменения в личностных качествах, поведении;
- судороги с потерей сознания и без;
- очаговая симптоматика в зависимости от пораженной доли.
Очаговые симптомы зависят от области мозга, которая подверглась вирусной атаке.
Признаки поражения лобных долей:
- ходьба становится шаткой;
- паралич определенной части тела;
- затруднения в речи (подбор времени, падежей, подходящих слов);
- бодрствующая кома.
Симптомы воспаления теменных долей:
- потеря способности к письму, чтению, счету;
- невозможность найти определенное место в пространстве;
- нарушение тактильной чувствительности.
Очаговые симптомы при поражении височной доли:
- галлюцинации зрительной и слуховой разновидности;
- глухота;
- непонимание речи;
- амнезия;
- приступы эпилепсии;
- шум в ушах.
Поражение затылочных долей:
- потеря зрения;
- выпадение определенных полей из зрения;
- иллюзии зрительного характера, вспышки света, мерцание в каждом глазу по отдельности.
На фоне течения любой герпесвирусной инфекции, осложняющейся энцефалитом, отмечается прогрессирование имеющихся симптомов, повышение температуры, загруженность сознания, судороги, впадение в кому.
Симптомы менингита и менингоэнцефалита

Для вирусных инфекций, включая герпес, не характерно преимущественное вовлечение только оболочек головного мозга, чаще всего основное заболевание, рецидив, сопровождаются именно острым герпесным менингоэнцефалитом.
Поражение вещества и оболочек мозга протекает с общемозговыми, очаговыми симптомами и клиникой воспаления оболочек.
Клиника герпетического менингита и менингоэнцефалита:
- показатели температуры тела достигают фебрильных значений;
- судороги;
- нестерпимая головная боль;
- многократная рвота, которая не приносит облегчения;
- светобоязнь, избыточная слуховая и тактильная чувствительность;
- подкожные кровоизлияния;
- боль при надавливании на область глаз;
- ригидность мышц затылка – невозможность прикоснуться подбородком к груди;
- очаговые симптомы (смотреть выше).
Признаки герпесного менингита способны начаться крайне быстро – менее, чем за одни сутки от начала инфекции. Возможен летальный исход от шока инфекционного происхождения.
Признаки хронического менингоэнцефалита
Клиническое течение хронической формы имеет волнообразный характер. Периоды ремиссии описываются головной болью, высокой или низкой температурой, в некоторых случаях рвотой.
Накануне обострения в продромальной фазе отмечается возбуждение, психоз, судороги, нестабильность памяти, нарушения речи, галлюцинации, бред, паранойя. По мере прогрессии возникает расстройство движений, нарушение дыхания, кома.
Последствия болезни у взрослых
Вирусное воспаление как вещества, так и оболочек мозга приводит к ряду последствий. К ним относят:
- хронические расстройства личности, обусловленные перенесенной очаговой симптоматикой;
- хроническая усталость;
- нарушение внимания и памяти;
- парезы и параличи;
- эпилепсия;
- рассеянный склероз в будущем;
- слабоумие;
- паркинсонизм;
- шизофрения.
Ряд специалистов считают энцефалит причиной формирования синдрома Альцгеймера.
Симптомы и последствия у детей

Тяжелое течение различных герпесвирусных инфекций у детей может привести к воспалению мозга и оболочек. Виновниками чаще становятся простой герпес у новорожденных, ЦМВ и ВЭБ у младенцев и более старших детей. Врожденные инфекции, которые сопровождаются энцефалитом, как правило, приводят к тяжелым последствиям.
- фебрильная лихорадка;
- пульсация и набухание родничков у младенцев;
- выгибание тела дугой (голова запрокинута назад);
- очень сильный крик монотонного характера;
- возбуждение;
- заторможенность;
- спутанность сознания;
- судороги;
- коматозное состояние;
- тошнота и рвота;
- подкожные кровоизлияния;
- затруднение дыхания;
- посинение кожи или ее бледность;
- очаговые симптомы (смотреть выше).
Заболевание у маленьких детей отличается тяжелым течением, чаще всего оставляющим различные последствия в виде задержки психо-моторного, речевого развития, парезов и параличей, эпилепсии, гидроцефалии.
Диагностика и лечение
Пациентов с признаками менингита или энцефалита срочно госпитализируют в отделение реанимации и интенсивной терапии для купирования острого процесса и стабилизации состояния.
Выполняют оценку общемозговой и очаговой симптоматики и с использованием специфических методик.

Стандартом диагностики является люмбальная пункция, исследование спинномозговой жидкости и ПЦР на вирусы герпеса. Если первый результат ПЦР на герпес отрицательный, выполняют повторную пункцию и анализ на 4 день.
В ликворе отмечается повышение уровня лимфоцитов, белка, уровня давления, нормальную прозрачность и бесцветность, нормальные значения глюкозы.
Далее, проводят МРТ (в первые сутки болезни), ЭЭГ и КТ головного мозга.
С целью диагностики герпетического энцефалита врачи применяют специальные критерии, имеющие различную степень важности.
Обязательным критерием считают:
- наличие изменения психического статуса, проявляющееся в нарушении сознания;
- изменение личности;
- медлительность, вялость, усталость.
- длительность изменения психики продолжается более суток;
- иные причины, которые могли бы к этому привести, исключены.
Дополнительные критерии, из которых наличие двух предполагает, а трех и более – подтверждает энцефалит:
- повышение температуры тела на протяжении трех суток;
- судороги, которые возникли впервые в жизни;
- наличие очаговых неврологических симптомов;
- повышение количества лимфоцитов в ликворе;
- патологические изменения в веществе мозга на КТ, МРТ и других исследованиях;
- отклонения на электроэнцефалограмме.

Лечение энцефалита и серозного менингита, инициированного простым герпесом, вирусом Варицелла-Зостер подразумевает скорейшее введение ацикловира, валацикловира или фамцикловира внутривенно.
Чем раньше будет начато противовирусное лечение, тем меньше негативных последствий оставит болезнь. Также применяют противогерпетический иммуноглобулин.
Лечение воспаления мозга и оболочек, ассоциированных с ЦМВ, ВЭБ проводят интерфероном, ганцикловиром, фоскарнетом.
Для купирования острого воспаления вводят преднизолон, дексаметазон. С целью снятия отека мозга – мочегонные. Также вводят и противосудорожные средства, проводят оксигенотерапию.
Восстановительный период длительный. Протекает под контролем лечащего врача и реабилитолога.
Так как герпетический энцефалит и менингоэнцефалит чаще развивается на фоне обострений соответствующих инфекций при их хроническом течении, следует обращаться к врачу для решения вопроса о диагностике и лечении иммунодефицита.
Усугубление течения острой герпесвирусной инфекции должно стать поводом для немедленного обращения за медицинской помощью, так как при развивающемся энцефалите счет может идти на часы.
Своевременное лечение острого вирусного воспаления головного мозга предотвращает тяжелые последствия.
Полезное видео
Читайте также:


