Восстановление после абсцесса головного мозга
Абсцесс головного мозга (АГМ) – это очаговое поражение высшего отдела ЦНС со скоплением гноя в мозговом веществе, ограниченным капсулой. Гнойный компонент образуется в результате попадания в структуры головного мозга бактерий, грибковой инфекции, простейших микроорганизмов.
Распространенными возбудителями абсцесса являются такие формы патогенных агентов, как стафилококки, стрептококки, менингококки, протеи, эшерихия коли и др. Зачастую диагностируется одновременно две и более бактерии, а также комбинация анаэробных и аэробных инфекций. При этом абсцесс может быть одиночным и множественным. Проникновение в мозговые ткани гноеродного источника происходит контактным, травматическим, гематогенным путем.
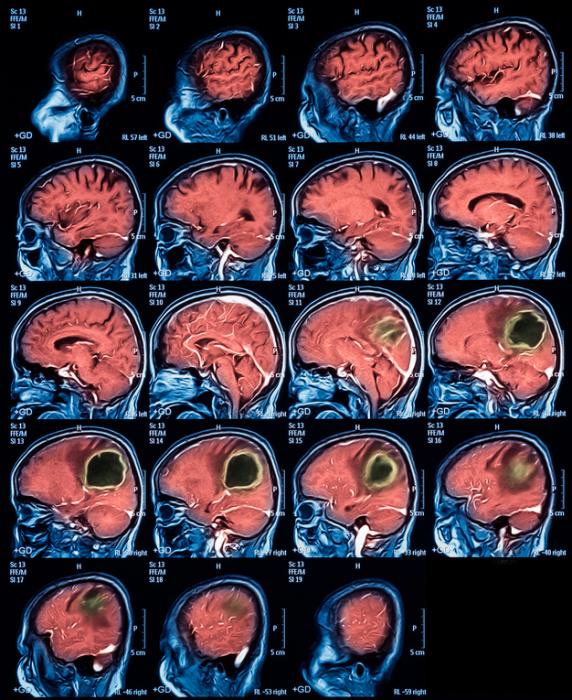
Диагноз на снимках.
Гнойное поражение мозга – явление достаточно редкое, но опасное. На 100 тыс. человек, госпитализированных в неврологический стационар, приходится 1 случай с данной патологией. Опасность прогрессирующего абсцесса состоит в развитии тяжелых осложнений: угнетение функций ЦНС, судорожные припадки, гидроцефалия (водянка головного мозга), воспаление костных вместилищ мозга и пр. Определяются очень высокие риски инвалидности и смертности.
Эпидемиологическая ситуация
Несмотря на факт широкого внедрения бактерицидных препаратов мощного действия, успехи микробиологической и тепловизионной диагностики, медико-статистический показатель уровня заболеваемости остается относительно константным.
- Патология может развиться на любом этапе жизни, но согласно статистике, средний возраст пациентов составляет от 35 до 45 лет.
- Распространенность случаев абсцесса головного мозга среди мужского и женского населения идет в соотношении 2:1. То есть, мужчины в 2 раза чаще подвержены заболеванию, чем женщины.
- Из 100% больных около 25% составляют дети и подростки, не достигшие 15 лет. Заболеваемость у малышей до двух лет на практике встречается крайне редко, преимущественно на фоне перенесенного менингита с грамположительной флорой.
- На почве перенесенного отита среднего уха болезнь достигает пика развития у детей и взрослых старше 40 лет.
- Последствия различных форм синуситов в виде АГМ в основном наблюдаются у людей 10-30 лет.
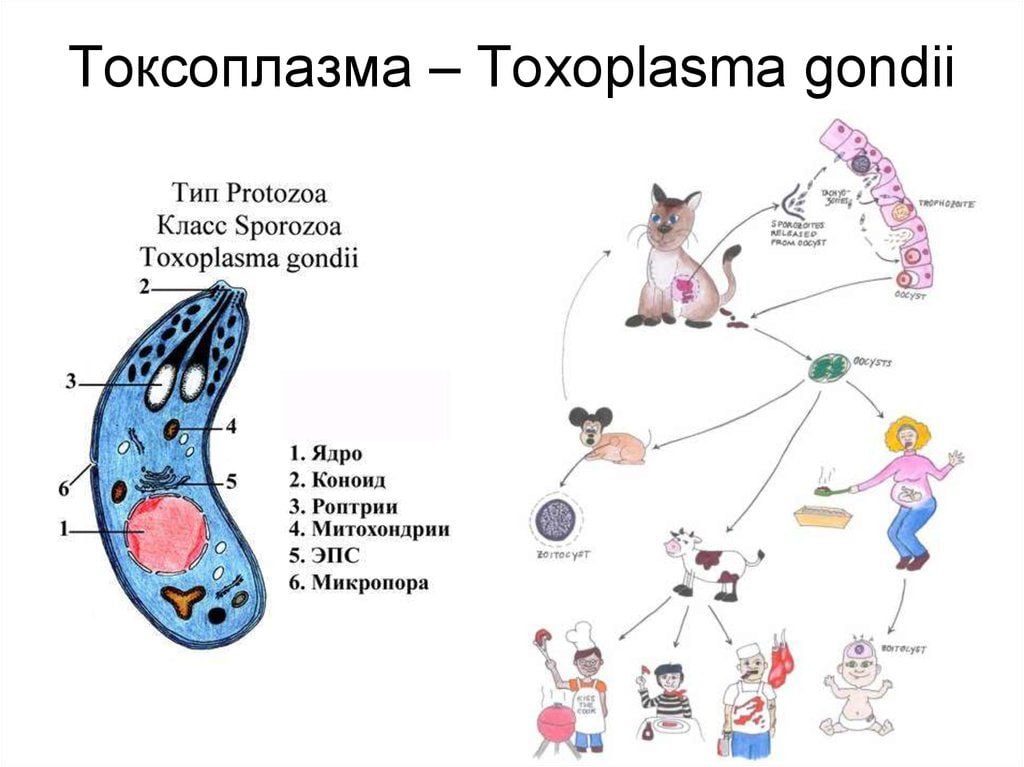
- Абсцессы головного мозга – преобладающий вид внутричерепных инфекционных процессов у ВИЧ-инфицированных больных. При ВИЧ чаще всего его возбудителем является токсоплазма (до 30% случаев).
К сожалению, вероятность летального исхода не исключена: смерть по причине АГМ наступает у 10% пациентов. Патология может угрожать и инвалидизацией, которая возникает у 50% больных, даже после лечения. У 1/3 оставшихся в живых пациентов, последствием АГМ становится эпилептический синдром.
Что способствует образованию гноя в мозге?
Благоприятную почву для внедрения инфекции в мозг создает снижение иммунитета в сочетании с наличием патогенного источника в организме. На фоне угнетенной иммунной системы получить осложнение в виде внутричерепного абсцесса возможно даже от ангины, гайморита или отита. Акцентируем, острые воспаления среднего или внутреннего уха и придаточных пазух носа в 45% случаев являются виновниками абсцессов ГМ. Кроме того, часто источниками заражения выступают:
- хронические инфекции легких – бронхоэктатическая болезнь, пиоторакс, абсцедирующая пневмония;
- остеомиелит костей;
- холецистит;
- инфекционные патологии ЖКТ;
- инфекции органов малого таза.
Несколько реже причинными факторами являются осложнения следующих патологий:
- бактериальный эндокардит;
- наследственный геморрагический ангиоматоз;
- ВПС – врожденные пороки сердца;
- бактериальный менингит (традиционно осложняется абсцессом у детей, у взрослых в основном нет).

Также абсцессы головного мозга могут образоваться из-за развившегося гнойного осложнения после плановой нейрохирургической операции или тяжелой ЧМТ. Как правило, их обуславливает ауреус стафилококк. Постоперационные последствия составляют примерно 0,5%-1,5% в общей структуре абсцессов головного мозга. При пенетрирующих черепно-мозговых травмах, то есть при открытых ранениях черепа с нарушением целостности твердой мозговой оболочки, риск инфицирования с развитием гнойно-септического патогенеза крайне высокий.
Заражение мозга гноеродными бациллами может осуществляться по одному из механизмов:
- контактным путем – прямой перенос инфицированного материала через область, примыкающую к остеиту/остеомиелиту, или ретроградный через вены-эмиссарии (н-р, при ЛОР-инфекциях остеомиелитах челюсти и др.);
- гематогенным (метастатическим) путем – диссеминация возбудителя происходит через кровеносное русло из отдаленной (первичной) зоны локализации инфекции (как вариант, при эндокардитах, легочных поражениях, урогенитальных, кишечных инфекциях и т. д.);
- травматическим способом – заражение нервной ткани при непосредственном взаимодействии раневой поверхности с внешней средой (это – местное посттравматическое и послехирургическое инфицирование).
Особенно стоит подчеркнуть, что в значительной мере подвержены такой болезни ослабленные люди, имеющие сложные диагнозы: сахарный диабет, рак, наркомания, СПИД.
Патогенез: как развивается процесс?
Развитие заболевания складывается из отдельных 4 этапов, или стадий:
- Первый этап – ранняя инфильтрация. В течение первых 3 суток после попадания болезнетворного агента формируется слабо отграниченный диффузный очаг воспаления с деструкцией мозговой ткани и отечностью вокруг.
- Второй этап – поздний церебрит. Центр очагового воспаления на 4-9 день претерпевает нагноение и некротизацию, что сопровождается образованием полости. Полость заполняет полужидкий гнойный экссудат. По внешней части скапливаются фибропласты.
- Третья стадия – зарождение глиозной капсулы. С 10-13 суток начинается закладываться защитная капсула абсцесса. Так, отмечается интенсификация роста слоя фибропластов, окаймленного ободком неоваскуляризации. Вместе с этим отмечается реактивный астрорцитоз.
- Последний этап (4 ст.) – окончательное формирование капсулы. Капсулярная составляющая вокруг заполненной гнойной полости полноценно уплотняется (в этом принимает участие реактивный коллаген). Некротический фокус приобретает четкие очертания.
Дальнейшие процессы на последнем этапе зависят от вирулентности болезнетворной флоры, пути распространения, иммунного статуса пациента, уровня гипоксии пораженных мозговых структур. Правильность диагностических и лечебных мероприятий не в меньшей мере повлияет на степень прогрессии АГМ. Регрессировать болезнь самостоятельно, как правило, не может. Без адекватной терапии в подавляющем большинстве внутренний объем абсцесса увеличивается, не исключается и появление новых по периферии капсулы инфицированных участков.
Клиническая картина: какие симптомы должны насторожить?
Клинические признаки абсцесса головного мозга могут быть выражены по-разному – от жуткой головной боли до целого симптомокомплекса церебральных расстройств. Поле концентрации болевого синдрома в голове напрямую связано с локализацией гнойника. Но, заметим, локальные признаки могут быть не столь выраженными, а то и вообще отсутствовать. Подобное стечение ситуации препятствует своевременной диагностике, быстрому принятию специализированных мер терапии, от скорости которых зависит прогноз исхода. Симптоматика, которая должна послужить стимулом для немедленного обращения к врачу:
- интенсивные головные боли, они преимущественно бывают распирающего, давящего, пульсирующего характера в определенном месте (часто обостряются по утрам);
- лихорадочные явления с интоксикацией – озноб, гипертермия тела, тошнота, рвота, головокружения, упадок сил;
- гиперестезии различного вида – неприятные ощущения при прикосновении к коже, ползание мурашек и покалывание, непереносимость яркого света и шума;
- расстройство остроты зрения, проптоз глаза, отечность века, отек лица;
- нарушения со стороны органов слуха в виде ощущения звуков в ушах, снижения или обострения звукового восприятия;
- симптом Кернинга – невозможность разгибания нижней конечности из согнутого положения под углом 90 градусов в ТБС и коленном суставе;
- симптом Брудзинского – при пассивном сгибании одной ноги противоположная нога рефлекторно сгибается или при пассивном приведении головы вперед конечности невольно сгибаются;
- резкие болевые феномены по ходу тройничного и затылочного нерва, при надавливании на наружную стенку слухового прохода или на область скуловой кости;
- ригидность шейных мышц, затрудняющих опускание головы к груди и ее запрокидывание кзади;
- необъяснимые мышечные боли в конечностях, судороги, эпилептические припадки;
- нарушение сердечного и дыхательного ритма (брадикардия, рефлекс Кушинга), повышение систолического (верхнего) давления;
- нарастающее угнетение сознания с возможным падением в обморок, проблемы с координацией, заторможенность мозговой деятельности.
Каждый должен понимать, что подобные симптомы – не норма для организма, тем более, если они имеют тенденцию к повторению. Поэтому, чем недоволноваться и получить инвалидизирующие осложнения или подвергнуть себя смертельному риску, лучше лишний раз поволноваться и пройти дифференциальную диагностику. Если болезнь подтвердится, неотложно требуется квалифицированная медицинская помощь.
Диагностические процедуры на выявление АГМ
Подозревая заболевание, больного подвергают тщательным обследованиям для опровержения или установления факта его наличия на аргументированных основаниях. Необходимо учесть, что в позднем периоде клиническая картина сходна с клиникой опухолей головного мозга. Огромную роль в диагностике играет принцип дифференцирования. Он базируется на данных анамнеза об инфекционно-воспалительных заболеваниях пациента и применении методов визуализационного исследования.
Компьютерная томография с контрастом – основополагающий метод, позволяющий отличить гнойный патогенез в мозговых тканях от внутричерепных новообразований, установить точное место локализации, размер, вид и множественность очага, перифокальные признаки. В качестве вспомогательных приемов диагностики для уточнения диагноза применяются:
- магниторезонансное исследование;
- эхоэнцефалография;
- церебральная ангиография;
- абсцессография.
Пациенту выписывают направления на общие лабораторные анализы, которые являются обязательной частью любой программы диагностики. Но, как обозначают специалисты, лабораторные тесты, в отличие от нейровизуализационных способов, ключевой роли не играют в постановке диагноза. Например, СОЭ, высокие значения С-реактивного белка, повышенное содержание лейкоцитов характеризуют множество состояний организма, связанных с воспалениями и инфекциями. То есть, это не конкретизированные, а общеинфекционные показатели. Более того, посевы на бактериемию в доминирующем количестве (почти у 90% пациентов) в итоге оказываются стерильными.
Методы лечения абсцесса головного мозга
Данная патология относится к проблеме нейрохирургического профиля, почти всегда ее лечат хирургическим путем. Обязательно оперативное вмешательство должно сочетаться с антибиотикотерапией. Нейрохирурги в зависимости от тяжести медицинской проблемы, показаний и противопоказаний применяют 3 способа хирургического устранения мозгового абсцесса.
Консервативная инъекционная, пероральная антибиотикотерапия в усиленном и продолжительном режиме уместна сугубо в начале развития инфекционного процесса, когда прошло не более 14 суток. При этом размеры очага не должны превышать 2 см в диаметре, максимум 3 см, а проблемный участок не должен иметь признаков формирования капсулы.
На практике, все же специалисты чаще имеют дело уже с запущенной болезнью, имеющей отграничительную капсулу. Безоперационный подход здесь нецелесообразен, с проблемой борются исключительно при помощи выше озвученных оперативных вмешательств.
Где лучше пройти лечение?
Предпочтительнее оперироваться за границей, в клиниках, безупречно оснащенных передовыми кадрами (нейрохирургами, анестезиологами, реабилитологами и пр.), высокотехнологичным оборудованием для диагностики и хирургии. Это позволит вам рассчитывать на минимизацию вероятности развития интра- и послеоперационных последствий: остеомиелита черепных костей, эпилепсии, гидроцефалии, мозговой гематомы, парализации тела и т. д.

Центральный Военный Госпиталь г.Прага.
Отличная нейрохирургическая база, что подтверждают мировые эксперты и отзывы пациентов, находится в Чехии. Чешские медучреждения признаны передовыми по оказанию оперативной помощи больным с разными поражениями нервной системы, включая операции по поводу абсцессов головного мозга любой локализации и тяжести.
В Чехии все услуги хирургии – это продуманные инновационные тактики, которые предполагают безопасный доступ, комфортное и безболезненное перенесение манипуляций, быструю реабилитацию и восстановление качества жизни до уровня здорового человека. Стоят здесь процедуры на мозге головы в 2 раза меньше, чем в Германии или Израиле, и это при не менее качественном исполнении лечебного процесса.
В лечении абсцессов головного мозга имеются два основных направления – консервативная терапия и оперативное лечение. Выбор метода лечения абсцесса мозга зависит от вида, стадии развития заболевания, сопутствующих осложнений.
Консервативное лечение абсцесса мозга – в каких случаях показана медикаментозная терапия?
На начальных стадиях развития рассматриваемого заболевания, а именно – в стадии энцефалита (2-3 недели от начала заболевания) показано консервативное лечение, в частности – терапия антибиотиками.
Направление терапии может быть определено бактериологическим лабораторным анализом гноя (посредством пункции), а также стереотаксической биопсией.
Лекарственные препараты, применяемые для лечения абсцессов головного мозга:
- Антибиотики группы цефалоспоринов III поколения — цефтриаксон, цефотаксим, цефиксим.
- Ванкомицин.
- Метронидазол (или, при абсцессе вследствие травмы головы – рифампицин).
- При абсцессе головного мозга у больного с состоянием иммунодефицита часто назначают амфоретицинВ или липосомальныйамфоретицин В, дальше – флуконазол.
- У ВИЧ-инфицированных больных возбудителем абсцесса головного мозга чаще всего является токсоплазма, поэтому таким пациентам назначаются сульфадиазин, пириметамин.
Антибиотикотерапия выполняется в интенсивном режиме в течение полутора 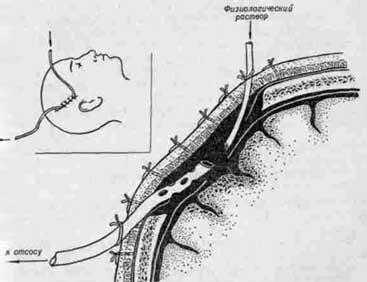
месяцев и более. Затем лекарственные препараты-антибиотики, вводимые инъекционно, заменяются пероральными, и лечение ими продолжается ещё в течение полутора месяцев, как минимум.
Глюкокортикоиды в терапии абсцесса головного мозга назначаются осторожно, и только в случае адекватной терапии с хорошими результатами, иначе эти препараты могут вызвать дальнейшее распространение инфицирования на другие участки мозга, нарушение капсулы абсцесса.
Операция: за и против
Оперативное лечение абсцесса головного мозга выполняется только в случае уже сформировавшегося абсцесса, имеющего капсулу, по результатам диагностики.
- Абсцесс ГМ, который находится в желудочковой зоне мозга.
- Абсцесс, являющийся причиной гипертензии мозга.
- Абсцесс ГМ, являющийся последствием проникающей открытой травмы, и расположенный вокруг инородного предмета.
- Абсцесс ГМ грибковой природы.
- Наличие инородного тела в веществе мозга.
- Отсутствие возможности дренировать абсцесс – показания для открытой операции.
- Несформировавшийся абсцесс ГМ на начальных стадиях заболевания (при начальном энцефалите).
- Расположение абсцесса в структурахГМ, которые являются жизненно важными – например, в стволе мозга, зрительном бугре, ядрах подкорки. В некоторых подобных случаях сохраняется возможность выполнения стереотаксического метода – то есть, пункции полости абсцесса с промыванием и введением лекарственных препаратов.
- Терминальная кома, крайне тяжелое состояние больного.
- Очень глубокое расположение абсцесса, когда не избежать опасных последствий.
- Несколько абсцессов ГМ одновременно, не подлежащие оперативному лечению.
Хирургическое лечение абсцесса мозга – этапы операции
Существует три основных метода оперативного лечения абсцесса головного мозга — приточно-отточное дренирование, стереотаксическая аспирация и удаление абсцесса классическим методом со вскрытием черепной коробки и оболочек мозга.
Выбор метода оперативного лечения зависит от вида и степени формирования абсцесса, а также от места его локализации и общего состояния больного.
- Осуществление простого приточно-отточного дренирования.
- Данное оперативное вмешательство чаще всего выполняют под местной анестезией тканей в месте установки дренажей, потому что вещество головного мозга к боли нечувствительно.
- В капсулу абсцесса вводится катетер, через который выполняется откачивания гноя из полости и дальнейшее введение лекарственных препаратов.
- Иногда, для наилучшего промывания капсулы абсцесса, вводят два дренажа, один из которых – для вливания лекарственного препарата (чаще всего –раствор хлорида натрия), другой – для аспирации содержимого.
- Катетер для дренирования может быть установлен на несколько дней, для повторных промываний полости абсцесса.
Дренирование абсцесса ГМ всегда сопровождается интенсивной консервативной терапией.
- Стереотаксическая аспирация гноя из полости абсцесса.
Выполняется так же, как и дренирование абсцесса, но – без установки катетера в полость.
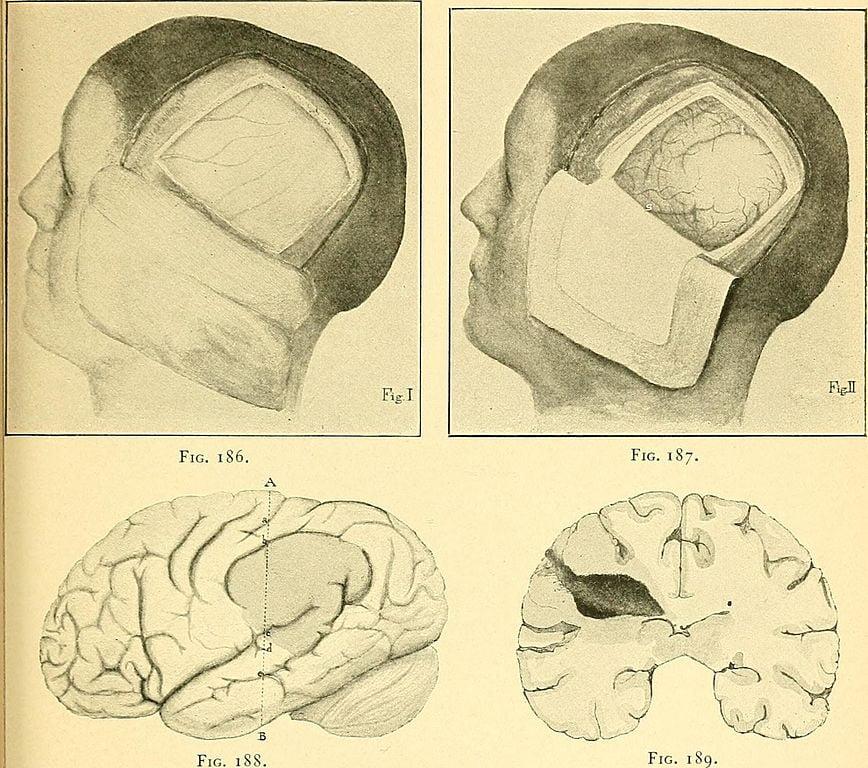
- Открытая операция по удалению абсцесса головного мозга.
- Пациента вводят в общий наркоз. (Иногда операция может быть выполнена при местной анестезии – например, при небольшом разрезе). Голова пациента должна быть обрита в зоне доступа к абсцессу.
- Разрезаются мягкие ткани – кожа, мышцы — в зоне операции, разводятся в стороны расширителями. Снимается надкостница, покрывающая кость черепа.
- Хирургический доступ в кости черепа в большинстве случаев выполняют сверлом для хирургической трепанации. Твердая оболочка ГМ рассекается крестообразно.
- В полость абсцесса вводятся хирургические инструменты для аспирации гноя и удаления абсцесса вместе с капсулой. Производятся хирургические манипуляции.
- Хирургическую рану ушивают в обратном порядке, иногда оставляют катетер для аспирации гноя из раны и введения лекарственных средств.
Прогноз для жизни при абсцессах мозга
Исход рассматриваемого заболевания зависит от многих факторов, прежде всего – от своевременности лечения и адекватности лечебных мероприятий, реактивности организма больного, от стадии, вида, количества абсцессов, сопутствующих заболеваний.
При абсцессах головного мозга:
- Летальный исход – в 10% случаев.
- Инвалидность – в 50% случаев.
- Сохраняющийся эпилептический статус – в 35% случаев у всех выживших больных.
- Субдуральные абсцессы, а также абсцессы грибковой природы, имеют больший процент летальности – от 50% до 95%.
При отсутствии осложнений послеоперационный период отмечается положительной динамикой в состоянии больного. Пациент и в послеоперационном периоде получает лечение антибиотиками.
Описание болезни
Абсцесс головного мозга — гнойная опухоль мозга, вызванная инфекцией. Это редкое и опасное состояние для жизни.
Она возникает, когда бактерии или грибки попадают в ткани мозга, обычно после того, как заразили другую часть тела.
Симптомы абсцесса мозга варьируются в зависимости от пораженной части мозга. Обычно сообщаемые симптомы включают:
- головную боль;
- лихорадку;
- путаницу;
- слабость или паралич на одной стороне тела.
Абсцесс головного мозга может быть очень серьезным состоянием, потому что отек в результате него может оказать давление на тонкие ткани мозга и нарушить снабжение мозга кровью и кислородом. Существует также риск того, что абсцесс может лопнуть (разорваться). Если не лечить, абсцесс мозга может привести к необратимому повреждению мозга и стать причиной смерти.
Абсцесс мозга является неотложной медицинской ситуацией и требует немедленного лечения антибиотиками и хирургического вмешательства. Хирург обычно проводит трепанацию черепа (открывает череп) и сливает гной из абсцесса или полностью удаляет его.
Насколько распространены абсцессы мозга?
Абсцессы мозга крайне редки. Каждый год только у двух-трех человек из миллиона возникает абсцесс мозга.
Гной в головном мозге может появиться в любом возрасте, но большинство случаев регистрируется у людей в возрасте 40 лет и моложе. Они чаще встречаются у мужчин, чем у женщин.
Симптомы и признаки
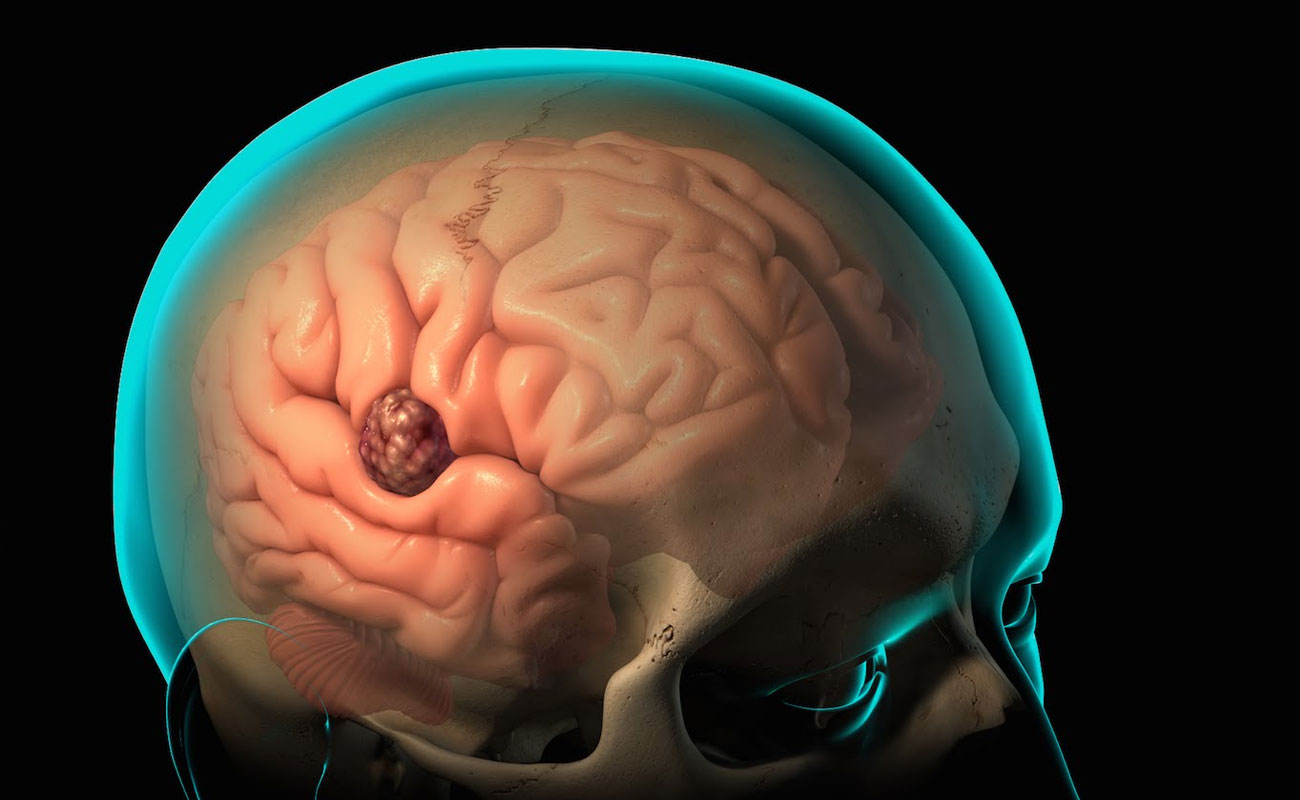
Симптомы абсцесса мозга могут развиваться быстро или медленно.
Приблизительно у двух третей людей симптомы проявляются в течение двух недель или менее, прежде чем они ухудшаются до такой степени, что человеку понадобиться госпитализация.
Общие симптомы включают в себя:
- головную боль;
- изменения в психическом состоянии, например, растерянность или раздражительность;
- проблемы с функционированием нервной системы, например, мышечная слабость, невнятная речь или паралич на одной стороне тела;
- лихорадка;
- судороги (припадки);
- тошнота и рвота;
- скованность шеи;
- изменения в зрении, например, размытость, нарушение зрения или двоение в глазах (из-за абсцесса, оказывающего давление на зрительный нерв);
Любые признаки и симптомы, указывающие на проблемы с мозгом и нервной системой, такие как невнятная речь, мышечная слабость или паралич и судороги, возникающие у человека, у которого ранее не было судорог, должны рассматривать вызов бригады скорой помощи. Позвоните по номеру 112 и попросите скорую помощь.
О любых симптомах, предполагающих обострение инфекции, таких как лихорадка и рвота, следует немедленно сообщать врачу общей практики. Если терапевт недоступен, обратитесь в местную внеурочную службу.
Причины и факторы риска
Абсцесс — это гнойный отек, вызванный инфекцией бактерий или грибков.
Абсцесс создается иммунной системой как защитный механизм. Если иммунная система осознает, что не может победить инфекцию, она пытается ограничить ее распространение. Иммунная система использует здоровую ткань, чтобы сформировать стенку (капсулу) вокруг источника инфекции, чтобы остановить гноение, инфицирующая другие ткани.
Инфекции головного мозга очень редки, потому что организм имеет ряд защитных механизмов для защиты этого жизненно важного органа. Одним из них является гематоэнцефалический барьер, представляющий собой толстую мембрану, отфильтровывающую примеси крови, прежде чем пропускать ее в мозг.
Однако у некоторых людей по причинам, которые не всегда полностью ясны, микробы могут пройти через эти защитные механизмы и заразить мозг.
Три наиболее распространенных пути проникновения микробов в мозг:
- Микробы уже заразили другую часть тела, попадают в кровоток, обходят гематоэнцефалический барьер и затем заражают мозг.
- Микробы уже заразили одну из близлежащих полостей черепа (например, уши или нос) и продолжают заражать мозг.
- Микробы проходят через череп и попадают в мозг после того, как череп поврежден, например, после удара тупым предметом или после огнестрельного ранения.
Это объясняется более подробно ниже.
В одной трети случаев нет очевидной причины.
Считается, что инфекции, распространяющиеся через кровь, являются основной причиной абсцессов мозга.
Люди с ослабленной иммунной системой (с ослабленным иммунитетом) имеют более высокий риск развития абсцесса мозга от передаваемой через кровь инфекции. Это потому, что их иммунная система не способна бороться с начальной инфекцией.
Известные факторы риска включают:
- наличие заболевания, ослабляющих иммунную систему, например, ВИЧ или СПИД;
- получение медицинской терапии, которая, как известно, ослабляет иммунную систему, например химиотерапия;
- проведение трансплантации органов и прием иммунодепрессантов для предотвращения отклонения организмом нового органа.
Наиболее распространенные инфекции и состояния здоровья, вызывающие абсцесс мозга:
- синюшный порок сердца, врожденная форма порока сердца, при которой сердце не может переносить достаточное количество кислорода по всему организму (отсутствие регулярного снабжения кислородом делает организм более уязвимым к инфекциям);
- инфекции легких, такие как пневмония или бронхоэктазия;
- кожные инфекции;
- инфекции живота, такие как перитонит (инфекция слизистой оболочки кишечника);
- инфекции малого таза, такие как инфекция слизистой мочевого пузыря (цистит).
В четверти случаев абсцесс мозга возникает как осложнение соседней инфекции черепа, например:
- персистирующая инфекция среднего уха (средний отит);
- синусит (инфекция пазух, представляющая собой заполненные воздухом полости внутри скул и лба);
- мастоидит (инфекция кости за глазом).
Раньше все это было основной причиной абсцессов мозга, но из-за улучшенного лечения инфекций абсцесс головного мозга в настоящее время является редким осложнением этих видов инфекции.
Прямая травма черепа также может привести к абсцессу мозга.
Наиболее распространенные причины включают:
- перелом черепа, вызванная проникающей травмой;
- огнестрельное или осколочное ранение.
В очень редких случаях абсцесс головного мозга может развиться как осложнение после операции.
Диагностика
Первоначальная оценка будет проводиться на основе физических симптомов и недавней истории болезни, например, была ли у больного недавняя инфекция или ослаблена ли иммунная система.
Анализы крови будут проводиться для проверки наличия инфекции. Высокий уровень лейкоцитов в крови указывает на наличие серьезной инфекции.
Если есть подозрение на абсцесс мозга, диагноз может быть подтвержден с помощью компьютерной томографии (КТ) или МРТ (магнитно-резонансной томографии). Изображения высокой четкости, полученные в результате этих сканирований, способны обнаружить наличие абсцесса.
Если обнаружен абсцесс, нейрохирурги (врачи, специализирующиеся на лечении нервной системы и головного мозга) могут использовать компьютерную томографию, чтобы направить иглу к месту абсцесса и удалить образец гноя для дальнейшего его обследования. Это процедура известна как биопсия под контролем КТ. Образец гноя должен указать на тип микроба, который вызывал абсцесс.
Лечение антибиотиками широкого спектра действия обычно начинается как можно скорее, даже до того, как проводится биопсия под контролем КТ, потому что ждать результатов может быть опасно.
Антибиотики широкого спектра действия могут быть использованы против широкого спектра бактерий. Они будут использоваться до того, как будет поставлен конкретный диагноз, поскольку существует высокая вероятность того, что они будут эффективны, если инфекция вызвана бактериями.
Если тест показывает, что абсцесс вызывается грибком, план лечения можно изменить и назначить противогрибковые препараты (подробнее ниже).
Лечение абсцесса мозга
Лечение абсцесса головного мозга будет зависеть от размера и количества присутствующих очагов. Абсцесс мозга является неотложной медицинской ситуацией, поэтому нужно пройти курс лечения в больнице и оставаться там до тех пор, пока состояние не стабилизируется.
Хирургическое вмешательство будет избегаться, если оно считается слишком рискованным или если абсцесс мал и его можно лечить одним лекарством.
Лекарства рекомендуются вместо хирургического вмешательства, если есть:
- несколько абсцессов,
- гнойники небольшого размера (менее 2 см),
- они глубоко внутри мозга,
- присутствует менингит
- или гидроцефалия (накопление жидкости в мозге).
Обычно вводят антибиотики или противогрибковые препараты через капельницу (прямо в вену). Врачи будут стремиться лечить абсцесс и оригинальную инфекцию, вызвавшую его.
Если абсцесс больше 2 см, обычно необходимо слить гной из абсцесса или вырезать абсцесс из ткани головного мозга.
Открытая аспирация и удаление обычно проводятся с использованием хирургической процедуры, известной как краниотомия.
Во время краниотомии хирург побреет небольшую часть головы, а затем удалит небольшой кусочек кости черепа (костный лоскут), чтобы получить доступ к мозгу.
Затем сам абсцесс или гной из него будет удален. Во время операции может использоваться система локализации с КТ, позволяющая хирургу более точно определять расположение очага.
После лечения абсцесса кость заменяется и удерживается на месте маленькими металлическими винтами, чтобы предотвратить движение и улучшить заживление. Операция обычно занимает от 4 до 6 часов, что включает в себя восстановление после общей анестезии.
Как и при всех операциях, краниотомия несет в себе риски, но серьезные осложнения встречаются редко.
Возможные осложнения краниотомии:
- Отеки и синяки на лице, что часто встречается после краниотомии. Они пройдут со временем.
- Головные боли. Они распространены после краниотомии и могут длиться несколько месяцев, но в конечном итоге должны пройти.
- Сгусток крови в мозге (для его удаления может потребоваться дополнительная операция).
- Скованность челюсти. Во время краниотомии хирургу может потребоваться сделать небольшой надрез на мышце, помогающая при жевании. Мышца заживет, но в течение нескольких месяцев во время заживления она может стать жесткой, скованной. Тренировка мышц путем регулярного жевания жевательной резинки, не содержащей сахара, должна помочь уменьшить скованность.
Место разреза в черепе может также заразиться другой инфекцией, хотя это редкое явление. Во время операции обычно дают антибиотики для предотвращения таких инфекций.
Восстановление после терапии
После лечения абсцесса мозга, вероятно, нужно будет остаться в больнице в течение нескольких недель, чтобы можно было поддерживать функции тела, пока больной восстанавливается после последствий абсцесса. Также нужно будет пройти ряд компьютерных томограмм, чтобы убедиться, что абсцесс головного мозга полностью удален.
Большинству людей потребуется еще 6-12 недель отдыха дома, прежде чем они станут достаточно здоровыми, чтобы вернуться к работе или обучению.
После лечения избегайте любых контактных видов спорта, где есть риск получения травмы черепа, таких как бокс, хоккей или футбол.
Осложнения
Возможные осложнения абсцесса мозга включают:
- Повреждения мозга. Они могут варьироваться от легких нарушений, таких как слегка невнятная речь, до серьезных нарушений, таких как постоянная инвалидность. Умеренные нарушения могут улучшаться со временем, но серьезные нарушения, скорее всего, будут постоянными. Повреждение головного мозга представляет больший риск, когда диагноз абсцесса мозга был отложен, а лечение началось недостаточно быстро. Абсцессы головного мозга теперь можно очень легко диагностировать с помощью КТ или МРТ, поэтому риск серьезного повреждения мозга очень низок.
- Эпилепсия. У небольшого числа людей развивается эпилепсия, состояние, вызывающее повторные припадки или судороги. Эпилепсия — это длительное состояние, и симптомы обычно можно контролировать с помощью лекарств.
- Менингит. В некоторых случаях, особенно с участием детей, абсцесс мозга может перерасти в менингит, опасную для жизни инфекцию защитных оболочек, окружающих мозг.
- Возвращение абсцесса (редко, но и такое бывает).
Прогноз
Благодаря прогрессу в диагностических и хирургических методах, перспективы для людей с абсцессами головного мозга значительно улучшились.
В настоящее время смертельные случаи происходят только в 10% случаев, и большинство людей полностью выздоравливают. Однако без лечения абсцесс мозга почти всегда приводит к летальному исходу.
Читайте также:


