Зрительные нервы зрительные тракты хиазма нарушения полей зрения
· При поражении зрительного нерва, развивается снижение зрения или амавроз соответствующего глаза с утратой прямой реакции зрачка на свет. Зрачок суживается на свет при освещении здорового глаза, т.е. содружественная реакция сохранена. Поражение только части волокон нерва проявляется скотомами. Атрофия макулярных волокон вызывает побледнение височной половины диска зрительного нерва, которое может сочетаться с ухудшением центрального зрения при сохранности периферического. Повреждение периферических волокон зрительного нерва (периаксиальная травма нерва) приводит к сужению поля периферического зрения при сохранности остроты зрения. Полное повреждение нерва, приводящее к его атрофии, сопровождается побледнением всего диска зрительного нерва. Различают первичную и вторичную атрофию нерва. Первичная – непосредственно вовлечен зрительный нерв. Вторичная – отек диска нерва вследствие глаукомы.
· При полном поражении хиазмы возникает двусторонний амавроз. Если поражается центральная часть хиазмы, т.е. та часть, в которой происходит перекрест зрительных волокон, выпадут волокна, которые берут начало от внутренних половин сетчатки обоих глаз, соответственно этому выпадут наружные поля зрения, т.е. для правого глаза выпадет правая половина, для левого глаза – левая половина поля зрения, и клинически будет разноименная гемианопсия.
· При поражении зрительного тракта, клинически развивается одноименная гемианопсия, выпадают только половины полей зрения, противоположные пораженному зрительному тракту. Поражение левого зрительного тракта вызовет невосприимчивость к свету наружной половины сетчатки левого глаза и внутренней половины сетчатки правого глаза, что приведет к выпадению правых половин полей зрения. Такое расстройство носит название одноименной правосторонней гемианопсии. При поражении зрительного тракта справа выпадают левые половины полей зрения – одноименная левосторонняя гемианопсия.
· Поражение наружного коленчатого тела характеризуется гомонимной гемианопсией противоположных полей зрения.
· Повреждение зрительной лучистости вызывает гомонимную гемианопсию, противоположную стороне поражения. Гемианопсия может быть полной, но чаще всего она неполная из-за широкого распространения волокон лучистости. Волокна зрительной лучистости расположены контактно лишь в выходе из наружного коленчатого тела. После прохождения перешейка височной доли они веерообразно расходятся, располагаясь в белом веществе височной доли около наружной стенки нижнего и заднего рога бокового желудочка. Поэтому при поражении височной доли может быть квадрантное выпадение полей зрения, в частности верхнеквадрантная гемианопсия в связи с прохождением нижней части волокон зрительной лучистости через височную долю.
· При поражении коркового зрительного центра в затылочной доле, в области шпорной борозды, возникают симптомы как выпадения (гемианопсия или квадрантные выпадения полей зрения), так и раздражения (фотопсии – ощущения светящихся точек, блеска молний, светящихся колец и т.п.) в противоположных полях зрения. Поражение области шпорной борозды вызывает на противоположной очагу стороне гомонимную гемианопсию, дефект поля зрения образует характерную выемку, соответствующую сохранению макулярного зрения. Поражение отдельных частей затылочной доли (клин или язычная извилина) сопровождается квадрантной гемианопсией на противоположной стороне: нижней – при поражении клина и верхней – при поражении язычной извилины.
Оптическая система имеет сложное строение. Одним из первых и главных звеньев системы передачи визуальной информации от органов зрения к головному мозгу является зрительный нерв (ЗН) – второй из 12-ти пар черепно-мозговых нервов. Другими словами, ЗН – это особый нейрон, тесно связанный с самыми глубокими отделами ЦНС.
В месте соединения левого и правого зрительного нерва образуется перекресток, называемый иначе хиазмой. Хиазма зрительных нервов является частью мозга и ее повреждения могут серьезно отразиться не только на качестве зрения, но и на общем состоянии здоровья.
- 1 Что это такое?
- 2 Болезни хиазмы и их симптомы
- 3 Методы диагностики
- 4 Особенности лечения
Что это такое?
Хиазма зрительных нервов – это место перекреста правого и левого ЗН у основания черепа. Этот участок располагается в основании головного мозга, в передней стенке третьего желудочка. Перекрест нервных трактов – распространенное явление, наблюдающееся почти у всех позвоночных. У млекопитающих большая часть волокон переходит на противоположную сторону, у них отсутствует полный перекрест ЗН. Хиазма в этом случае называется частичным перекрестом зрительного нерва, при котором отсутствует полноценное бинокулярное зрение.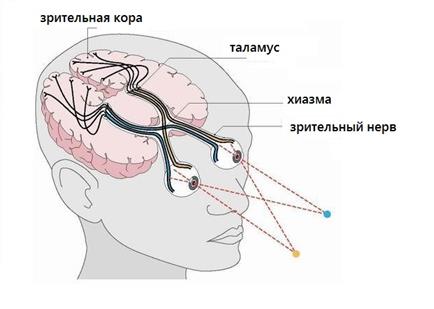
Перекрест ЗН является церебральной структурой, необходимой для обработки визуальной информации. Основная его функция заключается в объединении визуальных стимулов, захватываемых глазами, с целью генерирования информативных элементов, которые затем отправляются в другие области мозга. То есть, хиазма позволяет объединять картинки, полученные левым и правым глазом в одно цельное изображение.
Длина места перекреста зрительных нервов составляет 8 мм, ширина – 10 мм, а толщина – 5 мм. Первое время, после того, как перекрест зрительных нервов открыл древнегреческий врач, его роль оставалась неизвестной. И только В.М.Бехтерев путем многочисленных исследований установил, что хиазма имеет сложное строение, обеспечивающее уникальный защитный механизм при повреждении оптических структур.
Болезни хиазмы и их симптомы
Перекрест зрительных нервов редко подвергается каким-либо повреждениям и страдает от серьезных травм. В большинстве случаев диагностируются такие патологии хиазмы, как гемианопсия и глиома. О наличии патологических процессов могут свидетельствовать следующие симптомы:
- ухудшение видимости;
- чрезмерное расширение зрачка;
- сужение поля зрения;
- амавротическая неподвижность зрачка;
- понижение центрального зрения;
- нарушение реакции зрачка на свет;
- экзофтальм.

Методы диагностики

Для определения заболеваний хиазмы ЗН необходимо проведение комплексной диагностики, включающей в себя следующие мероприятия:
- офтальмоскопия;
- биомикроскопия;
- периметрия;
- тонометрия;
- флюоресцентная ангиография;
- УЗИ глаза и орбиты;
- рентгенография;
- допплерография;
- КТ, МРТ.
Могут назначаться и другие диагностические исследования перекреста зрительных нервов.

Особенности лечения
Лечение заболеваний хиазмы ЗН зависит от первопричины возникновения патологического процесса, тяжести его течения, а также общего состояния здоровья пациента. В большинстве случаев справиться с проблемой можно только хирургическим путем.
В период подготовки к оперативному вмешательству, а также во время реабилитации могут назначаться разнообразные офтальмологические препараты, помогающие улучшить качество зрения и предупредить развитие осложнений. А поскольку перекрест ЗН происходит на уровне важных отделов головного мозга, любое вмешательство может быть опасным и должно обязательно проводиться опытными специалистами.
Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Бинокулярная слепота вследствие поражения хиазмы наблюдается изолированно, без сопутствующего поражения зрительных нервов или трактов.
1. Битемпоральное выпадение полей зрения. Бели повреждение хиазмы происходит снизу (в типичных случаях — при аденоме гипофиза), имеет место битемпоральное выпадение верхних участков полей зрения. При компрессии сверху (в типичных случаях — аневризмой передней мозговой артерии или краниофарингиомой) наблюдается битемпоральное выпадение нижних отделов полей зрения. Полное битемпоральное выпадение полей зрения с расщеплением макулярного зрения обычно характерно для опухоли или травматического разрыва хиазмы.
3. Кровоизлияние в гипофиз. Внезапная односторонняя или двусторонняя утрата зрения, обычно в сочетании с нарушением движения глазных яблок вследствие пареза III, IV и VI пар черепных нервов, сопровождающаяся головной болью, возбуждением больного, лихорадкой, ригидностью мышц шеи, кровянистым ликвором наблюдается при кровоизлиянии в опухоль гипофиза. Кровоизлияние может быть спонтанным или обусловленным эмболией после каротидной эндартериэктомии или операции на сердце. Диагноз должен быть заподозрен и подтвержден с помощью КТ или МРТ, однако возбуждение больного часто затрудняет эти исследования. Хотя кровоизлияние в гипофиз редко вызывает изолированное нарушение зрения и обычно сопровождается глазодвигательными расстройствами, его следует иметь в виду как одну из частых причин внезапного двустороннего нарушения зрения.
4. Комбинация центрального и битемпорального нарушения зрения. Оба зрительных нерва и хиазма могут быть сдавлены большими образованиями. Это вызывает как центральное, так и битемпоральное выпадение полей зрения. Несмотря на то, что наблюдается полное битемпоральное выпадение полей зрения, оно редко одинаково затрагивает обе стороны. С той стороны, где наблюдается больший дефект поля зрения, будет иметь место относительный афферентный зрачковый дефект.
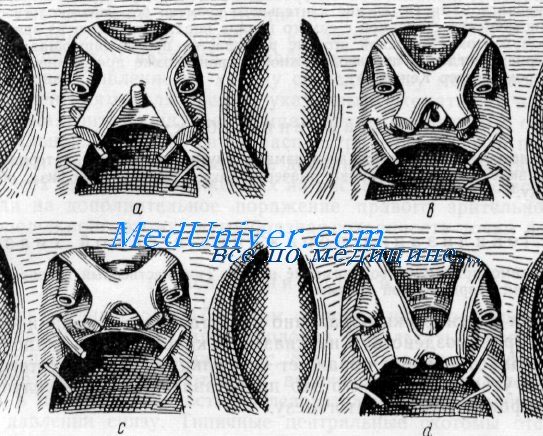
Различное положение хиазмы по отношению к турецкому седлу.
а — хиазма частично над tuberculum scllae (5% всех случаев); b — хиазма полностью над diaphragms scllae (12%); с — задний край хиазмы чад dorsum sellae (79%); d — хиазма над и позади dorsum sellac (4%) Возле хиазмы спереди назад: a. carotis, n. oculomotorius и n. abducens (по Шефферу — Schaeffer из Эйслсра — Elsler)
1. Ищите в анамнезе заболевания симптомы, напоминающие смещение половин полей зрения, и определите наиболее пораженную сторону.
2. Проведите сопоставление полей зрения для определения битемпоральных и центральных дефектов. Исследуйте остроту зрения для определения признаков поражения зрительного нерва. Выполните офтальмоскопию для установления признаков отека или побледнения диска зрительного нерва.
3. Выполните КТ и МРТ с прицельным исследованием супраселлярной области, турецкого седла и основного синуса.
4. Изменения глазного дна при компрессии хиазмы зависят от природы повреждения и наличия сопутствующего повышения внутричерепного давления. Отек диска зрительного нерва редко наблюдается при аденомах гипофиза до тех пор, пока опухоль не вызывает гидроцефалию, и даже тогда атрофия зрительного нерва может препятствовать развитию его отека. По непонятным причинам у больных с краниофарингиомами отек диска встречается значительно чаще, чем выраженная атрофия.
Билатеральное нарушение зрения вследствие гомонимной гемианопсии может быть вызвано повреждением зрительного тракта, ядер коленчатых тел, коленчато-шпорного тракта или коры затылочной доли.
- Локализация повреждения. При полной гемианопсии с фиксированным выпадением полей зрения и отсутствием других симптомов очаг повреждения локализуется либо в области зрительного тракта, либо в области затылочной коры. Очаги повреждения, локализующиеся между зрительным трактом и затылочной корой, редко вызывают полную гемианопсию без других симптомов, например гемипареза, гемианестезии, афазии или анозогнозии. Большинство гемианопсии неполные, и их расположение, плотность и соответствие (возможность наложения одного поля зрения на другое) помогают определить локализацию очага поражения. Тем не менее, с помощью КТ и МРТ легко объяснить дефекты полей зрения, вызванные опухолями, инсультами и артериовенозными мальформациями. Повреждение затылочной доли вызывает изолированные зрительные расстройства, если оно ограничено корой вокруг шпорной борозды. Тотальное повреждение коры вокруг шпорной борозды с одной стороны вызывает полную гомонимную гемианопсию, что встречается редко. Чаще макулярная зона на определенном протяжении сохранена, так как такой большой участок зрительной коры обеспечивает до 20 градусов поля зрения. Наоборот, ограниченные инфаркты в области коры, которая обеспечивает до 20 градусов поля зрения, могут вызывать небольшие, однако весьма ощутимые дефекты полей зрения. Эти дефекты могут не определяться с помощью периметрии по Гольдману или Хэмфри и хорошо визуализируются с помощью тангенциального экрана. Такие больные жалуются на резкое нарушение зрения, которое не корректируется очками (табл. 10.3), и часто ходят от одного врача к другому с нераспознанным повреждением затылочной доли.
Зрительные эпилептические припадки. Метастатические опухоли головного мозга, глиомы и артерио-венозные аневризмы могут вызывать первичные зрительные эпилептические приступы без вторичной генерализации. При этих припадках ощущаются искры, вспышки и цветные пятна, однако, в отличие от мигрени, отсутствует характерное построение зрительного образа из центра на периферию поля зрения. Данная патология распознается с помощью КТ и МРТ. На ЭЭГ выявляется эпилептическая активность.
Дегенеративные заболевания. Распространенные заболевания, при которых наблюдается гомонимная гемианопсия, либо доброкачественные и не оставляют следов (мигрень), либо сопровождаются очаговым повреждением мозга, диагностируемым с помощью КТ или МРТ (инсульт, опухоль). Гомонимная гемианопсия может наблюдаться при болезни Крейтцфельда-Якоба (т. н. вариант Хайденхайна) и фокальном варианте болезни Альцгеймера. При этих заболеваниях не наблюдается специфических изменений на КТ и МРТ. Прогрессирующая мультифокальная лейкоэнцефалопатия, которая наиболее характерна для больных с иммунодефицитом, часто проявляется плотной гомонимной гемианопсией и большими очагами демиелинизации в белом веществе, определяемыми с помощью МРТ при сохранности безмиелиновых волокон и коры головного мозга.
На уровне хиазмы все аксоны зрительных нейронов разделяются на перекрещивающиеся и неперекрещивающиеся.
Соответственно, зрительная система функционально разделяется вертикальной линией, проходящей через точку фиксации взора.
Благодаря функциональному разделению полей зрения вертикальным меридианом имеется возможность установить локализацию повреждений хиазмальных или ретрохиазмальных зрительных путей на уровне оптических трактов, внутримозговых зрительных путей и зрительных зон коры головного мозга.
Подавляющее большинство повреждений хиазмы имеют опухолевую природу, хотя иногда встречаются сосудистые, демиелинизирующие и травматические поражения. Повреждения зрительных путей на уровне хиазмы обычно проявляются в виде классической битемпоральной гемианопсии (рис. 86).
Однако хиазма не является изолированной структурой и поэтому может поражаться в сочетании со зрительным нервом или с зрительным трактом в случаях латерально расположенных повреждений.
Некоторые аксоны при переходе через хиазму отклоняются несколько вперед к месту слияния противоположного зрительного нерва и хиазмы (рис. 87).
Повреждения на этом уровне вызывают симптоматику дефекта зрительного нерва с той стороны, откуда исходят нервные волокна. Однако в этих случаях при внимательном исследовании полей зрения по верхнему или нижнему краю вертикального меридиана можно обнаружить дефект височного поля с противоположной стороны (рис. 88).
Такое состояние называют скотомой перехода. Если повреждение расположено больше кзади и латерально и захватывает хиазму и зрительный тракт, то может возникать одноименный дефект зрительных полей в обоих глазах в сочетании с дефектом височного поля с соответствующей стороны.
На самом деле, в большинстве случаев поражений зрительного тракта, вызывающих дефекты полей зрения, район перекреста зрительных нервов поражается достаточно диффузно с нарушением остроты зрения, односторонней потерей центрального зрения.
Иногда при повреждении хиазмы наблюдается дефект височного поля только с одной стороны. Односторонний дефект височного поля с рейкой границей по вертикальному меридиану следует считать хиазмальным до тех пор, пока не доказан другой патогенез.
За перекрестом зрительных нервов все нервные волокна каждого зрительного тракта несут зрительную информацию от обоих зрительных полей. За редкими исключениями ретрохиазмальные поражения вызывают нарушения одноименных полей зрения в обоих глазах. По некоторым особенностям дефектов шлей зрения можно судить о том, какой участок ретрохиазмальных зрительных путей поражен патологическим процессом.
Если у больного имеется полная гемианопсия одноименных зрительных полей, захватывающая целиком половину зрительного поля в каждом глазу, точно локализовать поражение не удается, и поэтому приходится ставить диагноз просто ретрохиазмального поражения с противоположной стороны.
Неполная гемианопсия одноименных зрительных полей дает более точную информацию. В пределах зрительных трактов нервные волокна, несущие информацию от одинаковых участков двух сетчаток, еще не очень близко соприкасаются. Поэтому, если дефект расположен в зрительном тракте, дефекты зрительных полей несимметричны и границы дефектов в обоих глазах различны (рис.89).
После переключения в синапсах латерального коленчатого тела зрительные волокна направляются латерально к теменной и височной долям мозга. Здесь также соприкосновение волокон соответствующих участков сетчатки еще не очень тесное и дефекты полей зрения могут не совпадать друг с другом. Повреждение височной доли сопровождается дефектом одноименных полей зрения с границей по вертикальному меридиану верхнего зрительного поля (рис. 90).
Ответвления зрительных волокон частично распространяются до теменной доли. Если дефект полей зрения вызван повреждением теменной доли, он должен включать часть нижнего зрительного поля, хотя чаще всего они захватывают и латеральные отделы зрительного поля (рис. 91), не ограничиваясь вертикальным меридианом, как наблюдается в верхнем поле при поражениях височной доли.
По мере того как зрительные волокна аналогичных участков сетчатки достигают зрительных зон коры, они все более сближаются друг с другом, поэтому при поражениях затылочной доли образуются совпадающие друг с другом дефекты зрительных полей обоих глаз (рис. 92).
Зрительная кора шпорной борозды разделяется на верхний и нижний отделы. Верхний отдел получает информацию от нижнего зрительного поля, а нижний отдел — наоборот, от верхнего зрительного поля. Иногда небольшое локальное поражение может затрагивать изолированно верхний или нижний отдел коры, что сопровождается истинной квадрантной гемианопсией, при которой два края дефекта образуются вертикальным и горизонтальным меридианами (рис. 93).
Ее не следует путать с верхними дефектами зрительного поля, возникающими при повреждениях сетчатки, поскольку одноименные дефекты при квадрианопсии точно совпадают друг с другом.
Сохранением пятна называют сохранение центральных участков небольшого объема (5-10°) в зоне гомонимной гемианопсии.
При проецировании зрительного поля на кору в области шпорной борозды наиболее периферические участки зрительного поля располагаются в глубине межполушарной щели, а центральные участки расположены на поверхности коры и могут распространяться из межполушарной щели на поверхность затылочной коры.
При полном разрушении коры шпоровидной борозды сохранение пятна невозможно.
Сохранение пятна легче всего обнаружить при стандартной количественной периметрии, в этих случаях такая находка обеспечивает наиболее достоверную диагностическую информацию.
Подход к больному
Анамнез. Наиболее важно выяснить вопрос, как быстро развивалось нарушение зрения — остро, подостро или хронически. Также важно, затронуло ли, по мнению больного, нарушение зрения один или оба глаза (больному не всегда легко это определить). Другие направления исследования включают выявление сопутствующих симптомов (боль в глазах, головная боль), предрасполагающих заболеваний (артериальная гипертензия, сахарный диабет, рассеянный склероз, СПИД), контакт с медикаментами и токсинами, а также семейный анамнез (состояние зрения у родственников).
Обследование. Важно выяснить моно- или бинокулярный характер нарушения зрения, выявить выпадения полей зрения (центральная скотома, одноименная геми-анопсия и др.). Оценка остроты зрения и полей зрения для каждого глаза имеют первостепенное значение. Далее проводят исследование роговицы, хрусталика, сосудистой оболочки, глазного дна, зрачкового рефлекса для оценки состояния сетчатки и зрительного нерва (снижение реакции зрачка на свет — показатель дисфункции зрительного нерва). Детальный неврологический осмотр для выявления патологических процессов в ретроорбитальной зоне завершает исследование.
Оценка полей зрения позволяет отличить поражение переднего отдела зрительного анализатора (оптические среды глаза, сетчатка, зрительный нерв до хиазмы) от заднего (оптический тракт, латеральное коленчатое тело, radiatio optica и представительство зрения в коре затылочной доли). Поражение переднего отдела зрительного анализатора может вести к моно- или бинокулярным нарушениям; поражение задних отделов зрительного анализатора ведет к сходным изменениям полей зрения обоих глаз. На рис. 11-1 показаны наиболее часто встречающиеся выпадения полей зрения, изображение дифференцированно в зависимости от поражения того или иного участка зрительного пути.
В табл. 11-1 представлены типичные причины нетравматического нарушения зрения. Дифференциальный диагноз, основанный на анамнезе и результатах обследования, должен быть сведен к единичной категории (например, острое монокулярное нарушение зрения). Новая информация, почерпнутая из анамнеза и обследования, может еще больше сузить диагноз, но для этого требуется дополнительное обследование.

Центральная скотома (неврит зрительного нерва, токсическая или метаболическая невропатия зрительного нерва)

Дугообразная скотома (ишемия глазного нерва или реакция на повышение внутриглазного давления — глаукома)

Выпадение верхней половины поля зрения (передняя ишемическая невропатия зрительного нерва; тромбоз ветви артерии сетчатки)

Центроцекальная скотома (неврит зрительного нерва; токсическая, метаболическая или врожденная невропатия зрительного нерва)

Сужение поля зрения (дегенерация сетчатки, сдавление зрительного нерва)
Хиазма 

Битемпоральная (сдавление хиазмы опухолью) гемианопсия
Рис. 11-1. Выпадение зрительных полей, вызванное поражением переднего, хиаз-малъного или заднего участков зрительного пути.
Таблица 11-1 Наиболее частые причины нарушения зрения
Передний зрительный путь: ишемия или сосудистая окклюзия (передняя ишемическая невропатия зрительного нерва), височный артериит, окклюзия центральных артерий или вен сетчатки; иммунологическая причина (неврит зрительного нерва, папиллит); отслойка сетчатки.
Передний зрительный путь (реже): двусторонняя передняя ишемическая невропатия зрительного нерва.
Задний зрительный путь: инфаркт или кровоизлияние в вещество головного мозга; кровоизлияние в гипофиз.
ПОДОСТРЫЕ ИЛИ ХРОНИЧЕСКИЕ
Передний зрительный путь: сдавление опухолью (глиома оболочки зрительного нерва или менингиома); преимущественно одностороннее проявление бинокулярного нарушения зрения.
Передний зрительный путь (NB могут быть асимметричными и поэтому кажутся монокулярными): помутнение роговицы, хрусталика (катаракта) или стекловидного тела; дегенерация сетчатки; вазопатия сетчатки (гипертензионная, диабетическая); дефицит факторов питания (дефицит витамина В12), отравления (метанол, этамбутол, хинин); инфекционные поражения сетчатки (токсоплазмоз); врожденная невропатия зрительного нерва (болезнь Лебера); повышенное внутриглазное или внутричерепное давление (глаукома, отек диска, псевдоопухоль головного мозга).
Задний зрительный путь: первичная или метастатическая опухоль головного мозга или другой объемный процесс (абсцесс); иммунологические факторы (рассеянный склероз); инфекции (прогрессирующая многоочаговая лейкоэнцефалопатия), параселляр-ная опухоль (аденома гипофиза, краниофарингиома).
Дополнительное обследование: щелевая лампа (поражение глаза); периметрия (оценка изменений полей зрения); измерение внутриглазного давления (глаукома); МРТ головы (инфаркт или кровоизлияние в головной мозг, опухоль, демиелини-Зация, компрессионные повреждения тканей орбиты, зрительного нерва, хиазмы) электроретинография (дегенерация сетчатки); флюоресцентная ангиография (поражение сосудов сетчатки); люмбальная пункция (рассеянный склероз, псевдоопухоль мозга); зрительные, слуховые и соматосенсорные потенциалы (рассеянный склероз) СОЭ (височный артериит).
Нарушения движений глазных яблок
Наиболее частый симптом нарушения движений глаз. Причиной может быть поражение глазодвигательных нервов (III, IV, VI), нервно-мышечного синапса, наружных мышц глаза.
Дисфункция глазодвигательных нервов. При изолированном поражении глазодвигательных нервов выявляются следующие признаки:
III нерв — диплопия по горизонтали и вертикали; ограничение движений глазного яблока вверх и вниз; птоз верхнего века; зрачок расширен, реакция на свет отсутствует.
IV нерв — диплопия по вертикали при взгляде вниз; в покое глаз слегка поднят вверх, компенсаторный наклон головы.
VI нерв — диплопия по горизонтали; невозможность повернуть глаз кнаружи; в покое глаз повернут кнутри.
Наиболее частые причины изолированного поражения глазодвигательных нервов: диабетическая и идиопатическая вазопатии, вместе дающие около 1/2 всех случаев. Другие частые причины: аневризма (особенно III нерв), опухоль (особенно IV нерв), травма (особенно VI нерв). Более редкие причины: синусит, сифилис, herpes zoster, повышенное внутричерепное давление (IV пара), ДБСТ или васкулит, менингит, саркоидоз.
Для изолированного поражения III нерва наиболее важно провести различие между инфарктом в результате вазопатии, нарушающей иннервацию зрачка, и сдав-лением задних соединительных артерий аневризмой, что почти всегда снижает зрачковый рефлекс. МРТ, МР-ангиография или церебральная ангиография могут потребоваться для дифференциации этих двух болезней.
Расстройства нервно-мышечной передачи. Myasthenia gravis более чем у 60 % больных проявляется глазными симптомами, диплопией и (или) птозом, а изолированная глазная симптоматика отмечается более чем у 90 % больных. Реакция зрачка всегда нормальна. Диагностически значима проба с Edrophonium chloride (10 мг внутривенно). [В России обычно проводится прозериновая проба. — Прим. ред.
Глазные миопатии. Диплопия в результате поражения глазодвигательных мышц может быть следствием воспалительного процесса (орбитальный миозит), инфильтрации (тиреоидная офтальмопатия), смещения тканей (травма орбиты). Диагноз подтверждают пробой с давлением на глазные яблоки, при которой оценивают механическое сопротивление анестезированного глазного яблока. Другие расстройства движений глазного яблока включают: Нистагм: ритмичные движения глаз; сам по себе нистагм не относится к патологическим симптомам, но может появиться при расстройстве взаимоотношений центральных и периферических вестибулярных функций.
Межъядерная офтальмоплегия — нарушение сочетанных движений глазных яблок при повреждении медиального продольного пучка в стволе головного мозга.
Надъядерные параличи взора — потеря произвольного контроля за движениями глаз по горизонтали или вертикали; происходит при нарушении нисходящих связей от коры головного мозга к стволу.

Зрительный нерв — структура системы зрения, которая сформирована нервными волокнами ганглиозных клеток сетчатой оболочки глаза. Нервные волокна из центральной части сетчатки образуют центральные пучки зрительного нерва, из периферической части сетчатки — латеральные (боковые). Это учитывается при диагностике и определении качества повреждения зрительного нерва.
Актуальность
Многие нарушения зрения развиваются вследствие поражения проводящих нервных путей, а не органических повреждений структур глаза.
Нормальное зрение обеспечивается путем четкого функционирования 3 составляющих зрительной системы:
- Анатомические структуры зрительного анализатора (глаза);
- Проводящие нервные пути (по которым импульсы от сетчатой оболочки достигают зрительных центров коры больших полушарий);
- Участки коры головного мозга (зрительные центры больших полушарий, преимущественно шпорная борозда).
Врожденные или приобретенные патологии со стороны проводящих нервных волокон являются частой причиной ухудшения зрения вплоть до полной слепоты. Медики разделяют патологии такого характера в зависимости от их возникновения:
- Первичные (возникли впервые);
- Вторичные (развились на фоне других заболеваний зрительной системы или патологи системного характера).
Поражения проводящих путей зрительной системы не всегда проявляются в начальные периоды развития заболевания.
Но от своевременно и рационально подобранной лечебной тактики зависит скорость их прогрессирования, восстановление качества зрения и улучшения качества жизни человека.
Строение

Зрительный нерв — структура системы зрения, которая сформирована нервными волокнами ганглиозных клеток сетчатой оболочки глаза. Нервные волокна из центральной части сетчатки образуют центральные пучки зрительного нерва, из периферической части сетчатки — латеральные (боковые). Это учитывается при диагностике и определении качества повреждения зрительного нерва.
Кровоснабжается преимущественно ветвями глазничной артерии. Зрительный нерв состоит более чем из миллиона нервных волокон, в длину составляет от 35 до 55 мм в зависимости от строения черепа. Помимо нервных волокон в гистологическом строении зрительного нерва принимает участие нейроглия, которая выполняет поддерживающую и питательную функции.
Левый и правый зрительные нервы образуют перекрест — хиазму. Здесь происходит перекрест 75% нервных волокон двух зрительных нервов. 25% остаются не перекрещенными. При этом волокна, расположенные ближе к центру зрительного нерва, перекрещиваются, а расположенные по периферии — нет.
Патологии
В зависимости от характера поражения и патологической симптоматике все заболеваний зрительного нерва офтальмологи подразделяют на группы:
- Воспалительного характера (невриты);
- Сосудистые (ишемическое поражение зрительного нерва);
- Специфического характера (сифилитические, туберкулезные поражения);
- Опухолевые;
- Заболевания, связанные с механическим повреждением зрительного нерва;
- Патологии, связанные с нарушением циркуляции ликвора в межоболочечных пространствах зрительного нерва;
- Токсические;
- Аномалии развития.
Для диагностики этих заболеваний офтальмологи оценивают жалобы пациента во время опроса, обращают внимание на динамику клинических проявлений, интенсивность и скорость прогрессирования патологических симптомов.
Нередко производится осмотр глазного дна посредством использования фармакологических препаратов, которые временно вызывают мидриаз (расширение зрачка).
Во время исследования тщательно изучают состояние ЗН.
Определение остроты центрального и периферического зрения во время комплексной диагностики часто позволяет офтальмологам выявить характер поражающих процессов. Например, при воспалительных или дегенеративных реакциях, которые затрагивают только наружные слои ЗН, сначала ухудшается острота зрения по периферии, сужаются границы периферического зрения.
К инструментальным методам обследования патология ЗН и хиазмы относятся клинические, рентгенологические и электрофизиологические методики.
- Клинические: офтальмохромоскопия, диагностика светочувствительности, цветоощущений, УЗ обследование глазного яблока и орбиты, допплерография сосудов, питающих ЗН.
- Рентгенологические: Обзорная рентгенография черепа и глазниц в различных плоскостях, компьютерная томография.
- Электрофизиологические: исследование электрической чувствительности и лабильности зрительного нерва, запись вызванных потенциалов.
Для проведения диагностики наша клиника предлагает своим пациентам целый комплекс современных аппаратов и методик, позволяющих гарантированно в кратчайшие сроки добиться наилучших результатов.
Наиболее часто диагностируемые патологии зрительного нерва и хиазмы
Зрительный нерв окружен несколькими оболочками. Межоболочечное пространство заполнено спинномозговой жидкостью. Эта жидкость, или ликвор, постоянно находится в движении и направленна к III желудочку (полая структура, которая относится к среднему мозгу, локализируется в промежутке между зрительными буграми).
Застойные явления и венозный стаз — главные патологические процессы этого заболевания. Они являются результатом накопления ликвора в пространствах между оболочками вследствие нарушения его оттока из полости III желудочка. Патологические изменения четко визуализируются во время исследования офтальмологом глазного дна.
Частая причина нарушения оттока ликвора из III желудочка – выраженная внутричерепная гипертензия, которая развивается вследствие:
- Появления и роста опухолевидного новообразования в полости черепа;
- Обширное кровоизлияние головного мозга;
- Закрытые черепно-мозговые травмы;
- Менингит и др.
В офтальмологии выделяют 5 стадий тяжести застоя зрительного нерва, которые зависят от степени проявления патологических процессов:
- Начальная;
- Выраженная;
- Резко выраженная;
- Застой с переходом в атрофию;
- Атрофия зрительного нерва.
Продолжительный застой и отечность зрительного нерва способствуют прогрессированию ухудшения зрения, снижения остроты, появлению размытых пятен в поле зрения.
После установки диагноза может потребоваться проведение дополнительных методов обследования для определения причины застоя ликвора в межоболочечных пространствах (МРТ, КТ, ангиография сосудов головного мозга и др.).
Лечебные мероприятия должны быть направлены на устранение причины застойных явлений и снижение внутричерепного давления.
Воспаление зрительного нерва может появиться как осложнение уже имеющегося воспаления в организме. К воспалительным процессам, провоцирующим развитие неврита, относятся:
- Воспаление оболочек головного мозга (менингиты);
- Воспалительные процессы в носовых пазухах (синуситы (гайморит, фронтит));
- Персистирующие инфекционные патологии, возбудителем которых является вирус (грипп, парагрипп).

Воспалительный процесс может переходить на зрительный нерв, как через окружающие ткани, так и гематогенно (через кровеносное русло).
В зависимости от локализации воспалительного процесса на определенном участке зрительного нерва заболевания такого характера подразделяют:
- Неврит или папиллит. Воспаление локализируется в интраокулярной области. Поражается диск зрительного нерва, что отчетливо визуализируется при обследовании глазного дна. Появляется постепенно, часто пациенты не предъявляют никаких жалоб, заболевание протекает бессимптомно, скрыто, общее состояние не страдает. Единственным признаком может быть ухудшение зрительных функций.
Иногда к жалобам на ухудшение зрения могут добавляться ощущения дискомфорта или боли в области глазницы.
Легкие формы заболевания при своевременной и правильно подобранной лечебной тактикой быстро лечатся, качество зрения полностью восстанавливается, а патологическая симптоматика нивелирует.
В тяжелых случаях полного восстановления зрения не происходит, может развиться атрофия зрительного нерва.
- Ретробульбарный неврит. Воспаление располагается за пределами глазного яблока и не затрагивает диск зрительного нерва. При этом никаких патологических проявлений на глазном дне в начальном периоде заболевания не обнаруживается. Со временем при прогрессировании и появлении атрофии ЗН может определяться побледнение ДЗН.
Лечение невритов происходит в стационаре. Применяются фармакологические препараты из группы стероидных и нестероидных противовоспалительных средств, витамины группы В и С, десенсибилизирующая и дезинтоксикационная терапия.
При условии, что достоверно определена причина неврита, проводят этиотропное лечение.
Зачастую данная патология не является самостоятельной и возникает ка результат уже имеющихся заболеваний. Атрофия тканей ЗН появляется вследствие продолжительного сдавления, отека, существенного нарушения трофики из-за поражения сосудов.
- Невриты;
- Застой ДЗН;
- Выраженный атеросклероз сосудов, питающих ЗН;
- Гипертоническая болезнь;
- Токсические отравления (напр. хинином).
Зачастую атрофия ЗН — вторичная патология, возникающая на фоне уже имеющихся отклонений. Однако существует и первичная атрофия ЗН — наследственная, сцепленная с полом.
Лечение этой патологии подразумевает под собой употребление фармакологических препаратов из групп:
- Вазодилататоров (препараты, расширяющие сосуды и улучшающие трофику тканей ЗН);
- Ангиопротекторов (средства, улучшающие состояние сосудистой стенки);
- Антиоксидантов;
- Нейротрофических препаратов.
Также используется электро- и магнитостимуляция.
Наиболее опасным и относительное часто встречаемым злокачественным новообразованием является ретинобластома. Ее диагностируют у детей в первые месяцы/годы жизни. Лечение хирургическое.
Опухолевидные новообразования ЗН — редкие патологии.
Менингиомы — опухоли, которые формируются и растут из эндотелия, расположенного между твердой и паутинной оболочками ЗН. При прогрессирующем росте часто выходят за пределы твердой оболочки.
Глиомы — доброкачественного характера, развиваются из клеток глии, не метастазируют, однако могут интенсивно расти, распространяться за пределы хиазмы, поражать одновременно 2 ЗН и приводить к полной слепоте.
Наиболее характерными первыми проявлениями роста опухоли являются снижение остроты зрения, уменьшение полей зрения. Выпячивание глазного яблока наружу (экзофтальм) — также характерный симптом роста опухолевидного новообразования, однако появляется и прогрессирует медленно, не всегда ярко выражен, а подвижность глазного яблока сохраняется в полном объеме.
Лечение — хирургическое удаление опухоли, в тяжелых случаях требуется удаление глазного яблока.
Наиболее распространенная — гипоплазия ЗН. Характеризуется уменьшением диаметра ДЗН. Это происходит из-за снижения количества аксонов, формирующих зрительный нерв. Опорная ткань развита в пределах нормы. Встречается односторонняя и двухсторонняя гипоплазия.
Острота зрения значительно варьирует и зависит от степени поражения ЗН. Показатели колеблются от 1,0 до отсутствия светочувствительности и полной слепоты. При исследовании остроты зрения диагностируются различные скотомы — выпадения участков зрения в центральной части или по периферии.
Часто сопровождает такие заболевания, как врожденная катаракта, микрофтальм, аметропия.
Наиболее показательным тестом, который позволяет достоверно выставить диагноз гипоплазия ЗН у детей является регистрация вызванных зрительных потенциалов.
Наши цены
Стоимость лечения зависит от выбранного метода (аппаратное или хирургическое), количества рекомендованных процедур и т.д. Комплексное обследование в нашей клинике от 4 000 руб. С ценами на все виды диагностических исследований, процедур на аппаратах и хирургические вмешательства можно посмотреть здесь.
Читайте также:


