Менингиту или абсцессам и инфекциям костей
Внутричерепные абсцессы - это опасные, представляющие угрозу для жизни человека инфекции. К ним относится непосредственно абсцесс мозга и субдуральная или экстрадуральная эмпиема. Последнее состояние обозначает скопление большого количества гноя под оболочкой мозга.
Внутричерепные абсцессы могут быть вызваны инфекцией органов, расположенных в непосредственной близости к мозгу. К таким заболеваниям относятся, например, отит среднего уха, стоматологические инфекции, мастоидит, синусит. Абсцесс мозга может появиться у пациентов с пороком сердца, после черепно-мозговой травмы или хирургического вмешательства, сопровождающегося попаданием сторонней инфекции. Реже абсцесс является следствием менингита. Причины примерно 15% случаев появления этого заболевания остаются неизвестными.
В последние десятилетия ученым удалось продвинуться в изучении этиологических агентов, вызывающих абсцесс мозга.
Сам процесс образования абсцесса вызван внутричерепным воспалением с последующим накоплением гноя. Наиболее распространенными местами образования, в порядке убывания, являются такие доли: лобно-височная, лобно-теменная, мозжечковая и затылочная.
Как инфекция попадает внутрь черепа?
1. Смежный гнойный очаг (45-50% случаев)
К этому виду заражения относится подострая и хроническая форма отита и мастоидита (задевает нижнюю височную долю и мозжечок), а также некротические процессы, возникшие вследствие остеомиелита, хронического отита или мастоидита (абсцесс в таком случае появляется в задней стенке лобной, клиновидной или решетчатой пазух).
Одонтогенные инфекции распространяются по внутричерепному пространству через кровь или прямым попаданием. Зубные одонтогенные инфекции также поражают лобные доли.
В настоящее время в развитых странах частота абсцессов головного мозга, возникающих в результате ушных инфекций, снизилась. Однако абсцессы, являющиеся следствием осложнений после синусита по-прежнему на высокой отметке. Инфекция может распространяться в центральной нервной системе, вызывая тромбоз кавернозного синуса, ретроградный менингит, а также субдуральную форму абсцесса.
Венозная бесклапанная сеть, соединяющая внутричерепное содержимое с сосудистой оболочкой пазух, обеспечивает альтернативный маршрут для внутричерепных инфекций.
Тромбофлебит, который возникает в венах, постепенно захватывает и вены черепа, твердой мозговой оболочки и даже мозговую вену. При этом гнойное содержимое головного мозга может образоваться без признаков экстрадуральной инфекции или остеомиелита.
Открытый перелом черепа позволяет инфекциям попасть непосредственно в мозг. Абсцесс головного мозга может также наступить как осложнение после внутричерепной операции или попадания в полость черепа инородного тела. Например, травмирование кончиком карандаша, дротиком, осколками стекла или щепками. Иногда абсцесс мозга может развиться после травмы лица.
3. Гематогенное распространение (25% случаев)
В таком случае абсцессы множественные, часто встречаются в области средней мозговой артерии. Наиболее распространены они в таких долях, в порядке убывания: лобная, теменная, мозжечковая и затылочная.
Гематогенное распространение связано с болезнями сердца (в основном у детей), легочными артериовенозными мальформациями, эндокардитом, хроническими легочными инфекциями (эмпиема, бронхоэктатическая болезнь), инфекциями кожи, брюшной полости и малого таза, нейтропенией, трансплантацией органов. Кроме того, такому виду распространения абсцесса способствует употребление инъекционных наркотиков и ВИЧ-инфекция.
Ранняя стадия инфекции (первые 7-14 дней) называется энцефалит и связана с отеком мозга. Некроз и образование гноя происходит через 2-3 недели, а пораженный участок окружается фиброзной капсулой.
Распространенность случаев мозговых абсцессов, статистика выживаемости
В целом ежегодно с диагнозом абсцесс мозга только в США госпитализируется 1500-2000 человек (из расчета на 10 тысяч госпитализаций). У больных СПИДом частота этого заболевания намного выше, следовательно, в общенациональных масштабах распространенность абсцесса мозга за последние десятилетия тоже возросла. Из-за повсеместного употребления антибактериальных препаратов, антидепрессантов и кортикостероидов возросло и количество грибковых абсцессов. Заболевание характерно как для развитых стран, так и для развивающихся. Предрасполагающих факторов масса, и они постоянно изменяются.
В целом смертность в результате мозговых абсцессов понизилась на 15% за последнее время. Однако разрыв абсцесса приводит к смертности в 80% случаев. Лечение в данном случае (после разрыва) не приносит ощутимой пользы.
Частота неврологических осложнений у пациентов, переносящих мозговые инфекции, колеблется от 20 до 79% и основывается на том, как быстро будет поставлен диагноз и начато лечение.
Мозговые абсцессы чаще встречаются у мужчин, чем у женщин. Первые четыре десятилетия жизни – наиболее вероятное время возникновения данной проблемы.
У детей раннего возраста главной причиной субдуральной эмпиемы является бактериальный менингит. Применение вакцины против гемофильной инфекции вызвало снижение частоты случаев менингита у детей младшего возраста.
Симптомы абсцесса мозга
Примерно у двух третей пациентов симптомы абсцесса начинают проявляться спустя 2 недели или менее. Клиническое течение болезни может быть как произвольным, так и быстрым. Большинство симптомов являются результатом расположения и величины абсцесса, а также от повреждений, причиненных им.
- головная боль - 70%;
- изменения психического состояния (может указывать на отек головного мозга) - 65%;
- фокальные неврологические дефициты - 65%;
- лихорадка - 50%;
- судороги - 25-35%;
- тошнота и рвота - 40%;
- затылочная жесткость (ригидность мышц) - 25%;
- отек диска зрительного нерва - 25%.
Вначале у больного возникает головная боль, температура, а затем появляются признаки менингита, часто сопровождающие разрыв абсцесса. Любое изменение в нормальной функции головного мозга сопровождается такими симптомами:
- постоянная головная боль (с четким местом локализации);
- сонливость, бред, ступор;
- атаксия, гемипарез.
Симптомы в зависимости от места расположения абсцесса:
- мозжечок: нистагм, атаксия, рвота;
- ствол мозга: слабость, головная боль, лихорадка, рвота, дисфагия и гемипарез;
- фронтальный абсцесс: головная боль, невнимательность, сонливость, ухудшение психического состояния, нарушения речи, односторонний гемипарез, эпилептические припадки;
- височный абсцесс: головная боль, афазия, искажение зрительного восприятия;
- затылочный: жесткость мышц шеи и затылка.
На начальных стадиях распространения инфекции абсцесс может проявляться в виде неспецифической формы энцефалита, сопровождающейся повышенным внутричерепным давлением. Головная боль, связанная с абсцессом головного мозга, может постепенно усиливаться или внезапно появляться и локализоваться в месте развития абсцесса. Отек диска зрительного нерва у младенцев сопровождается выпячиванием родничка. Рвота обычно появляется в связи с повышением внутричерепного давления. Изменения в психическом статусе (от вялости до комы) предполагают обширный отек.
Организмы, ответственные за развитие мозговой инфекции
- Золотистый стафилококк, в том числе устойчивый к метициллину.
- Аэробные, анаэробные и микроаэрофильные стрептококки, в том числе альфа-гемолитический стрептококк и стрептококк anginosus (milleri).
- Prevotella и Fusobacterium.
- Enterobacteriaceae (Klebsiellа, кишечная палочка, Proteus).
- Pseudomonas.
- Veillonella, Eubacterium
Менее распространенные причины:
- пневмококк;
- менингококк;
- Haemophilus aphrophilus;
- Actinobacillus, actinomycetemcomitans и Salmonella;
- Nocardia asteroides;
- Mycobacterium.
- различные виды грибов (Aspergillus, Candida, Cryptococcus, Mucorales, Coccidioides и другие);
- гельминты (например, свиной цепень);
- Pseudallescheria boydii.
По материалам:
1.Itzhak Brook, MD, MSc Professor, Department of Pediatrics, Georgetown University School of Medicine
2.Jeffrey D Band, MD Professor of Medicine, Oakland University William Beaumont School of Medicine
3. U.S. Department of Health and Human Services National Institutes of Health
4.John E. Greenlee, MD
Переболевшие коронавирусом не могут избавиться от сильного потоотделения

Асептический (серозный, лимфоцитарный) менингит – что это такое?
Это процесс воспаления мягкой и паутинной оболочек головного мозга, возбудителем которого служат различные вирусы.
По этой причине во многих медицинских источниках болезнь именуют как вирусный менингит.
Данный вид менингита вызывается как инфекционными, так и неинфекционными факторами.
Причины
Обычно, инфекционными возбудителями служат вирусы, такие, как:
- энтеровирусы;
- арбовирусы (например, клещевого энцефалита, крымской геморрагической лихорадки);
- ВИЧ;
- вирус простого герпеса 2-го типа.
В редких случаях асептический менингит провоцирует:
- вирус простого герпеса 1-го типа;
- вирус лимфоцитарного хориоменингита;
- вирус эпидемического паротита.
Еще одной причиной могут быть:
- аденовирусы;
- цитомегаловирус;
- вирус Эпштейна— Барр (вызывающий мононуклеоз);
- вирусы гриппа А, В;
- кори;
- парагриппа;
- краснухи;
- опоясывающего лишая.
Инфильтрация опухоли, прорыв содержания внутричерепных кист, эндолюмбальная административа – являются неинфекционными возбудителями.
Инкубационный период и стадии развития

Асептический менингит имеет несколько стадий развития:
- Продромальная фаза – на этой стадии характерно повышение температуры тела, возникает боль в мышцах и горле, возможна диарея, кожные высыпания, чувство усталости и недомогания. Длится около 3-7 дней. Фаза ожидания при этом составляет от 2 до 5 дней, протекает практически с отсутствием симптомов.
- Нейроинфекционная фаза – выражается светобоязнью, головной болью, тошнотой, рвотой, головокружением и сонливостью. Период реабилитация составляет примерно 2 недели. В отдельных случаях может происходить бессимптомно или только с наличием симптомов первой фазы.
Основные симптомы и признаки заболевания
Нередко признаки менингита протекают незаметно, уже позднее, в течении нескольких недель, постепенно нарастают.
- Развитию асептического менингита могут предшествовать приступы лихорадочного состояния, которые могут длится несколько дней. Заболевание может проявляться головными болями и гиперестезиями, у маленьких детей появляется раздражительность и постоянный плач.
- Тошнота и рвота, судороги происходят не так часто.
- Может появится экзантема, которая присутствует при вирусных инфекциях Коксаки и эховирусах.
- Также характерна ригидность мышц шеи и спины, но при этом нет обозначенных неврологических нарушений местного характера.
- Жар, чувствительность к яркому свету, ощущение вялости, боли в мышцах, озноб, ангина, боль в животе, галлюцинации, сыпь на теле, спинальные симптомы, симптом Брудзинского и Кернига.
На начальных стадиях заболевания, в ликворе часто обнаруживается обильное наличие гранулоцитов, особенно в случае болезни вызванной вирусом простого герпеса. Характерен высокий плеоцитоз (1000-3000/3 элементов) очень часто возникает при менингите, который возник из-за осложнения эпидемического паротита и лимфоцитарного хореоменингита.
Зачастую, он не так страшен и дает меньше негативных последствий в отличии от гнойных менингитов бактериального, грибкового или протозойного происхождения.
Диагностика

Диагностику производят на основе клинических проявлений и последующих результатов лабораторных исследований. В процессе диагностики, врач делает выводы исходя из результатов тщательного обследования, объективных выводов и итогов цереброспинальной жидкости при люмбальной пункции.
- Обращается внимание на возможное наличие укусов клеща, контакта с животными.
- Наличие асептического менингита подтверждается чистой или слегка мутноватой спинномозговой жидкостью, низким или умеренным плеоцитозом с преобладанием одноядерных клеток, слегка повышенной протеинорахии, нормальным уровнем глюкозы в жидкости.
Как происходит лечение?
- Взрослым и детям с наличием ослабленного иммунитета важно назначить противовирусную терапию с внутривенным введением Иммуноглобулина.
- Чтобы снизить внутричерепное давление пациентам выписывают курс применения диуретиков, таких, как Фуросемид или Лазикс. Для устранения головной боли и снижения внутричерепного давления врачи назначают спинномозговую пункцию.
- В более запущенных случаях будет назначено внутривенное введение солевых растворов, которые способствуют снижению интоксикации. Это – раствор Рингера, Альбумин и глюкоза.
- Если асептическим менингитом страдает ребенок, а температура держится выше 38 градусов, маленькому пациенту назначают различные жаропонижающие, к примеру, парацетамол. В список способов лечения заболевания, также включается приём антигистаминных препаратов, способствующих снижению жара и облегчению других симптомов заболевания. Преимущественно это препараты Тавегил, Супрастин и Зодак.
- При конвульсиях рекомендуют препараты Домоседан или Седуксен.
- В период лечения для пациента очень важна тишина и покой, а в том помещении, где находится больной, свет должен быть приглушенным.
- Также для поддержания общего состояния здоровья при лечении употребляются такие витамины, как С, B6, B2 и кокарбоксилазов.
- В качестве адъювантной терапии применяют кислородное лечение.
Период реабилитации
- Симптоматические мероприятия, которые включают в себя: лечение ацетилсалициловой кислотой, нахождение больного в прохладном помещении, будут способствовать снижению головных болей, гиперестезии и температуры тела.
- Спустя несколько недель после выздоровления пациенту необходимо осуществить контрольное неврологическое обследование, чтобы врач мог убедиться в отсутствии мышечной слабости и других остаточных изменений.
- После асептического менингита, вызванного вирусом эпидемического паротита рекомендуют двухстороннюю аудометрию.
Возможные последствия и осложнения
![]()
При менингите мозговые оболочки гиперемированы, а гематоэнцефалический барьер терпит разрушение, от этого и возникает отек мозга.- Из-за попадания гноя в сосуды головного мозга, может развиться воспаление и ишемия мозговой ткани.
- В случае повреждения головного мозга могут развиваться различные виды паралича, возможно нарушение зрения и потеря слуха, умственная отсталость.
- Есть риск кровотечение в надпочечниках. А возникновение сепсиса может серьезно угрожать здоровью и жизни человека.
Профилактика
Что бы избежать развития асептического менингита, важно учитывать и соблюдать следующие меры предосторожности:
- Качественное мытье рук, особенно после тесного контакта с больным человеком и после смены подгузников больному ребёнку.
- Вовремя проведенная вакцинация.
Обычно, такая болезнь протекает достаточно легко, без серьезных рисков и во многих случаях заканчивается полным выздоровлением. Зачастую, наступает спонтанное излечение, но определенные формы заболевания, с отсутствием необходимого вмешательства, протекают тяжело, с последующим прогрессированием воспаления, что может привести к инвалидности и даже к смерти.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Еще большие трудности могут встретиться при дифференциальной диагностике между абсцессом мозга и другими внутричерепными осложнениями. Чаще всего они возникают при ограниченных межобол очечных нагноениях. Обычно правильный диагноз устанавливается при этом во время операции или в ближайшие дни после нее. Изменения твердой мозговой оболочки — ее некроз, фистула и т. д.—при наличии соответствующих клинических симптомов требуют рассечения ее.
Если при этом вскрывается гнойник, то, как правило, следует выждать некоторое время и продолжать поиски абсцесса мозга лишь при стабилизации или нарастании мозговой симптоматики в течение ближайших дней. Диагноз иногда облегчается, если удается выявить последовательное изменение клинической картины, характерное, как мы видели, для межобол очечных нагноений.
Отличие абсцесса мозга от менингита иногда становится трудным при лечении антибиотиками; при неполном излечении менингита могут сохраниться отдельные осумкованные очаги нагноения в субарахиоидальном пространстве, сопровождающиеся очаговой симптоматикой. Вопрос обычно решается пункцией, рассечением твердой мозговой оболочки в месте предполагаемого скопления гноя л дальнейшим наблюдением. Значительно труднее положение при одновременном существовании менингита и абсцесса мозга.
М. И. Вольфкович различает менингиты, предшествующие абсцессу мозга, от менингитов, осложняющих прорыв последнего. Первые протекают менее бурно и не маскируют полностью проявлений абсцесса. Наоборот, менингиту, осложняющему абсцесс, свойственно более тяжелое и бурное течение, полностью подавляющее симптоматику причинного заболевания. К сожалению, четкое разграничение проявлений этих двух форм менингита возможно далеко не во всех случаях, особенно при интенсивном лечении антибиотиками.
Последние могут привести не только к быстрой ликвидации менингеального синдрома, предшествующего абсцессу мозга, но иногда и к подавлению очаговых симптомов гнойника. Возникающий при прорывах абсцессов менингит действительно отличается бурными проявлениями, маскирующими симптомы абсцесса. Такое течение возможно, однако, и при менингитах, существующих одновременно с непрорвавшимся абсцессом (Р. А. Шахнович). Таким образом, при сочетании этих двух заболеваний абсцесс мозга при любых вариациях может долгое время оставаться новы явленным.
Особое значение приобретают так называемые интермиттирующие менингиты. Чаще всего они связаны с наличием неликвидированных ограниченных очагов нагноения, среди которых первое место прлнадежит абсцессам мозга. Таким образом, повторные атаки менингита всегда должны служить поводом к самым тщательным поискам такого гнойника. Несколько проще диагностика при сочетании абсцесса с септическим синустромбозом, поскольку последний сам по себе редко дает мозговую симптоматику. Трудности возникают при тромбозах, которые распространяются на мелкие мозговые вены и сопровождаются очаговой симптоматикой, иногда неисчезающей долгое время после удаления тромба из синуса.
Симптомы абсцесса мозга возникают иногда и при арахноидитах, и негнойных ограниченных энцефалитах. В пользу арахноидита обычно говорят близкий к нормальному состав ликвора, отсутствие изменений в крови, меньшая устойчивость очаговой симптоматики, более быстрое, без продромального периода, начало заболевания при медленном течении его, не ведущем к истощению больного.
Медицинский эксперт статьи

Асептический менингит - это воспаление мозговых оболочек с лимфоцитарным плеоцитозом в ликворе при отсутствии возбудителя по результатам биохимического бактериологического исследования ЦСЖ.
Наиболее частой причиной асептического менингита являются вирусы, иные причины могут быть инфекционной или неинфекционной природы. Заболевание проявляется повышением температуры тела, головной болью и менингеальными симптомами. Асептический менингит вирусной этиологии обычно разрешается самостоятельно. Лечение симптоматическое.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Код по МКБ-10
Что вызывает асептический менингит?
Асептический менингит развивается под действием причин инфекционной (например, риккетсии, спирохеты, паразиты) и неинфекционной природы (например, внутричерепные опухоли и кисты, химиопрепараты, системные заболевания).
В преобладающем большинстве случаев возбудителями являются энтеровирусы, прежде всего ЕСНО-вирусы и вирусы Коксаки. Во многих странах частым возбудителем является вирус эпидемического паротита, в США он стал редкостью благодаря программам вакцинации. Энтеровирусы и вирус эпидемического паротита проникают через дыхательные пути или желудочно-кишечный тракт и диссеминируются гематогенным путем. Менингит Молларе - это доброкачественный серозный рецидивирующий менингит, характеризующийся появлением больших атипичных моноцитов (ранее считавшихся клетками эндотелия) в ЦСЖ; причиной заболевания предположительно является вирус простого герпеса II типа или другие вирусы. Вирусы, вызывающие энцефалит, обычно приводят к развитию и слабовыраженного серозного менингита.
В качестве возбудителей асептического менингита могут фигурировать и некоторые бактерии, в частности спирохеты (возбудители сифилиса, лаймоборрелиоза и лептоспироза) и риккетсии (возбудители сыпного тифа, пятнистой лихорадки скалистых гор и эрлихиоза). Патологические изменения в ЦСЖ могут быть транзиторными или персистирующими. При ряде бактериальных инфекционных заболеваний - мастоидите, синусите, абсцессе мозга и инфекционном эндокардите - наблюдают реактивные изменения в ликворе, характерные для асептического менингита. Это происходит в силу того, что генерализованный воспалительный процесс индуцирует развитие системного васкулита и реактивного плеоцитоза в ЦСЖ и в отсутствии бактерий.
Причины асептического менингита
Бруцеллез, болезнь кошачьей царапины, церебральная форма болезни Уиппля, лептоспироз, лаймская болезнь (нейроборрелиоз), венерическая лимфогранулема, микоплазменная инфекция, риккетсиозная инфекция, сифилис, туберкулез
Постинфекционные реакции гиперчувствительности
Возможны на многие вирусные инфекции (например, вирусы кори, краснухи, оспы, коровьей оспы, ветряной оспы)
Ветряная оспа; вирус Коксаки, ЕСНО-вирус; полиомиелит; лихорадка Западного Нила; восточный и западный лошадиный энцефалит; вирус простого герпеса; ВИЧ-инфекция, цитомегаловирусная инфекция; инфекционный гепатит; инфекционный мононуклеоз; лимфоцитарный хориоменингит; эпидемический паротит; энцефалит Сент-Луис
Грибковая и паразитарная
Амебиаз, кокцидиоидомикоз, криптококкоз, малярия, нейроцистицеркоз, токсоплазмоз, трихинеллез
Азатиоприн, карбамазепин, ципрофлоксацин, цитозина арабинозид (высокие дозы), иммуноглобулин, муромонаб CD3, изониазид, НВПС (ибупрофен, напроксен, сулиндак, толметин), моноклональные антитела 0KT3, пенициллин, феназопиридин, ранитидин, триметоприм-сульфаметоксазол
Поражения оболочек мозга
Болезнь Бехчета с поражением нервной системы, попадание выпота интракраниальной эпидермоидной опухоли или краниофарингиомы в ЦСЖ, менингеальная лейкемия, опухоли твердой мозговой оболочки, саркоидоз
Опухоль мозга, хронический синусит или отит, рассеянный склероз, инсульт
Реакция на эндолюмбальное введение лекарств
Воздух, антибиотики, химиотерапевтические препараты, препараты для спинномозговой анестезии, иофендилат, другие красители
Реакция на введение вакцины
На многие, особенно на противококлюшную, антирабическую и противооспенную
Свинцовый менингит, менингит Молларе
Грибки и простейшие могут вызвать гнойный менингит с развитием сепсиса и изменений в ликворе, характерных для бактериального менингита, стой разницей, что возбудители не выявляются методом бактериоскопии окрашенного мазка и поэтому отнесены к данной категории.
Среди неинфекционных причин воспаления мозговых оболочек можно указать опухолевую инфильтрацию, прорыв содержимого внугричерепных кист в ликвороциркуляцию, эндолюмбальное введение препаратов, отравление свинцом и раздражение средствами для контрастирования. Возможно развитие реактивного воспаления на системное введение лекарств по типу реакции гиперчувствительности. Чаще других реакцию гиперчувствительности вызывают НПВП (особенно ибупрофен), противомикробные препараты (особенно сульфаниламиды) и иммуномодуляторы (внутривенные иммуноглобулины, моноклональные антитела ОКТЗ, циклоспорин, вакцины).
Симптомы асептического менингита
Асептический менингит вслед за преморбидным гриппоподобным синдромом (без насморка) проявляется повышением температуры тела и головной болью. Менингеальные знаки менее выражены и развиваются медленнее, чем при остром бактериальном менингите. Общее состояние больного удовлетворительное, преобладают системные или неспецифические симптомы. Очаговая неврологическая симптоматика отсутствует. У пациентов с неинфекционным воспалением оболочек мозга температура тела обычно нормальная.
Диагностика асептического менингита
Подозрение на асептический менингит обосновано при наличии лихорадки, головной боли и менингеальных симптомов. Перед выполнением люмбальной пункции необходимо сделать КТ или МРТ черепа, особенно при подозрении на объемный интракраниальный процесс (при наличии очаговой неврологической симптоматики или отека дисков зрительных нервов). Изменения ЦСЖ при асептическом менингите сводятся к умеренному или значительному повышению внутричерепного давления и лимфоцитарному плеоцитозу в диапазоне от 10 до более 1000 клеток/мкл. В самом начале заболевания возможно обнаружение небольшого количества нейтрофилов. Концентрация глюкозы в ЦСЖ находится в пределах нормы, белка - в пределах нормы или умеренно повышена. Для идентификации вируса проводят ПЦР с образцом ЦСЖ, в частности менингит Молларе подтверждается при обнаружении в образце ЦСЖ ДНК вируса простого герпеса II типа. Реактивный асептический менингит на введение лекарственных препаратов является диагнозом исключения. Диагностический алгоритм формируется, исходя из клинических и анамнестических данных, предполагающих целенаправленный поиск в ряду возможных возбудителей (риккетсиоз, лаймоборрелиоз, сифилис и т. д.).
Дифференциальная диагностика бактериального менингита, требующего экстренного специфического лечения, и асептического менингита, такового не требующего, иногда проблематична. Выявление даже незначительного нейтрофилеза в ликворе, допустимого в ранней стадии вирусного менингита, следует интерпретировать в пользу ранней стадии бактериального менингита. Параметры ЦСЖ также аналогичны в случаях частично пролеченного бактериального менингита и асептического менингита. Представители Listeria spp. с одной стороны, практически не идентифицируются при бактериоскопии окрашенного по Граму мазка, но с другой - индуцируют моноцитарную реакцию в ликворе, которую следует трактовать скорее в пользу асептического, нежели бактериального менингита. Общеизвестно, что туберкулезную палочку очень сложно выявить бактериоскопически и что изменения параметров ликвора при туберкулезе практически идентичны изменениям при асептическом менингите; тем не менее для верификации диагноза туберкулезного менингита опираются на результаты клинического обследования, а также на повышенный уровень белка и умеренно сниженную концентрацию глюкозы в ЦСЖ. Иногда под маской асептического менингита дебютирует идиопатическая внутричерепная гипертензия.

[16], [17], [18], [19], [20], [21], [22], [23]
Диагноз
Диагноз отогенного абсцесса мозга или мозжечка устанавливают на основании клинической симптоматики и результатов дополнительных исследований. У больных с осложненными процессами клиническая картина менингита маскируется симптомами абсцесса мозга, что крайне затрудняет диагностику. При наличии очаговых симптомов она зачительно облегчается.
Вспомогательные методы имеют важное значение при скудости клинических симптомов, двустороннем хроническом среднем отите, абсцессе правой височной доли, меньшее — при абсцессах мозжечка, абсцессах других локализаций в мозге, множественных абсцессах мозга. Конечным этапом диагностики является пункция мозга. К вспомогательным методам относят следующие.
1. При электроэнцефалографии в острой стадии регистрируют лишь общие изменения. При уже образовавшемся абсцессе с сопутствующей энцефалитической реакцией выявляют очаговые изменения (очаговые дельта-волны). Этот метод не имеет самостоятельного значения, его следует применять в сочетании с другими, главным образом ангиографией.
2. Эхоэнцефалография при абсцессах, как и при опухолях мозга, показывает смещение (так называемое эхо) средней линии в противоположную сторону. Это эффективный, простой и безопасный метод диагностики, который можно применять амбулаторно, но при определении точной локализации процесса он значения не имеет.
3. Сведения о наличии и локализации абсцесса могут быть получены при нейрорадиологических исследованиях. При обычной рентгенографии и особенно томографии черепа при вертикальном положении головы иногда видна полость абсцесса, содержащая воздух или бактериальные газы. Иногда при старых абсцессах с плотной капсулой выявляют плотные образования — известковые отложения.
4. Введение контрастного вещества в полость абсцесса позволяет судить об уменьшении полости после пункции или дренирования.
5. При каротидной ангиографии о наличии абсцесса височной доли свидетельствует резкое смещение артерий и вен, бессосудистая область и значительное замедление прохождения контрастного вещества. Эти изменения в значительной степени обусловлены сопутствующим отеком. При васкуляризованной капсуле в более старых абсцессах иногда видно кольцеобразное окрашивание.
6. Вертебральная ангиография при абсцессах мозжечка чаще всего безрезультатна. В ранней стадии образования абсцесса и при нетипичных его локализациях каротидная ангиография неэффективна. В этих случаях показана вентрикулография, которую выполняет нейрохирург. Этот метод применяют вместо пневмоэнцефалографии, при проведении которой существует опасность ущемления миндалин мозжечка при повышении внутричерепного давления.
7. Изотопную диагностику проводят в виде сцинтиграфии мозга с 9 Тс. Диффузное накопление радионуклидов иногда наблюдается в ранней стадии абсцесса. Очаговая кумуляция отмечается через 8—24 дня. Этот метод особенно ценен для контроля за клиническим течением заболевания. В связи с возможной неточной интерпретацией полученных данных сцинтиграфию следует дополнить ангиографией. Ценным вспомогательным методом диагностики является реоэнцефалография.
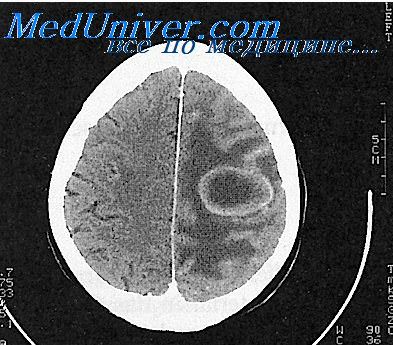
8. Компьютерная томография позволяет выявить даже небольшие абсцессы мозга, в начале формирования, как височной доли [Brand В. et al., 1984; Притула И. М., 1986], так и мозжечка [Schmitt Н. et al., 1979].
Люмбальная пункция должна быть завершающим этапом диагностики. Однако нередко предшествующие ей, описанные выше исследования неабсолютно достоверны или вообще не могут быть проведены при необходимости произвести срочное вмешательство у больного, находящегося в бессознательном состоянии, у которого быстро нарастают признаки повышения внутричерепного давления и резко выражены менингеальные симптомы.
У больных, у которых заподозрен абсцесс мозжечка, ввиду того что у них часто отсутствуют очаговые симптомы, а также из-за небольшой ценности электроэнцефалографии и нейрорадиологических исследований пункция также нередко является единственным методом диагностики.
При наличии изменений и выпячивания твердой мозговой оболочки, выраженных симптомов абсцесса мозга место пункции предопределено. В остальных случаях пункцию производят в известной мере вслепую. Опасность занесения инфекции в непораженные части мозга весьма незначительна. Реальна опасность ранения сосудов с образованием гематомы, что приводит к повышению внутричерепного давления и параличу дыхания. Для уменьшения этой опасности следует по возможности ограничить количество пункций.
Абсцесс мозга и гнойный менингит
Менингит может быть самостоятельным заболеванием и сочетаться с абсцессом. Об их сочетании свидетельствуют недостаточно выраженная реакция менингита на лечение антибиотиками, появление односторонних симптомов при менингите. Важнейшие дифференциально-диагностические признаки этих заболеваний представлены в табл. 1.
Абсцесс мозжечка и гнойный лабиринтит
Ввиду общности многих симптомов диагностика нередко затруднена. Однако оценка симптомов и их сопоставление помогают установить правильный диагноз.
При лабиринтите спонтанный нистагм отмечается лишь вначале, он непродолжительный, направлен в сторону больного уха. Обычно нистагм горизонтальный или горизонтально-ротаторный, мелко- или среднеразмашистый.
При абсцессе нистагм направлен в сторону больного уха или при нистагме в обе стороны больше выражен в сторону очага поражения и часто крупноразмашистый. Если нистагм в сторону здорового уха (при выпадении функции лабиринта вследствие гнойного процесса) меняет направление в сторону больного уха, это свидетельствует о наличии абсцесса мозжечка.
При лабиринтите головокружение, тошнота, рвота усиливаются при изменении положения головы, а по мере затихания процесса выраженность их уменьшается. При абсцессе указанная зависимость отсутствует и наблюдается постепенное усиление этих симптомов. При указательной пробе обе руки при лабиринтите отклоняются в сторону больного уха, при абсцессе отмечается промахивание только руки на стороне очага также в больную сторону. Промахивание при лабиринтите обязательно сочетается с нистагмом, промахивание при отсутствии нистагма возможно лишь при абсцессе.
В позе Ромберга как при лабиринтите, так и при абсцессе больной отклоняется или падает в сторону больного уха. Однако перемена положения головы, вызывающая изменение направления падения при лабиринтите, при абсцессе не оказывает никакого влияния. Шаткость походки с отклонением в сторону больного уха отмечается при обоих заболеваниях, но для абсцесса характерно отклонение при ходьбе в сторону (нарушение фланговой походки). Адиадохокинез наблюдается только при абсцессе. Головная боль, изменения глазного дна, менингеальные симптомы у больных лабиринтитом отсутствуют, как и параличи черепных нервов, двигательные и чувствительные нарушения, гипотония мышц, изменения походки.
Абсцесс мозга и очаговый негнойный энцефалит
Негнойный энцефалит может быть начальной стадией развития абсцесса и воспалительный процесс может на этом остановиться [Калина В. О., 1957]. При негнойном энцефалите могут возникнуть очаговые симптомы абсцесса (ложный абсцесс). Наиболее выраженным симптомом является повышение внутричерепного давления. Для негнойного энцефалита в отличие от абсцесса характерны беглость и изменчивость общемозговых и очаговых симптомов. При нем отсутствуют проявления интоксикации (землистый цвет лица, сухой язык), резкие изменения в крови.
Быстрое и стойкое улучшение состояния больного после операции на ухе свидетельствует в пользу негнойного энцефалита. Дифференциальная диагностика важна, в частности, потому, что пункция мозга при негнойном энцефалите может резко обострить процесс. При неясной клинической картине до пункции мозга необходимо применить вспомогательные методы исследования.
Абсцесс мозга и сердечно-сосудистые нарушения
Появление мозговых симптомов у лиц с гнойным заболеванием ушей и сердечно-сосудистыми нарушениями может быть следствием любого из этих страданий. Эмболия, тромбоз сосудов мозга и оболочек могут обусловить развитие клинических проявлений менингоэнцефалита или абсцесса мозга.
Для диагностики важное значение имеют тщательно собранный анамнез и всестороннее обследование больного. Отсутствие повышения температуры тела и изменений в цереброспинальной жидкости (при кровоизлиянии в мозг и тромбозе его сосудов) свидетельствуют против воспалительного генеза мозговых симптомов. Важное значение имеет примесь свежей крови в цереброспинальной жидкости при субарахноидальном кровоизлиянии. Для диагноза апоплексического инсульта существенное значение имеет паралич руки. Несовпадение стороны поражения мозга и отита свидетельствует против отогенного характера поражения.
Абсцесс мозга и опухоль
Для опухоли в отличие от абсцесса мозга характерны длительное медленно прогрессирующее течение без острого начала (лихорадка, озноб), отсутствие изменений в крови.
Менингеальные симптомы возникают редко и только в терминальной стадии, увеличение содержания белка при отсутствии плеоцитоза, наблюдающееся при опухоли, не характерно для абцесса. Застойные соски зрительного нерва встречаются чаще и более резко выражены при опухоли. Значительно чаще наблюдающееся при опухоли, не характерно для абсцесса, тические припадки. Весьма длительные головокружения и нарушения равновесия более характерны для опухоли, чем для абсцесса мозжечка.
мероприятия, в частности ангиография, могут быть безуспешными, особенно при толстой капсуле абсцесса.
Читайте также:



