Вынужденное положение головы наблюдается при менингите

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В мире регистрируются 3-10 случаев менингококкового менингита на 100 000 населения.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Причины и патогенез эпидемического цереброспинального менингита
Эпидемический цереброспинальный менингит вызывается грамотрицательным диплококком - менингококком Вейксельбаума. Заболевание передаётся воздушно-капельным путём. Входными воротами становятся слизистая оболочка зева и носоглотки. Менингококки проникают в нервную систему гематогенным путём. Источником инфекции бывают не только больные, но и здоровые носители. Наиболее часто заболевают менингитом зимой и весной. Спорадические заболевания отмечают в любое время года.

[13], [14], [15], [16], [17], [18], [19], [20], [21]
Симптомы эпидемического цереброспинального менингита
По выраженности клинических симптомов выделяют лёгкую, средней тяжести и тяжёлую формы течения. Наряду с поражением оболочек мозга в процесс вовлекается и мозговое вещество, что клинически проявляется уже с первых дней болезни нарушением сознания, судорогами, парезами при слабой выраженности менингеального синдрома. Возможны зрительные и слуховые галлюцинации, а в дальнейшем - расстройства памяти и поведения. Возникают гиперкинезы. повышение мышечного тонуса, расстройства сна, атаксия, нистагм и другие симптомы поражения мозгового ствола. В таких случаях диагностируют менингоэнцефалит, отличающийся тяжёлым течением и плохим прогнозом, особенно при появлении признаков развития эпендиматита (вентрикулита). Для эпендиматита характерна своеобразная поза, при которой развиваются разгибательные контрактуры ног и сгибательные - рук, судороги по типу горметонии, отёк дисков зрительных нервов, нарастание количества белка в ликворе и ксантохромное его окрашивание.
Менингококковый менингит может быть как самостоятельной клинической формой, так и составной частью генерализованной формы менингококковой инфекции, включающей также менингококкемию.
К ранним осложнениям менингококкового менингита относятся отёк мозга со вторичным стволовым синдромом и острую надпочечниковую недостаточность (синдром Уотерхауса-Фридериксена). Острый отёк головного мозга может возникнуть при молниеносном течении либо на 2-3-й день болезни. Основные признаки - нарушение сознания, рвота, двигательное беспокойство, судороги, дыхательные и сердечно-сосудистые расстройства, повышение артериального и ликворного давления.
При менингококковом менингите, протекающем с менингококкемией, возможна острая надпочечниковая недостаточность, проявляющаяся развитием септического шока. Отмечают определённую фазность в развитии происходящих процессов, соответствующую различным степеням шока.
- Септический шок I степени (фаза тёплой нормотонии) - состояние больного тяжёлое, лицо розовое, но кожные покровы бледные, конечности холодные. У части больных - обильное потоотделение, в других случаях кожа сухая, тёплая. Озноб, центральная гипертермия 38,5-40,5 °С. Умеренная тахикардия, тахипноэ, гиперпноэ, артериальное давление нормальное или повышенное, центральное венозное давление нормальное или снижено. Выделение мочи удовлетворительное или несколько уменьшено. Возбуждение, беспокойство при сохранном сознании, общая гиперрефлексия, у детей грудного возраста нередко судорожная готовность. Компенсированный метаболический ацидоз за счёт респираторного алкалоза, ДВС-синдром I степени (гиперкоагуляция).
- Септический шок II степени (фаза тёплой гипотонии) - состояние больного очень тяжёлое, лицо и кожные покровы бледные, с сероватым оттенком; акроцианоз, кожа чаще холодная, влажная, температура тела нормальная или субнормальная. Выражены тахикардия, тахипноэ, пульс слабый, тоны сердца глухие. Артериальное (до 70-60 мм рт.ст.) и центральное венозное давление снижены. Снижается сердечный выброс. Олигурия. Больной заторможен, вял, сознание помрачено. Метаболический ацидоз. Синдром ДВС II степени.
- Септический шок III степени (фаза холодной гипотонии) - состояние крайне тяжёлое, сознание в большинстве случаев отсутствует. Периферическая вазоконстрикция. Кожа синюшно-серого цвета, тотальный цианоз со множественными геморрагически-некротическими элементами, венозные стазы по типу трупных пятен. Конечности холодные, влажные. Пульс нитевидный или не определяется, резкая одышка, тахикардия, артериальное давление очень низкое или нулевое, не реагирует на увеличение объёма циркулирующей крови. Гипертония мышц, гиперрефлексия, стопные патологические рефлексы, зрачки сужены, реакция на свет ослаблена, возможны косоглазие, судороги. Анурия. Метаболический ацидоз. ДВС-синдром III степени с преобладанием фибринолиза. Возможно развитие отёка лёгких, токсического отёка мозга, метаболического миокардита и эндокардита.
- Септический шок IV степени (терминальное, или агональное, состояние). Сознание отсутствует, мышечная атония, сухожильная арефлексия, зрачки расширены, не реагируют на свет, тонические судороги. Выражено нарушение дыхания и сердечно-сосудистой деятельности, прогрессирующий отёк лёгких и мозга. Полная несворачиваемость крови с диффузными кровотечениями (носовыми, желудочными, маточными и др.).
Отёк-набухание головного мозга развивается чрезвычайно остро, характеризуется крайне тяжёлым течением. На первый план выступают головная боль и рвота, а затем - расстройство сознания, появляется психомоторное возбуждение или общие тонико-клонические судороги. Гипертермия. Лицо гиперемировано, затем цианотично, зрачки сужены, с вялой реакцией на свет. Пульс становится редким, в дальнейшем брадикардия может сменяться тахикардией. Появляются одышка, аритмия дыхания, возможен отёк лёгких. Смерть наступает в результате остановки дыхания; сердечная деятельность может продолжаться ещё в течение 10-15 мин.
Эпидемическим цереброспинальным менингитом (ЭЦСМ) называется острое инфекционное заболевание, вызываемое менингококком Вейксельбаума, которое влечёт за собой острое воспаление мозговых оболочек с одновременной или предшествующей менингококковой септицемией.
Причины возникновения
Возбудителем эпидемического цереброспинального менингита является менингококк, найденный в 1887 г. Вейксельбаумом и Иегером.
Менингококк представляет собой микроба, по внешнему виду похожего на гонококка; в патологических продуктах на мазках залегает внутриклеточно в протоплазме лейкоцитов. По Граму не окрашивается. Растет хорошо в средах с примесью асцитической жидкости и Леффлеровской сыворотки. Примесь 2% виноградного сахара улучшает рост. Наилучшей средой является сахарный агар с примесью на 3 части 2-ух частей человеческой крови. Оптимум роста 37-38°С. При исследовании спинномозговой жидкости следует её стерильно центрифугировать и осадок размазать по поверхности чашки Петри с асцитическим или кровяным агаром. Рост при 37-38°С получается спустя сутки. Выросшие колонии служат для дифференциальной видовой агглютинации.
Носительство менингококка в слизи зёва и носоглоточного пространства во время эпидемий чрезвычайно распространено, в особенности среди лиц, окружающих больных. На высоте эпидемии число носителей может превосходить число заболевших в 20 раз. Даже в неэпидемическое время, наступающее после затихшей эпидемической вспышки, легко обнаружить длительных носителей. Так как взрослые заболевают ЭЦСМ в значительно меньшем проценте, чем дети, то заболеваемость концентрируется в семьях, где есть подрастающее поколение. Заражение происходит контактом и капельной инфекцией. В особенности предрасположены к болезни лимфатики и люди, страдающие хроническими катаральными процессами слизистой оболочки зёва и верхних дыхательных путей.
Симптомы и признаки
Продолжительность инкубации колеблется между 1-5 днями. Продромальные симптомы эпидемического цереброспинального менингита наблюдаются редко; в тех случаях, когда инфекция распространяется гематогенным путем, может существовать за 3-5 дней до выявления полного симптомокомплекса продром, проявляющийся в виде головной боли, потливости, болей в суставах, ремиттирующей температуры и рассеянной эритематозной или розеолезной сыпи по телу.
Острое развитие эпидемического цереброспинального менингита возможно в случаях семейных эпидемий. Начало поражения мозговых оболочек сказывается в развитых формах типичными симптомами менингита: рвота, головная боль, тугоподвижность затылка, гиперестезия кожи, симптомы Кернига и Брудзинского, потливость. Типична головная боль, локализующаяся в области лба и висков, наступающая приступами, облегчающаяся или совершенно исчезающая по утрам и, наоборот, усиливающаяся к вечеру. Рвота без предшествующей тошноты часто появляется по утрам. Бред, судороги общие и местные, скрежет зубами, бессознательное состояние – почти постоянные явления в развитых тяжелых случаях ЭЦСМ.
Позвоночный столб чрезвычайно чувствителен к давлению, а поколачивание по черепу молоточком вызывает резкую болезненную реакцию. Конъюнктивы, как правило, всегда инъецированы, глазные яблоки выпуклы больше нормы. Сухожильные рефлексы обыкновенно понижаются. Симптом Бабинского появляется у взрослых на 2-ой неделе, часто отмечается также и клонус стопы. Напряженный ладьеобразный живот появляется обычно позднее. Зрачки неравномерны, вяло реагируют на свет и аккомодацию. Нистагм, изолированные параличи глазных мышц с диплопией наблюдаются часто (паралич отводящей глаз мышцы). Поражение глазодвигательного и блокового нервов встречается редко. В зёве встречается ряд катаральных изменений.
Сыпь на коже наблюдается часто при формах гематогенного характера; наоборот, при чистой церебральной форме эпидемического цереброспинального менингита она встречается лишь в 10-20%. Сыпь появляется в виде круглых и овальных, величиной от 1,5 до 2-3 миллиметров розеолезных пятен, она рассеяна по всему телу, но преимущественно сосредоточивается на туловище и конечностях, причём на нижних её бывает больше, чем на верхних. Иногда наблюдается петехиальная сыпь разнообразной величины; она напоминает собой следы укусов блох. Наблюдается и пустулезная сыпь. Иногда сыпь имеет вид браслетов, состоящих из скопления разной величины пятен, опоясывающих голеностопные, лучезапястные и локтевые суставы. Пятна разнообразной величины и цвета, от розового до багрового. Иногда такие пятна принимают папулезный характер и дальше могут превращаться в везикулы. Появление такой сыпи обыкновенно сопровождается не только болями, но далее настоящим воспалением суставов. Пульс ускорен, дыхание часто носит Чейн-Стоксовский характер. В крови гиперлейкоцитоз.
Селезенка увеличена лишь при гематогенных септических формах. Лихорадка носит в большинстве случаев послабляющий или неправильный характер. В случаях с тяжелым течением она становится постоянной, держится на высоком уровне, достигая иногда и гиперпирексии.
Клинические формы эпидемического цереброспинального менингита отличаются большим разнообразием; остроразвивающиеся формы с бурным нарастанием симптомов и высокой температурой дают плохой прогноз. Падение температуры может быть критическим или литическим. Выздоровление медленное и часто сопровождается потерей слуха, которая, однако, может наступить и в течение острого периода.
В других случаях болезнь протекает при явлениях косоглазия, нарастающей глухоты, контрактур, парезах конечностей; иногда появляются бульбарные симптомы. В дальнейшем болезнь может, после минования подострого периода (4-6 недель), окончиться либо выздоровлением, либо у детей перейти в хронический внутренний гидроцефалоид. Эта форма болезни характеризуется сильнейшим истощением, сгибательными контрактурами на нижних конечностях, рвотами и значительным понижением интеллекта. В грудном возрасте течение менингита отмечается отсутствием ряда симптомов давления на мозг – незаросшие роднички. Могут отсутствовать симптом Кернига, сведение затылка; симптом Бабинского также зачастую отсутствует. Сильнейшая гиперестезия кожи, сильная потливость, гиперестезия при пассивном сгибании конечностей, выпячивание родничков, крики ребенка при пеленании, судороги, высокая температура дают возможность с приличной точностью поставить диагноз.
На высоте эпидемической волны и в особенности в её начале встречается много неясно выраженных форм. При постановке диагноза в таких случаях надо обращать внимание на острое, гриппоподобное, с небольшими катаральными явлениями начало заболевания, ремиттирующую температуру, разницу в самочувствии утром и вечером, рвоту без тошноты, гиперестезию кожи, потливость, слабо выраженный и часто односторонний симптом Кернига.
Диагностика и лечение
Диагноз легко устанавливается в типических случаях и должен быть подтвержден спинномозговым или затылочным проколом. Труднее даётся отличие от туберкулезного менингита. Результаты спинномозгового прокола решают вопрос: при эпидемическом цереброспинальном менингите жидкость мутная, содержит лейкоциты и менингококки на мазке, при туберкулезном менингите – прозрачная или опалесцирующая, содержит лимфоциты и часто в пунктате после центрифугирования обнаруживаются туберкулезные палочки. Реакции агглютинации с типовыми сыворотками и сывороткой крови больного с типовыми культурами указывают на тип менингококка, вызвавший заболевание.
Лечение заключается в применении антибиотиков, кортикостероидов, анальгетиков, противорвотных средств, седативных препаратов, а также в проведении детоксикационных мероприятий.
Прогноз – всегда неопределённый. Во всяком случае, по статистике, процент инвалидности очень велик.
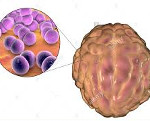
Менингококковый менингит – это форма менингококковой инфекции, которая характеризуется гнойным воспалением мягкой и арахноидальной оболочек головного мозга. Заболевание сопровождается типичной триадой клинических признаков (головной болью, лихорадкой и рвотой), менингеальными знаками, общемозговыми и общетоксическими симптомами. Менингит может сочетаться с менингококцемией, осложняться инфекционно-токсическим шоком, недостаточностью надпочечников, энцефалитом. Решающее значение в диагностике играют методы лабораторной идентификации возбудителя. Основу лечения составляет антибактериальная и патогенетическая терапия.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы менингококкового менингита
- Осложнения
- Диагностика
- Лечение менингококкового менингита
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины
Этиологическим фактором менингококкового менингита является менингококк – Neisseria meningitidis. Это парно расположенная шаровидная грамотрицательная бактерия (диплококк), окруженная капсулой с ресничками. Возбудитель обладает низкой устойчивостью к факторам внешней среды, быстро погибает под действием ультрафиолетовых лучей, высоких и низких температур. Менингококки относятся к аэробам, чувствительны к показателям pH, дезинфицирующим агентам.
Микроб имеет сложную антигенную структуру. Различают 13 серогрупп N. meningitidis, отличающихся составом специфического капсульного полисахарида. Наиболее распространены штаммы групп A, B, C, в последнее время регистрируют рост частоты выявления бактерий с антигенами Y и W-135. Возбудителю присуща высокая изменчивость: он подвергается L-трансформации с потерей капсулы, показывает гетероморфный рост, приобретает резистентность к химиопрепаратам.
Главным фактором патогенности менингококка считается эндотоксин – липоолигосахаридный комплекс, выделяющийся при разрушении микробной клетки. Возбудитель способен вырабатывать и ряд других повреждающих веществ (гемолизин, протеазы, гиалуронидазу), проникать сквозь гематоэнцефалический барьер. Фиксация к назофарингеальному эпителию происходит благодаря ресничкам, а капсула защищает бактерию от механизмов фагоцитоза.
Предрасположенность к развитию менингококкового менингита формируется в условиях снижения местной и общей резистентности организма. Факторами риска признаются врожденный дефицит комплемента, ВИЧ-инфекция, анатомическая или функциональная аспления. Слизистая оболочка носоглотки повреждается при курении и ОРВИ, что повышает риск бактериальной инвазии. Распространению инфекции способствует большая скученность населения.
Патогенез
Передача возбудителя происходит воздушно-капельным путем от больных менингококковой инфекцией или бессимптомных носителей. Входными воротами становится слизистая носоглотки, где развивается первичный воспалительный процесс. В 10-20% случаев микробы, преодолев защитные механизмы, проникают в кровоток, где размножаются, инициируя кратковременную бактериемическую фазу. В субарахноидальные пространства головного мозга нейссерии заносятся гематогенным путем, реже – лимфогенно, периваскулярно и периневрально через пластинку решетчатой кости.
При размножении менингококка развивается вначале серозно-гнойное, затем гнойное воспаление мягкой и паутинной оболочек. Чаще всего поражаются конвекситальные поверхности и основание головного мозга, иногда процесс распространяется в спинальном направлении. Макроскопически мягкая оболочка выглядит отечной, гиперемированной, мутной, поверхность мозга будто покрыта шапочкой из гноя. Микроскопическая картина представлена выраженной инфильтрацией полиморфноядерными мононуклеарными клетками. Спаечный процесс может вызвать закупорку путей ликворооттока.
Классификация
Согласно клинической классификации менингококковой инфекции, менингит относится к ее генерализованным формам. С учетом выраженности патологического процесса инфекция может протекать в легкой, среднетяжелой, тяжелой или крайне тяжелой формах. Менингит, вызванный N. meningitidis, является гнойным. Клинически он представлен следующими вариантами:
- Классический. Инфекционный процесс имеет изолированный характер, поражаются только мягкая и паутинная оболочки головного мозга.
- Смешанный. Картина менингита дополняется признаками воспаления мозгового вещества (менингоэнцефалита), бактериемией (менингококцемией).
- Осложненный. Сопровождается развитием локальных и системных осложнений, обусловленных влиянием воспалительных изменений или токсинов возбудителя.
По длительности патологический процесс бывает острым (до 3 месяцев), затяжным (до полугода), хроническим (свыше 6 месяцев). В зависимости от локализации пораженных церебральных структур менингит подразделяется на конвекситальный (большие полушария), базальный (нижняя поверхность) и спинальный. Дополнительно выделяют ограниченную и тотальную формы.
Симптомы менингококкового менингита
Началу болезни обычно предшествует назофарингит, но симптомы могут возникнуть внезапно, на фоне полного благополучия. С большим постоянством в клинической картине обнаруживают так называемую менингеальную триаду – головные боли, лихорадку, рвоту. Температура резко поднимается до 40-42° C, сопровождается сильным ознобом. Мучительные головные боли носят диффузный давяще-распирающий или пульсирующий характер, локализуются преимущественно в лобно-теменной области, усиливаются в ночное время, при перемене положения головы, действии внешних раздражителей.
Среди объективных симптомов на первое место выходят менингеальные знаки, которые появляются в самом начале заболевания и быстро прогрессируют. Наиболее постоянными являются ригидность затылочных мышц, симптомы Кернига и Брудзинского (верхний, средний, нижний). У детей отмечают признак Лесажа, выбухание и пульсацию родничка. Пациент принимает вынужденную позу – лежа на боку с запрокинутой назад головой и подтянутыми к животу коленями. Выраженность менингеального синдрома может не соответствовать тяжести патологии.
При неврологическом осмотре часто выявляют асимметрию сухожильных и кожных рефлексов, ослабляющихся по мере нарастания интоксикации, патологические стопные знаки. Базальные менингиты сопровождаются поражением черепных нервов, особенно III, IV, VII, VIII пар. Наличие стойкого красного дермографизма говорит о сопутствующих вегетативных расстройствах. Признаками интоксикации являются вначале тахикардия, а затем относительная брадикардия, гипотония, приглушенность сердечных тонов. У пациентов учащается дыхание, язык обложен грязно-коричневым налетом, сухой.
Осложнения
Крайне неблагоприятным вариантом является молниеносное течение болезни с отеком-набуханием головного мозга. Ситуация угрожает вклинением стволовых структур в большое затылочное отверстие черепа, что ведет к нарушению витальных функций. Медленное разрешение гнойного воспаления опасно развитием гидроцефалии, у детей младшего возраста могут возникать церебральная гипотония, субдуральный выпот.
Результатом тяжелых или сочетанных форм менингококкового менингита становятся инфекционно-токсический шок, острая надпочечниковая недостаточность. При запоздалом или неадекватном лечении гнойный процесс переходит на эпендиму желудочков и мозговое вещество, осложняясь вентрикулитом (эпендиматитом), энцефалитом. В поздние сроки отмечается риск глухоты, эпилепсии, задержки психомоторного развития у детей.
Диагностика
Установить происхождение менингококкового менингита на основании клинических данных удается при его сочетании с бактериемией. На вероятную этиологию изолированных форм болезни косвенно указывает эпидемиологическая и анамнестическая информация (наличие назофарингита, контакт с больным). Точную верификацию патологии обеспечивают лабораторно-инструментальные методы:
- Клинические анализы. Гемограмма показывает выраженный лейкоцитоз со сдвигом формулы влево, анэозинофилию, ускорение СОЭ. В спинномозговой жидкости отмечается полиморфноядерный плеоцитоз, снижение концентрации глюкозы, повышение белка. Изменения в анализе мочи неспецифичны, свидетельствуют о токсических явлениях.
- Бактериоскопия и посев. Менингококки выявляются в нейтрофилах при прямой бактериоскопии окрашенных по Граму мазков. Посев ликвора на сывороточный агар или другие питательные среды дает возможность уточнить культуральные, ферментные, антигенные свойства возбудителя, определить его чувствительность к антибиотикам.
- Серологические тесты. После выделения менингококка идентифицировать его по серогруппам можно при постановке реакции агглютинации. Для обнаружения антител в крови применяют РНГА, экспресс-диагностику проводят с помощью ИФА, методов встречного иммуноэлектрофореза.
- Молекулярно-генетический анализ. В дополнение к стандартным процедурам используют ПЦР, позволяющую выявить бактериальную ДНК. Это быстрый и чувствительный диагностический тест. Особую ценность он приобретает при невозможности выделить возбудителя из ликвора или крови.
- Нейровизуализация. Показаниями для церебральной томографии могут быть нарушения сознания, очаговые неврологические симптомы. КТ головного мозга подтверждает ликворную гипертензию, внутримозговые кровоизлияния, церебральный отек. МРТ с контрастированием предпочтительнее, так как лучше визуализирует менингеальную оболочку, субарахноидальное пространство.
В качестве дополнительного исследования при судорогах для регистрации биоэлектрической активности мозга назначают ЭЭГ. Помощь в диагностическом поиске оказывают офтальмолог (осмотр глазного дна), инфекционист. Заболевание необходимо дифференцировать с менингитами иной этиологии, эпидуральным абсцессом, субдуральной эмпиемой. Следует исключать энцефалиты, острый рассеянный энцефаломиелит, субарахноидальную гематому.
Лечение менингококкового менингита
Любые формы генерализованной инфекции сопряжены с высокой опасностью летального исхода и тяжелых осложнений. Поэтому менингококковый менингит должен рассматриваться как неотложное состояние, требующее срочной госпитализации в профильный стационар. Обычно пациенты сразу попадают в палату интенсивной терапии под круглосуточное наблюдение специалистов. Им показан строгий постельный режим. Основой лечения является фармакотерапия:
- Этиотропная. Центральное место отводится антибиотикотерапии препаратами пенициллинового (бензилпенициллином, ампициллином) или цефалоспоринового ряда (цефтриаксоном, цефотаксимом). Альтернативными медикаментами выступают карбапенемы, хлорамфеникол. Сначала назначается эмпирическая терапия, которая затем корректируется с учетом данных антибиотикочувствительности.
- Патогенетическая. Для купирования отека головного мозга используются глюкокортикоиды, осмотические и петлевые диуретики (маннитол, фуросемид). Гемодинамическая нестабильность и токсикоз требуют инфузионной поддержки (кристаллоидами, коллоидами, плазмой), введения вазопрессоров, оксигенотерапии. В тяжелых случаях проводят экстракорпоральную детоксикацию.
- Симптоматическая. В комплексном лечении менингококкового менингита применяют симптоматические препараты. При судорожной активности показаны антиконвульсанты (диазепам, натрия оксибутират). Высокую лихорадку купируют жаропонижающими средствами.
Выписка из стационара осуществляется при полном клиническом выздоровлении. Все пациенты, перенесшие менингококковый менингит, должны находиться под диспансерным наблюдением невролога с прохождением регулярного обследования. Последствия и остаточные явления устраняются комплексной реабилитацией, которая включает физиотерапию, лечебную гимнастику, когнитивную коррекцию.
Прогноз и профилактика
При своевременной специфической терапии менингококкового менингита прогноз относительно благоприятный, сочетанные и осложненные формы существенно ухудшают исход. Генерализованная инфекция всегда сопряжена с риском жизнеугрожающих состояний – даже на фоне лечения уровень летальности составляет 10-15%. Плохими прогностическими факторами считают очаговую неврологическую симптоматику, нарушение сознания, лабораторные сдвиги (анемию, тромбоцитопению, лейкопению).
Профилактика подразумевает воздействие на все звенья эпидемического процесса. В отношении источника инфекции проводят раннее выявление, изоляцию и лечение больных, санацию носителей. Разорвать механизмы передачи помогают санитарно-гигиенические мероприятия, дезинфекция в очаге. Для создания специфического иммунитета у восприимчивых лиц рекомендуют вакцинацию против менингококковой инфекции. Повышению неспецифической резистентности способствует закаливание, своевременная терапия респираторных заболеваний.
Менингит — воспаление оболочек головного мозга и спинного мозга. Различают лептоменингит — воспаление мягкой и паутинной мозговых оболочек, и пахименингит — воспаление твёрдой мозговой оболочки.
Менингококковая инфекция - вызываемые менингококками заболевания, протекающие в виде острого назофарингита, гнойного менингита и менингококкемии. Относятся к воздушно-капельным антропонозам. Широко распространено здоровое носительство менингококков.
Этиология Менингита, патогенез. Менингококки - попарно расположенные грамотрицательные сферические образования; в цереброслинальной жидкости локализуются внутриклеточно и имеют форму кофейного боба. Во внешней среде быстро погибают. Имеются различные серотипы возбудители (А, В. Си др. ). Чувствительны к пенициллину, лавомицетину, тетрациклинам. Ворота инфекции - слизистая оболочка верхних дыхательных путей. В большинстве случаев присутствие менингококков на слизистой оболочке не ведет к развитию заболевания (носительство). У некоторых инфицированных развивается картина острого назофарингита, и лишь у некоторых лиц менингококк проникает в кровь, гематогенно поражая различные органы и системы (менингококкемия). Иногда изменения локализуются преимущественно в мозговых оболочках (цереброспинальный менингит). Может развиться инфекционно-токсический шок.
Симптомы, течение Менингита. Инкубационный период длится от 2 до 10 дней (чаще 4-6 дней). Острый назофарингит может явиться продромапьной стадией гнойного менингита или самостоятельной формой менингококковой инфекции. Характеризуется субфебрильной температурой тела, умеренными симптомами интоксикации (головная боль, слабость) и ринофарингитом. Менингококковый сепсис (менингококкемия) начинается внезапно и протекает бурно. Отмечаются озноб и сильная головная боль, температура тела быстро повышается до 40 "С и выше. Через 5-15 ч от начала болезни появляется геморрагическая сыпь. Элементы сыпи могут иметь вид звездочек неправильной формы, наряду с которыми могут быть и мелкие петехии, и крупные кровоизлияния до 2-4 см в диаметре. Последние нередко сочетаются с некрозами участков кожи, кончиков пальцев. Одновременно с геморрагиями могут возникнуть розеолезные и папулезные элементы сыпи. Симптомы менингита при этой форме отсутствуют. Возможно развитие артритов, пневмоний, эндокардита. При сверхостром менингококковом сепсисе потрясающий озноб, повышение температуры тела до 40-41 "С через несколько часов сменяются появлением обильной геморрагической сыпи с некротическими элементами и одновременным падением температуры до нормы; снижается АД, появляются тахикардия, одышка, на коже - большие синеватые пятна, напоминающие трупные. Двигательное возбуждение, судороги сменяются комой. Менингококкемия нередко сочетается с менингокожовым менингитом.
Менингококковый менингит также начинается остро. Лишь у отдельных больных за 1-5 дней отмечаются симптомы назофарингита. Заболевание начинается с озноба, повышения температуры тела, возбуждения, двигательного беспокойства, рано появляются сильнейшая головная боль, рвота без предшествующей тошноты, общая гиперестезия. К концу первых суток болезни возникают и нарастают менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига - Брудзинского). Возможны бред, затемнение сознания, судороги, тремор. Сухожильные рефлексы оживлены, иногда отмечаются патологические рефлексы (Бабинского, Россолимо). У некоторых больных поражаются черепные нервы (чаще зрительный, слуховой, отводящий). У половины больных на 2- 5-й день болезни появляется обильная герпетическая сыпь. В крови - нейтрофильный лейкоцитоз (до 16-25 -10 (вдевятой степени)л), СОЭ повышена. Цереброспинальная жидкость вытекает под повышенным давлением; в начале болезни она опалесциру-ющая, затем становится мутной, гнойной (цитоз до 10 Ђ 1000 в 1 мкл). На фоне менингита могут появиться энцефалитичес-кие симптомы (нистагм, моно- и гемиплегии, мозжечковые симптомы, эпилоптиформные припадки).
Осложнения Менингита: инфекционно-токсический шок, острая надпочечниковая недостаточность, отек и набухание мозга, приводящие к вклинению мозга. Дифференцировать необходимо от других гнойных менингитов. Доказательством заболевания служит выделение менингококка из цереброспинальной жидкости или крови.
Лечение Менингита. Наиболее эффективна рано начатая интенсивная пенициллинотерапия. Бензилпенициллин назначают немедленно после установления диагноза или при подозрении на Менингококковый менингит. Препарат вводят из расчета 200 000 ЕД/(кг Ђ сут). Минимальная доза пенициллина для детей в возрасте до 3 мес 1 200 000 ЕД/сут; от 4 до 6 мес - 1 500 000 ЕД/сут; 7-11 мес-2 000 000 ЕД/сут; 1-2 лет- 2400 000 ЕД/сут; З лет-2 800 000 ЕД/сут; 4 лет-3 200 000 ЕД/сут; 5-7 лет-4 000 000 ЕД/сут;8-10лет-6 000 000 ЕД/сут; 11-15 лет - 9 000 000 ЕД/сут; для взрослых - 12 000 000 ЕД/сут. Интервалы между введением пенициллина не должны превышать 4 ч. Пенициллин вводят внутримышечно. Дозу пенициллина в ходе лечения уменьшать нельзя. Длительность антибиотикотерапии 5-8 сут. Показанием кот-мене пенициллина служит уменьшение цитоза в цереброспинальной жидкости нижа 100-150 клеток в 1 мкл. Эффективны также полусинтетические пеницилпины (ампициллин, метициллин), которые вводят и дозе 200-300 мг/(кг Ђ сут) в/м. При непереносимости пенициллина назначают левоми-цетина сукцинат натрия в дозе 50-100 мг/(кг Ђ сут) в/м. При развитии судорог показаны фенобарбитал, хлоралгидрат в клизмах.
Прогноз Менингита при раннем и адекватном лечении благоприятный. При тяжелых формах и несвоевременно начатом лечении возможны летальные исходы. Реконвалесценты должны находиться под наблюдением участкового врача и районного психоневролога не менее 2-3 лет и обследоваться один раз в 3-6 мес.
Профилактика Менингита. Выявление и изоляция больных. В стационаре проводят текущую дезинфекцию. Заключительную дезинфекцию и химиопрофилактику в очагах Менингита не проводят.
Менингококковая инфекция. Менингококкоовый эпидемический менингит. Под менингококковой инфекцией понимается группа заболеваний, вызываемых бактериями — менингококками Вексельбаума. К этим заболеваниям относятся: 1) менингококковый назофарингит, протекающий благоприятно, нередко в стертых клинических формах, но иногда принимающий затяжное течение; 2) эпидемический менингококковый менингит; 3) менингокок-йемия, являющаяся результатом менингококкового сепсиса.
Этиология Менингита. Возбудителем являются менингококки Вексельбаума, которые в чистой культуре на окрашенных анилиновыми красками препаратах видны как два кофейных зерна или боба, обращенных вогнутой поверхностью друг к другу. Различают 4 типа менингококков (А, В, С, D), которые не создают перекрестного иммунитета один по отношению к другому.
Эпидемиология Менингита. Источник инфекции — больные с клинически выраженными проявлениями Менингита, а также носители менингококков. Передача инфекции происходит воздушно-капельным путем. Наблюдается увеличение числа заболеваний в холодное и сырое время года (в средней полосе Европейской части СССР максимум приходится на март). Наблюдаются как единичные (спорадические) случаи Менингита, так и эпидемические вспышки Менингита; последние чаще возникают в детских коллективах и общежитиях.
Патогенез Менингита. Проникнув аспирационным путем в полость носоглотки, менингококки внедряются в глоточное лимфатическое кольцо, затем по лимфатическим путям достигают мягких мозговых оболочек, вызывая их воспалительные изменения с переходом на оболочки спинного мозга (цереброспинальный гнойный менингит).
Характерно развитие менингеального синдрома: ригидность затылочных мышц, положительный симптом Кернита. В части случаев отмечаются и другие симптомы — Брудзинского (верхний и нижний), Гордона и Оппенгейма.
Анализ крови устанавливает значительный нейтрофильный лейкоцитоз (до 35 000—45 000 лейкоцитов в 1 мм3 крови) со сдвигом влево. При спинномозговой пункции из иглы вытекает под повышенным давлением мутная, гнойного вида жидкость, которая содержит много белка, большое количество нейтрофильных лейкоцитов; реакции ПандииНонна — Аппельта положительны. Если спинномозговая жидкость была взята до начала лечения антибиотиками, то на окрашенных по Граму препаратах — мазках этой жидкости можно видеть менингококков Изредка менингит может принимать затяжное течение.
При тяжелом течении эпидемического менингита прогноз всегда серьезный, возможны осложнения (парезы и параличи черепномозговых нервов, отек мозга, гнойные процессы — отиты, синуситы, мастоидиты). Поздним осложением и исходом гнойного менингококкового менингита у маленьких детей может быть водянка головного мозга, сопровождающаяся значительным, стойким увеличением размеров головы, расхождением швов черепа.
Рано начатое и правильно проведенное лечение Менингита антибиотиками позволяет рассчитывать на благоприятный исход болезни..
Кроме описанной выше типичной картины менингококкового эпидемического менингита, встречаются также и его варианты. В частности, при молниеносной форме, начинающейся очень бурно (затемненность сознания, высокая температура, повторная рвота, общие судороги, запрокидывание головы, глубокие расстройства дыхания и сердечно-сосудистых функций), при отсутствии экстренной, интенсивной терапии возможна смерть через 12—24 ч. Энцефалитическая форма менингита сопровождается потерей сознания, мышечными судорогами, парезами различных групп мышц; она встречается главным образом у детей младшего возраста.
Встречаются также и легкие, атипично протекающие формы Менингита; так, при абортивной форме наблюдаются острое начало, короткий лихорадочный период, головная боль, ригидность затылочных мышц; через 2—3 дня от начала болезни даже без терапии антибиотиками температура снижается до нормы, исчезают и другие клинические симптомы болезни.
Менингококцемия начинается остро, протекает с клинической картиной тяжелого сепсиса, высокой лихорадочной реакцией. Примерно через сутки от начала болезни на коже нижних конечностей, на лице появляются розеолезные и папулезные элементы., интенсивно-розового или слегка синюшного оттенка, а также — мелкие геморрагические элементы и неправильной, звездчатой формы красные пятна, переходящие в некроз (в центре сыпного элемента кожа приобретает темно-синюшный, почти черный цвет). Кроме того, могут появляться довольно значительные по размерам геморрагические пятна. У отдельных больных менингококцемия сопровождается артритами, причем поражаются главным образом мелкие суставы. В части случаев менингококцемия приводит к развитию гнойного менингита. -
Диагноз. Распознавание Менингита основывается на эпидемиологических и клинических данных с учетом результатов исследования спинномозговой жидкости. Дифференциальный диагноз проводят с гнойными менингитами другой этиологии; в первые 2—3 дня следует дифференцировать от сыпного тифа, а в эндемических очагах — от клещевого энцефалита.
Лечение. Обязательна госпитализация в специальные палаты или отделения. Назначают постельный режим, легкоусвояемую и калорийную пищу, насыщенную витаминами (особенно витаминами В1( В2 и С); необходимо следить за чистотой кожи, систематическим опорожнением кишечника больного. Основным средством лечения больных является внутримышечное введение массивных доз пенициллина, растворенного в 0,5% растворе новокаина. Лечение следует начинать возможно раньше. Первую инъекцию пенициллина делают сразу же после установления диагноза, не дожидаясь госпитализации. Суточная доза пенициллина для взрослого должна составлять 18 000 000 — 20 000 000 ЕД (на 4 введения). Общая продолжительность курса лечения и суммарная доза пенициллина определяются наступлением стойкой нормальной температуры, исчезновением важнейших клинических симптомов и достаточно полной нормализацией спинномозговой жидкости.
В период, лечения пенициллином больным назначают в течение первых 8—10 дней димедрол, супрастин, пипольфен. В тяжело протекающих случаях, помимо пенициллина, для лечения больных применяют внутрь норсульфазол или сульфадимезин (по 0,5 г 4 раза в день в течение 5—6 дней; больному следует давать обильное питье).
Сроки изоляции см. табл. 4.
Профилактика Менингита. Важнейшую роль играют выявление и изоляция больных, а также распознавание носителей менингококковой инфекции. Детей-носителей инфекции не допускают в ясли и детские сады, пионерские лагеря; взрослых носителей инфекции нельзя допускать к работе в больницах, клиниках, в детских учреждениях. Существенное значение для профилактики эпидемического менингита имеет санация носоглотки. При появлении хотя бы одного больного в детском учреждении устанавливают карантин на 7 дней с момента, госпитализации заболевшего, после чего проводят заключительную дезинфекцию.
Читайте также:


