Астма и рассеянный склероз
Только в 2017 году в клиническую практику было введено около 30 новых препаратов с новыми действующими веществами, в том числе новые антибиотики против резистентных микробов, лекарства от астмы и псориаза, а также новые средства против гепатита С. Учёные из Германии причастны ко многим новым разработкам – немецкие клиники и исследователи участвовали в испытании около 83% всех испытаний новых медикаментов по всему миру. Поэтому немецкие пациенты очень быстро получают доступ к новейшим разработкам в области медицины. В 2018 году на европейском рынке появятся сразу несколько препаратов для терапии антителами.
Только в 2017 году в клиническую практику было введено около 30 новых препаратов с новыми действующими веществами, в том числе новые антибиотики против резистентных микробов, лекарства от астмы и псориаза, а также новые средства против гепатита С. Учёные из Германии причастны ко многим новым разработкам – немецкие клиники и исследователи участвовали в испытании около 83% всех испытаний новых медикаментов по всему миру. Поэтому немецкие пациенты очень быстро получают доступ к новейшим разработкам в области медицины. В 2018 году на европейском рынке появятся сразу несколько препаратов для терапии антителами.
Значительную роль в современной медицине играют исследования антител. За их открытие в 1984 году была присвоена Нобелевская премия в области медицины. С тех пор они считаются одним из основных оружий иммунной защиты.
На данный момент в университетских клиниках Германии и фармацевтических компаниях проводятся заключительные этапы исследований некоторых препаратов для терапии антителами, которые должны поступить на рынок уже в 2018 году.
Новая терапия избавит от необходимости делать операцию при длительном насморке.
При длительном насморке дыхание затрудняется, носовые пазухи воспаляются. В этом виноваты полипы - доброкачественные новообразования на слизистой оболочке носа, которые сужают носовые проходы. Врачи назначают пациентам с полипами, в основном, спреи, содержащие кортизон, в сложных случаях требуется операция. Но теперь появился новый метод терапии, который сможет улучшить лечения пациентов. Отоларингологи в США, Японии и в университетской клинике Дрездена тестируют новый препарат, который предназначен для уменьшения полипов в носу и предотвращения их роста. Для этого нужно будет вводить препарат меполизумаб подкожно один раз в месяц. Промежуточные результаты являются многообещающими.

Рассеянный склероз возникает в результате аутоиммунного процесса, во время которого неправильно запрограммированные защитные клетки иммунной системы начинают атаковать защитную оболочку нервных волокон и частично или полностью уничтожают её. В результате возникают неврологические симптомы. Обычно рассеянный склероз начинается с нарушения зрения, онемения и головокружения. Позже часто добавляются также мышечные параличи и др.
До сих пор рассеянный склероз лечат, прежде всего, кортизоном и интерфероном, а также иммуносупрессивными препаратами, которые также используются в онкологии. Однако на данный момент существует и альтернативный метод лечения антителами. Действующее вещество окрелизумаб атакует b-лимфоциты, которые играют роль в образовании заболевания и участвуют в повреждении нервных волокон. Клинические испытания показали, что окрелизумаб почти вдвое сокращает количество приступов при рассеянном склерозе и существенно замедляет прогрессирование болезни. Аналогичное действие имеют таблетки с новым активным веществом озанимодом. Ожидается, что они получат разрешение на реализацию в 2018 году.
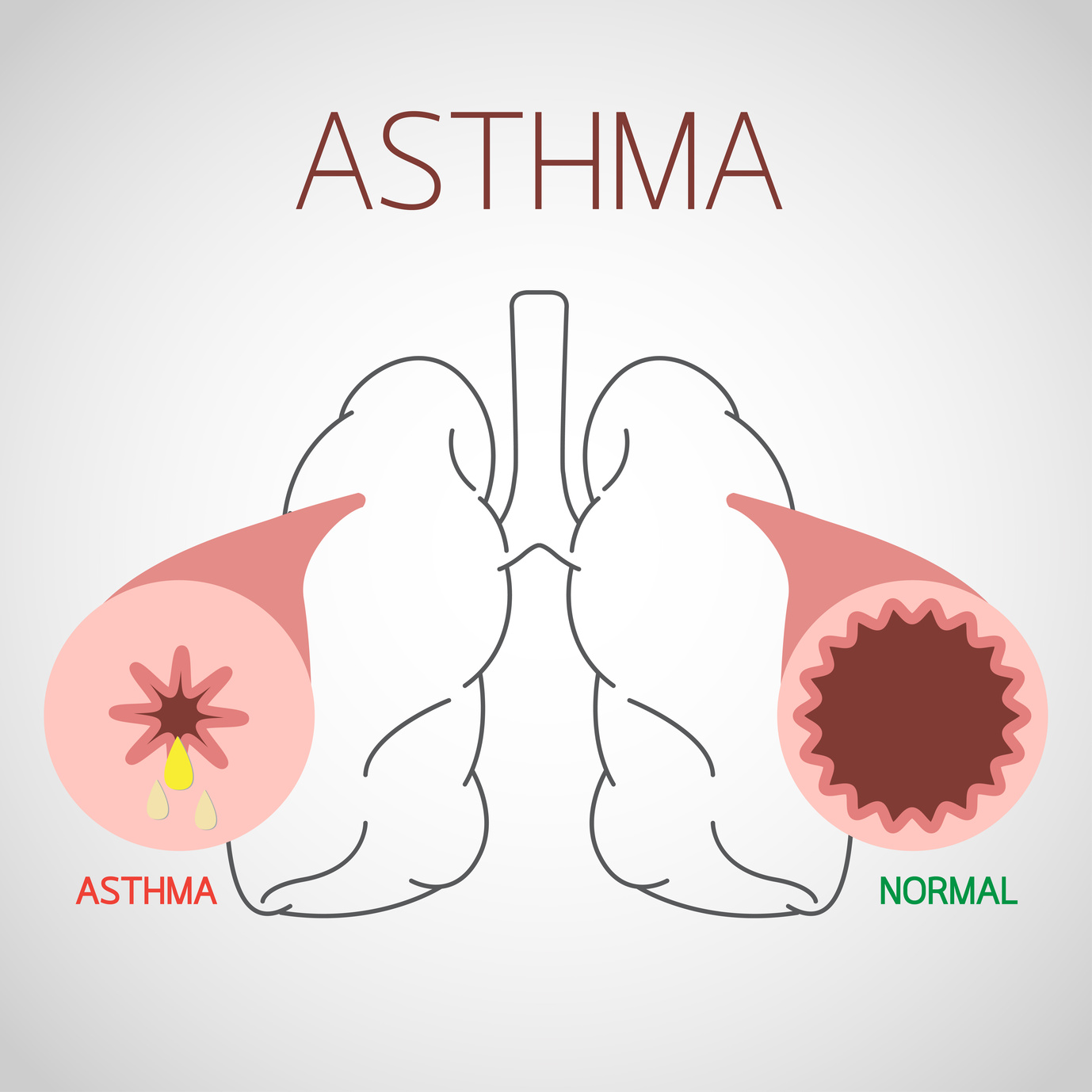
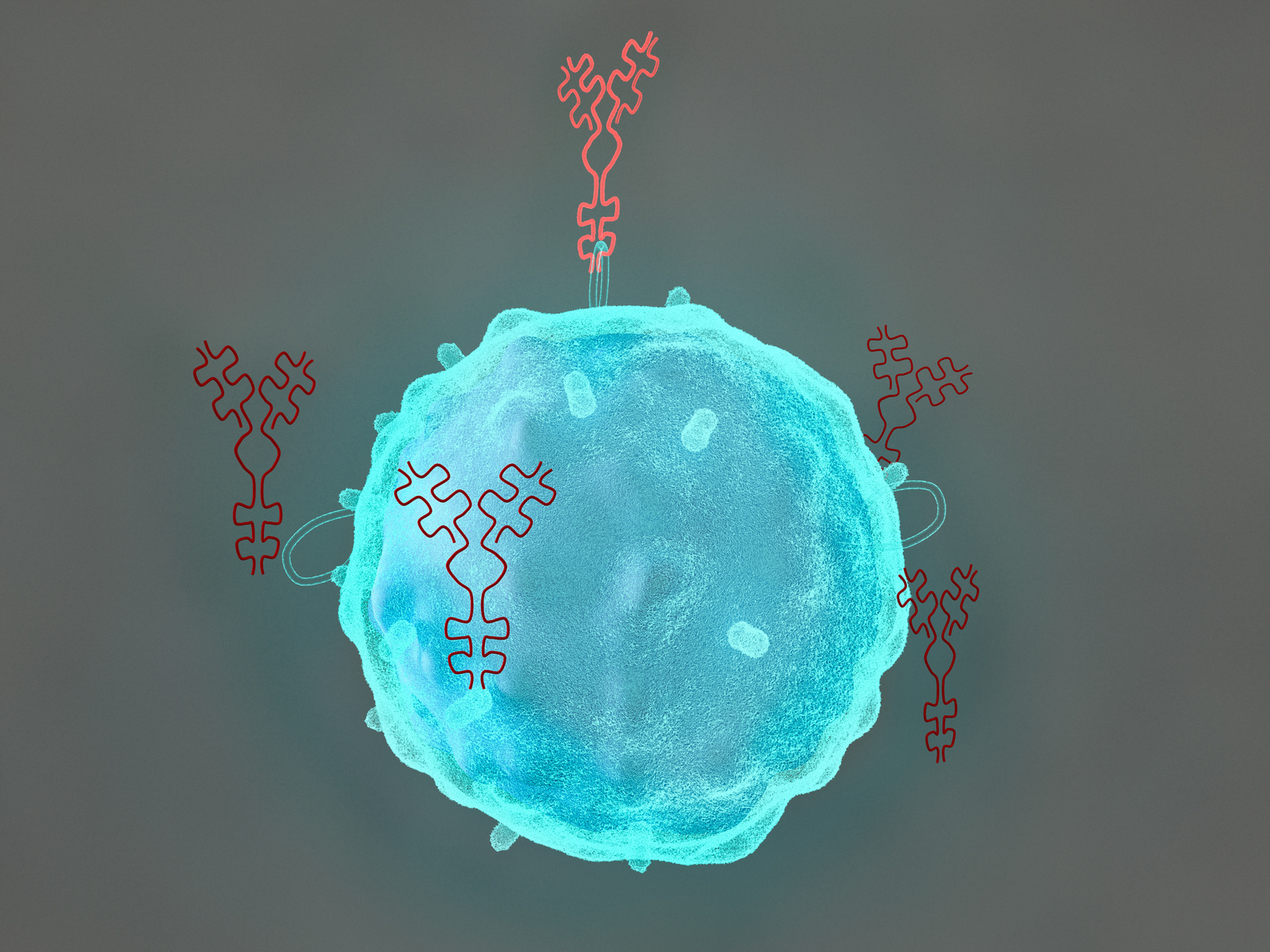
При астме слизистая оболочка бронхов воспалена. Поэтому иммунная система реагирует сверхчувствительно на такие стимулы, как холод или вредные вещества в воздухе. Из-за раздражения слизистая отекает. Дыхательные пути становятся узкими, бронхи судорожно сжимаются. В то же время воспалённая слизистая оболочка производит более вязкий секрет, который дополнительно сужает дыхательные пути. У многих пациентов воспаления настолько сильное, что кортизоносодержащих спреев недостаточно. Пациенты вынуждены дополнительно принимать таблетки с кортизоном и мириться с такими побочными эффектами, как остеопороз, диабет и сердечнососудистые заболевания.
Ситуацию может изменить новая терапия антителами. Препарат бенрализумаб разрушает так называемые гранулоциты - лейкоциты, которые вызывают воспаление в бронхах. Кроме того, действующее вещество активирует естественные защитные клетки иммунной системы.
В проведённых исследованиях лечение бенрализумабом позволило снизить дозу кортизоносодержащих таблеток у двух третей пациентов более чем на 50%, а у одной трети - на 90%. Кроме того, число тяжёлых приступов сократилось на 70%. Препарат необходимо вводить раз в четыре (восемь) недель. В США бенрализумаб разрешён с ноября 2017, в Европе он должен выйти на рынок в первой половине 2018 года.

Мигрень – это второй по распространённости вид головной боли. Часто боль настолько сильная, что человек не может участвовать в повседневной жизни без лекарств.
При мигрени нервные волокна в головном мозге усиленно вырабатывают нейромедиатор CGRP (calcitonin gene-related peptide), который значительно расширяет кровеносные сосуды. Пульсация этих расширенных сосудов вызывает боль, которая усиливается при любых физических нагрузках, иногда даже при простых движениях. Нейромедиатор CGRP направляет сигналы боли дальше в мозг. До недавних пор против мигрени прописывали так называемые триптаны, которые подавляли высвобождение CGRP, но не препятствовали его дальнейшему образованию. После того, как триптаны выводятся из организма, появляется следующий приступ мигрени. Хотя эти препараты могут сократить продолжительность приступов боли, они не могут их остановить. Кроме того, у триптанов есть побочные эффекты, такие как головокружение и тошнота. Побочные эффекты являются основной причиной того, что многие люди отказываются от лекарств, способных предотвратить приступы мигрени. К таким лекарствам также относятся антигипертензивные бета-блокаторы, антидепрессанты и препараты против эпилепсии.
Исследователи предполагают, что два новых препарата против мигрени появятся на рынке уже летом (самое позднее – осенью) 2018 года.
Псориаз – воспалительное неинфекционное заболевание кожи, при котором иммунная система начинает атаковать клетки эпидермиса. Образуются красные выпуклые покрытые серебристо-белыми чешуйками участки кожи, которые в дальнейшем утолщаются. Если традиционные методы лечения - специальный уход за кожей, ванны, УФ-облучения и лекарства - не помогают, то с 2018 года врачи-дерматологи могут использовать для лечения псориаза терапию антителами. Например, инъекции бродалумаба блокируют иммунный нейромедиатор интерлейкин-17, ответственный за воспалительную реакцию кожи и образование чешуек. Препарат был разрешён для лечения среднего и тяжёлого псориаза.
Так же эффективны такие активные вещества, как гуселькумаб и тилдракизумаб. Гуселькумаб подавляет иммунный нейромедиатор интерлейкин-23 , который играет важную роль при возникновении заболевания. Эффект от терапии антителами длится не менее двух лет. Аналогично действует тилдракизумаб. Ожидается, что препараты будут разрешены в 2018 году.

Рубрика: Медицина
Статья просмотрена: 1459 раз
Целью нашего исследования являлось изучение влияния сопутствующей соматической и аутоиммунной патологии на течение РС на территории Омской области.
Материал и методы
Осмотр пациентов осуществлялся, при получении предварительного устного согласия, на дому, в условиях поликлиники по месту жительства, в Омской областной клинической больнице проводился осмотр пациентов, поступавших для курса лечения. После подписания пациентом информированного согласия заполнялась подробная анкета, включающая паспортную часть, анамнестические сведения, а также данные лабораторных и инструментальных методов исследования, подтверждающие диагноз, данные неврологического осмотра. Анкета заполнялась на основании слов пациента, данных амбулаторной карты или иных предоставленных медицинских документов. Данные неврологического статуса фиксировались непосредственно на момент осмотра. Неврологическое обследование проводилось по общепринятой методике с использованием шкалы неврологического дефицита Куртцке для оценки нарушений основных неврологических функций. Суммарный неврологический дефицит определялся в соответствии со шкалой EDSS [4, с.74], средняя скорость прогрессирования высчитывалась как отношение EDSS к длительности заболевания в годах. Выделяли 3 темпа прогрессирования: медленный темп - менее 0,25 б/г, умеренный – ≤0,25-0,75 б/г, быстрый – ≥0,75б/г. [1]. Число обострений симптомов заболевания отмечалось в расчете на один год.
Обследовано 265 пациентов, все пациенты были разделены на 3 группы соответственно типу течения заболевания: 148 (55,8%) пациентов с ремиттирующим типом течения, 85 (32,07%) – с вторично-прогрессирующим и 32 (12,07%) – с первично-прогрессирующим типом течения заболевания. Прогрессирующий с обострениями тип выявлен не был. Средний возраст больных составлял 27,6±11,6 лет. Пациенты в исследуемых группах были сопоставимы по возрасту и морфологическим показателям – росту и весу (Табл. 1).
М ± SD
М ± SD
Возраст, лет
35,25±12,26
40,76±10,16
41,43±12,2
Рост, см
168,55±7,84
168,55±7,84
167,97±7,41
Вес, кг
67,07±12,74
67,07±12,74
66,46±14,99
Статистическая обработка проводилась с помощью программы S t atistica 6.0 фирмы StatSoft и MIX для Windows, а также возможностей Microsoft Excel. Критическое значение уровня статистической значимости при проверке нулевых гипотез принималось равным 0,05. Проверка нормальности распределения вероятности количественных признаков с помощью критерия Колмогорова и критерия Шапиро-Уилки, показала, что все количественные признаков в группах сравнения не имели нормального распределения [7, c .77,83]. Поэтому для сравнения центральных параметров групп использовались непараметрические методы: дисперсионный анализ Краскела-Уоллиса с ранговыми метками Вилкоксона и критерий Ван дер Вардена, сравнение двух независимых групп выполнялось с помощью U-теста Манна-Уитни. Для всех количественных признаков в сравниваемых группах производилась оценка медианы и стандартного отклонения, а также интерквартильного размаха (25 и 75 процентили) [7,с. 109;9, с.112, 125, 129].
Результаты и обсуждение
Первой задачей проведенного исследования было изучение особенностей клинических проявлений рассеянного склероза в зависимости от наличия хронических заболеваний на территории Омской области. По данным S . Simionia и соавторов, наличие у пациентов с РС сопутствующих сосудистых заболеваний и ожирения повышает риск развития легкой нетрудоспособности [12]. С.А. Сиверцева указывает на то, что в тюменской популяции выявлена связь хронического тонзиллита, инфекционными заболеваниями глаз, половой сферы с возникновением РС [8]. Мы предположили, что хронические воспалительных заболеваний различной локализации также могут влиять на течение РС. Однако частота встречаемости хронических воспалительных заболеваний у пациентов с различными типами течения РС не отличалась (р>0,05). При анализе частоты встречаемости различных групп сопутствующих заболеваний у пациентов с разными типами течения РС установлено, что пациенты с ППРС в детстве чаще болели различными острыми инфекционными заболеваниями по сравнению с группой РРС и ВПРС (р 0,05 для всех сравниваемых признаков)
Рисунок 1. Структура сопутствующей патологии у пациентов в зависимости
от типа течения РС
При анализе структуры сопутствующих заболеваний было установлено, что 71 человек из 265 (26,8%) имеют сопутствующие хронические воспалительные заболевания. Структура сопутствующих заболеваний представлена в Таблице 2. Среди сопутствующих заболеваний наиболее часто отмечались заболевания ЖКТ – у 33 человек (12,45%), и органов дыхания – у 30 человек (11,32%). Заболевания мочеполовой системы зафиксированы у 18 пациентов (6,79%), рецидивирующая герпетическая инфекция – у 14 человек (5,2%). При этом всего 27 человек (10,2%) считают себя часто болеющими простудными заболеваниями (ОРЗ и ангины). Многими исследователями подтверждено, что РС имеет ряд общих локусов с другими аутоиммунными заболеваниями [11, с.5;18,с.11-14;15]. Однако сопутствующие аутоиммунные заболевания отмечены только у 8 человек (3,02%) и включали бронхиальную астму, гломерулонефрит, аутоиммунный тиреоидит, ревматоидный артрит. Таким образом, пациентов в исследуемой выборке нельзя отнести к часто болеющим простудными заболеваниями или сочетанной аутоиммунной патологией. У большинства обследованных пациентов (194 человека (73,2%)) единственным хроническим заболеванием является рассеянный склероз. При опросе и анализе медицинской документации пациентов с РС не вывялено у них сочетания РС с системными заболеваниями.
Структура сопутствующей хронической воспалительной и аутоиммунной патологии в исследуемой выборке







