Эквино вальгусная установка стоп при дцп
Аннотация научной статьи по клинической медицине, автор научной работы — Рыжиков Дмитрий Вл
Отражены показания, сроки и тактика оперативного лечения эквино-плано-вальгусной деформации стоп у детей со спастическими формами детского церебрального паралича в различных возрастных группах. Рекомендован определенный метод хирургического лечения в зависимости от формы заболевания, возраста пациента, двигательных навыков, степени тяжести деформации.
Похожие темы научных работ по клинической медицине , автор научной работы — Рыжиков Дмитрий Вл
Surgical treatment of feet equinoplanovalgus deformity in children with infantile cerebral paralysis
The work deals with the indications, time periods and tactics of surgical treatment for feet equinoplanovalgus deformity in children with spastic forms of infantile cerebral paralysis in different age groups. A specific method of surgical treatment is recommended depending on the disease form, patient's age, motor skills, severity degree of the deformity.
Оперативное лечение эквино-плано-вальгусной деформации стоп у детей больных детским церебральным параличом
Surgical treatment of feet equinoplanovalgus deformity in children
with infantile cerebral paralysis
Отражены показания, сроки и тактика оперативного лечения эквино-плано-вальгусной деформации стоп у детей со спастическими формами детского церебрального паралича в различных возрастных группах. Рекомендован определенный метод хирургического лечения в зависимости от формы заболевания, возраста пациента, двигательных навыков, степени тяжести деформации.
Ключевые слова: эквино-плано-вальгусная деформация стопы, детский церебральный паралич, корригирующие остеотомии.
The work deals with the indications, time periods and tactics of surgical treatment for feet equinoplanovalgus deformity in children with spastic forms of infantile cerebral paralysis in different age groups. A specific method of surgical treatment is recommended depending on the disease form, patient's age, motor skills, severity degree of the deformity. Keywords: foot equinoplanovalgus deformity, infantile cerebral paralysis, correcting osteotomies.
Для спастических форм детского церебрального паралича (ДЦП) характерными являются специфические двигательные нарушения, среди которых превалируют функциональные расстройства нижних конечностей, спастическая нестабильность тазобедренных суставов и деформации стоп. В большинстве случаев деформации стоп проявляют себя раньше, чем деформации других отделов опорно-двигательного аппарата, быстро прогрессируют и в значительной степени формируют патологическую позу больного с нарушением походки. Вследствие
анатомических и биомеханических особенностей самой распространенной формой является эквино-плано-вальгусная деформация. Сложность деформаций стоп, элемент компенсаторности данной деформации у больных церебральными параличами, высокий процент рецидивов и снижение двигательной активности пациента после оперативного лечения с длительной иммобилизацией и ограничением статической вертикальной нагрузки усложняет их хирургическую коррекцию и достижение результата при комплексном лечении двигательных нарушений.
МАТЕРИАЛ И МЕТОДЫ
У больных спастическими формами детского церебрального паралича (спастическая диплегия, гемиплегия, двойная гемиплегия) [2] определяются двигательные нарушения: патологические установки, контрактуры, выраженность которых зависит от тяжести неврологического дефицита, возраста пациента и формы детского церебрального паралича. Контрактуры суставов конечностей при ДЦП являются вторичными: возникая рефлектор-но от длительного возбуждения и сокращения мышц, затем становятся постоянными и необратимыми вследствие трофических процессов в мышцах, сухожилиях, сумочно-связочном аппарате суставов [1]. По причине нарушения мышечного баланса и опоры на стопы, находящиеся в порочном положении, под нагрузкой веса пациента развивается их характерная деформация.
С позиций биомеханики эквино-плано-
вальгусная деформация стопы у детей со спастическими формами ДЦП формируется следующим образом: доминирующая мышечная сила спазми-рованной икроножной мышцы формирует экви-нусную установку, а со временем и деформацию стопы с опорой (при попытке вертикальной нагрузки) на передний отдел. При легких степенях эквинусной деформации порочное положение стопы пациент компенсирует рекурвацией коленного сустава. С нарастанием эквинусной деформации при нагружении переднего отдела стопы начинает растягиваться медиальный контур капсулы Шопа-рова сустава с формированием его нестабильности. Одновременно нарастает нестабильность под-таранного сустава, обусловленная постоянным натяжением ахиллова сухожилия и подтягиванием пяточной кости краниально. Дополнительная мобильность капсулы Шопарова сустава определяет
тивности, а на фоне паузы в развитии навыков. Обычно мы выясняем динамику двигательной активности во временном промежутке от 6 месяцев до одного года; в-третьих, показанием для коррекции являются деформации стопы не ниже средней степени тяжести (табл. 1).
После определения времени проведения вмешательства с целью коррекции деформации стопы требуется провести предоперационное планирование вида коррекции с учетом возрастного фактора. Здесь, на наш взгляд, имеет существенное значение верхняя граница проведения изолированной сухожильно-мышечной пластики, которую в возрасте 6-8 лет и старше делать не следует, так как к 12-14 годам может произойти рецидив. Поэтому вмешательства изолированно на сухожильно-сумочно-связочном аппарате суставов стоп мы выполняем только до 5-летнего возраста в основном у детей со спастической диплегией.
Определение степени тяжести деформации
Степень тяжести эквино-плано-вальгусной
Показатель Норма деформации стопы
легкая средняя тяжелая
Угол на ладьевидную кость 125° 140° 150-160° более 160°
Высота продольного свода стопы, мм 39-40 15-20 10 0-5
Угол наклона пяточной кости к плоскости опоры 20-25° 15° менее 10° более 20°
Вальгус заднего отдела стопы до 5-7° до 10° до 15° более 15°
Отведение переднего отдела - 8-10° до 15° > 15°
Тыльная флексия стопы до 75° до 85° до 95° более 95 °
У детей старше 6-летнего возраста проводят костно-пластическую коррекцию деформации стоп. Техника операции: первым, латеральным, доступом выделяют сухожилия короткой и длинной малоберцовых мышц. Проводят удлинение короткой головки, длинная головка отводится в подошвенную сторону крючком. После разметки выполняется остеотомия пяточной кости кпереди от центральной фасетки, медиальная кортикальная стенка кости остеоклазируется закрыто. Рана временно закрывается асептической повязкой. Из второго, медиального, доступа выполняется выделение сухожилия задней большеберцовой мышцы, резекция части капсулы таранно-ладьевидного сустава с мобилизацией головки и шейки таранной кости, выделение медиальной клиновидной кости. Далее, из первого доступа специальным дистрактором раздвигаются фрагменты пяточной кости на заданный угол (определенный при предоперационном планировании) и дефект заполняется губчатым аллотранспланта-том (обычно используем трансплантаты, изготовленные в лаборатории консервации тканей Новосибирского НИИТО). На данном этапе восстанавливается продольный свод, устраняется вальгусное отклонение пяточной кости, обеспечивается стабильность опоры для головки таранной кости. Проводится временная фиксация спицей Киршнера пяточной кости и пяточно-кубовидного сустава. Далее восстанавливается стабильность Шопарова сустава частичным иссечением и ушиванием капсулы и натяжением сухожилия задней большеберцовой мышцы для восстановления мышечного баланса малоберцовой и большеберцовой групп мышц. Супинаци-онный компонент переднего отдела стопы устраняют корригирующей клиновидной остеотомией медиальной клиновидной кости. Проводится вторая спица Киршнера с фиксацией медиального продольного контура стопы по оси первого луча. Следует отметить, что на данном этапе при наличии у больного вальгусной деформации первого пальца дополнительно проводится коррекция его оси путем корригирующей остеотомии основания первой плюсневой кости и латерального релиза первого плюсне -фалангового сустава с остеосинтезом спицами Киршнера. Завершается операция швом сухожилия короткой малоберцовой мышцы, послой-
ным ушиванием ран и наложением гипсовой иммобилизации с закрытым ведением области вмешательства.
Описанный выше тип вмешательства не приемлем при наличии деформирующего артроза суставов стоп в среднем и заднем отделах с болевым синдромом - что встречается у детей с 14-16 лет. Такой тип деформации необходимо стабилизировать корригирующими и артродезирующими вмешательствами - только так можно создать стабильную безболезненную при опоре стопу. Попытки реконструкции стопы с сохранением движений в деформированных суставах могут не устранить или даже усилить симптом подалгии. Техника операции: из латерального и медиального доступов выполняются артротомии подтаранного, таранно-ладьевидного и пяточно-кубовидного суставов, мобилизация и рассечение сухожилий большеберцовой, малоберцовой групп мышц, удаляется гиалиновый хрящ с суставных поверхностей вскрытых суставов. После мобилизации шейки, головки таранной кости и устранения ее подвывиха (вывиха) проводится стабилизация в положении коррекции - формируется канал через шейку таранной кости в тело пяточной кости, в сформированный костный канал вбивается костный клин, который изготавливается в лаборатории консервации тканей ННИИТО из кортикальных аллотрансплантатов. После стабилизации заднего отдела стопы проводится коррекция переднего отдела стопы с использованием полученной в ходе мобилизации нестабильности Шопарова сустава, устраняются все компоненты деформации. После устранения отведения переднего отдела стопы формируется дефект в зоне пяточно-кубовидного сустава, который заполняется костными ал-лотрансплантатами. Остеосинтез проводят спицами Киршнера, в старшей подростковой группе возможно выполнение стабильного остеосинтеза спонгиозными конюлированными винтами. В течение последнего года успешно используются винты типа Герберта в системе FusiFIX. Фиксация гипсовой повязкой у последних двух групп пациентов проводится в течение восьми недель. После завершения фиксации снимают гипсовую повязку, выполняют контрольную рентгенографию стоп без нагрузки с целью уточнения степени консолидации остеотомий или состоятельности артроде-зов.
После корригирующих остеотомий костей предплюсны (вторая группа) и после мягкот-канных вмешательств (первая группа) обязательно проводят реабилитацию с использованием сложной ортопедической обуви - брейсов. Брейсы позволяют удерживать стопы в положении достигнутой коррекции, проводить гимнастику коленных и тазобедренных суставов, восстанавливать мышечный баланс корригированных по длине мышц, удерживать положение отведения в тазобедренных суставах (что очень актуально у детей со спастическими формами
ДЦП), начать вертикальную статическую нагрузку. Использование брейсов облегчает переход к ортопедической обуви и вертикальной активизации. Сроки ношения брейсов зависят от возраста пациента и составляют не менее шести месяцев с последующим переходом на ортопедическую обувь до завершения активного роста ребенка. Ранний период реабилитации обязательно включает в себя ежедневную гимнастику, массаж, физиопроцедуры по показаниям, выполнение назначений невролога.
За последние три года в клинике детской ортопедии Новосибирского НИИТО прооперировано 74 пациента со спастическими формами детского церебрального паралича, сопровождавшимися наличием эквино-плано-вальгусной деформации стоп. Произведена коррекция 121 стопы. Краткая характеристика групп пациентов по форме ДЦП и тяжести деформации указана в таблицах 2, 3, 4. Результаты лечения оценивались в сроки от 1 до 3 лет с момента оперативного вмешательства.
На данный момент результаты применяемой схемы оперативного лечения эквино-плано-вальгусной деформации стопы у детей со спастическими формами ДЦП доказывают ее несомненную эффективность - коррекция достигнута у всех доступных осмотру больных, что подРаспределение пациентов в за
тверждается данными клинических, рентгенологических и плантографических исследований.
Среди осложнений в одном случае определялась вялая консолидация остеотомий пяточных костей с двух сторон, потребовавшая продолжения фиксации на четыре недели. В двух случаях после операции Куммера отмечена тенденция к нестабильности сустава Шопара - выполнена варусная девиация стоп на 5 градусов в течение трех месяцев с последующим возвратом в физиологическое положение и восстановлением стабильности стопы. Случаев рецидива деформации, либо специфичных или общехирургических осложнений на данный момент не зафиксировано.
ти от клинических форм ДЦП
Возраст и пол пациентов
Форма ДЦП 0-5 лет 6-14 лет 14-16 лет
Спастическая диплегия 6 3 9 5 7 3
Гемиплегия 1 3 2 1
Двойная гемиплегия 4 2 4 2
Распределение пациентов в зависимости от степени тяжести деформаций стоп
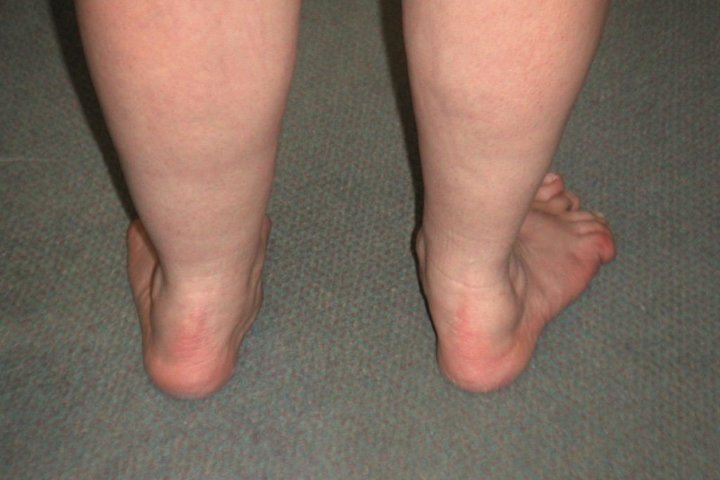
Эквинус — это патологическое состояние ног, которое проявляется поднятым передним краем стопы и опущенным наружным. Патология возникает в раннем детском возрасте, когда ребенок начинает активно ходить.

Что такое и код по МКБ 10 эквинуса стоп
В детском возрасте возникает множество деформаций нижних конечностей (варус, вальгус, косолапость, плоскостопие, молоткообразная деформация пальцев). Некоторые заболевания можно заподозрить, когда ребенок находится в утробе матери (двусторонняя косолапость у плода на УЗИ). Другие патологии проявляются в старшем возрасте.
Предположить эквинусную стопу (по МКБ-10 код Q66) возможно, когда малыш начинает ходить. Патология имеет другое название — синдром балерины. Патологическое состояние проявляется хождением на носочках. Ребенок не может встать на полную стопу и ходит на цыпочках.
Почему появляется симптом? Неправильная ходьба проявляется в результате неравномерного распределения нагрузки на ноги. Патогенез заболевания связан с изменениями мышечного тонуса. Эквинус может быть симптомом серьезных заболеваний (ДЦП, нервно-психических отклонений, аномальный строением пяточного сухожилия). Согласно международной медицинской классификации, различают два вида эквинусной деформации:
- Типичная — появляется при нарушении формирования мышечно-связочного аппарата.
- Атипичная — связана с патологией костей нижних конечностей. Контрактура сустава развивается при аплазии, гипоплазии большеберцовой, малоберцовой костей.
Деформация может быть врожденной и приобретенной. Хождение на цыпочках не всегда свидетельствует о эквинусе. Ранняя вертикализация ребенка, использование ходунков, привлечение к себе внимания — распространенные причины неправильной ходьбы. Малыш может начинать свои первые шаги на носочках. Потом такая походка перерастает в привычку. Со временем ребенок начнет повторять движения взрослых и от глупой привычки не останется и следа.
Причины и симптомы эквино-вальгусной стопы
В медицине выделяют несколько причин, провоцирующих появление эквинусной установки:
- Перенесенный полиомиелит нередко приводит к параличу передних мышц голени. Ребенок не может полностью стать на стопу.
- Травматическое повреждение седалищного, малоберцового нервов сопровождается неправильной походкой.
- Разрыв сухожилий, мышц голени может привести к появлению синдрома балерины.
- Спастическая диплегия ДЦП проявляется эквинусом.
- Травматическое повреждение шейного отдела позвоночника у новорожденных.
- Ходьба на носочках возникает при наличии воспалительных процессов в мягких тканях.
- Патологический симптом появляется при врожденном/приобретенном укорочении нижней конечности.
- Эквино-вальгусная стопа возникает при неправильном сращении переломов голени, голеностопного сустава.
- Неправильное наложение гипса, остеомиелит приводят к возникновению патологии.
- Синдром балерины наблюдается не только у детей. У ослабленных, тяжелобольных пациентов ступни находятся в подвешенном положении.
- Патология может возникнуть на фоне инсульта.
- Эквинусная установка стоп появляется при аномалии пяточного сухожилия. Патология сопровождается интенсивной болью по ходу икроножной мышцы, ахиллова сухожилия.
Эквиноварусная деформация сопровождается следующими симптомами:
- Патология стопы отражается на походке. Она становится неуверенной. Пациент ходит на носочках.
- Заболевание проявляется болезненными ощущениями в области пяток, икроножных мышц.
- Если поражается одна конечность, развивается хромота.
- Отсутствует активное движение.
- Наблюдается подошвенное сгибание стопы.
Диагностика заболевания проводится с помощью рентгена, УЗИ, КТ, МРТ нижних конечностей.

Методы лечения деформации
Лечебная тактика определяется тяжестью патологии. На ранних стадиях помогает массаж, лечебная гимнастика. Запущенные случаи лечатся на протяжении длительного времени разными методами. Родителям рекомендовано набраться терпения. Результат от лечебных мероприятий оценивают к 7 годам. В этот период происходит укрепление мышечно-связочного аппарата. Малыш может самостоятельно удерживать ногу в нужном положении.
Терапия варусных, вальгусных, плосковальгусных искривлений стоп начинается с ЛФК. Специалисты назначают комплекс эффективных упражнений:
- Посадите малыша на стульчик. Придавите мячик его ногами к полу и начинайте раскачивать вправо-влево, вперед-назад.
- Следующее упражнения проводится также на стульчике. Мячик положите под ноги. Поочередно надавливайте на него правой и левой ногой ребенка. Могут возникнуть небольшие затруднения с техникой выполнения. Тогда следует работать одновременно двумя нижними конечностями.
- Рассыпьте по полу мелкие игрушки. Пусть малыш собирает их пальцами ног.
- Ходите с ребенком по неровным поверхностям (песку, камням).
Гимнастика дополняется ежедневным массажем, физиопроцедурами. Больным назначаются ортопедические стельки, специальная обувь.
Физиотерапия помогает восстановить нормальное строение ног, улучшает кровообращение, уменьшает выраженность болевого синдрома. Эффективными физиопроцедурами при эквинусной постановке стоп считаются:
- электрофорез с кальцием;
- солевые ванны;
- парафинотерапия.
Если перечисленные методы будут малоэффективными, тогда врачи-ортопеды добавляют к основному лечению ортезы (гипсовые повязки, корригирующие шины). Методика предполагает пассивное исправление деформации.
Больному накладывают гипсовые повязки. Они придают стопам анатомически правильное положение. Результат наблюдается через несколько месяцев.
Альтернативный вариант терапии — дистракционно-компрессионный аппарат. Его широко используют для лечения ложных суставов, укороченных конечностей, деформаций ног.
Когда консервативная терапия не помогает, прибегают к хирургическим методам лечения. Реконструктивная операция по Понтасси улучшает форму конечности и ее функции. Хирурги во время операции занимаются исправлением косметических, анатомических дефектов. Хирургическое вмешательство проводится поочередно на обеих конечностях с интервалом в полгода.

Какую обувь нужно носить при эквинусе
Согласно анатомическому строению стопа человека состоит из двух сводов: поперечного и продольного. Они отвечают за равномерные распределения нагрузки на ноги. Оба свода, мышцы, связки, сухожилия обеспечивают устойчивость и амортизацию.
Деформированная нога страдает от больших нагрузок. При эквинусной позиции стопы происходит неправильное распределение веса на нижние конечности. Тесная, подобранная не по размеру и сезону, обувь усугубляет состояние больного.
Обувь должна соответствовать определенным критериям:
- иметь жесткие задники;
- хорошо фиксировать заднюю часть стопы;
- допускаются каблуки не более 2 см;
- четко подходить по размеру;
- специалисты рекомендуют покупать изделия из натуральных материалов. Такая обувь не вызывает развитие аллергических реакций и не нарушает дыхательные процессы кожных покровов;
- запрещается носить слишком узкую или широкую модель ботинок;
- обувь должна иметь небольшой подъем. Плоская подошва способствует формированию плоскостопия;
- платформа, танкетка — нарушают нормальное сгибание стоп.
Возможные осложнения
Эквинусная деформация стопы — серьезное заболевание нижних конечностей, которое требует ранней диагностики и коррекции. Запущенные случаи болезни сопровождаются развитием осложнений. К распространенным последствиям патологии относятся:
- У малыша появляются проблемы с коммуникацией. Он стесняется своего недуга и не желает общаться со сверстниками. Ребенок вырастает замкнутой, депрессивной, тревожной личностью.
- Эквинусная стопа приводит к задержке физического развития.
- Во время ходьбы дети часто травмируются. Родители должны понимать сложность ситуации и следить за движениями ребенка.
- Неравномерная нагрузка на ноги приводит к развитию плоскостопия.
- Нарушаются функции коленных суставов.
- Запущенные случаи заболевания сопровождаются атрофией мышц голеней.
- От неправильной походки страдает позвоночник. Развивается сколиоз, лордоз.
- Грубая кожа внешней стороны стопы — косметический дефект, который нередко сопровождается постоянным болевым синдромом.
- Грубые деформации не дают нормально передвигаться. Человек становится инвалидом. Он ходит исключительно с помощью костылей.
Со временем развиваются проблемы в работе сердечно-сосудистой и дыхательной системы. Ежемесячный осмотр педиатра может предупредить развитие серьезной патологии, нарушения со стороны внутренних органов! Патологические деформации — распространенное явление у детей. Эквинус проявляется поднятым передним краем стопы и опущенным — наружным.
У половины младенцев диагностируют проблемы с ножками из-за неравномерного формирования костей. Чаще всего ставят диагноз плоскостопие и косолапие. Рассмотрим один из видов этой патологии — эквино-плоско-вальгусную деформацию стопы у ребенка.
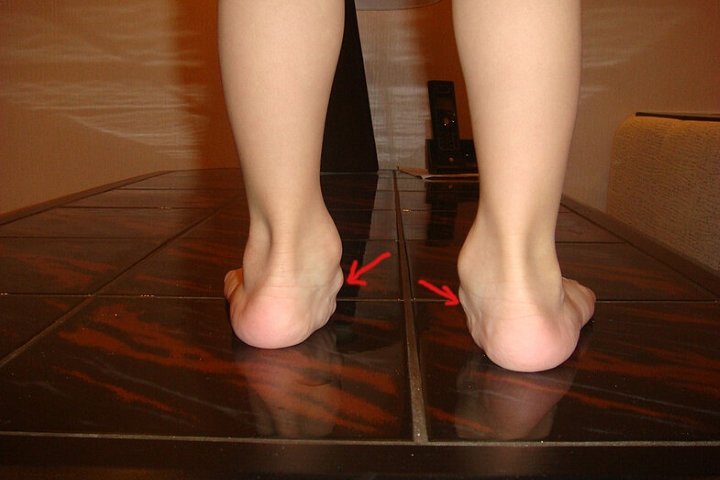
Что такое — описание заболевания
Эту проблему обнаруживают, когда малыш только начинает ходить. Крохе не удается встать на полную ножку. Является разновидностью косолапия. Возникает из-за неправильной нагрузки, заболеваний мышц, ДЦП, психических отклонений. Это болезнь, которая характеризуется чрезмерным поднятием переднего края стопы и опущение наружного.
Код по МКБ
В РФ Международная классификация болезней 10 принята, как единый документ для контроля и учета заболеваемости пациентов. По МКБ-10 патология имеет код Q66 (врожденные деформации свода). Другое название дефекта — синдром балерины, или хождение на цыпочках. Дополнительно они подразделяются на Q66.0 (конско-варусная косолапость), Q66.1 (пяточно-варусная), Q66.2 (варусная), Q66.3 (другие врожденные патологии), Q66.4 (пяточно-вальгусные), Q66.5 (врожденная плоская), Q66.7 (полая), Q66.9 (неуточненная).
Какой номер по МКБ 10 при эквино-вальгусном заболевании стоп поставит вам врач, вы можете увидеть в больничном листе или карточке пациента.

Причины и симптомы
Рассмотрим, что провоцирует и стимулирует развитие данной проблемы.
- Травмы и повреждения шейного отдела позвоночника, позвонков.
- Укороченные нижние конечности.
- Перенесенный полиомиелит и паралич.
- Разрыв мышц, сухожилий, суставов.
- Последствия инсульта.
- Развивающееся плоскостопие.
- Плохой обмен веществ.
- Ожирение.
- Неправильно подобранная обувь.
- Генетическая врожденная предрасположенность.
- Слабый иммунитет после инфекции.
- Неправильное наложение гипса.
- Рахит.
- ДЦП.
- Другие тяжелые болезни.
Эти проявления легко диагностируются при должном внимании лечащего врача. Их можно поправить, особенно если проблема возникла до года. Лечащий ортопед увидит затруднения по снимкам на УЗИ, МРТ или с помощью визуального осмотра.
Как же родитель должен определять проблему? Рассмотрим далее.
- Неуверенная шаткая походка. Ребенок ступает медленно, не полностью, старается опираться только на носочки.
- Плач и нежелание продолжать ходить.
- Кроха начинает хромать на одну ножку.
- Не желает бегать, только ходит или ползает.
- Подгибает внутреннюю часть свода под себя.
Если вы обнаружили что-то из этого, обратитесь к ортопеду в своей поликлинике, чтобы предотвратить дальнейшие последствия.
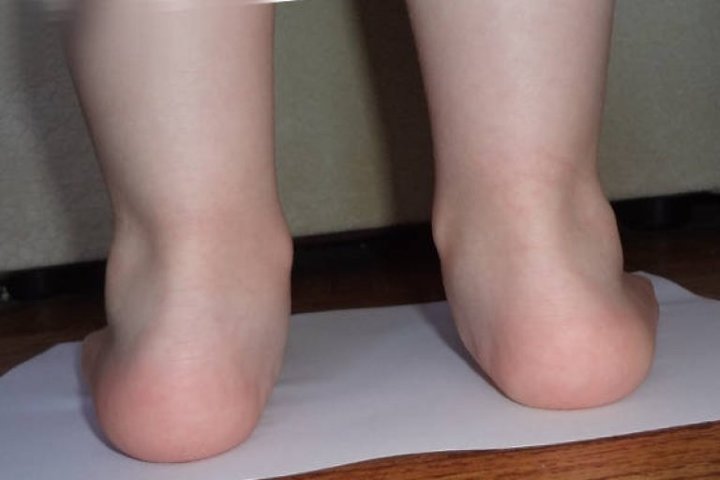
Приведенная стопа у ребенка
Это уже врожденная деформация эквино, которая считается разновидностью косолапости. Она проявляется уже в первый год жизни, когда кроху учат ходить. В половине случаев оно проходит самостоятельно до трех лет. Однако это не повод не обращаться к врачу.
Здесь масса тела давит неравномерно, своды не амортизируют вес малыша. Чтобы этот дефект определить, доктор смотрит на следующие признаки:
- поворот пятки — наружу;
- отклонение плюсневой кости внутрь;
- увеличение расстояние между пальцами;
- появление мозолей;
- отечность, покраснение;
- дискомфорт при ходьбе;
- большой палец повернут внутрь.
Самостоятельно родителям не рекомендуется проводить исследование. Лучше диагностировать в больнице. Проявляется заболевание в следующем:
- своды углублены;
- наружная сторона закруглена;
- отсутствует эквинусная установка.
В данном случае ребенок становится на пятку, но криво, опираясь на наружную часть. Малыш будет начинать ходить с внутреннего края, опускаясь на внешний. Шаги будут неуверенные и мелкие.
В большинстве случаях оно наблюдается у грудных детей и до года проходит. Передний отдел свода направлен внутрь. При чем средний и задний остаются на прежнем положении, малыш еще не полностью пытается ходить на носочках.
Но заболевание не пройдет само. Чтобы оно не перешло в плоско- или плано-эквино-вальгусную деформацию стопы, надо обратиться к врачу.
При постановке диагноза помните, что такое может случиться со всеми. И это считается нормой. Но отсутствие лечение лишит ваших детей нормальной жизнедеятельности и долгой здоровой жизни. Поэтому не отказывайтесь от терапии. В дальнейшем предотвратить развитие болезни может ортопедическая обувь, которую вы найдете в нашем каталоге.
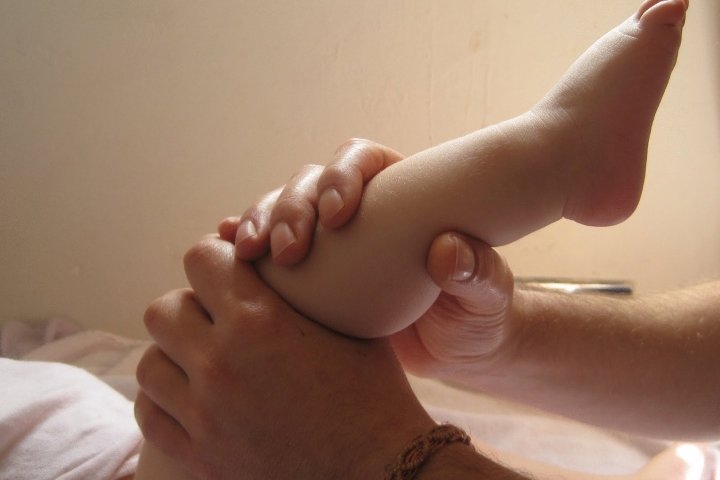
Методы лечения эквино-вальгусной деформации стоп у детей
Терапию определяет лечащий врач. Он должен на первичном осмотре выписать необходимые анализы, провести тесты и отправить на обследования. Если он этого не сделал, обратитесь к другому медику. Не следует проводить безосновательное самолечение (без заключения после дообследования).
Терапия может быть направлена как на первичную корректировку, когда существуют только начальные симптомы, так и на тщательное исправление при запущенных случаях. Ее нужно начинать с года и продолжать до семи лет, когда мышечный аппарат уже укрепится и не будет подвергаться повышенному воздействию.
Методика излечения включает лечебную физкультуру, которая может проводиться как в специальных центрах, так и дома. Закрепляется эффект массажами и физиопроцедурами. Несколько курсов вам могут сделать в поликлинике, но чаще придется просить доктора научить делать самостоятельно в домашних условиях.
Не обойтись и без приобретения ортопедической обуви, которую вы найдете в нашем интернет-магазине Ортопанда. Мы знаем, как важно сохранить здоровье малыша, поэтому предлагает товары из натуральных материалов, проверенные ортопедами.
Если первичное лечение не будет помогать, травматолог должен назначить физиотерапию, ортезы, гипсовые повязки, дополнительно используют дистракционно-компрессионный аппарат. В крайнем случае прибегают к хирургическому вмешательству, когда приходится искривлять или подпиливать косточки. Операцию делают на обе ноги с интервалами в год-полгода.
Если вы пренебрегаете рекомендациями врача, ребенок может остаться инвалидом.
Какие могут быть осложнения
Неправильное развитие нижних конечностей будет провоцировать общее отставание в физическом росте. После диагностики без лечения обеспечено плоскостопие. Коленные суставы с возрастом не смогут выдержать человеческий рост, в результате будут развиваться артриты и артрозы.
Иногда возможно получение инвалидности, когда малыш не сможет передвигаться самостоятельно. Из-за всех внешних дефектов ребенок будет испытывать трудности при общении с детьми, не сможет социализироваться и найти друзей.
Во время подросткового возраста без терапии конечности будут часто травмироваться, возникнут частые переломы кости. Из-за несформированной походки гарантировано искривление позвоночника, сколиоз, а в будущем — остеохондроз. Любые неправильные формирования костей повлекут за собой нарушения в работе внутренних органов.
Чтобы всего этого не произошло, нужна ранняя диагностика недуга. Обязательно прохождение полной терапии под наблюдением врача. Не ставьте сами себе диагнозы и не занимайтесь самолечением, чтобы не навредить своему чаду.
Лечебная физкультура
Все упражнения нужно сочетать с массажем, чтобы расслаблять мышцы и поддерживать тонус. Без него ЛФК может причинить боль. Особенно важно прогревать стопы.
Если малыш еще новорожденный, потребуется самостоятельно делать упражнения. Для тех, кто умеет ходить, подойдут следующие методы:
- балетный шаг;
- хождение на пяточке;
- поднятие пальцами камушков, игрушек;
- хождение спиной вперед;
- приседания у стены.
- Разминка, поднятие каждого пальчика.
- Перекаты ступней. Повторять 5-10 минут.
- Марширование или высокое поднятие колен. Чередуем солдатский шаг, 6 минут.
- Ходьба поперек и вдоль гимнастической палки.
- Приседания, когда нога стоит полностью на полу.
- Поднятие коленей до носа, 20 раз.
Дополнительные упражнения подскажет физиотерапевт.
Еще несколько рекомендаций
При проведении лечебных мероприятий придерживайтесь советов:
- не прекращайте тренировки до полного восстановления;
- занимайтесь каждый день;
- упражнения не должны приносить боль;
- проводить все следует в носках или босиком;
- закрепляйте все плаванием.
И обязательно консультируйтесь с врачом.
Популярными считаются фиксаторы из ткани, силикона или шарниров. Медики советуют межпальцевые валики, подушечки для стоп с перегородками и без. На более поздних стадиях заболевания применяются корректоры, фиксирующие в одном положении, силиконовые и тканевые бандажи.
Жесткие варианты используются в ночное время, когда малышу не нужно двигаться, или в очень редких случаях.
Подбор производится индивидуально врачом. Заниматься самолечением не рекомендуется, чтобы не сделать хуже.
Специалисты рекомендуют соленые ванны, электрофорез, магнитотерапию. Нельзя самостоятельно назначать себе их, все подберет доктор.
Так как часто лечат с помощью гипсования, руками массажист прорабатывает незадействованные зоны. Начинается все со спины и поясницы, потом бедра, колени, голени и стопы. Используется нажатия, пощипывания, растирания.
Процедуру проводят специалисты в кабинете физиотерапии или самостоятельно родители, но только после консультации и постановки диагноза.
Он нужен, чтобы расслабить мышцы и связки, укрепить незадействованные. Повышенное внимание уделяется внутренней части, потому что на нее приходится самая большая нагрузка.
Этот способ лечения предполагает наложение специального эластичного пластыря, который улучшает кровообращение,снижает болевые ощущения. При этом связки и мышцы имеют постоянную поддержку и им не причиняется боль от движения, поэтому не надо употреблять таблетки, использовать мази.
Пластырь остается на месте на срок от 3 до 5 дней, на нем есть специальный гипоаллергенный клей без запаха. Причем наклеивать его можно самостоятельно без посещения врача. Противопоказаниями являются только открытые раны, язвы, повышенная чувствительность кожи и аллергия на акрил.

Медики назначают лекарства, которые снимают боль и способствуют микроциркуляции крови. Подойдет препарат Неовит, который убирает воспаление. В тяжелых случаях назначается Кетонал, Ибупрофен для обезболивания кожных покровов.
Дополнительно против воспаления и отечности действует Долгит, Хондроксид и Диклофенак. Для циркуляции крови помогает вольтареновый гель, индометацин. Однако самостоятельно выбирать себе мазь не стоит, все должен посоветовать врач с учетом противопоказаний и возраста.
В терапии нижних конечностей применяется лазерное низкоинтенсивное излучение. Оно обладает противовоспалительным, противоотечным свойством. Благодаря своим характеристикам может проникать в пораженные ткани для уменьшения отека и заживления ран.
Ее проводят в крайних случаях, причем подбирают вид индивидуально в зависимости от стадии заболевания. Чаще удаляют часть сустава и крепят к кости проволоку с шурупами. В ходе операции используется аппарат Илизарова, для него хирург делает разрезы на кости. Терапия длится до года.
Косточу корректируют иногда без разреза с помощью штифтов и минипластин.
Эквиус наиболее распространен при ДЦП. Из-за недостаточной эффективности стандартных процедур медиками предложено множество операций. Наиболее популярно удлинение икроножной трехглавой мышцы и ахиллова сухожилия. После хирургического вмешательства часто требуется реабилитация и ортезы, ортопедическая обувь.
Помните, что такие методы используют в дополнение к основным коррекциям и считаются только вспомогательными. При возникновении негативной реакции обязательно откажитесь и прекратите.
- Ванночка из очисток сырого картофеля. Добавьте к остаткам картошки воду в соотношении 2 к 3. Поварите немного и процедите отвар, чтобы ноге не было горячо. В нем распарьте стопы, а после приложите очистки к косточке и держите пару часов.
- Добавьте кипятка в листья брусники — ложка на стакан воды. Дайте настояться 12 часов. Поите ребенка им вместо чая. Однако помните, что брусника — очень сильное мочегонное, и ребенок должен получать достаточно жидкости, чтобы не получит обезвоживание.
- Размягчите прополис и приложите к косточке, закрепив тканью. Поверх наденьте шерстяной носок и оставьте на ночь.
- Возьмите картофель в мундире и разотрите его до состояния кашицы. Нанесите на ногу и оставьте на два часа, предварительно надев теплый носок и пакет.
- Растворите 500 г соли в десяти литрах горячей воды и прогрейте ножки. Повторяйте на протяжении двух недель.
- Возьмите нашатырный спирт и порошок из 7 листьев сухого лаврового листа. Соедините ингредиенты и настаивайте 2 недели.Настойку можно использовать в виде компресса.
Важно помнить, что народные методы не помогают в запущенных случаях и их нельзя использовать одиночно без консервативного лечения. Дополнительно проконсультируйтесь у врача, чтобы не сделать хуже.

Диета при вальгусной деформации
Для начала из рациона следует убрать все вредные продукты, которые способствуют застою крови и предотвращают росту кости. Исключаем мучное, жареное и жирное, фастфуд, чаи и кофе, приправы, грибы и быстрые углеводы. Также отказываемся от жирных сортов мяса, лука, сливочного масла, сливы, винограда, шоколада.
Они не дают нужных витаминов А, Е, С, которые помогли бы проницаемости капилляров и укрепляли ткани. А также замедляют обмен веществ.
Желательно создать для малыша дробное правильное питание — 6-7 раз в день, но по чуть-чуть. Иногда придется дополнительно договориться об этом в садике или школе.
Также проследите, чтобы ребенок пил достаточно воды.
Ориентируйтесь на зерновые культуры — каши и супы, макароны и вермишель из твердых сортов, нут, овощи, черный зерновой хлеб, молочная и кисломолочная продукция. Также обратите внимание на морепродукты (кроме копченых), белое и красное мясо (тушеное, вареное, в салатах), фрукты, яйца, компоты, соки и квасы.
Какую обувь нужно носить при эквинусе вальгусной стопе
Определимся, от какой стоит отказаться.
- Не выбирайте мягкую подошву, особенно если она высокая. Ступня не должна утопать в основании, потому что нагрузка не будет равномерной.
- Выбросите или продайте маленькие и уже тесные модели — мозоли и потертости только добавят боль и неудобство.
- Синтетические материалы — кожа не дышит в ней и потеет. Отсюда дополнительный дискомфорт. А также возможность получить грибок.
- Низкая и плоская подошва — обеспечат повышенную нагрузку на пятку, центральная часть не получит опоры. Мягкие плоские кроссовки, балетки лучше для здоровья не покупать.
- Шлепки, сланцы и другие варианты без ремешка, когда стопа не будет закреплена. Чтобы не усугублять ситуацию, откажитесь от них.
По-настоящему ортопедическая обувь должна быть изготовлена из качественных натуральных материалов, как в нашем интернет-магазине Ортопанда. Они не вызовут аллергию, и в них кожа будет дышать.

Подошва нужна до трех сантиметров, но не плоская. Пяточка жесткая, зафиксирована на месте бортами. Выбирайте варианты с широким носком, в котором пальцы будут чуть приподняты. Голеностоп поддерживается за счет липучек, шнуровки, ремешков.
Модели должны быть оснащены супинаторами с амортизацией. Иногда лучше изготавливать по индивидуальному заказу.
Стельки можно вставлять как в ортопедическую обувь, так и в обычную для замедления прогресса деформации и отсутствия дискомфорта при передвижении. Они могут быть:
- профилактические — для повседневной носки для поддержания мышечной силы свода;
- лечебно-профилактические для начальных симптомов;
- лечебные — жесткие для коррекции патологии, используют вместе с ортопедическими моделями. Дополнительно их рекомендуют хирурги после хирургического вмешательства.
К ним рекомендуются дышащие хлопчатобумажные или из иных натуральных материалов носки, которые не впитывают влагу и спокойно пропускают воздух. Иногда есть и специальные носки-фиксаторы для мягкой коррекции течения болезни. Однако они помогут только в самых ранних этапах, в остальных случаях лучше за них не переплачивать.
Профилактика
Чтобы не допустить ухудшения состояния детей или возвращение патологии, требуется проходить профилактические осмотры у доктора. Дополнительно нужно покупать ребенку ортопедическую обувь, например, как в интернет-магазине Ортопанда.
Также следует не допускать ожирения и соблюдать диету, заниматься плаваньем и ездить на велосипеде. Профилактика и раннее обнаружение помогут не допустить ухудшения здоровья в будущем.
Читайте также:


