Что такое пнп у невролога
Полинейропатия — одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Как проявляется эта болезнь, насколько благоприятен прогноз, что делать, если полинейропатия настигла кого-то из ваших близких, и можно ли вылечить это заболевание?
Что такое полинейропатия и какие симптомы ей сопутствуют
- слабость мышц верхних и нижних конечностей (обычно сначала пациент жалуется на слабость стоп и кистей, затем она распространяется на всю конечность);
- слабость черепной мускулатуры, включая жевательную голосовую и ротоглоточную мускулатуру;
- слабость дыхательной мускулатуры (тахикардия, затрудненное дыхание);
- нарушения пищеварения и запоры;
- нарушения мочеиспускания и эрекции;
- снижение чувствительности (вплоть до полного ее исчезновения), а также отсутствие рефлексов;
- появление необъяснимых сильных болей;
- странные ощущения в конечностях — мурашки, жжение;
- отеки ног и рук;
- дрожание пальцев, иногда — непроизвольные подергивания мышц;
- бледность и потливость, которая не зависит от температуры и физических усилий;
- нарушения дыхания, одышка, усиленное сердцебиение;
- плохая переносимость жары и холода;
- головокружения, сложности с равновесием, нарушение координации, особенно с закрытыми глазами;
- медленное заживание ран.
Выраженность этих симптомов может быть как сильной, так и слабой. Иногда болезнь развивается долго, на протяжении нескольких лет, но может возникнуть и внезапно, буквально за считанные недели.
На заметку
Распространенность заболеваний периферической нервной системы особенно высока у пожилых людей. У пациентов до 55 лет они составляют от 3,3% до 8%, а в более старшей возрастной группе (60–74 года) достигают 22%. Подавляющее большинство пациентов страдает полинейропатией (ПНП), а именно — диабетической формой заболевания [1] .
К нейропатии могут привести:
- сахарный диабет. Одна из самых распространенных причин полинейропатии. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные нарушения в миелиновой оболочке нервных волокон. Это приводит к их поражению. При сахарном диабете от полинейропатии, как правило, страдают нижние конечности;
- критический дефицит витаминов группы В. Эти витамины жизненно необходимы для работы нервной системы, и их долговременная нехватка часто приводит к ПНП;
- воздействие токсинов, которое приводит к различным видам полинейропатии: на фоне химиотерапии, при отравлении (в том числе тяжелыми металлами) возникает токсическая ПНП; при злоупотреблении алкоголем — алкогольная ПНП; в случае избыточного приема лекарственных препаратов развивается медикаментозная форма ПНП [2, 3] ;
- полиневропатии на фоне инфекции. ВИЧ, боррелии, лепра могут вызывать тяжелое поражение периферической и центральной нервной системы;
- тяжелые продолжительные операции и длительное (более двух недель) пребывание пациента в реанимации (в том числе и после тяжелых травм) может привести к полинейропатии критических состояний;
- дизиммунные полиневропатии. Данный вид невропатии развивается из-за неправильной работы иммунной системы — последствием этих нарушений становится воспалительный процесс в нервных волокнах. К таким заболеваниям относятся синдром Гийена — Барре (острая воспалительная полиневропатия), хроническая воспалительная демиелинизирующая полиневропатия;
- наследственный фактор также является частой причиной возникновения ПНП.
Иногда полинейропатия поражает и совершенно, казалось бы, здоровых женщин во время беременности. Проявиться она может на любом сроке. Считается, что причиной ПНП беременных является дефицит витаминов группы В, токсикоз и неадекватная реакция иммунной системы на плод.
Также стоит упомянуть идиопатические полинейропатии, то есть, заболевания без установленной причины.
В зависимости от вовлечения тех или иных нервных волокон ПНП подразделяются на [4] :
Как правило, по мере прогрессирования заболевания в патологический процесс вовлекаются все типы нервных волокон. Например, при диабетической ПНП пациент может жаловаться на невропатические боли и в то же время на значительное снижение глубокой и вибрационной чувствительности в ногах, что приводит к частым падениям [5] .
Полинейропатия очень опасна. Эта болезнь не проходит сама собой, и, если позволить ей развиваться, последствия будут весьма тяжелыми. Мышечная слабость довольно быстро приводит к снижению тонуса мускулатуры и атрофии мышц, что чревато возникновением язв. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, а это уже смертельно опасно.
Кроме того, прогрессирующая полинейропатия доставляет человеку болевые ощущения и массу неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя самостоятельно, появившаяся беспомощность, в свою очередь, приводит к тревожности и депрессиям.
Постановка диагноза может быть затруднена, так как симптомы заболевания соответствуют множеству других болезней. Поставить диагноз только на основании жалоб пациента невозможно: для этого требуется пройти целый ряд инструментальных и лабораторных исследований.
Для начала необходимо проконсультироваться с неврологом: врач осмотрит пораженные конечности и проверит рефлексы. При подозрении на полинейропатию необходимо сделать общий анализ крови, пройти электронейромиографию, в редких случаях требуется биопсия нерва.
Основным инструментальным диагностическим методом исследования при ПНП является электронейромиография (ЭНМГ), которая позволяет выявить поражения периферических нервов, провести дифференциальный диагноз с другими неврологическими заболеваниями и определить прогноз заболевания по степени выраженности поражения. В дальнейшем ЭНМГ позволяет отслеживать динамику изменений в периферических нервах на фоне проводимого лечения.
Следующим этапом диагностического поиска являются лабораторные методы исследования, а именно скрининговые лабораторные тесты. В некоторых случаях возникает необходимость в консультации у эндокринолога, а также в генетических или иммунологических исследованиях.
- этиологическое лечение, направленное на устранение или уменьшение действия повреждающего фактора;
- патогенетическое лечение, исходя из механизмов повреждения периферических нервов;
- симптоматическое (коррекция вегетативных расстройств, купирование невропатического болевого синдрома).
Лечение той или иной формы ПНП осуществляется специалистом-неврологом, привлекающим при необходимости врачей смежных профилей. В некоторых случаях своевременное и адекватное лечение может вернуть пациенту достойное качество жизни, обеспечив практически полное восстановление всех его функций. Если же полное восстановление невозможно, адекватное лечение способно заметно облегчить состояние больного.
Возможно ли предотвратить развитие полинейропатии? Полностью застраховаться от нее нельзя, но элементарные меры предосторожности помогут свести риск к минимуму. В частности, работать с токсическими веществами можно только при наличии соответствующей защиты, любые медикаменты стоит принимать исключительно по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотек. Сбалансированная диета, богатая витаминами, физическая активность, отказ от алкоголя — эти несложные меры также могут значительно снизить опасность развития полинейропатии.
Даже если лечение прошло успешно и нервные волокна восстановились, расслабляться рано. Необходим курс восстановительной терапии. При полинейропатии серьезно страдают мышцы: недостаток движения приводит к их ослаблению. Чтобы восстановить подвижность, требуется долгая работа и усилия сразу нескольких специалистов.
При реабилитации после полинейропатии показан лечебный массаж. Он улучшает кровоснабжение, возвращает мышцам эластичность и улучшает обменные процессы в тканях.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки.
При серьезных поражениях, когда полное восстановление работоспособности конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
Лечение полинейропатии нужно начинать немедленно, при появлении первых же тревожных симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность. Не менее важен и курс восстановительной терапии: он закрепит эффект лечения.
Куда можно обратиться в целях проведения комплексного обследования и лечения полинейропатии? На этот вопрос отвечает врач-невролог, нейрофизиолог Европейского медицинского центра (г. Москва) Андрей Маслак:
«Обследование пациента с полинейропатическим синдромом является одной из самых сложных задач, возникающих перед врачом-неврологом. Проблема заключается не в том, чтобы поставить диагноз ПНП, определив характерные клинические симптомы. Для определения тактики лечения гораздо важнее выявить этиологические факторы, которые привели к повреждению периферических нервов, и в этом заключается основная сложность.
Возможности нашей клиники позволяют предложить полный спектр диагностических процедур, среди которых:
- Стимуляционная электронейромиография. Исследуются нервы верхних и нижних конечностей, лицевой, тройничный, диафрагмальный нервы. С помощью специального электрода возможно исследование полового нерва.
- Игольчатая электромиография скелетной мускулатуры. Исследование включает в себя мышцы головы (лицевая, жевательная мускулатура), мышцы верхних и нижних конечностей, паравертебральную мускулатуру (мышцы позвоночника). Возможно исследование (в том числе исследование голосовых мышц, которое проводится совместно с врачом-фониатром).
- Одноволоконная игольчатая электромиография (джиттер). Исследование проводится в первую очередь при подозрении на нарушение нервно-мышечной передачи (миастения Гравис).
- Транскраниальная магнитная стимуляция.
- Регистрация вызванных потенциалов коры головного мозга одной модальности (зрительные, когнитивные, акустические столовые).
- Ультразвуковое исследование периферической нервной системы, включая нервы верхних и нижних конечностей, пучки и стволы плечевого сплетения.
- Магнитно-резонансная томография мягких тканей (отдельных нервов и сплетений).
В случае необходимости мы можем выполнить процедуру электронейромиографии в условиях реанимации. Также проводим стимуляционную и игольчатую электромиографию у детей, выполняя обследование с учетом возрастных особенностей психики маленьких пациентов.
В клинике работает современная диагностическая лаборатория, которая обеспечивает проведение необходимых анализов крови, спинномозговой жидкости и других биологических сред в оптимальные сроки. При необходимости наши специалисты выполняют расширенные генетические исследования.
В работе Клиники неврологии и нейрохирургии мы практикуем мультидисциплинарный подход, который, как показывает практика, дает высокие результаты. С каждым пациентом работает слаженная команда профессионалов: невролог, эндокринолог, нутрициолог, отоларинголог, генетик, радиолог, терапевт.
Наши врачи являются специалистами высочайшей квалификации, многие из них имеют опыт работы в ведущих клиниках Западной Европы, США, Израиля и России.
** Аккредитация Объединенной международной комиссии (Joint Commission International), полученная Европейским медицинским центром (госпиталь на ул. Щепкина, 35), распространяется на период с 7 апреля 2018 года по 6 апреля 2021 года.
Полиневропатия (ПНП) — множественные поражения периферических нервов, которые проявляются вялыми параличами, вегето-сосудистыми и трофическими расстройствами, нарушениями чувствительности. В структуре болезней периферической нервной системы полиневропатия занимает второе место после вертеброгенной патологии. Тем не менее, по тяжести клинических признаков и последствиям полиневропатия — это одно из наиболее серьезных неврологических заболеваний.
- Классификация полиневропатий
- Этиология и патогенез полиневропатий
- Клиническая картина полиневропатии
- Диагностика полиневропатий
- Лечение полиневропатий
- Прогноз при полиневропатии
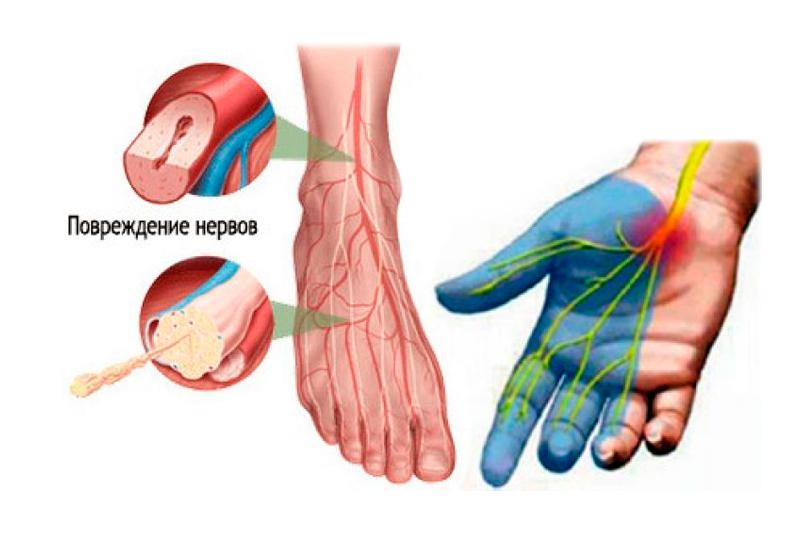
Эта патология считается междисциплинарной проблемой, поскольку с ней сталкиваются врачи разных специальностей, но прежде всего неврологи. Для клинической картины полиневропатии свойственно снижение сухожильных рефлексов, мышечная атрофия и слабость, расстройства чувствительности. Лечение болезни симптоматическое и направлено на устранение факторов, которые ее спровоцировали.
Классификация полиневропатий
По преобладающим клиническим проявлениям полиневропатии подразделяют на следующие виды:
- чувствительная (преобладают симптомы вовлечения в процесс чувствительных нервов);
- двигательная (преобладание симптомов поражения двигательных волокон);
- вегетативная (в симптоматике выраженными являются признаки вовлечения в процесс вегетативных нервов, которые обеспечивают нормальное функционирование внутренних органов);
- смешанная (симптомы поражения всех нервов).
В зависимости от распределения поражения выделяют дистальное поражение конечностей и множественную мононейропатию. По характеру течения полиневропатия бывает острой (симптомы проявляются в течение пары суток), подострой (клиническая картина формируется пару недель), хронической (симптоматика заболевания беспокоит от пары месяцев до нескольких лет).
По патогенетическому признаку заболевания разделяют на демиелинизирующие (патология миелина) и аксональные (первичное поражение осевого цилиндра). Выделяют следующие типы заболевания зависимо от его этиологии:
- наследственные (болезнь Рефсума, синдром Дежерина-Сотта, синдром Руси-Леви);
- аутоиммунные (аксональный тип СГБ, синдром Миллера-Флешера, паранеопластические невропатии, парапротеинемические полиневропатии);
- метаболические (уремическая полиневропатия, диабетическая полинейропатия, печеночная полинейропатия);
- алиментарные;
- инфекционно-токсические;
- токсические.
Этиология и патогенез полиневропатий
В основе полиневропатии лежат обменные (дисметаболические), механические, токсические и ишемические факторы, которые провоцируют однотипные морфологические изменения миелиновой оболочки, соединительнотканного интерстиция и осевого цилиндра. Если в патологический процесс помимо периферических нервов включаются также корешки спинного мозга, в таком случае болезнь называют полирадикулоневропатией.
Спровоцировать полиневропатую могут нообразные интоксикации: свинец, таллий, ртуть, мышьяк и алкоголь. Медикаментозные полиневропатии возникают в случае лечения антибиотиками, висмутом, эметином, солями золота, изониазидом, сульфаниламидами, мепробаматом. Причины полиневропатий могут быть различными:
- диффузные патологии соединительной ткани;
- криоглобулинемии;
- авитаминоз;
- васкулиты;
- вирусные и бактериальные инфекции;
- злокачественные новообразования (лимфогранулематоз, рак, лейкозы);
- заболевания внутренних органов (почек, печени, поджелудочной железы);
- болезни эндокринных желез (гипер- и гипотиреоз, диабет, гиперкортицизм);
- генетические дефекты ферментов (порфирия).
Для полиневропатии характерно два патологических процесса — демиелинизация нервного волокна и поражение аксона. Аксональные полиневропатии возникают из-за проблем с транспортной функции осевого цилиндра, что приводит к расстройству нормального функционирования мышечных и нервных клеток. Из-за нарушений трофической функции аксона происходят денервационные изменения в мышцах.
Для процесса демиелинизации свойственно нарушение сальтаторного проведения нервного импульса. Эта патология проявляется мышечной слабостью и снижением сухожильных рефлексов. Демиелинизацию нервов может спровоцировать аутоиммунная агрессия, которая сопровождается образованием антител к компонентам белка периферического миелина, воздействием экзотоксинов, генетическими нарушениями.
Клиническая картина полиневропатии
Симптоматика полиневропатии зависит от этиологии заболевания. Однако можно выделить общие для всех видов заболевания признаки. Все этиологические факторы, которые провоцируют заболевание, раздражают нервные волокна, после чего происходит нарушение функций этих нервов. Наиболее выраженными симптомами раздражения нервных волокон считаются судороги в мышцах (крампи), тремор (дрожание конечностей), фасцикуляции (непроизвольные сокращения мышечных пучков), боль в мышцах, парестезии (чувство ползания мурашек по коже), повышение артериального давления, тахикардия (учащенное сердцебиение).
К признакам нарушения функций нервов относятся:
- мышечная слабость в ногах или руках (сначала она развивается в мышцах, которые дальше всего расположены от головы);
- атрофия (истончение) мышц;
- снижение мышечного тонуса;
- гипестезия (понижение чувствительности кожи);
- шаткость походки во время ходьбы с закрытыми глазами;
- гипогидроз (сухость кожи);
- головокружение и мелькание мушек перед глазами при попытке встать из положения лежа, фиксированный пульс.
Аутоиммунные полиневропатии
Острая воспалительная форма болезни встречается с частотой один-два случая на сто тысяч человек. Ее диагностируют у мужчин в возрасте 20-24 и 70-74 года. Для нее характерно возникновение симметричной слабости в конечностях. Для типичного течения болезни характерны болезненные ощущения в икроножных мышцах и парестезии (онемение и чувство покалывания) в пальцах конечностей, которые быстро сменяются вялыми парезами. В проксимальных отделах наблюдается гипотрофия и слабость мышц, при пальпации обнаруживается болезненность нервных стволов.
Хроническая форма патологии сопровождается медленным (около двух месяцев) усугублением двигательных и чувствительных нарушений. Возникает эта патология зачастую у мужчин (40-50 лет и старше 70 лет). Характерными ее симптомами считаются мышечная гипотония и гипотрофия в руках и ногах, гипо- или арефлексия, парестезии или онемение в конечностях. У трети пациентов болезнь манифестирует с крампов в икроножных мышцах.
Подавляющее большинство пациентов (около 80%) жалуются на вегетативные и полиневритические нарушения. У 20% пациентов отмечаются признаки поражения ЦНС — мозжечковые, псевдобульбарные, пирамидные симптомы. Иногда в процесс вовлекаются также черепно-мозговые нервы. Хроническая форма заболевания имеет тяжелое течение и сопровождается серьезными осложнениями, поэтому спустя год после ее начала половина больных имеют частичную или полную утрату трудоспособности.
Воспалительные полиневропатии
Для дифтерийной формы заболевания характерно раннее появление глазодвигательных расстройств (мидриаз, птоз, диплопия, ограничение подвижности глазных яблок, паралич аккомодации, снижение зрачковых реакций на свет) и бульбарных симптомов (дисфония, дисфагия, дизартрия). Спустя одну-две недели после начала болезни в ее клинической картине становятся выраженными парезы конечностей, преобладающие в ногах. Все эти симптомы нередко сопровождаются проявлениями интоксикации организма.
ВИЧ-ассоциированная полиневропатия сопровождается дистальной симметричной слабостью во всех конечностях. Ее ранними симптомами являются умеренные боли в ногах и онемение. В большей половине случаев наблюдаются следующие симптомы:
- дистальные парезы в нижних конечностях;
- выпадение или снижение ахилловых рефлексов;
- снижение вибрационной, болевой или температурной чувствительности.
Все эти симптомы появляются на фоне других признаков ВИЧ-инфекции — повышение температуры, потеря веса, лимфоаденопатия.
Лайм-боррелиозные полиневропатии считаются неврологическим осложнением болезни. Их клиническая картина представлена выраженными болями и парастезиями конечностей, которые затем сменяются амиотрофиями. Для болезни свойственно более тяжелое поражение рук, чем ног. У пациентов на руках могут полностью выпасть глубокие рефлексы, но ахилловые и коленные при этом сохраняются.
Дисметаболические полиневропатии
Диагностируют у 60-80% пациентов, которые больны сахарным диабетом. Ранними симптомами этой патологии считается развитие в дистальных отделах конечностей парестезий и дизестезий, а также выпадение ахилловых рефлексов. Если болезнь прогрессирует, больные начинают жаловаться на сильные боли в ногах, которые ночью усиливаются, а также нарушение температурной, вибрационной, тактильной и болевой чувствительности. Позже к симптоматике заболевания добавляются слабость мышц стоп, трофические язвы, деформации пальцев. Для этого заболевания характерны вегетативные нарушения: нарушение сердечного ритма, ортостатическая гипотензия, импотенция, гастропарез, расстройство потоотделения, нарушение зрачковых реакций, диарея.
Алиментарная полиневропатия
Алиментарная полиневропатия спровоцирована недостатком витаминов А, Е, В. Для нее характерны такие проявления, как парестезии, ощущение жжения, дизестезии в нижних конечностях. У пациентов снижаются или полностью выпадают ахилловы и коленные рефлексы, а в дистальных отделах рук и ног появляются амиотрофии. Клиническая картина патологии также включает патологию сердца, отеки на ногах, снижение массы тела, ортостатическую гипотензия, анемию, стоматит, хейлез, диарею, дерматит, атрофию роговицы.
Алкогольная полиневропатия
Алкогольная полиневропатия считается вариантом алиментарной полиневропатии. Обусловлена она недостатком витаминов РР, Е, А и группы В, который спровоцирован воздействием на организм этанола. Проявляется это заболевание болью в ногах, дизестезией, крампами. У пациентов наблюдаются выраженные вегетативно-трофические нарушения: изменение оттенка кожи, ангидроз кистей и стоп. В дистальных отделах ног и рук обнаруживается симметричное снижение чувствительности.
Полиневропатии критических состояний
Полиневропатии критических состояний возникают из-за тяжелых травм, инфекций или интоксикации организма. Для таких состояний характерна полиорганная недостаточность. Выраженными признаками заболевания считаются раннее появление в дистальных отделах рук и ног мышечной слабости и контрактур, выпадение глубоких рефлексов, отсутствие самостоятельного дыхания после прекращении ИВЛ, что не обусловлено сердечно-сосудистой или легочной патологией.
Наследственные полиневропатии
Полиневропатия, которая имеет наследственную этиологию, обычно проявляется у пациентов в возрасте 10-16 лет. Для этого заболевания характерна следующая триада симптомов: нарушение поверхностных видов чувствительности, атрофия кистей и стоп, гипо- или арефлексия. У пациентов также наблюдается деформация стоп.
Диагностика полиневропатий
Диагностика полиневропатии начинается со сбора анамнеза заболевания и жалоб пациента. А именно, врач должен поинтересоваться у больного, как давно появились первые симптомы заболевания, в частности мышечная слабость, онемение кожи и другие, как часто он употребляет алкоголь, не болели ли его родственники этим заболеванием, болеет ли он сахарным диабетом. Врач также спрашивает пациента, не связана ли его деятельность с использованием химических веществ, в особенности солей тяжелых металлов и бензина.
На следующем этапе диагностики проводится тщательный неврологический осмотр для обнаружения признаков неврологической патологии: мышечная слабость, зоны онемения кожи, нарушение трофики кожи. Обязательно проводятся анализы крови на выявление всевозможных токсинов, определение продуктов белка и уровня глюкозы.
Для точной постановки диагноза невролог может дополнительно назначить проведение электронейромиографии. Эта методика необходима для выявления признаков повреждения нервов и оценки скорости проведения импульса по нервным волокнам. Проводится биопсия нервов, которая предусматривает исследование кусочка нервов, что берется у пациента с помощью специальной иглы. Дополнительно может также потребоваться консультация эндокринолога и терапевта.
Лечение полиневропатий
Тактика лечения полиневропатии выбирается зависимо от ее этиологии. Для лечения наследственного заболевания выбирают симптоматическую терапию, направленную на устранение наиболее выраженных признаков патологии, которые ухудшают качество жизни пациента. Целью аутоиммунной формы полиневропатии будет достижение ремиссии. Лечение алкогольной, диабетической и уремической полиневропатий сводится к замедлению течения болезни и устранению ее симптоматики.
Важное место в лечении всех типов полиневропатии занимает лечебная физкультура, которая позволяет предотвратить появление контрактур и поддерживать мышечный тонус в норме. Если у пациента наблюдаются дыхательные нарушения, ему показано проведение ИВЛ. Действенного медикаментозного лечения полиневропатии, которое позволило бы от нее навсегда избавиться, на сегодняшний день не существует. Поэтому врачи назначают поддерживающую терапию, направленную на снижение выраженности симптоматики заболевания.
- Лечение порфирийной полиневропатии предусматривает назначение пациенту глюкозы, симптоматических и обезболивающих препаратов.
- Для терапии хронической воспалительной демиелинизирующей полиневропатии применяют мембранный плазмаферез (метод очищения крови пациента вне его организма). Если эта методика оказалась неэффективной, в таком случае врач назначает глюкокортикостероиды. После начала терапии состояние пациента улучшается через 25-30 дней. По истечению двух месяцев лечения можно начинать снижать дозу препарата.
- В лечении диабетической полиневропатии помимо невролога принимает важное участие эндокринолог. Цель лечения состоит в постепенном снижении уровня сахара в крови. Для устранения интенсивной боли, от которой страдает пациент, назначаются такие препараты, как габапентин, прегабалин, карбамазепин, ламотриджин.
- Терапия уремической полиневропатии предусматривает коррекцию уровня уремических токсинов в крови за счет трансплантации почки или программного гемодиализа.
- Успех лечения токсической полиневропатии зависит от того, насколько быстро будет прекращен контакт пациента с токсическим веществом. Если заболевание стало последствием приема препаратов, его лечение должно начинаться с сокращения их дозировки. Предупредить усугубление дифтерийной полиневропатии при подтвердившемся диагнозе дифтерии поможет своевременное введение антитоксической сыворотки.
Прогноз при полиневропатии
Пациенты, у которых диагностирована хроническая воспалительная демиелинизирующая полиневропатия, имеют благоприятный прогноз для здоровья. Смертность пациентов с таким диагнозом очень низкая. Однако полностью вылечить патологию невозможно, поэтому лечение предусматривает устранение ее симптомов. Проведение иммуносупрессивной терапии позволяет добиться ремиссии болезни в более чем 90% случаев. Однако необходимо помнить о том, что болезнь полиневропатия сопровождается многочисленными осложнениями.
Наследственная полиневропатия прогрессирует очень медленно, поэтому ее лечение оказывается затрудненным, а прогноз для пациентов неблагоприятным. Тем не менее, многим больным удается адаптироваться и научиться жить со своим заболеваниям. Благоприятный прогноз при диабетической полиневропатии возможен только при условии ее своевременного лечения. Обычно врачам удается нормализовать состояние пациента. Только на поздних стадиях полиневропатии больной может жаловаться на сильный болевой синдром. Прогноз для жизни больного с уремической полиневропатией зависит от тяжести хронической почечной недостаточности.

Прогрессирующий надъядерный паралич — это дегенеративное церебральное заболевание с преимущественным поражением среднего мозга, ядерно-корковых путей, подкорковых образований. Составляющими клинической картины выступают акинетико-ригидная форма паркинсонизма, атаксия, офтальмоплегия, когнитивное снижение, псевдобульбарный синдром. Диагностика осуществляется по клиническим данным, результатам церебральной МРТ и цереброваскулярных исследований. В терапии препаратами выбора являются леводопа, мемантин, антидепрессанты из группы ингибиторов обратного захвата серотонина.
МКБ-10
- Причины ПНП
- Патогенез
- Симптомы ПНП
- Осложнения
- Диагностика
- Лечение ПНП
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Прогрессирующий надъядерный паралич (ПНП) — дегенеративное поражение головного мозга неясной этиологии. Наряду с болезнью Альцгеймера, мультисистемной атрофией, кортикобазальной дегенерацией, болезнью Пика, ПНП относится к таупатиям, характеризующимся образованием включений тау-протеина в нейронах и глиальных клетках. Прогрессирующий надъядерный паралич впервые был подробно описан в 1963-64 годах канадскими неврологами Стилом и Ричардсоном в соавторстве с патоморфологом Ольшевским, в честь которых носит название синдром Стила-Ричардсона-Ольшевского. Распространённость заболевания согласно различным информационным источникам варьирует в пределах 1,4-6,4 случая на 100 тыс. населения. Манифестация клинической симптоматики приходится на возрастной период от 55 до 70 лет, с возрастом вероятность развития заболевания увеличивается. Лица мужского пола в большей степени подвержены болезни по сравнению с женщинами.

Причины ПНП
Этиофакторы, запускающие дегенеративные процессы определённой церебральной локализации, остаются неизвестными. Большинство случаев болезни имеют спорадический характер. Отдельные семейные варианты с предположительным аутосомно-доминантным наследованием были выявлены после 1995 года. Молекулярно-генетические исследования показали, что некоторые формы ПНП обусловлены дефектами кодирующего тау-белок гена, локализованного в локусе 17q21.31. Наиболее вероятным представляется мультифакторный механизм возникновения патологии, реализующийся на фоне генетической предрасположенности.
Патогенез
Ведущим патогенетическим механизмом считается дисметаболизм церебральных внутриклеточных белков, сопровождающийся избирательной агрегацией отдельных белков (тау-протеина, убиквитина) в определённых группах мозговых клеток. Патологические включения нарушают жизнедеятельность нейронов, запускают процесс деградации и запрограммированной гибели (апоптоза). Дегенеративные изменения носят селективный характер, распространяются преимущественно на средний мозг, зубчатые мозжечковые ядра и подкорковые структуры: черную субстанцию, бледный шар, таламус, ретикулярную формацию, субталамическое ядро. В меньшей степени поражается кора префронтальных и височных зон.
Патоморфологическая картина ПНП представлена наличием нейрофибриллярных клубочков, глиальных включений, нитевидных белковых образований в нейронах указанных церебральных структур. Макроскопически определяется атрофия среднего мозга с существенным уменьшением его сагиттального размера. Поражение среднего мозга обуславливает надъядерный паралич глазодвигательной мускулатуры, дегенерация кортико-бульбарных трактов — псевдобульбарные проявления. Нейрохимические исследования выявляют пониженную концентрацию дофамина в стриатуме, лежащую в основе паркинсонического симптомокомплекса.
Симптомы ПНП
Отличительной особенностью ПНП выступает офтальмоплегия, возникающая в среднем спустя 2-3 года от дебюта заболевания. На фоне замедленного движения глазных яблок происходит паралич взора в вертикальной плоскости, пациент не может опустить глаза вниз. Из-за редкого моргания больной ощущает дискомфорт, жжение в глазах. Возможны расплывчатость зрения, расстройство конвергенции, блефароспазм. Прогрессирующий надъядерный офтальмопарез сопровождается ограничением взора вниз и вверх, со временем может приводить к глазодвигательным нарушениям в горизонтальной плоскости. При развитии полной офтальмоплегии формируется ретракция верхних век, что придаёт лицу удивлённое выражение.
В клинической картине ПНП относительно рано возникают псевдобульбарные проявления: дизартрия, дисфагия, насильственный плач или смех. Происходят изменения личностно-эмоциональной сферы, больные становятся замкнутыми, апатичными, демотивированными, безразличными. Когнитивные нарушения в большинстве случаев присоединяются в разгаре болезни, в 10-30% случаев — на стадии дебюта. Характерно интеллектуальное снижение, расстройства абстрактного мышления и памяти, зрительно-пространственная апраксия, элементы агнозии. Деменция наблюдается у 60% пациентов с 3-летним стажем заболевания.
Осложнения
В начальном периоде падения больного без возможности скоординировать свои движения приводят к ушибам и переломам. Спустя несколько лет прогрессирующий олигобрадикинетический синдром приковывает пациентов к постели. При отсутствии должного ухода обездвиженность опасна развитием контрактур суставов, пролежней, застойной пневмонии. Прогрессирующий псевдобульбарный паралич обуславливает попёрхивание пищей с риском асфиксии, аспирационной пневмонии. Ночные апноэ могут стать причиной внезапной смерти во сне. Серьёзным осложнением является присоединение интеркуррентных инфекций (пневмонии, цистита, пиелонефрита), поскольку на фоне сниженного иммунитета существует высокий риск развития сепсиса.
Диагностика
Вероятными ранними критериями ПНП являются начало после 40-летнего возраста, прогрессирующий характер, парез горизонтального взора, выраженная постуральная неустойчивость с эпизодами падений. Постановка достоверного диагноза возможна при наличии гистологически подтверждённых патогномоничных для ПНП изменений в тканях мозга. Перечень необходимых диагностических исследований включает:
- Осмотр невролога. В неврологическом статусе ведущим синдромом является симметричная олигобрадикинезия. Наблюдается гипомимия, ретроколлис (патологическая установка шеи), парез вертикального взора, симптомы орального автоматизма, повышение сухожильных рефлексов. Выражена постуральная неустойчивость.
- Нейропсихологическое тестирование. Проводится психиатром, нейропсихологом с использованием специальных тестов, заданий (шкалы MMSE, MоCА, теста рисования часов). Требуется для оценки наличия и степени выраженности когнитивного снижения. Надъядерный паралич проявляется замедленным мышлением, быстрой истощаемостью, умеренной выраженностью интеллектуальных нарушений.
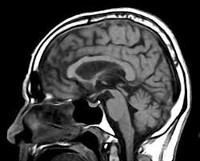
- МРТ головного мозга. Выявляет расширение III желудочка, атрофические изменения среднего мозга, базальных ганглиев, премоторных зон лобной коры и височных областей. Позволяет исключить внутримозговую опухоль, энцефалит, рассеянный склероз, инсульт.
- Оценку церебральной гемодинамики. Данные о кровоснабжении мозга могут быть получены путём дуплексного сканирования, УЗДГ, МРТ сосудов. Необходимы для исключения дисциркуляторной энцефалопатии, сосудистого паркинсонизма, сосудистой деменции.
Дифференциальная диагностика осуществляется с болезнью Паркинсона, вторичным паркинсонизмом травматической, инфекционной, токсической, сосудистой этиологии, деменциями альцгеймеровского типа, поздней формой нейроакантоцитоза. От классической болезни Паркинсона надъядерный паралич отличается симметричностью паркинсонизма с момента его появления, быстрым развитием когнитивных расстройств, офтальмоплегией, ретроколлисом, выраженной атаксией, малым эффектом дофаминергической терапии. Достоверно дифференцировать прогрессирующий надъядерный паралич от прочих таупатий можно по особенностям патоморфологических изменений.
Лечение ПНП
Эффективная терапия, способная остановить прогрессирующий дегенеративный процесс, пока не найдена. Осуществляется симптоматическое лечение, направленное на облегчение состояния пациента. Проведенные фармакотерапевтические исследования не сопровождались плацебо-контролем, слабо доказывают эффективность медикаментозной терапии. В лечении когнитивных нарушений возможно применение мемантина, ингибиторов ацетилхолинэстеразы, для коррекции психоэмоциональной сферы — антидепрессантов с психоактивирующим действием (флуоксетина, пароксетина).
Большинство неврологов считают необходимым назначение стартовой дофаминергической терапии. У половины больных наблюдается определённое облегчение состояния на фоне приёма препаратов леводопы, однако данный эффект длится не более двух лет. Противопаркинсонические фармпрепараты прочих групп (ингибиторов МАО, агонистов дофаминовых рецепторов, ингибиторов КОМТ) не показали своей эффективности.
Прогноз и профилактика
При надъядерном параличе наблюдается безостановочное прогрессирование симптоматики. Проводимая терапия не оказывает существенного эффекта на течение болезни. Продолжительность жизни пациентов колеблется в пределах 5-15 лет. Летальный исход обусловлен интеркуррентными инфекциями, затяжным апноэ сна, аспирационной пневмонией. В связи с отсутствием ясного понимания этиологии и патогенеза нозологии разработка профилактических мероприятий не представляется возможной, исследования заболевания и методов его лечения продолжаются.
Читайте также:


